Антифосфолипидный синдром
Содержание:
- Антифосфолипидный синдром: рекомендации и лечение
- Описание
- Симптомы
- Терапия №5 / 2018
- Этиология и патогенез
- Лечение проявлений антифосфолипидного синдром у беременных
- Антифосфолипидный синдром. Рекомендации при антифосфолипидном синдроме во время беременности
- Антифосфолипидный синдром и беременность
- Лечение антифосфолипидного синдрома
- Общие сведения
- Что лежит в основе антифосфолипидного синдрома
- Что такое антифосфолипидный синдром (АФС)
- Профилактика
- Описание
Антифосфолипидный синдром: рекомендации и лечение
Основная цель при лечении АФС – это профилактика тромбоэмболических осложнений и рецидивов тромбозов. Заниматься лечением АФС должен ревматолог и гематолог.
Пациентам с антифосфолипидным синдромом рекомендовано избегать травм, отказаться от занятий опасными и травматичными видами спорта, избегать длительных авиаперелетов, оказаться от курения и злоупотребления спиртными напитками.
Женщинам с антифосфолипдным синдромом следует отказаться от приема оральных контрацептивов.
Лечение и профилактика АФС непрямыми (варфарин) и прямыми (гепарин) антикоагулянтами, а также антиагрегантами (аспирин) проводится под лабораторным контролем показателей гемостаза.
По показаниям может проводиться плазмаферез, переливание препаратов свежезамороженных препаратов плазмы, назначение глюкокортикоидов, иммуноглобулинов.
Прогноз при антифосфолипидном синдроме
При своевременном начале лечения и грамотной профилактике рецидивов тромбозов, прогноз благоприятный.
Неблагоприятный прогноз чаще всего отмечается у пациентов с АФС на фоне СКВ, тромбоцитопений, стойких артериальных гипертензий, а также у лиц, у которых быстро нарастают титры антител к кардиолипину.
Описание
Антифосфолипидный синдром (АФС) — это аутоиммунное заболевание преимущественно женщин молодого возраста, характеризуемое рецидивирующими тромбозами, привычным невынашиванием беременности, тромбоцитопенией и стойким наличием антифосфолипидных антител. Диагноз АФС устанавливается на основании соответствия клинических и лабораторных данных диагностическим критериям этого заболевания.Состав профиля:
- Антитела к кардиолипину lgA, lgM, lgG.
- Антитела к b-2 гликопротеину.
- Антинуклеарный фактор на клеточной линии HEp-2 (АНФ).
Клинические признаки АФС
Основу клинических проявлений АФС составляют повторные венозные тромбозы, локализуемые наиболее часто в глубоких венах голеней, что может осложняться тромбоэмболией легочной артерии. Однако тромбозы могут развиваться также в поверхностных венах и в любом другом венозном бассейне. Артериальные тромбозы проявляются гангреной конечностей, инсультами, окклюзией аорты с асептическим некрозом головок бедренной кости, инфарктом миокарда, почек и других внутренних органов. Тромбы могут образоваться на клапанах и в полостях сердца.
Кожные проявления заключаются в язвах на голенях, кровоизлияниях в подногтевом ложе и сетчатым ливедо. Сетчатое ливедо в виде поверхностной синеватой венозной сеточки на голенях и бедрах особенно хорошо выявляется после охлаждения.
Тромбоцитопения при АФС умеренная, редко приводит к осложнениям и не требует самостоятельной терапии. Идиопатическая тромбоцитопения, как и гемолитическая анемия является показанием к назначению лабораторных тестов, направленных на выявление антифосфолипидных антител.АФС при беременности
Взгляды на патогенез акушерской патологии при АФС отличаются. Часть исследователей отмечает излишнее тромбообразование в сосудах плаценты. Существуют данные, что антифосфолипидные антитела способны нарушать плацентацию и синтез ростовых и гормональных факторов клетками хориона. Необъяснимые спонтанные аборты на ранних сроках или внутриутробная гибель плода во 2–3 триметрах могут возникнуть при АФС без или на фоне тяжелой преэклампсии. В то же время, плохо понятны механизмы преэклампсии и эклампсии, связанные с антифосфолипидным синдромом.Лабораторная диагностика АФС
Существует три общепринятых лабораторных теста, позволяющих выявить антитела, характерные для антифосфолипидного сиднома. К ним относят антитела к кардиолипину классов IgG и IgM, и антитела к бета-2 гликопротеину и определение волчаночного антикоагулянта. Выявление волчаночного антикоагулянта (ВАК) является коагулогическим тестом. Назначение антикоагулянтов нередко препятствует обследованию пациентов в отношении ВАК.Вторичный АФС
Обнаружение антител к фосфолипидам и развитие вторичного АФС — сравнительно частое явление у больных системной красной волчанки (СКВ). До 50% больных с волчанкой в стадии обострения имеют повышенное содержание АФА в крови. Высокие титры АФА обнаруживаются у 20% больных СКВ, и их присутствие сопровождается клиническими проявлениями АФС: повышенной частотой тромботических осложнений, а также значительным риском развития неврологических проявлений заболевания, синдрома Рейно и сетчатого ливедо. У больных СКВ, имеющих положительный волчаночный антикоагулянт и антикардиолипиновые антитела, наблюдается большая частота выкидышей, венозных и артериальных тромбозов, тромбоцитопении и анемии, легочной гипертензии и эндокардита Либмана-Сакса, сетчатого ливедо с или без кожных изъязвлений. Высокие титры АФА являются основой включения больного СКВ в группу риска по развитию тромботических осложнений. Высокая частота антифосфолипидных антител при СКВ и других системных заболеваниях обуславливает необходимость комбинированного выявления антинуклеарного фактора и антикардиолипиновых антител для исключения диагноза вторичного антифосфолипидного синдрома. Мы рекомендуем включать выявление АНФ в качестве обязательного серологического теста при обследовании пациентов с предполагаемым АФС. У некоторой части пациентов формирование АФС может предшествовать появлению признаков первичного соединительно-тканного заболевания как СКВ, так и склеродермии, смешанного соединительно-тканного заболевания, ревматоидного артрита.Показания:Подготовка
Кровь рекомендуется сдавать утром, в период с 8 до 12 часов. Взятие крови производится натощак или спустя 4–6 часов после последнего приема пищи. Допускается употребление воды без газа и сахара. Накануне сдачи исследования следует избегать пищевых перегрузок.
Симптомы
Cимптомы антифосфолипидного синдрома зависят от локализации тромботической васкулопатии сосудистого русла и типа пораженного сосуда (крупные или средние венозные/артериальные стволы, капилляры), что обусловливает широкий/разнообразный спектр их проявлений, включающий артериальные/венозные тромбозы, неврологические/сердечно-сосудистые/кожные нарушения, акушерскую патологию, тромбоцитопению и др. проявления.
Типичным и наиболее частым проявлением антифосфолипидного синдрома являются часто рецидивирующие венозные тромбозы: тромбоз глубоких/поверхностных вен нижних конечностей, печеночных вен, вен сетчатки, воротной вены. У пациентов с АФС часто возникают легочная гипертензия, повторные эпизоды ТЭЛА, синдром верхней полой вены, надпочечниковая недостаточность, синдром Бадда-Киари. При этом венозные тромбозы развиваются в 2 раза чаще чем артериальные.
Среди артериальных тромбозов существенно преобладают тромбозы церебральных артерий, что манифестирует транзиторными ишемическими атаками/ишемическим инсультом. Другие неврологические расстройства включают гиперкинезы, мигрень, судорожный синдром, нейросенсорную тугоухость, деменцию, поперечный миелит, психические нарушения.
При антифосфолипидном синдроме достаточно часто встречаются поражения сердечно-сосудистой системы, что проявляется развитием артериальной гипертензии, ишемической кардиомиопатии, инфаркта миокарда, внутрисердечного тромбоза. Часто поражаются клапаны сердца – аортальная, митральная недостаточность или стеноз.
Почечные проявления могут варьировать от невыраженной протеинурии до острой почечной недостаточности. Проявления АФС со стороны с ЖКТ манифестируют желудочно-кишечными кровотечениями, портальной гипертензией, инфарктом селезенки, окклюзией мезентериальных сосудов. Типичными поражениями мягких тканей/кожи являются ладонная/подошвенная эритема, сетчатый ливедо, гангрена пальцев, трофические язвы; со стороны опорно-двигательного аппарата проявляется асептическими некрозами костей. Гематологическими признаками АФС являются гемолитическая анемия, тромбоцитопения, геморрагические осложнения.
Частым осложнением антифосфолипидного синдрома в акушерской практике является потеря беременности в связи с самопроизвольным повторным прерыванием беременности, фетоплацентарной недостаточностью, хронической гипоксией/задержкой внутриутробного развития плода, гестозом, преждевременными родами. Как известно, беременность сама по себе является значимым фактором риска развития гиперкоагуляции, поэтому вероятность образования тромбов у матери при наличии АФС существенно увеличивается. К наиболее нежелательным и широко распространенным явлениям, обусловленных АФС у беременных, относятся задержка внутриутробного развития/преждевременные роды. Катастрофический АФС при беременности формируется относительно редко. Наиболее часто (от 10 до 40%) встречаются преждевременные роды у пациенток при сочетании сочетание АФС и системной красной волчанкой. При беременности во II — III триместрах могут встречаться такие гематологические осложнения АФС, как выраженная тромбоцитопения.
Терапия №5 / 2018
Оглавление номера
25 сентября 2018
1 ФГБОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России, Москва, Россия;
2 ГБУЗ ГКБ № 15 им. О.М. Филатова ДЗ г. Москвы, Россия
Антифосфолипидный синдром (АФС) — симптомокомплекс, который проявляется тромбозом сосудов различной локализации и калибра при обязательном наличии в крови антифосфолипидных антител. АФС является приобретенным тромбофилическим заболеванием, при котором аутоантитела вырабатываются не к фосфолипидам мембран клеток как таковым, а к белкам, взаимодействующим с фосфолипидами. Данный синдром может поражать несколько систем органов, поэтому проблема АФС является мультидисциплинарной. Клинические проявления АФС достаточно неспецифичные (тромбозы различной локализации), поэтому диагноз может быть верифицирован только по наличию антифосфолипидных антител. Представленный клинический пример иллюстрирует трудности диагностики заболевания, протекавшего с синдромом почечной недостаточности и осложнившегося присоединением инфекционного эндокардита.
Антифосфолипидный синдром (АФС) – системное аутоиммунное заболевание, характеризующееся сосудистыми тромбозами и акушерской патологией, которые обусловлены присутствием циркулирующих антифосфолипидных антител . Впервые АФС был описан в 1986 г. G. Hughes, в зарубежной литературе часто упоминается по имени автора .
В настоящее время АФС рассматривается как мультидисциплинарная проблема. При этом термин «АФС-ассоциированная нефропатия» (АФСН) введен в клиническую практику относительно недавно (1999), а изучение данной патологии до недавнего времени ограничивалось небольшими исследованиями . Причиной этого является то, что в большинстве случаев в дебюте АФС наблюдаются тяжелые окклюзивные поражения сосудов других органов, что «маскирует» клинические проявления поражения почек. Дебют заболевания с АСФН возникает, по данным различных исследований, в 1% всех впервые выявленных случаев АФС. Однако проведенные исследования показывают, что АФСН часто является предиктором неблагоприятного прогноза у пациентов с АФС . До сих пор остается неясным ответ на вопрос: действительно ли заболевание редко дебютирует с поражения почек или же на начальных стадиях имеет место клинически «скрытое» течение АСФН, проявляющееся исключительно незначительными изменениями в анализах мочи.
КЛИНИЧЕСКИЙ СЛУЧАЙ
Пациент Н., 63 лет, переведен в ОРИТ ГКБ № 15 им. О.М. Филатова из ГКБ № 52 в связи с ухудшением состояния после программного гемодиализа (ПГД).
Из анамнеза известно, что при диспансеризации в 1992 г. впервые выявлена до 1 г/ сут и повышение артериального давления (АД) до 160/100 мм рт.ст. Дальнейшая динамика развития симптомов у данного больного представлена на рисунке. Вплоть до 2008 г. пациент никак не обследовался и за медицинской помощью не обращался, когда с выраженной слабостью и тошнотой был госпитализирован в ГКБ № 52. При обследовании выявлено повышение уровня креатинина до 460 мкмоль/л, отеки, повышение АД до 150/90 мм рт.ст., анемия (гемоглобин – Hb до 92 г/л). Пациент амбулаторно получал антигипертензивные препараты и эритропоэтин.
С 21.01 по 09.02.2010 г. находился на стационарном лечении в МСЧ № 60 Москвы, куда был госпитализирован в связи с ухудшением общего состояния, а также жалобами на учащенное мочеиспускание. Пациент отметил похудание на 30 кг. При обследовании: – 0,99 г/ сут, уровень креатинина – 828 мкмоль/л, мочевины – 30,7 ммоль/л, Hb – 112 г/л. При проведении ультразвукового исследования (УЗИ) обнаружены кисты в обеих почках. Был поставлен диагноз «обострение хронического пиелонефрита, хронический простатит. Хроническая (ХПН). Кисты обеих почек. Артериальная гипертензия». Проводилось лечение и леспенефрилом с положительной динамикой.
В мае 2010 г. повторная госпитализация в МСЧ № 60 с жалобами на дизурические расстройства. По данным лабораторных исследований составляла 0,23 г/сут, креатинин – 721,5 мкмоль/л, – 26,1 ммоль/л, уровень Hb – 116 г/л, лейкоциты 5,8×109/л. В общем анализе мочи: лейкоциты – до 100 в поле зрения (в п/зр), эритроциты – 5–6 в п/зр. По данным УЗИ почек и органов малого таза: аденома предстательной железы до 3,5 см. Проводилось лечение леспенефрилом и палином.
В августе 2010 г. отмечено нарастание слабости, одышки, появилась . Бригадой СМП был госпитализирован в ГКБ № 52. При обследовании:
DOI: https://dx.doi.org/10.18565/therapy.2018.5.122-127
В.Ю. Титов, К.В. Комиссарова, Д.А. Поддубная, А.Б. Егоркина, Л.М. Мамоева, Н.А. Соколова, Е.Т. Разумова, В.А. Кокорин
Статья платная, чтобы прочесть ее полностью, вам необходимо произвести покупку
Этиология и патогенез
Лечение проявлений антифосфолипидного синдром у беременных
Антифосфолипидный синдром. Рекомендации при антифосфолипидном синдроме во время беременности
Клиники и лаборатории ЦИР
10.05.202011:04
Вопрос: «При АФС стандарт — аспирин или метипред?»
Отвечает Игорь Иванович Гузов, акушер-гинеколог, к.м.н., главный врач ЦИР.
Стандарт — аспирин, но всё зависит от того, какие уровни заболевания. Потому что антифосфолипидные антитела, по сути своей, атакуют сосудистую стенку и являются антиангиогенным фактором. То есть они поражают эндотелий сосудов, и в результате этого повышается риск тромботических осложнений. И поэтому для блокировки риска тромботических осложнений назначается в основном аспирин.
Во многих случаях назначается гепарин. Но по вопрос по гепарину сейчас такой немного открытый.
Потому что оказалось, что в части случаев антифосфолипидного синдрома препараты гепарина повышают провоспалительную активность крови, и в результате этого повышения получается ухудшении прогноза.
Ситуации бывают разные — в зависимости от того, какой титр антител. Иногда бывает небольшое повышение титра, и тогда здесь всё проходит достаточно легко и непринужденно на фоне аспирина.
Если же мы имеем дело с какими-то более системными рисками, тогда в небольших дозировках может назначаться и метипред. Но, безусловно, должна быть обязательно консультация ревматолога.
В каких-то случаях очень хорошо работает негормональный препарат плаквенил.
Просто иногда идет разночтение в вопросе того, что такое антифосфолипидный синдром. Потому что классическая форма антифосфолипидного синдрома (синдрома Хьюза) — это триада симптомов. То есть: невынашивание беременности (остановки развития беременности), рецидивирующие тромбозы, наличие антифосфолипидных антител.
А если идет невынашивание беременности и никакой другой симптоматики нет (ни рецидивирующих тромбозов, ни каких-то других симптомов), тогда вопрос стоит открыто: какая должна быть тактика? Как вести? И здесь заочно никогда не скажешь
Поэтому здесь очень важно смотреть индивидуально. Хотя я заметил по общению с нашими зарубежными коллегами, что сейчас они тоже стали (как и наши коллеги из России) более широко использовать термин «антифосфолипидный синдром» там, где синдрома нет, где просто есть моноанализ повышения уровня антител без какой-либо другой дополнительной симптоматики
Мы назначаем и иммуноглобулины при этом, потому что иногда они достаточно хорошо работают. Но в последние время мы очень хорошо работаем с препаратом, который называется плаквенил.
Конечно, это очень хороший препарат, который позволяет часто не назначать гормональные препараты, и полностью контролирует ситуацию с аутоиммунным процессом. Поэтому однозначно заочно о терапии сказать невозможно.
Самое главное, чтобы вы знали о том, что есть возможности, и что при грамотном подходе к обследованию и лечению большинство женщин, даже с теми проблемами, которые были раньше в предыдущих беременностях, могут рассчитывать на рождение здорового ребенка.
Антифосфолипидный синдром и беременность
Что вызывает АФС при беременности?
беременностиродовплацентыВ настоящее время доказано, что антифосфолипидный синдром может вызывать следующие акушерские осложнения:
- Бесплодие неясного происхождения;
- Неудачи ЭКО;
- Выкидыши на ранних и поздних сроках беременности;
- Замершая беременность;
- Маловодие;
- Внутриутробная гибель плода;
- Преждевременные роды;
- Мертворождение;
- Пороки развития плода;
- Задержка развития плода;
- Гестозы;
- Эклампсия и преэклампсия;
- Преждевременная отслойка плаценты;
- Тромбозы и тромбоэмболии.
новорожденного ребенкамладенца
Ведение беременности при антифосфолипидном синдроме
рекомендации по подготовке и ведению беременности, утвержденные российским Минздравом в 2014 году.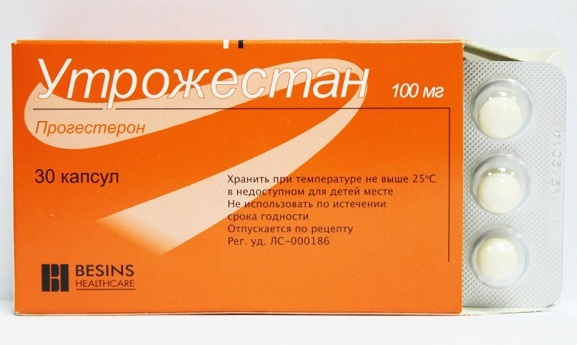
- Препараты низкомолекулярного гепарина (Клексан, Фраксипарин, Фрагмин);
- Препараты группы антиагрегантов (Клопидогрель, Аспирин в низких дозировках по 75 – 80 мг в сутки);
- Микронизированный прогестерон (Утрожестан по 200 – 600 мг в сутки) вагинально;
- Фолиевая кислота по 4 – 6 мг в сутки;
- Магний с витамином В6 (Магне В6);
- Препараты омега-3-6-9 жирных кислот (Линитол, Омега-3 Доппельгерц и др.).
плазмаферезакоагулограммы6фетоплацентарной недостаточностиПосле наступления беременности врач выбирает одну из рекомендованных тактикГлюкокортикоидные гормоныДексаметазонгормонов
- Антифосфолипидный синдром, при котором у женщины в крови повышены уровни антифосфолипидных антител и волчаночного антикоагулянта, но в прошлом не было тромбозов и эпизодов потери беременности на ранних сроках (например, выкидыши, замершие беременности до 10 – 12 недель). В этом случае в течение всей беременности (до родов) рекомендуется принимать только Аспирин по 75 мг в сутки.
- Антифосфолипидный синдром, при котором у женщины в крови повышены уровни антифосфолипидных антител и волчаночного антикоагулянта, в прошлом не было тромбозов, но были эпизоды потери беременности на ранних сроках (выкидыши до 10 – 12 недель). В этом случае в течение всей беременности вплоть до родов рекомендуется принимать Аспирин по 75 мг в сутки, или комбинацию Аспирина 75 мг в сутки + препараты низкомолекулярного гепарина (Клексан, Фраксипарин, Фрагмин). Клексан вводят под кожу по 5000 – 7000 МЕ через каждые 12 часов, а Фраксипарин и Фрагмин – по 0,4 мг по одному разу в сутки.
- Антифосфолипидный синдром, при котором у женщины в крови повышены уровни антифосфолипидных антител и волчаночного антикоагулянта, в прошлом не было тромбозов, но были эпизоды замершей беременности на ранних сроках (выкидыши до 10 – 12 недель) или внутриутробной гибели плода, либо преждевременных родов вследствие гестоза или плацентарной недостаточности. В этом случае в течение всей беременности, вплоть до родов, следует применять низкие дозы Аспирина (по 75 мг в сутки) + препараты низкомолекулярного гепарина (Клексан, Фраксипарин, Фрагмин). Клексан вводят под кожу по 5000 – 7000 МЕ через каждые 12 часов, а Фраксипарин и Фрагмин – по 7500 – 10000 МЕ каждые 12 часов в первом триместре (до 12-ой недели включительно), и далее по 10000 МЕ каждые 8 – 12 часов во втором и третьем триместрах.
- Антифосфолипидный синдром, при котором у женщины в крови повышены уровни антифосфолипидных антител и волчаночного антикоагулянта, в прошлом были и тромбозы, и эпизоды потери беременности на любых сроках. В этом случае в течение всей беременности вплоть до родов следует применять низкие дозы Аспирина (по 75 мг в сутки) + препараты низкомолекулярного гепарина (Клексан, Фраксипарин, Фрагмин). Клексан вводят под кожу по 5000 – 7000 МЕ через каждые 12 часов, а Фраксипарин и Фрагмин – по 7500 – 10000 МЕ каждые 8 – 12 часов.
препараты железаКурантилкальцияостеопорозакесарево сечениеэпидуральную анестезиюПосле родоразрешения лечение, проводившееся во время беременности, продолжают еще 1 – 1,5 месяца.ревматологВобэнзима
Лечение антифосфолипидного синдрома
Причины возникновения синдрома антифосфолипидных антител пока неизвестны. Но учёные относят его к разряду аутоиммунных заболеваний, обусловленных генетически. Таким образом, полноценное лечение его невозможно – вместо него проводится симптоматическое и профилактическое.
Прежде всего, это профилактика тромбозов. Она в данном случае важна – антитела могут запустить процесс образования тромбов в любой момент и даже привести к катастрофическим последствиям для носителя. Но, при этом, больным с неяркой формой антифосфолипидного синдрома, без эпизодов закупорки сосудов и невынашивания беременности в анамнезе, лечение часто не требуется.
При первичном антифосфолипидном синдроме с высокими титрами антител назначается долгосрочная поддерживающая терапия низкими дозами ацетилсалициловой кислоты с последующим добавлением прямых антикоагулянтов при необходимости.
Терапия вторичного АФС сконцентрирована на купировании основного заболевания. К низким дозам ацетилсалициловой кислоты добавляются противомалярийные препараты, способствующие прекращению процесса свёртывания крови.
При этом для пациентов с венозными и артериальными тромбозами стратегия лечения различна. При первых назначаются непрямые антикоагулянты, такие как варфарин, тогда как при вторых требуется более жесткое лечение, вплоть до плазмафереза или инфузий плазмы.
Кроме лекарственных средств, всем больным АФС необходимо максимально уменьшить факторы сосудистого риска. Обязательно придерживаться здорового питания, больше двигаться, отказаться от вредных привычек. Необходимо ответственнее подходить к решению о медицинском вмешательстве в организм, таком как операция или приём гормональных добавок, а так же планирование беременности.
Существуют так же другие методы борьбы. Применение антагонистов витамина К, прямых ингибиторов тромбина и Ха недостаточно изучено, требует частого и строгого лабораторного контроля. Определение назначений полностью зависит от результатов лабораторных тестов.
Общие сведения
Антифосфолипидный синдром (синон. синдром Хьюза, синдром волчаночных антител, синдром антифосфолипидных антител) представляет собой клинико-лабораторный симптомокомплекс, ассоциированный с гиперкоагуляцией, манифестирующий венозными/артериальными тромбозами, клапанными пороками сердца, артериальной гипертензией, акушерской патологией различной формы (поздний гестоз, невынашивание беременности, внутриутробная задержка развития плода), поражением кожи и тромбоцитопенией, которые обусловлены синтезом антител к фосфолипидам (аФЛ): кардиолипинам, к b2-гликопротеину I и волчаночного антикоагулянта, к кофакторным белкам (протеин S, протромбин, протеин С, простациклин, аннексин V).
В основе АФС — образование бимодальных аутоантител в высоком титре, активно взаимодействующих с мембранными отрицательно/нейтрально заряженными фосфолипидами и связанными с ними гликопротеинами. Основной спецификой АФС является высокая ангиотропность/тромбогенность.
В зависимости от иммуногенности/структуры различают «нейтральные» фосфолипиды (фосфатидилэтаноламини, фосфатидилхолин) и «отрицательно заряженные» (фосфатидилинозитол, кардиолипин, фосфатидилсерин). Антифосфолипидные антитела, которые вступают в реакцию с фосфолипидами представлены преимущественно волчаночным антикоагулянтом, бета2-гликопротеином-1, кардиолипинами и кофакторзависимыми белками.
Антифосфолипидные антитела способны воздействовать на множество процессов, составляющих основу процессов регуляции гемостаза. Взаимодействуя с фосфолипидами нейтрофилов, тромбоцитов, клеточными мембранами эндотелия сосудов, антитела вызывают расстройства гемостаза, проявляющиеся склонностью к гиперкоагуляции.
Клиническая значимость аФЛ определяется зависимостью их наличия/уровня в крови с развитием конкретной характерной симптоматики. Например, проявления АФС наблюдаются лишь у 30-35% лиц с положительным волчаночным антикоагулянтом и только у 40–50% лиц с умеренным/высоким уровнем волчаночного антикоагулянта.
Достоверных статистических данных об истинной распространенности АФС в человеческой популяции нет. Установлено, что в сыворотке крови высокие титры антител к фосфолипидам обнаруживаются у 0,2% здоровых лиц, а незначительное повышение уровня АТ встречается у 2-4% лиц. Заболеваниями, ассоциированными с АФС, могут страдать как мужчины, так и женщины (в том числе дети различного возраста), но антифосфолипидный синдром в 5-7 раз чаще диагностируется среди женщин, преимущественно молодого возраста (от 20 до 40 лет) и значительно реже встречается у людей пожилого возраста. При этом, отмечается увеличение частоты встречаемости аФЛ при различных аутоиммунных, воспалительных и инфекционных заболеваниях, приеме некоторых лекарственных препаратов (психотропные средства/оральные контрацептивы), онкологических заболеваниях и у лиц с иммуногенетической предрасположенностью к повышенному продуцированию аФЛ. АФС может иметь спорадический и наследственный характер, при котором наследование осуществляется по аутосомно-доминантному типу.
Проблема антифосфолипидного синдрома, проявляющегося полиорганностью симптоматики, является мультидисциплинарной, которой занимаются врачи ревматологи, кардиологи, неврологи, гематологи, гинекологи, акушеры. Ниже в таблице приведены обобщенные данные о клинических проявлениях АФС и частоте их встречаемости.
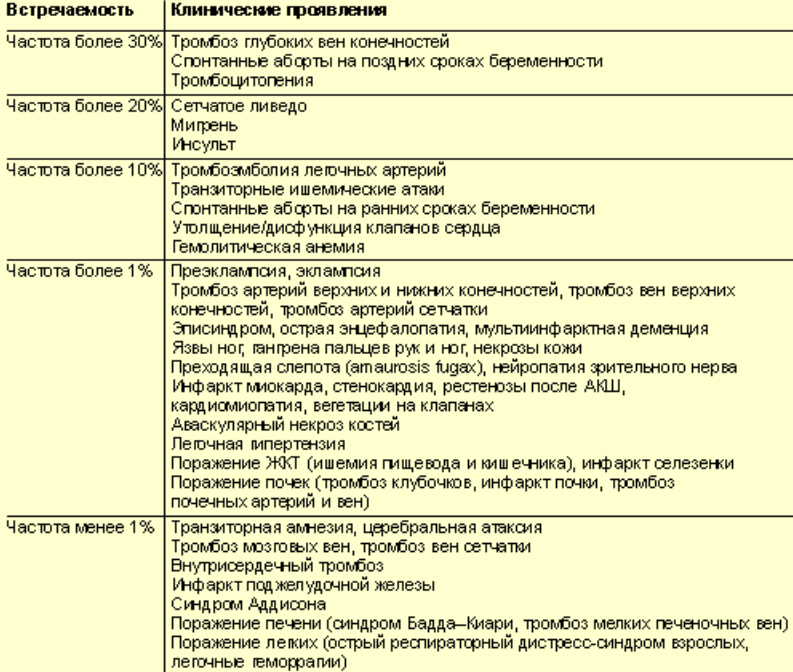
Поскольку для АФС характерна полиорганность симптоматики, а также невозможность дать описание всех клинических проявлений, рассмотрим лишь самые характерные/частые проявления АФС в контексте венозных/артериальных тромботических проявлений, часто заканчивающихся окклюзией сосудов и акушерских/гинекологических патологий, как причине прерывания беременности.
Что лежит в основе антифосфолипидного синдрома
Что такое антифосфолипидный синдром (АФС)
Профилактика
Профилактика включает:
- Контроль заболевания, на фоне которого развивается АФС.
- Своевременное лечение инфекционных осложнений.
- Воздействие на факторы риска тромбозов (повышенный уровень холестерина, гипертоническая болезнь).
- Подготовка женщин, страдающих АФС, перед беременностью. Эта подготовка включает проведение в течение 3 месяцев следующих лечебных мероприятий: несколько сеансов плазмафереза, прием антиагрегантов (аспирин) при повышенной функции тромбоцитов. Если женщина получает варфарин, ее переводят на низкомолекулярные гепарины. У женщин выявляют и лечат сопутствующие заболевания, санируют очаги инфекции. Женщина должна принимать витамины с фолиевой кислотой (0,8–1 мг в день), а при выявленной гипергомоцистеинемии доза увеличивается до 5-6 мг. Также показан прием витаминов В6, В1, В12. При недостаточности лютеиновой фазы назначаются препараты прогестерона.
- Женщинам с привычным невынашиванием проводится HLA-типирование, кариотипирование выявление различных форм тромбофилии.
Описание
Антитела к кардиолипину lgA, lgM, lgG — скрининговый тест, использующийся в диагностике антифосфолипидного синдрома.Перечень тестов в составе исследования:
- Антитела к кардиолипину IgG;
- Антитела к кардиолипину IgM;
- Антитела к кардиолипину IgА.
Антитела к кардиолипину — один из видов аутоиммунных антифосфолипидных антител, включённых в патогенез антифосфолипидного синдрома, связанного с необъяснимыми тромбозами, повторным невынашиванием плода (с прерыванием беременности обычно во 2 и 3 триместрах), тромбоцитопенией.Антитела к кардиолипину и антифосфолипидный синдром
В клинической практике определение антител к кардиолипину является одним из наиболее ценных и стандартизированных тестов для диагностики антифосфолипидного синдрома (АФС). Антитела к кардиолипину являются основной фракцией антител к фосфолипидам. Эти антитела обнаруживаются при различных аутоиммунных заболеваниях. Их присутствие у пациентов с системной красной волчанкой (СКВ) ассоциируется с развитием тромбозов.
Титры антител к кардиолипину обычно максимальны непосредственно перед развитием тромбоза, и несколько снижаются сразу после его возникновения, что свидетельствует об их потреблении в процессе коагуляции. Увеличение титра антител к кардиолипину при развитии клинической картины тромбоза служит основой для постановки диагноза АФС. В России частота обнаружения антител к кардиолипину у пациенток с привычным невынашиванием беременности составляет 28–31%. Среди наиболее частых индукторов антител к кардиолипину описаны инфекции, вызванные вирусом гепатита С, ВИЧ, вирусом Эпштейна-Барр, парвовирусом В19, стрептококками, H/pylori, а также возбудителями сальмонеллёза и инфекций мочевыводящих путей. При лечении АФС, концентрация антител к кардиолипину может меняться или оставаться на прежнем уровне.
Рекомендуется плановое определение антител к кардиолипину у беременных с СКВ или тромбозом для оценки риска осложнений беременности. Для прогнозирования риска развития тромботических осложнений очень полезно определение волчаночного антикоагулянта (исследование 20.106 — Волчаночный антикоагулянт) и антител к кардиолипину. Показания
Диагностика антифосфолипидного синдрома (необъяснимые тромбозы, бесплодие и повторное невынашивание плода, тромбоцитопения).Подготовка
Кровь рекомендуется сдавать утром, в период с 8 до 12 часов. Взятие крови производится натощак или спустя 4–6 часов после последнего приема пищи. Допускается употребление воды без газа и сахара. Накануне сдачи исследования следует избегать пищевых перегрузок.Интерпретация результатовЕдиницы измерения: Ед/мл.Референсные значения:
- <12 — антител нет;
- 12-40 — низкая концентрация антител;
- >40 — высокая концентрация антител.
Положительно:
- антифосфолипидный синдром — положительные и сильно положительные результаты теста во 2 и более определениях на протяжении по крайней мере 6 недель (положительный результат теста, сам по себе, в отсутствие каких-либо других клинических или лабораторных маркёров, не может служить основанием для постановки диагноза);
- системные аутоиммунные заболевания (особенно, системная красная волчанка);
- инфекционные заболевания (в том числе, гепатит С, малярия, бореллиоз, сифилис, ВИЧ);
- аутоантитела, индуцированные приёмом лекарственных препаратов;
- тромбозы;
- менингиты, энцефалиты;
- хорея;
- эпилепсия;
- онкологические заболевания;
- хронические интоксикации.