Чем опасен гайморит или осложнения верхнечелюстного синусита?
Содержание:
- Гайморит и этмоидит
- Диагностика синуситов
- Как развивается «зубной» гайморит?
- Какие операции проводят
- Диагностика гайморита
- Острый и хронический одонтогенный синусит
- Лечение назального полипоза
- Как часто можно делать КТ гайморовых пазух
- Гайморотомия: как и где проводится
- Лечение одонтогенного гайморита
- Что такое носовое кровотечение?
- Что провоцирует / Причины Одонтогенного гайморита у детей:
- Лечение
- Диагностика заболевания
- Что провоцирует / Причины Хронического гайморита:
- Лечение Одонтогенного гайморита у детей:
- Возможные осложнения
- Лечение гнойного гайморита
- Симптомы и классификация носового кровотечения
- Осложнения гайморита
- Выбор метода удаления и анестезии
- Возможные осложнения
- Почему появляется киста в носу
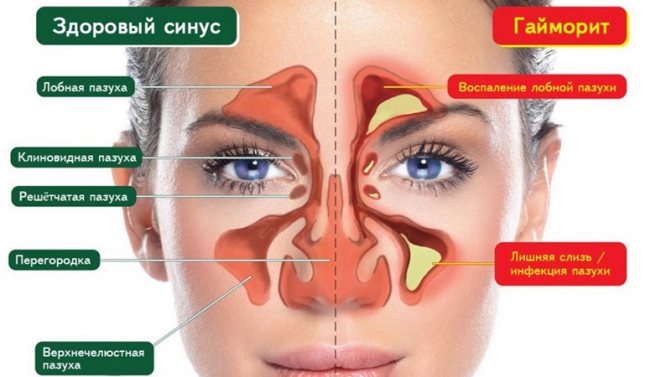
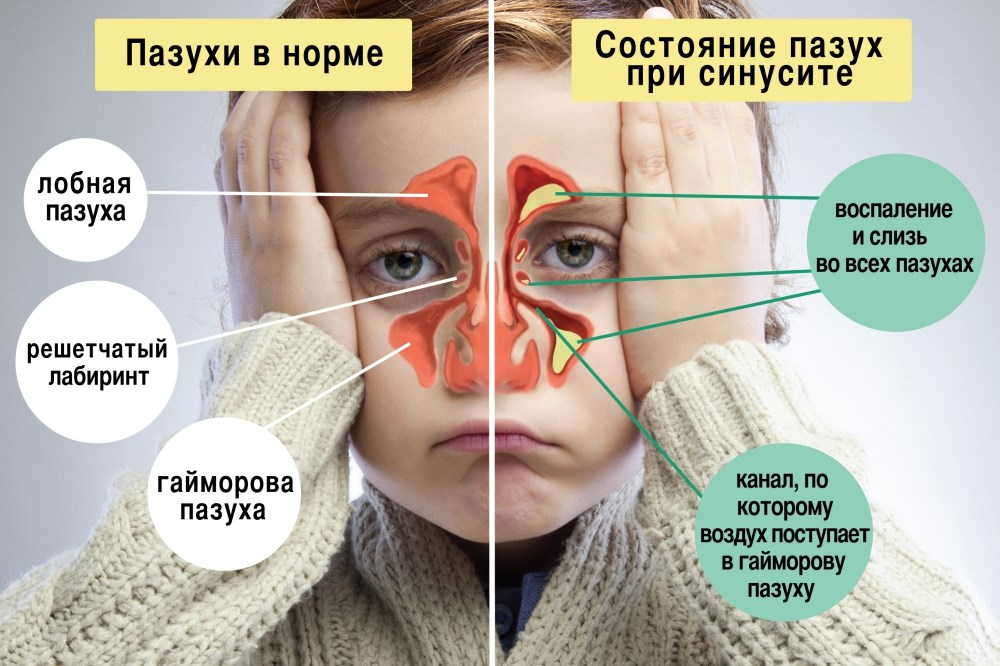
Гайморит и этмоидит
Диагностика синуситов
Диагноз «синусит» ставится на основании жалоб пациента, его физикального осмотра и проведения ряда исследований. Первое, с чего лор-врач начнёт консультацию, — это опрос пациента на предмет жалоб и сбор его анамнеза жизни и здоровья. Как протекает болезнь? Когда появились первые симптомы? Предшествовали ли появлению симптомов простуда или переохлаждение? Нет ли проблем с зубами верхней челюсти? Услышав всю необходимую информацию, доктор переходит к непосредственному осмотру больного.
Лор-врач прощупывает области расположения околоносовых пазух (если пазухи воспалены, при нажатии на них пациент испытывает дискомфорт) и шейные лимфоузлы (они могут быть увеличены). Внешний осмотр помогает увидеть отёчность век, припухлость тканей в области поражённых пазух, слезотечение. Далее доктор переходит к осмотру лор-органов – риноскопии (осмотру носа), фарингоскопии (осмотру глотки). Риноскопия позволяет увидеть состояние слизистой оболочки носа, наличие выделений в носу, носовую перегородку, размер нижних носовых раковин.
Более детально изучить полость носа и оценить состояние соустий пазух позволяет эндоскопическое исследование, которое проводится с помощью эндоскопа.
Диагностировать воспалительный процесс в околоносовых пазухах помогает процедура синуссканирования, которая проводится с помощью прибора синусскана. Это разновидность ультразвукового исследования. Его часто применяют вместо рентгенологического исследования, например, при беременности или детям. В отличие от рентгена при синуссканировании пациент не подвергается облучению, а значит, этот метод более безопасен и может использоваться в случаях, когда рентген противопоказан.
Рентгенологическое исследование часто проводится при диагностике синусита. Рентгеновский снимок показывает, скопились ли в пазухах воспалительная жидкость или гной.
В трудных случаях, когда возникают сложности с постановкой диагноза, пациент направляется на компьютерную томографию (КТ).
При диагностике синуситов показаны ряд лабораторных анализов, которые позволяют сделать вывод о наличии в организме воспалительных процессов и определить тип возбудителя заболевания: общий анализ крови, общий анализ мочи, цитологическое исследование выделяемого из носовой полости, мазок из полости носа.
Иногда в целях диагностики проводится пункция пазухи («прокол»). В ходе пункции доктор извлекает из пазухи патогенное содержимое и отправляет его на анализ для определения микрофлоры и её чувствительности к антибиотикам.
Как развивается «зубной» гайморит?
К числу частых возбудителей, относятся такие бактерии, как:
- Streptococcus pneumonia – стрептококк;
- Haemophilus influenza – гемофильная палочка;
- Moraxella catarrhalis – протобактерия Моракселла.
Одонтогенный верхнечелюстной синусит может также формироваться из-за удаления зубов (экстракции). Если удаляется один из верхнечелюстных моляров, с повреждением костной пластики верхней челюсти, бактерии из полости рта могут проникнуть внутрь пазухи. В этом случае говорят об образовании неестественного соединения полости рта и околоносовой пазухи – ороантральный свищ. Этот триггерный фактор считается одной из распространенных причин «зубного» синусита.
Третья дентальная причина синусита связана с воспаленными корнями, оставленными незамеченными. В результате образуются кисты, которые «прорастают» в полость пазухи.
Какие операции проводят
Хирургическое лечение при гайморите может включать:
- Пункция или прокол пазухи для одномоментной эвакуации основной части выделений и введения лекарственного препарата. Проводится специальной иглой, под местной анестезией. Позволяет быстро облегчить состояние пациента, но не всегда приводит к стойкому результату. Пункция чаще всего проводится при остром воспалении без гнойных осложнений.
- Гайморотомия, вскрытие гайморовой пазухи для доступа к ее внутренним стенкам. Для этого накладывают разрез рядом с верхней десной или под средней или нижней носовой раковиной, реже применяют доступ через лицевую часть щеки. Благодаря гайморотомии врач получает возможность полностью удалить гной и тщательно промыть пораженный синус, устранить новообразования и грануляции (поверхностные воспалительные разрастания), создать необходимый для оттока выделений дренаж.
Существуют и менее востребованные процедуры (например, баллонная пластика устья синуса). Они не всегда дают стойкий эффект и достаточно часто приводят к рецидивам, поэтому используются в основном как дополнение к основной операции.
Диагностика гайморита
См. такжеЛечение ЛОР-заболеванийЛечение хронического гайморитаЛечение гайморитаГаймотерапия
Диагностика гайморита складывается из сбора анамнеза, общего и ЛОР-осмотра пациента, инструментальных методик.
Могут быть выявлены болезненность при пальпации и перкуссии (простукивании) околоносовой области, отек щеки и нижнего века, «аденоидный» тип лица. Обязательным моментом диагностики является передняя и задняя риноскопия – осмотр полости носа. При этом отмечаются отек и покраснение слизистой оболочки, наиболее выраженные в среднем носовом ходе. Достоверный симптом гайморита – полоска гнойных выделений из устья пораженной пазухи.
Инструментальная диагностика гайморита включает:
- диафаноскопию (просвечивание пазух);
- диагностическую пункцию;
- рентгенографию;
- МРТ, КТ лицевого черепа;
- эндоскопию с осмотром носовых ходов и даже полости гайморовой пазухи – высокоинформативный современный метод обследования.
Адекватная диагностика – это не только подтверждение наличия гайморита
Важно определить тип заболевания, выявить предрасполагающие факторы и ранние признаки осложнений. Это позволит врачу составить оптимальный план лечения
Острый и хронический одонтогенный синусит
Эта форма синусита достаточно болезненная. Это происходит из-за связи острой формы с воспалением в области корня зуба. Однако, если всегда есть постоянные стоматологические проблемы, острый синусит может перейти в хроническое воспаление антрального отдела пазухи. Две формы синусита отличаются по своим симптомам.
Острый зубной синусит проявляется:
- Сильная пульсирующая боль;
- Отек вокруг щеки (может доходить до века);
- Покраснение носовой стенки и носовых раковин;
- Секреция из носа слизисто-гнойного характера.
Кроме того, при нажатии на пораженную область может возникнуть боль. Острый зубной синусит как правило сопровождается повышенной температурой.
Признаки хронической формы одонтогенного гайморита часто гораздо менее выражены. У некоторых пациентов симптомы вообще проявляются лишь изредка – например, в виде редких головных болей.
Лечение назального полипоза
Терапия хронического воспаления пазух (с полипами или без) является трудной задачей, которая требует комплексного лечения.
В лечении заболевания должна участвовать команда врачей (терапевт, аллерголог-иммунолог, отоларинголог), чтобы определить действенную схему лечения.
Цель лечения назального полипоза — уменьшить размер полипов или устранить их. Первым этапом начинают с лекарственной терапии. При низкой эффективности лекарственной терапии прибегают к хирургическому лечению. Оно не обеспечивает полное выздоровление, но значительно улучшает течение заболевания. Поэтому необходимо продолжить консервативное лечение в послеоперационном периоде.
Применение лекарств при назальном полипозе
Лечение начинают с лекарственной терапии, которая способствует уменьшению или исчезновению даже больших полипов.
Медикаментозное лечение обычно включает:
Назальные кортикостероиды
Назальные кортикостероиды оказывают преимущественно местное противовоспалительное действие. Они применяются в виде назальных спреев (с мометазоном, беклометазоном) и способствуют уменьшению носовых полипов.
Системные кортикостероиды
Если назначение назальных препаратов не эффективно, то назначают системные кортикостероиды (дексаметазон, преднизолон и др.) внутрь или в виде инъекций. В связи с тем, что прием кортикостероидов внутрь или инъекционно сопряжен с риском серьезных побочных эффектов, данные препараты не назначают на длительный период.
Другие лекарственные препараты
Также врач может прописать другие лекарственные средства, влияющие на воспаление слизистой. Они могут включать различные препараты для лечения аллергической патологии (блокаторы лейкотриеновых рецепторов, антигистаминные препараты, кромогликаты), антибактериальные препараты для лечения длительной или повторяющейся инфекции.
Хирургия полипов
Если медикаментозное лечение не сокращает или не устраняет полипы, может потребоваться эндоскопическая хирургия для их удаления и устранения проблем с пазухами.
В эндоскопической методике хирург использует специальную оптическую трубку, которая увеличивает и выводит изображение оперируемой области на экран. Под зрительным контролем хирург, используя специализированные микроинструменты, удаляет полипы и другие препятствия из полости носа и околоносовых пазух, мешающие оттоку жидкости из пазухи.
Хирург может также увеличить отверстия, соединяющие синусы с носовой полостью.
После операции рекомендуется использовать кортикостероидный назальный спрей, а также регулярное промывание готовыми солевыми растворами, чтобы помочь предотвратить рецидив назального полипоза.
Как часто можно делать КТ гайморовых пазух
Главным недостатком КТ области верхней челюсти и гайморовых пазух является облучение. По этой причине сканирование на компьютерном томографе можно проходить не чаще одного сеанса в полгода. При крайней необходимости этот интервал сокращают минимум до двух месяцев.
Процедуру не назначают беременным женщинам. Под воздействием рентгеновского излучения происходят изменение структуры атомов и молекул, что может отрицательно повлиять на эмбрион, особенно на стадии закладки органов и систем.
КТ верхней челюсти и гайморовых пазух следует с осторожностью делать детям. Растущий организм крайне чувствителен к внешним воздействиям, и в раннем возрасте сканирование проводят только по серьезным показаниям
Чтобы от процедуры не было вреда, специалисты должны руководствоваться несколькими принципами:
-
направлять на компьютерную рентгенологическую диагностику лишь в ситуациях, когда другие виды обследования малоинформативны ;
-
учитывать суммарную дозу облучения пациента за год при различных исследованиях;
-
не проводить КТ верхней челюсти и гайморовых пазух, если имеются противопоказания;
-
при необходимости повторного обследования лучше отдать предпочтение магнитно-резонансной томографии: ее можно проводить с необходимой при выбранной тактике лечения частотой.
Соблюдение мер предосторожности позволяет избежать осложнений, способных ухудшить состояние здоровья пациента
Гайморотомия: как и где проводится
См. такжеЛечение ЛОР-заболеванийЛечение хронического гайморитаЛечение гайморитаГайморит
Гайморотомия – наиболее результативная операция по лечению хронического гайморита. Она может проводиться с помощью классических хирургических инструментов, но в настоящее время предпочтение отдается малоинвазивной эндоскопической методике.
Использование эндоскопа позволяет визуально контролировать все манипуляции, повышает точность процедуры, существенно снижает ее травматичность и уровень кровопотери. Восстановление после эндоскопической гайморотомии проходит быстрее и легче, чем после классических операций на синусах. Пациенты при этом не нуждаются в продолжительной госпитализации и уже через 2–3 часа могут покинуть клинику.
Лечение одонтогенного гайморита
Одонтогенный гайморит – это достаточно серьезное заболевание, которое не лечится народными методами. Его лечение должно осуществляться строго под контролем врача.
- Первым делом при лечении следует немедленно уничтожить источник инфекции – инородные тела или пломбировочный материал. После этого следует провести санацию ротовой полости и вылечить зуб, который стал причиной гайморита;
- После этого следует удалить из пазухи гной, однако чаще всего это делается прямо вместе с эндоскопической диагностикой. Процедура осуществляется под местным обезболиванием в амбулаторных условиях, и практически сразу после нее пациента уже отпускают домой;
- В некоторых случаях удаление гноя требует общей анестезии. Также общая анестезия может потребоваться для удаления из гайморовой пазухи инородных тел. Обычно в таких сложных случаях больного после процедуры на сутки кладут в стационар;
- После того, как причина болезни устранена, необходимо несколько дней принимать сосудосуживающие средства, которые помогут слизистой оболочке рта и носа вернуться в здоровое, нормальное состояние;
- Также после операции нужно каждый день промывать нос специальными лекарственными растворами. Такое лечение должно длиться столько, сколько скажет врач;
- Если заболевание осложнено гнойными выделениями, или отмечаются осложнения, то может быть показан прием антибиотиков;
- На месяц после лечения одонтогенного гайморита следует ограничить физические нагрузки.
Что такое носовое кровотечение?
Носовое кровотечение – распространенное заболевание лор-органов, представляющее собой истечение крови из сосудов носа в результате травмы, местного заболевания или на фоне заболевания организма. Считается острой патологией и требует безотлагательной скорой медицинской помощи. Отсутствие медицинской помощи приводит к ухудшению состояния человека вплоть до летального исхода. Поэтому недооценивать данное состояние и считать его кратковременным недомоганием — частая ошибка пациентов. В истории известен факт, когда предводитель племен Гуннов — Аттила, не захватил римскую империю, скончавшись в западной Европе от носового кровотечения.
Что провоцирует / Причины Одонтогенного гайморита у детей:
Развитию одонтогенных гайморитов чаще всего способствуют хронический периодонтит в области 76541 4567 зубов, перфорация дна верхнечелюстной пазухи при удалении этих зубов, периостит и остеомиелит верхней челюсти, инфекционно-воспалительные процессы в области краевого пародонта, околокорневые и фолликулярные кисты верхней челюсти, травма, внесение инфекции корневыми иглами при обработке каналов зубов.
Инфицирование верхнечелюстной пазухи со стороны одонтогенных патологических очагов связано с анатомо-топографическими особенностями этой области В. Г. Синева отмечает, что одонтогенный гайморит чаще развивается у лиц с хорошо пневматизированной пазухой, для которой характерно развитие всех ее бухт, особенно альвеолярной. При возникновении одонтогенного гайморита имеет значение и расстояние между корнями зубов и слизистой оболочкой верхнечелюстной пазухи, которое у детей достаточно большое и колеблется от 0,2 до 12 мм.
Относительно частое повреждение верхнечелюстной пазухи при удалении моляров и премоляров верхней челюсти также объясняется анатомическим строением этой области. Имеют значение и погрешности в технике проведения удаления зубов.
Воспаление пазухи может быть обусловлено прямым распространением воспалительного процесса на соседние участки кости и дно пазухи или гематогенным инфицированием по кровеносным и лимфатическим путям.
Непосредственным толчком является присоединение к одонтогенному воспалению травмы, охлаждения или общих заболеваний, снижающих общую резистентность организма.
Одонтогенные гаймориты наиболее часто вызываются гноеродной кокковой флорой, среди которой превалирует патогенный стафилококк. При остром одонтогенном гайморите чаще обнаруживается монофлора, при хроническом — смешанная или не выявляется вообще. Отмечается возрастание роли синегнойной палочки в возникновении этого заболевания. А.Г. Шаргородский отмечает, что для одонтогенных гайморитов характерно преобладание стрептококковой флоры над стафилококковой.
Высокую степень сенсибилизации организма больных одонтогенным гайморитом к стафилококку и стрептококку обнаружил М. Азимов, что указывает на немаловажную роль аллергизации организма в возникновении одонтогенных гайморитов.
Дети болеют одонтогенными гайморитами значительно реже, чем взрослые, что связано с анатомо-физиологическими особенностями строения этой области. Верхнечелюстная пазуха у детей меньших размеров, менее пневматизирована, зубы верхней челюсти отделены от слизистой оболочки верхнечелюстной пазухи значительным слоем костной ткани, что уменьшает ее инфицирование при лечении и удалении зубов. С возрастом, когда строение верхнечелюстной пазухи приближается к «взрослому» варианту, вероятность возникновения одонто-генного гайморита увеличивается.
У детей как причина возникновения одонтогенных гайморитов на первый план выступают острые и хронические одонтогенные воспалительные процессы в кости верхней челюсти (хронический периодонтит постоянных зубов, остеомиелит, околокорневые кисты). По клиническому течению различают острые и хронические одонтогенные гаймориты, по характеру патоморфологических изменений — катаральные, гнойные, полипозные, гнойно-полипозные.
Лечение
Медикаменты, домашние средства и специальную терапию необходимо назначать в соответствии с типом заболевания.
При лечении гайморита человека не надо госпитализировать, так как обычно ему хватает домашних и амбулаторных процедур.
Лечение носит комплексный характер: прием препаратов, устраняющих отдельные симптомы заболевания, физиопроцедуры, прием препаратов для укрепления иммунитета, прием антибиотиков.
Основные методы лечения гайморита:
Антибиотики широкого спектра действия для внутреннего применения. Назначаются врачом, при правильном применении почти безвредны для организма. Использовать средство можно только если у ребенка есть высокая температура и интоксикация
Важно: чтобы защитить желудочно-кишечный тракт во время приема лекарства, нужно вместе с лекарством принимать пробиотики или пребиотики.
Антисептические препараты для местного применения препараты, воздействующие на причину заболевания – болезнетворные бактерии. К таким препаратам относятся и капли на основе серебра протеината, помогающие избавиться от насморка
Стоит обратить внимание, что сейчас в аптеках очень много таких капель от разных производителей, но для безопасного применения лучше выбирать ту компанию, которая производит оригинальный препарат
Укрепление иммунитета при помощи народных и лекарственных средств: горчичник, обтирание, чаи с травами, прополис (ватные диски свернуть и положить в ноздри на 5 минут), витамин C.
Физиотерапевтические процедуры: ингаляции, электрофорез, «синяя лампа».
Домашняя физиотерапия: ингаляции при помощи небулайзера, паровые ингаляции.
Если никакое из средств не подойдет, то врач может назначить хирургическое вмешательство. Как правило, это прокол, через который убирают скопившийся в пазухе гной.
Диагностика заболевания
Лечение гайморита занимается врач оториноларинголог. На основании жалоб пациента, врач проводит общий осмотр носовой полости и пазух носа. При гайморите наблюдается общий отек, воспаление, гнойные выделения из пазух носа. Дополнительно проводится рентген исследование верхнечелюстных пазух, на снимке при гайморите наблюдается характерное потемнение. Для уточнения диагноза и определения характера отделяемого проводится диагностическая пункция содержимого пазухи. Наличие и степень развития воспалительного процесса можно определить с помощью анализов крови и мочи.
Для дифференцированной диагностики типа и характера воспаления проводится – КТ, эндоскопическое исследование пазух носа, УЗИ, МРТ, цитологическое исследование патологического отделяемого и определение его чувствительности к антибиотикам и другие исследования. При аллергической природе гайморита необходимы исследования для выявления типа аллергена. Комплексная диагностика заболевания помогает врачу не только выявить гайморит, но и определить наиболее эффективное лечение патологии.
Что провоцирует / Причины Хронического гайморита:
Хронический гайморит – долгосрочный отек и воспаление придаточных пазух носа. Хронический гайморит может быть результатом рецидивирующих эпизодов острого гайморита или может быть вызван другими заболеваниями, такими как аллергический ринит, иммунные нарушения или структурные анатомические аномалии в носу (искривление носовой перегородки, опухоли, полипы в носу, врожденная узость носовых ходов и другие). Полипы блокируют выход слизи, ограничивают поток воздуха. Полипы могут быть результатом предшествующих инфекций, попавших в пазухи, которые и вызвали разрастание носовой мембраны. Аденоидные массы – это также аномалии носа. Они располагаются высоко на задней стенке глотки, состоят из лимфатической ткани.
Как правило, гайморит – это результат простуды или гриппа, который попадает в пазухи через верхние дыхательные пути. После простуды или гриппа может дополнительно развиться бактериальная инфекция, в результате чего мембраны, которые покрывают внутреннюю пазуху, воспаляются.
Хронический гайморит развивается при повторяющихся острых воспалениях и часто по причине затянувшегося воспаления верхнечелюстных пазух, а также при наличии хронического насморка.
Зубные инфекции могут вызывать воспалительный процесс в пазухах. Частое воспаление корней задних зубов предрасполагает к появлению гайморита.
Хронический гайморит может быть вызван нарушениями, ослабляющими иммунную систему, или заболеваниями, которые провоцируют воспаление в дыхательных путях и застои слизи. К таким болезням относятся сахарный диабет, СПИД, муковисцидоз, синдром Картагенера, гранулематоз Вегенера, гастроэзофагеальная рефлюксная болезнь, грибковый гайморит, астма и другие.
Хронический гайморит появляется, как осложнение после тяжелых инфекционных болезней.
Вирусы чаще всего вызывают острый гайморит, а для хронического гайморита характерно бактериальное происхождение. Бактерии, как правило, находятся в носовых проходах и горле. Они могут размножаться в заблокированных пазухах, в результате чего и появляется гайморит. Бактериальный гайморит трудноотличим от вирусного. От происхождения заболевания зависит дальнейшее лечение, поскольку на вирусные инфекции антибиотики не влияют. Бактерии вызывают только 2-10% гайморитов.
Аллергическая реакция на грибы является причиной некоторых случаев хронического гайморита. Aspergillus – это наиболее распространенный грибок, связанный с гайморитом. Грибковые инфекции, как правило, встречаются у людей с ослабленным иммунитетом.
Лечение Одонтогенного гайморита у детей:
Лечение острого одонтогенного гайморита у детей заключается в снятии острых воспалительных явлений. Поскольку у детей заболевание часто развивается на фоне обострения хронического периодонтита постоянных зубов, периостита и остеомиелита, то лечение следует начинать с устранения источника инфекции. Проводят удаление зуба — источника инфекции, вскрытие суб-периостальных абсцессов, флегмон. Назначают антибактериальную, десенсибилизирующую, общеукрепляющую и физиотерапию. Параллельно с этим проводят орошение полости носа сосудосуживающими препаратами, а также пункцию верхнечелюстной пазухи с промыванием и введением в нее антибиотиков, гормонов, антигистаминных препаратов. В ряде случаев проводят дренирование пазухи на 7-10 дней. При формировании абсцессов и флегмон орбиты их вскрывают.
Лечение хронического одонтогенного гайморита может быть консервативным и хирургическим. Как и в случае острого гайморита, лечение начинают с ликвидации одонтогенного очага воспаления.
Большинство авторов рекомендуют щадящие методы лечения детей с гайморитами. Консервативное лечение заключается в назначении сосудосуживающих средств, проведении пункции пазухи или ее дренировании с промыванием антибиотиками, ферментами, гормональными препаратами.
Радикальная операция на верхнечелюстной пазухе проводится редко, преимущественно при отсутствии эффекта от консервативной терапии, наличии свища гайморовой пазухи, в случае полипозных и пристеночно-гиперпластических форм.
Возможные осложнения
После операции по удалению кисты из верхнечелюстной пазухи может появляться отёк слизистой оболочки, ощущение её сухости или обильные выделения из носа, боль в том участке, через который осуществляли доступ к пазухе. Эти симптомы не являются осложнениями хирургического вмешательства и обычно проходят за несколько дней. Если они сохраняются и усиливаются, нужно обратиться за консультацией к врачу.
Характер осложнений после операции зависит от используемой методики:
- если доступ к пазухе осуществлялся через альвеолу зуба, разрез или прокол в верхней челюсти, может появиться свищевой ход;
- при микрогайморотомии и радикальной гайморотомии есть риск повреждения подглазничного или тройничного нерва с развитием неврита. В этом случае участки кожи, слизистой полости носа и рта немеют, что требует дополнительного лечения;
- воспаление и/или нагноение раны развивается, если она инфицируется (при некачественном уходе за полостью рта, в случаях, когда пациент не выполняет назначения врача).
Лечение гнойного гайморита
Терапия острой формы болезни обычно проводится с использованием медикаментов. Назначаются антибиотики, преимущество отдается средствам из группы макролидов. Они безопасны и действуют на большинство возбудителей синуситов.
Назначаются противовоспалительные препараты, муколитические средства, деконгестанты для улучшения оттока гнойного содержимого из пазухи.
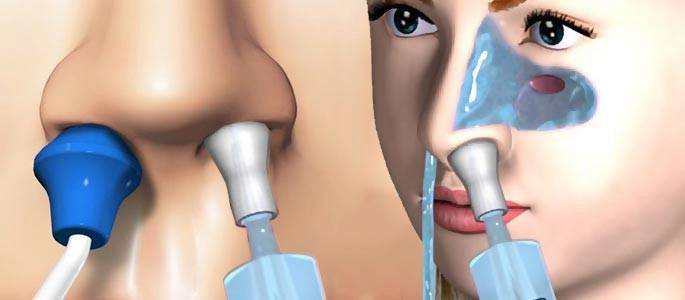
Лечение гнойного гайморита без прокола дополняется промываниями носовой полости растворами антисептиков (фурацилин, хлоргексидин и другие).
Показания к пункции (проколу) гайморовой пазухи ограничены. Это обусловлено высоким риском осложнений и достаточной эффективностью антибактериальной терапии. Тем не менее, метод используется в тяжелых случаях заболевания, особенно при вероятности внутричерепных осложнений. Пазуху пунктируют с помощью специальной иглы, удаляют гнойное содержимое, промывают полость. В некоторых случаях после этого в пазуху вводится тонкая трубка – дренаж.
Положительные эффекты дренирования пазухи:
- обеспечение постоянного оттока гнойного экссудата;
- дополнительное поступление воздуха в полость пазухи, что угнетающе действует на болезнетворные микроорганизмы;
- устранение отрицательного давления в пазухе, что улучшает отток содержимого;
- возможность регулярного промывания полости растворами лекарственных средств.
Дренирование верхнечелюстной пазухи можно провести и без прокола с помощью специального катетера ЯМИК.
После ликвидации гнойного воспаления назначают физиопроцедуры (УВЧ, УФО, электрофорез) для улучшения кровоснабжения пазухи и ускорения эвакуации остаточного содержимого.
Лечение гнойного гайморита при хроническом течении процесса требует значительных затрат времени. Обострения лечатся по тем же принципам, что и острое воспаление верхнечелюстной пазухи
Важно удаление очагов хронического воспаления в полости рта и носоглотке, лечение кариеса. Назначаются иммуностимулирующие средства
В период ремиссии используется физиотерапия, санаторное лечение.
В тяжелых случаях заболевания выполняется хирургическое вмешательство – гайморотомия. Операция включает вскрытие пазухи и тщательное очищение ее стенок. Помимо традиционной методики, применяется эндоскопическая техника гайморотомии. Такая операция сопровождается минимальным повреждением тканей, коротким восстановительным периодом и отсутствием тяжелых осложнений.
Симптомы и классификация носового кровотечения
Признаками носового кровотечения является стекание крови из ноздрей наружу или по задней стенке глотки через носоглотку. Кровотечение может быть заднее или переднее. Переднее кровотечение затрагивает капиллярное сплетение Киссельбаха, а заднее кровотечение идёт из крупных сосудов, и представляет большую опасность для больного.
Основную опасность для жизни представляет количество потерянной крови. В норме у здорового человека в теле около 4-5 литров крови. При непродолжительном кровотечении объем кровопотери составляет до 100 мл. Такой объем кровопотери не сильно влияет на здоровье, но в зависимости от типа нервной системы может проявиться эмоциональным возбуждением или обморочным состоянием на фоне вегетососудистой дистонии.
Но если объем кровопотери составляет больше 400-500 мл, то у пациента появляются слабость, головокружение, шум в ушах, мелькание звездочек перед глазами, человек становиться бледным, учащается пульс, компенсаторно поднимается артериальное давление.
Если кровь продолжает течь и объем потерянной крови составляет до 2-3 литров, то у пациента появляются признаки геморрагического шока. Становится сложно установить контакт с больным, нарастает одышка, кожа бледнеет, конечности становятся холодными, синеют руки, ноги, губы. Артериальное давление снижается, пульс практически не прощупывается. Пациент может потерять сознание.
Осложнения гайморита
Гайморит хорошо поддается лечению и обычно проходит без последствий. Однако, если заболевание запустить, возможно развитие опасных для жизни осложнений.
К наиболее распространенным осложнениям гайморита относятся:
- отит (воспаление уха);
- неврит тройничного нерва;
- гнойные процессы в глазнице (абсцесс, флегмона);
- менингит (воспаление мягких оболочек головного мозга);
- абсцесс мозга (гнойное расплавление тканей головного мозга);
- тромбоз кавернозного синуса (закупорка венозного синуса головного мозга);
- сепсис (попадание инфекции в кровь и распространение ее по всему организму).
Выбор метода удаления и анестезии
Выбор метода удаления полипов зависит от показаний и противопоказаний. Перед тем, как назначается оперативное вмешательство, пациент проходит обследование и делает компьютерную томографию. Далее врач тщательно изучает место локализации процесса. Если он ограничен носовой полостью и клетками решетчатого лабиринта, назначается полипотомия под местной анестезией, одновременно с гормональными препаратами, необходимыми для ремиссии. Если процесс находится во всех околоносовых пазухах, проводится полисинусотомия под общим наркозом.
При противопоказаниях к наркозу объем операции уменьшается. Хирургическое вмешательство будет направлено только на удаление полипов из полости носа и на улучшение носового дыхания.
Противопоказаниями может быть:
- беременность;
- тяжелые хронические (врожденные либо приобретенные) соматические заболевания.
Решение о проведении операции под наркозом принимается после тщательного обследования больного совместно с терапевтом и анестезиологом.
Время операции взаимосвязано с распространенностью процесса. Если это единичный полип, то под местной анестезией операция займет не более 15 минут, а если полипозный процесс локализуется не только в полости носа, но и в околоносовых пазухах, длительность операции может составить один час и более.
В нашей клинике применяются лучшие методы хирургических вмешательств при полипозе носа и полипозном риносинусите:
- радиоволновая полипотомия
- лазерная полипотомия
- эндоскопическая шейверная полипотомия (с помощью микродебридера), при необходимости дополняемая вмешательствами на околоносовых пазухах и их соустьях (полисинусотомия, FESS-functional endoscopic sinus surgery).
В клинике работают оториноларингологи, владеющие всеми методиками хирургических вмешательств. Объем хирургического вмешательства и способ анестезии выбирается врачом после осмотра и тщательного обследования пациента.
Возможные осложнения
Чаще всего развитие осложнений при гайморите связано с прогрессированием заболевания из-за несвоевременного или неадекватного лечения. У детей младшего возраста острое воспаление в гайморовой пазухе может быстро привести к пансинуситу, менингиту и флегмоне параорбитальной клетчатки.
Возможные осложнения гайморита у взрослых:
- вовлечение в воспалительный процесс других придаточных носовых пазух;
- отиты;
- неврологические осложнения: неврит второй ветви тройничного нерва, ганглиониты крылонебного и шейных симпатических узлов;
- поражение тканей глазницы с развитием гнойного или катарального воспаления (периостит, абсцесс, отек век, флегмона ретробульбарной клетчатки);
- внутричерепные осложнения (инфекционно-токсический отек мозга, менингиты, арахноидиты, абсцессы мозга, синустромбоз).
Затяжной или часто рецидивирующий гайморит также может стать фактором, способствующим развитию различных бронхолегочных заболеваний. А у детей он иногда является фоном для бронхообструктивных состояний.
Почему появляется киста в носу
К основным причинам появления верхнечелюстных кист относят:
- Повторяющийся или хронический верхнечелюстной синусит (гайморит). Воспалительные изменения слизистой оболочки приводят к закупорке или рубцеванию выводных железистых протоков. Вырабатывающийся секрет не имеет оттока, скапливается и растягивает железу. Так образуются истинные слизистые и серозные кисты.
- Хроническое неинфекционное воспаление (чаще аллергической природы), сопровождающееся гиперплазией слизистой оболочки носа и придаточных пазух.
- Стоматологическая патология, формирующиеся при этом кисты называют одонтогенными. Самая частая причина их появления – воспаление вокруг корня кариозного зуба или около зубного зачатка верхней челюсти. Гнойный процесс приводит к атрофии и разрушению костной ткани, распространяясь на стенки гайморовой пазухи. К более редким причинам относят аномально глубокое расположение корней зубов и чрезмерно травматичное удаление зубов.
- Предрасполагающими факторами выступают травмы лицевого отдела черепа, врожденные аномалии с асимметрией твердого неба и костей носа, иммунодефицитные состояния. Изредка киста в пазухе образуется на фоне врожденного дефекта продукции слизи, когда секрет желез имеет чрезмерно вязкую консистенцию.