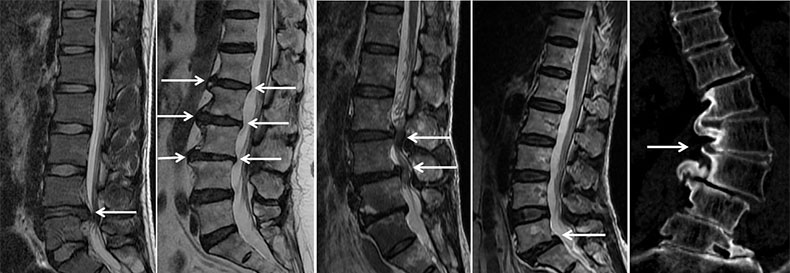
Лечение флегмоны
Содержание:
- Увеличение полового члена миф или реальность?
- Симптоматика тромбоза геморроидального сплетения
- Когда нужно обратиться к гастроэнтерологу?
- Особенности реабилитационного периода
- Причины учащенного мочеиспускания у женщин
- Как проявляется патология
- К какому специалисту обращаться с отеками
- Виды доброкачественных и злокачественных опухолевых заболеваний женских половых органов
- Симптомы
- Преимущества и недостатки увеличения члена филлерами
- Как происходит заражение вирусом
- Причины
- Когда необходимо определять печеночные показатели биохимического анализа?
- Способы лечения
- Диагностика
- Об анализе
- Цены на услуги
- Лечение дискинезии желчевыводящих путей
Увеличение полового члена миф или реальность?
В настоящее время отмечается устойчивый рост интереса к операциям по увеличению размеров полового члена. Связано это с ростом раскрепощенности современных мужчин, чему способствует широкое освещение сексуальных вопросов в СМИ. Как правило, по вопросу увеличения гениталий обращаются мужчины с нормальными размерами полового члена. Решение существует только оперативное. В нашей клинике мы придерживаемся международных рекомендаций и занимаемся операциями только по удлинению члена. Дело в том, что метод утолщения «мужского достоинства» путем подкожного введения аутожира или синтетических филлеров имеет много осложнений. До 70 % пациентов получают со временем лизис (растворение) жирового импланта или его деформацию скатывание в комки, нагноение. Что же касается удлинения это действительно работающий и прекрасно зарекомендовавший себя оперативный метод коррекции.
Симптоматика тромбоза геморроидального сплетения
Заболевание может возникать, начиная со второй степени геморроя, но чаще наблюдается при третьей и четвертой. Симптомы тромбоза геморроидального узла обусловлены уплотнением и увеличением размера выпавшего синуса.
Ведущим и самым частым признаком является резкая болезненность. Она наблюдается в покое, но особенно усиливается в момент дефекации. Этот симптом связан с более плотной консистенцией тромбированного узла, в результате чего давления на нервные окончания окружающих тканей усиливаются.
Помимо боли пациент постоянно ощущает инородное тело в заднем проходе. Особенно сильно этот симптом выражен при внутреннем тромбозе прямокишечного синуса. Это образование вызывает раздражение прямокишечных нервных сплетений, что может приводить к ложным (императивным) позывам дефекации. На медицинском языке они называются тенезмы. При наружном виде тромбоза этот симптом наблюдается редко.
Кровотечения — это еще один признак. В зависимости от стадии могут носить как периодический, так и постоянный характер.
Когда нужно обратиться к гастроэнтерологу?
Поводом для посещения специалиста являются любые нарушения пищеварения или патологические симптомы со стороны пищеварительной системы. Проконсультироваться с гастроэнтерологом стоит в следующих ситуациях:
- болевой синдром в области расположения органов желудочно-кишечного тракта (боли за грудиной, в центре живота, по бокам, опоясывающие боли, спазмы в области пупка);
- нарушения глотания (затрудненное прохождение пищи, ощущение инородного тела во время прохождения пищевого комка по пищеводу);
- необычный привкус во рту;
- отрыжка (слишком частая, с неприятным запахом или вкусом);
- изжога (забросы содержимого желудка в пищевод);
- тяжесть в животе после еды;
- приступы тошноты или рвоты, связанные с приемом пищи;
- метеоризм;
- нарушения стула (запоры, диарея).
На патологии ЖКТ могут указывать симптомы, не связанные с органами пищеварения напрямую. Поэтому посетить гастроэнтеролога необходимо в следующих случаях:
- колебания массы тела или проблемы с ее коррекцией (человек не может похудеть или набрать вес);
- пищевая аллергия;
- дефицит витаминов и минералов в организме;
- хроническая усталость;
- появление необычных вкусовых предпочтений или отвращения к отдельным продуктам.
Помощь врача может потребоваться пациентам с неблагоприятным семейным анамнезом в отношении заболеваний ЖКТ. Регулярные профилактические осмотры помогут вовремя выявить патологию и приступить к лечению.
Особенности реабилитационного периода
Заживление после орхифуниколэктомии проходит быстро и беспроблемно. С целью профилактики инфекционно-воспалительного процесса, врач может назначить короткий курс антибиотикотерапии. На основании результатов гистологического исследования, назначается противоопухолевое лечение. Домой вас выпишут уже на следующий день после вмешательства.
В течение первых 3–5 дней в оперируемой области ощущается дискомфорт, онемение, небольшой отек. Такие проявления не требуют дополнительного лечения и проходят самостоятельно. Болевой синдром слабый и легко устраняется обезболивающими средствами, которые выпишет врач.
- в течение 7–10 дней после процедуры нужно носить специальный паховый бандаж;
- не допускать натирания паховой области брюками или джинсами;
- исключить сексуальную активность и тяжелые физические/спортивные нагрузки до полного заживления;
- не допускать гиподинамии — обязательны легкие спортивные упражнения, прогулки;
- до заживления операционной раны, принятие ванны нужно заменить на купание в душе, отказаться от посещения сауны, бассейна, бани.
При соблюдении врачебных рекомендаций, период восстановления не превышает 3–4 недель. Более подробную информацию о патологии и методах ее лечения можно получить на консультации уролога/андролога. Записаться к специалистам центра хирургии GMS Hospital можно позвонив по телефону или заполнив онлайн-форму.
Причины учащенного мочеиспускания у женщин
Причиной частого мочеиспускания у женщин без боли (поллакиурия) становятся многие обстоятельства. Часть случаев объясняется физиологическими процессами:
- Постоянным или периодическим употреблением солений, маринадов, жирной и острой пищи. Это ведёт к повышенной жажде, соответственно, возрастает частота мочеиспускания.
- Привычкой к употреблению пива и других алкогольных напитков, а также жидкостей с высоким содержанием кофеина ― чая, кофе.
- Стрессовыми ситуациями, при которых происходит нарушение тканевого обмена веществ с высвобождением воды, выделяющейся почками.
- Переохлаждением. При этом состоянии сосуды сужают просвет для сохранения тепла в организме, уменьшается объём циркулирующей крови, лишняя жидкость выводится почками.
- Приёмом лекарственных препаратов, назначенных по поводу лечения другой проблемы и имеющих побочный эффект в виде учащения мочеиспускания.
- Особенностями функционирования репродуктивной (детородной) сферы ―
- при наступлении менструаций возрастает выведение с мочой жидкости, скопившейся в тканях в течение нескольких предыдущих дней;
- беременность с увеличением срока усиливает давление растущего плода на мочевой пузырь, сокращая его объём, это объясняет частые позывы к мочеиспусканию у беременной женщины.
Эти процессы считаются физиологическими
Важно, что они, в отличие от патологии, не сопровождаются:
- ухудшением самочувствия;
- повышением температуры;
- болевыми и неприятными ощущениями в уретре или над лобком;
- поясничной болью;
- появлением мутной взвеси в моче.
Но чаще безболезненное обильное мочеиспускание, обнаруженное женщиной, чувствующей себя вполне здоровой, свидетельствует о патологии, хроническая форма которой скрыто развивается в организме.
Это патологические состояния:
- мочевыделительной системы (хронический цистит, хронический пиелонефрит, уролитиаз, атония или гиперактивность мочевого пузыря);
- детородной сферы (опущение матки, миома);
- сердечно-сосудистой системы;
- гормональной системы (несахарный и сахарный диабет).
Стоит отметить, что после прекращения менструальной функции на почве гормонального дисбаланса ослабевает мускулатура малого таза и атрофируется урогенитальный эпителий. Из-за этого, женщину менопаузального возраста тревожат частые мочеиспускания без боли и непроизвольное недержание мочи.
Как проявляется патология
Симптоматика при наличии клещей может быть очень разнообразной: от малосимптомной до крайне опасных для органа ( глаза ) проявлений. Негативное влияние демодекоза могут объяснить такие факторы:
- аллергическая реакция на чужеродные организму и выделяемые ими токсические вещества;
- механическое раздражение века и самого глаза (деятельность клещей и частиц кожи, которые попадают в зрительный орган);
- бактериальная инфекция.
На начальных этапах заражения человек может не ощущать присутствия паразитов. Воспалительный процесс при этом не наблюдается. Клещи в глазах в таком случае могут быть выявленными совершенно случайно, во время обычного медицинского осмотра у окулиста.
Со временем (так называемая малосимптомная форма) пациент может испытывать некий дискомфорт в глазу , появляются такие симптомы :
- зуд век (чаще верхних);
- ощущение рези;
- липкость на ресницах.
Такие проявления более заметны утром, после длительного сна. Используя щелевую лампу, специалист замечает полупрозрачность муфты, увеличение луковиц отдельных ресниц, незначительное раздражение конъюнктивы века. Более сложной является ситуация, когда специалисты диагностируют уже демодекозный блефарит. В этом случае, как правило, проявляются следующие симптомы :
- заметное утолщение (отек) век;
- шелушение кожи;
- муфты можно заметить даже без увеличительного инструмента, они возникают практически в каждой реснице;
- на краях век собирается желтая слизистая жидкость, которая превращается со временем в корочки;
-
слизистая оболочка гиперемированная.
Если не начать срочное лечение , начинается раздражение конъюнктивы. В таком случае врачи свидетельствуют об остром или хроническом блефароконъюнктивите. Такая форма может дополняться инфекционным заражением, в частности, стафилококками, стрептококками. Гнойные выделения из века, язвы (небольшие ранки), халязион (опухолевидные образования на веке) — частые симптомы блефароконъюнктивита.
В перечень других осложнений, которые могут возникнуть при демодекозе, можно отнести:
- дерматит век — следствие аллергической реакции;
- эписклерит — воспалительный процесс внешней оболочки глаза у человека ;
-
хроническая или острая форма мейбомита — воспалительный процесс в мейбомиевых железах.
Примерно у 20% пациентов наблюдаются кератиты — заболевание, при котором воспалительный процесс поражает глазные роговицы. Такие повреждения могут быть краевыми, глубокими или поверхностными. Основными проявлениями такого осложнения глазного клеща являются:
- ухудшение зрения;
- чувствительность к свету;
- слезотечение;
- боль по всему глазу .
Глазной клещ может иметь и другие проявления, например:
- выпадение ресниц;
- значительное истончение ресниц;
- ощущение песка в глазу ;
- жжение в глазах после ночного отдыха;
- появление ячменя.
К какому специалисту обращаться с отеками
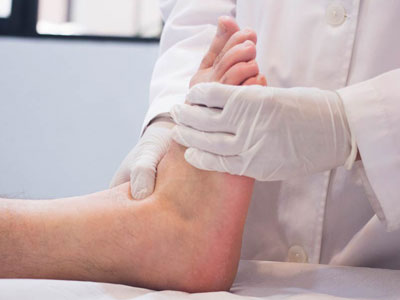 Не стоит пытаться изолированно устранить отечность ног и сопутствующее ощущение тяжести. Нужно помнить, что лечению подлежит не отек нижних конечностей, а спровоцировавшее его заболевание. На первом этапе пациенту следует обратиться за помощью к врачу широкого профиля. Предварительной диагностикой занимается терапевт. Оценивая сопутствующую симптоматику, специалист может сделать предположения о причине нарушения водно-электролитного баланса. Скрининговые анализы и инструментальные методы исследования помогут более детально разобраться в клинической ситуации.
Не стоит пытаться изолированно устранить отечность ног и сопутствующее ощущение тяжести. Нужно помнить, что лечению подлежит не отек нижних конечностей, а спровоцировавшее его заболевание. На первом этапе пациенту следует обратиться за помощью к врачу широкого профиля. Предварительной диагностикой занимается терапевт. Оценивая сопутствующую симптоматику, специалист может сделать предположения о причине нарушения водно-электролитного баланса. Скрининговые анализы и инструментальные методы исследования помогут более детально разобраться в клинической ситуации.
В зависимости от установленного предварительного диагноза пациента могут направить к одному из специалистов узкого профиля:
- флебологу;
- кардиологу;
- нефрологу;
- гастроэнтерологу;
- ангиохирургу;
- эндокринологу;
- дерматологу.
В процессе консультации узкий специалист проводит опрос, выясняет жалобы пациента, собирает анамнез, а также составляет персонифицированную программу прицельного обследования. Для выяснения причины отеков могут быть назначены следующие инструментальные диагностические процедуры:
- допплерометрия сосудов нижних конечностей (УЗИ / УЗДГ вен и артерий);
- электрокардиография (ЭКГ);
- УЗИ сердца и органов брюшной полости;
- рентгенография, КТ или МРТ суставов;
- суточное мониторирование артериального давления.
Лабораторное обследование направлено на выявление качественных и количественных отклонений в составе крови и мочи. При отеках информативными могут быть следующие анализы:
- общие анализы крови и мочи;
- биохимический анализ на альбумины и общий белок, АЛТ, АСТ, креатинин, мочевину, мочевую кислоту, щелочную фосфотазу, билирубин и пр.;
- тест на свертываемость крови;
- скрининг на инфекции;
- гормональные скрининги;
- копрограмма.
По результатам диагностических процедур специалист устанавливает окончательный диагноз и подбирает лечение.
Виды доброкачественных и злокачественных опухолевых заболеваний женских половых органов
Миома матки, фибромиома матки – одно из наиболее распространенных в гинекологической практике опухолевых заболеваний женских половых органов. В большинстве случаев может не иметь выраженной клинической симптоматики и определяться случайно при бимануальном исследовании.
Диагноз устанавливается на основании данных трансвагинального УЗИ, гистероскопии, кольпоскопии, лапароскопии, биопсии, цитологического или гистологического исследования.
В ГУТА КЛИНИК проводятся все виды эффективного оперативного лечения миомы матки с помощью лапароскопической и гистероскопической миомэктомии – неинвазивного хирургического лечения миомы без разрезов, а также лапаротомия с миомэктомией, гистерэктомия по показаниям.
Консервативная терапия может быть применена у молодых пациенток с небольшими размерами медленно растущей миомы и отсутствием противопоказаний к назначаемым лекарственным препаратам. Фибромиома нуждается в обязательном хирургическом лечении вследствие возможности перехода в саркому – злокачественную опухоль.
Киста яичника представляет собой полость, заполненную жидкостью (точный характер содержимого устанавливается непосредственно при детальном обследовании). Чаще всего киста яичника обнаруживается у молодых женщин репродуктивного возраста, у пожилых она встречается крайне редко.
Различают эндометриоидную, параовариальную, муцинозную, серозную, дермоидную, фолликулярную кисту, кисту желтого тела и т.д.
Киста яичника может не беспокоить женщину и выявляться случайно при осмотре у гинеколога. В ряде случаев киста яичника может сопровождаться нарушениями менструального цикла, обильными и длительными менструациями, болями внизу живота, ановуляцией, бесплодием и т.д.
В настоящее время «золотым стандартом» лечения кисты яичника является лапароскопия, позволяющая пациентке быстрее восстановиться и полностью сохранить свою репродуктивную функцию. Кисты яичника подлежат обязательному оперативному лечению, т.к. способны озлокачествляться, приводить к развитию серьезных осложнений (развитию перитонита, нагноению кисты и др.)
Киста шейки матки, называемая ошибочно пациентами «кистой матки» – частое осложнение псевдоэрозий, являющихся, в свою очередь, частым осложнением истинных эрозий. Размеры кисты шейки матки чаще всего составляют несколько миллиметров, сама киста выглядит как круглое образование желтовато-белого цвета.
В отношении кист шейки матки выбирается тактика наблюдения: если кисты маленькие и не влияют на здоровье шейки матки, их оставляют без лечения, если кисты множественные, деформируют шейку матки, рекомендуется лечение радиоволновым способом аппаратом «Сургитрон» – данный метод может быть рекомендован даже нерожавшим девушкам в силу свой атравматичности.
Рак вульвы – злокачественная эпителиальная опухоль, встречающаяся достаточно редко. Характеризуется образованием узелков с дальнейшим поражением паховых лимфатических узлов, метастазированием. Рак вульвы чаще развивается у женщин менопаузального периода. В отсутствие лечения неизбежен летальный исход вследствие кахексии, уросепсиса, кровотечений, тромбофлебита тазовых вен и др. осложнений.
Рак влагалища – злокачественная эпителиальная опухоль, по виду напоминает папилломатозные разрастания. Развивается чаще у женщин старше 40 лет, перенесших много родов. Проявляется кровянистыми выделениями и белями с примесью гноя. Лечение – хирургическое с проведением рентгенотерапии и других методов.
Рак шейки матки – наиболее распространенная злокачественная опухоль женских половых органов. Причинами могут являться некоторые виды ВПЧ (вируса папилломы человека, нелеченная эрозия и др.). Ранее считалось, что раком шейки матки страдают в основном рожавшие женщины старше 40 лет, однако в последнее время значительно увеличилась тенденция распространения заболевания среди молодых, даже нерожавших девушек, что объясняется повсеместным распространением папилломавирусной инфекции.
Рак шейки матки может протекать бессимптомно, ранними признаками могут быть бели и кровянистые выделения иногда с неприятным запахом. При отсутствии лечения рака шейки матки наступает летальный исход от перитонита, сепсиса, кахексии, кровотечений и т.д.
Рак тела матки – менее распространен, чем рак шейки матки, причиной являются гормональные нарушения в организме, может сочетаться с миомой матки, опухолями яичников, гиперплазией эндометрия, сахарным диабетом, ожирением и другими обменными нарушениями. В основном развивается у женщин старше 45-50 лет, часто протекает бессимптомно, женщины жалуются на слабость и быструю утомляемость.
Симптомы
Флегмона – заболевание, которое характеризуется постепенным нарастанием симптомов. Это обусловлено необходимостью определенного времени для разрушения здоровых клеток. За счет ферментов, предотвращающих ограничение патологии, воспалительный процесс разливается вокруг очага первичного проникновения микроорганизма.
Клиника флегмоны обусловлена локальным инфицированием и сдавливанием тканей, а также нервных окончаний гноем, который образуется в ходе прогрессирования заболевания. Типичные признаки патологии:
- болевой синдром в области поражения подкожной клетчатки. Пациент указывает на целую зону, а не одну конкретную точку;
- покраснение (эритема) в патологическом участке;
- отечность, которая имеет вид «апельсиновой корочки». На поверхности кожи могут формироваться различные везикулы и пустулы с серозным или гнойным содержимым;
- повышение температуры тела. Выраженность лихорадки зависит от агрессивности возбудителя заболевания и его численности в очаге воспаления;
- учащение дыхания и увеличение числа сердечных сокращений. Клиника флегмоны, сопровождающаяся резким изменением функции сердечно-сосудистой и дыхательной системы, указывает на массивность инфицирования и требует немедленной госпитализации пациента;
- увеличение близкорасположенных лимфатических узлов (лимфаденит);
- головная боль, общее недомогание.
На основе указанных выше признаков врачи клиники «МедПросвет» проводят первичную диагностику флегмоны и подбирают базовое лечение. В 70-75% случаев пациенты с соответствующей проблемой чувствуют себя удовлетворительно. Тяжелая интоксикация возникает при игнорировании заболевания и отсутствии своевременной медицинской помощи.
В зависимости от выраженности процесса выделяются условные стадии флегмоны – серозная, гнойная, гнилостная, некротическая. Болезнь начинается с локального воспаления (серозная). Активация иммунных клеток и бактерий ведет к образованию гноя (гнойная форма). Прогрессирование процесса ведет к образованию большого количества выделений с неприятным запахом (гнилостная форма). При отсутствии своевременного лечения происходит отмирание поврежденных тканей (некротическая форма).
Преимущества и недостатки увеличения члена филлерами
Основные преимущества метода:
- Безболезненность процедуры — применяется местная анестезия (кремовый анестетик);
- Быстрый восстановительный период;
- Быстрый видимый эффект – после процедуры пенис утолщается в диаметре от 1 до 3 см, удлиняется до 2 см;
- Минимальный риск возникновения осложнений
Основные недостатки метода – относительны. Они заключаются в том, что для поддержания эффекта необходимы повторные процедуры. В зависимости от индивидуальных особенностей пациента введенный гель рассасывается через 9 — 14 месяцев. После чего процедуру можно провести повторно. Однако достигаемый результат того стоит.
Как происходит заражение вирусом
Заражение вирусом Эпштейн-Барр происходит следующими путями:
- воздушно-капельным – чаще всего реализуется при поцелуе с больным человеком;
- аспирационным ─ вдыхание капелек слюны или носовой слизи;
- контактно-бытовым ─ при использовании общих полотенец, посуды, других предметов ежедневного пользования;
- через кровь ─ такой путь называется трансмиссивным, кровь переносится от больного здоровому человеку насекомыми, например комарами;
- искусственным ─ при медицинских или косметологических манипуляциях, когда не соблюдается санитарный режим;
- в процессе родов от матери плоду;
- алиментарным ─ во время грудного вскармливания;
- половым.
Источник ─ только больной человек, животные этой инфекцией не болеют. Epstein Barr Virus относится к так называемому семейству гамма, которая тропна (ориентирована, указывает на направление роста) к лимфоидной ткани. Вирус Эпштейна-Барр поселяется в В-лимфоцитах ─ клетках, от которых зависит гуморальный иммунитет. Эти клетки образуются в костном мозге, переносятся кровью, аккумулируются в лимфатических узлах и селезенке. Основная функция В-лимфоцитов ─ образование антител и сохранение их в клеточной памяти.
Проникнув в организм хозяина, вирус уже никогда его не покидает. Инфекционный процесс протекает в 4-х формах:
- острой (к ней также относится обострение);
- хронической ─ длится более полугода;
- бессимптомной или форма носительства;
- медленной инфекции.
Более других опасен для человека процесс медленной инфекции, когда возбудитель непрерывно размножается в В-лимфоцитах. Так происходит у людей со сниженным иммунитетом. Обнаружить наличие вируса Эпштейна-Барр можно только лабораторным путем.
Причины
Непосредственная причина заболевания – проникшие в организм бактерии и вирусы:
- гонококки;
- трихомонады;
- хламидии;
- герпес;
- кандиды (дрожжевые грибки);
- вирус папилломы человека;
- смешанная группа условно-патогенных микроорганизмов (сапрофитная флора), изменяющая свои свойства;
- стафило- и стрептококки.
Внедрение микроорганизмов и развитие воспаления облегчаются при наличии следующих факторов и сопутствующих заболеваний:
- мелкие травмы – головка и крайняя плоть легко травмируются брючной молнией, при сексуальных играх (укусы), мастурбации;
- рубцы – следы от перенесенных ранее воспалений;
- некоторые медицинские манипуляции – катетеризация, бужирование;
- смегмолиты – камни, образованные слипшимися бактериями;
- недержание мочи, при котором пациенты вынуждены пользоваться подгузниками или уропрезервативами;
- некоторые дерматологические заболевания – красный плоский лишай, псориаз, лихен склерозирующий и другие;
- предраковые заболевания кожи и слизистых – эритроплазия Кейра (бархатистая эпителиома) и подобные;
- угнетение защитных свойств иммунитета – при длительном употреблении антибиотиков в высоких дозах, глюкокортикоидных гормонов, химиолучевойтерапии;
- генерализованные инфекции – туберкулез, ВИЧ-положительный статус и другие;
- тяжелые заболевания внутренних органов, особенно почечная, сердечная и печеночная недостаточность;
- сахарный диабет – развитие кандидоза, за счет высокого содержания углеводов;
- особенности пожилого возраста – отсутствие половой жизни, неадекватная гигиена и склеротические изменения между головкой полового члена и крайней плотью;
- болезни почек, мочевого пузыря и уретры, когда выделяется моча, содержащая патогенные микроорганизмы.
Гениталии имеют хорошо развитую, обширную сеть лимфо- и кровообращения. Из-за этого малейшее повреждение или инфицирование сопровождается быстро возникающей отечностью, создающей картину фимоза (сужения крайней плоти). Влажность и температура этой области всегда повышены, а смегма имеет щелочную реакцию. Все это вместе взятое создает патогенным и условно патогенным бактериям идеальные условия, поэтому микроорганизмы начинают активно размножаться.
Когда необходимо определять печеночные показатели биохимического анализа?
Печеночные пробы в биохимическом анализе крови определяют в следующих случаях:
- желтушное окрашивание кожи и слизистых оболочек;
- боли в правом подреберье;
- снижение веса и плохой аппетит;
- горечь во рту;
- легкое появление синяков;
- зуд кожи;
- изменение цвета мочи (темная) или кала (светлый);
- увеличение печени по данным пальпации и ультразвукового сканирования.
В этих ситуациях показатели печени в биохимии помогают установить первичный диагноз и выяснить, нет ли поражения гепатоцитов.
К тому же, печеночные тесты рекомендуется проводить с профилактической целью:
- беременным, особенно при развитии преэклампсии — повышенное артериальное давление и белок в моче;
- лицам, имевшим контакт с больными вирусным гепатитом;
- пациентам с установленным диагнозом патологии печени (анализ помогает контролировать течение заболевания).
Способы лечения
Лечение крауроза вульвы проводят по индивидуально составленной программе. Успешность мероприятий зависит от времени обращения к врачу. Чем раньше будет подобрана адекватная терапия, тем больше шансов на выздоровление или купирование симптомов.
Лечение должно быть комплексным и длительным, с тщательным контролем эффективности мероприятий. Основную роль играет медикаментозное лечение.
В комплексной терапии крауроза применяют:
- антигистаминные средства;
- седативные препараты;
- средства местного действия с эстрогенами, анестетиками, глюкокортикостероидами;
- антибактериальные и противозудные мази;
- гормональные препараты системного действия;
- витамины;
- биогенные стимуляторы;
- иммунокорректоры.
В консервативную терапию также входит диетическое питание, устранение стрессов, тщательное соблюдение правил личной гигиены. В нашей клинике для лечения крауроза применяются лазеротерапия и плазмолифтинг.
Плазмолифтинг хорошо зарекомендовал себя в лечении гинекологических заболеваний благодаря улучшению клеточного обмена и микрофлоры влагалища. Метод заключается в введении пациенту собственной плазмы, как правило лечение проходит курсом. В среднем для улучшения состояния требуется пройти 3-6 процедур через каждые 7-10 дней.
В тяжелых случаях пораженные ткани удаляют с помощью лазера. При признаках малигнизации кожу вульвы иссекают хирургическим путем.
Пациентки с таким диагнозом должны дважды в год посещать гинеколога для контроля развития заболевания. При подозрении на озлокачествление проводят гистологию и цитологию проб из патологических очагов.
Диагностика
Боль в члене при эрекции нередко является проявлением серьезных заболеваний, способных нарушить репродуктивное здоровье мужчины. В некоторых случаях нарушения в целом могут угрожать здоровью и жизни пациента (например, при инфекционных заболеваниях или тромбозе). Именно поэтому возникновение болевого синдрома – весомый повод для обращения к специалисту.
Первый прием уролога-андролога начинается со сбора анамнеза (истории болезни) пациента. Для этого врач выясняет у мужчины обстоятельства заболевания:
- Как долго длится болевой синдром, и с каким моментом связано его появление (например, после удара, урологической процедуры, перенесенного заболевания)
- Имеются ли сопутствующие проявления (повышение температуры тела, резь при мочеиспускании, выделения из уретры и т.д.).
- Характер боли (тянущая, режущая, острая, тупая).
После сбора необходимых данных уролог осматривает половой член и проводит пальпацию. При этом врач может выявить отечность и гиперемию тканей полового члена, сужение крайней плоти, наличие патологических выделений из уретры, скоплений патологического секрета под крайней плотью, сыпи на коже и других проявлений инфекционных и неинфекционных заболеваний.
Для того, чтобы исключить простатит, уролог проводит ректальное обследование предстательной железы.
После сбора первичных данных пациент направляется на дополнительные исследования:
- анализы крови и мочи;
- мазок из уретры;
- УЗИ органов мочеполовой системы;
- УЗИ органов мошонки;
- Допплерографию сосудов полового члена
- МРТ малого таза.
Полученные в ходе исследований данные помогут специалисту определить истинную причину боли в паху при эрекции. В соответствии с установленным диагнозом подбирается оптимальное лечение.
Об анализе
Для исследования проводят забор венозной крови. Анализ фолиевой кислоты показывает, достаточное ли ее количество поступает в организм вместе с пищей. Именно с едой человек получает основную часть фолиевой кислоты. Вещество содержится в спарже, шпинате, капусте, мясе, рыбе, грибах, томатах, зелени.
Характерной особенностью В9 является его неустойчивость под действием высоких температур, а также специфика процесса усвоения. С учетом этих факторов, человек должен употреблять не менее 50 мкг за сутки. Витамин депонируется в печени, в небольшом количестве продуцируется микрофлорой кишечника. Однако запасы могут покрыть потребность организма в фолацине только на протяжении месяца. Вне полноценного питания развивается дефицит вещества, что отрицательно сказывается на:
- кроветворении (выработке гемоглобина, эритроцитов, тромбоцитов, лейкоцитов);
- работе иммунитета (повышается риск онкопатологий и заболеваний сердечно-сосудистой системы);
- состоянии кожи (медленно заживают царапины, наблюдается шелушение);
- регенерации слизистых оболочек (повышается риск заболеваний ЖКТ);
- обменных процессах (замедляется синтез аминокислот и белковых молекул);
- работе нервной системы (плохое настроение, нарушение концентрации внимания, апатия).
Сдать анализ крови на фолиевую кислоту необходимо при планировании беременности, так как ее достаточное количество влияет на течение гестации и развитие плода. Дефицит может стать причиной нарушений формирования нервной трубки, аномалий развития органов центральной нервной системы у ребенка. Нехватка витамина В9 может привести к частичному или полному отслоению плаценты, прерыванию беременности, мертворождению. Авитаминоз нарушает состояние и будущей матери. Ее могут беспокоить боли в ногах, головокружение, анемия.
Дефицит фолиевой кислоты для детей чреват замедлением развития и неврологическими расстройствами. При хроническом недостатке у девочек возможно запоздалое половое созревание, а у женщин ― раннее наступление климакса. При авитаминозе у мужчин есть вероятность нарушений сперматогенеза.
Все неприятные последствия дефицита витамина В9 можно предотвратить, вовремя скорректировав питание или с помощью специальных лекарственных препаратов. Однако перед тем как предпринять терапевтические меры, нужно точно установить нехватку, поскольку избыточное количество фолиевой кислоты также может нанести вред здоровью.
Цены на услуги
| Наименование услуги | Цена услуги (руб.) |
|---|---|
| Первичный прием, осмотр, консультация врача-терапевта | 1 000 |
| Первичный прием, осмотр, консультация врача-терапевта высшей категории / к.м.н. | 1 400 |
| Повторный прием, осмотр, консультация врача-терапевта | 900 |
| Повторный прием, осмотр, консультация врача-терапевта высшей категории / к.м.н. | 1 200 |
| Прием, осмотр, консультация врача-терапевта + ЭКГ с расшифровкой | 2 000 |
| Консультация врача-терапевта для выдачи медицинской справки | 700 |
| Прием с назначением лечения | 1 500 |
| Оформление санитарно-курортной карты | 1 200 |
| Выписка процедурного листа | 500 |
| Справка для занятия спортом | 1 200 |
Лечение дискинезии желчевыводящих путей
Как лечить дискинезию желчевыводящих путей у взрослых и детей? Гастроэнтерологи (педиатры) центра «МедПросвет» используют комбинацию медикаментозных средств и коррекции питания. Изменение рациона в сочетании с подбором лекарств способствует стабилизации моторной функции желчевыводящих проток. Наши врачи назначают препараты в зависимости от особенностей клинической ситуации конкретного пациента.
Лекарства
Лечение дискинезии желчевыводящих путей препаратами у взрослых и детей направлено на устранение гипер- или гипофункции гладких мышечных волокон, которые располагаются вокруг желчевыводящих проток. Это минимизирует выраженность клинической симптоматики.
Для снижения тонуса мускулатуры используются спазмолитики. При гипотонии назначаются прокинетики, желчегонные средства.
Поскольку ДЖВП является вторичной патологией, для ее устранения нужно выявить и ликвидировать первичное заболевание. Если причиной проблемы является гастрит или язва, тогда проводится терапия с применением антацидов, ингибиторов протонной помпы и т.д.. Если дискинезия является следствием гормональных расстройств, пациенту назначается заместительная терапия для стабилизации концентрации этих биоактивных веществ в крови. Возникновение ДЖВП на фоне бактериальных заболеваний (холецистит, аппендицит, перитонит) требует обязательного использования антибактериальных средств. В такой ситуации сначала нужно устранить жизненно опасную патологию, а уже потом стараться восстановить функцию желчевыводящих проток.
Диета при ДЖВП
Лечение холецистита и дискинезии желчевыводящих путей невозможно без соблюдения диеты. Пациентам с ДЖВП назначается диетический стол №5 по Певзнеру. Его суть заключается в минимизации функциональной нагрузки на ЖКТ с целью стабилизации работы желчевыводящих путей и других органов пищеварения.
Принципы лечебной диеты:
кушать часто, но дробными порциями. Оптимальным является 5-6-ти кратный прием пищи. Чем меньше еды попадает за 1 раз в ЖКТ, тем легче ее переварить;
употреблять достаточное количество воды (до 2 л в сутки)
С осторожностью этот пункт нужно выполнять пациентам, страдающим от сердечной и почечной патологии. Предварительно стоит проконсультироваться с врачом;
отказ от жареного и жирного
Предпочтение стоит отдавать тушенным и вареным блюдам;
уменьшение в рационе острой пищи, консервантов, маринадов. В ежедневном меню нужно увеличивать количество овощей и фруктов, кисломолочных продуктов, хлебобулочных изделий из отрубей.
Соблюдение только диеты помогает 20-30% пациентов минимизировать дискомфортные ощущения во время очередного приступа.