Пункция гайморововой пазухи
Содержание:
- Обзор
- 3.Симптомы и диагностика
- Страшные слова
- Диагностика кист
- Лазерное лечение
- Причины одонтогенного гайморита
- Радикальные операции
- Физиопроцедуры
- Причины и механизмы возникновения болезни
- Лечение
- Другие виды гайморотомии
- Лечение Хронического гайморита:
- Причины гайморита
- Вазомоторный гайморит
- Как и чем лечить кисту гайморовой пазухи: методы лечения
- Лечение гнойного гайморита
- 1.Общие сведения
- Методы диагностики гайморита
- Лечение гайморита без прокола пазухи
Обзор
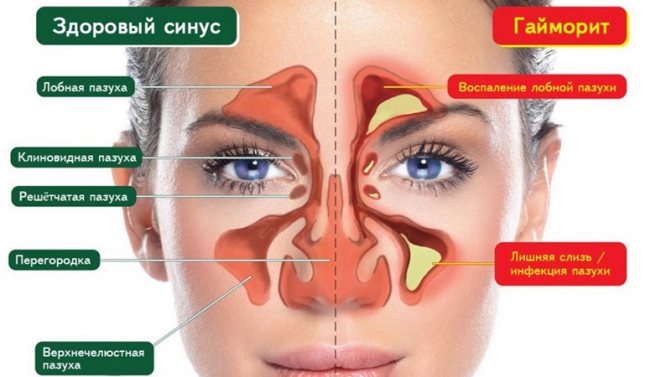
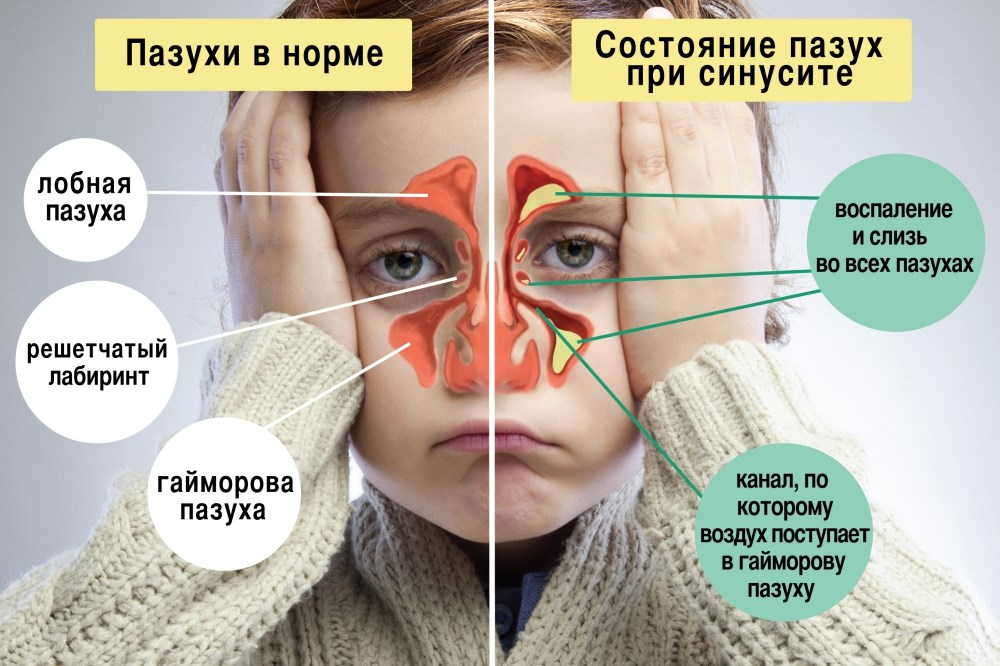
Гайморит — это воспаление верхнечелюстных пазух (синусов) носа, как правило, связанное с инфекцией.
Пазухи (синусы) — это наполненные воздухом полости в костях черепа, соединяющиеся с полостью носа. Придаточные пазухи носа служат резонаторами при формировании голоса, а также необходимы для согревания вдыхаемого воздуха. Самые крупные из них — парные верхнечелюстные (гайморовы) пазухи. Гайморовы пазухи воспаляются чаще других.
Пазухи выстланы изнутри слизистой оболочкой, которая постоянно выделяет небольшое количество слизи. Благодаря колебательным движениям ворсинок особых мерцательных клеток, эта слизь постепенно стекает в полость носа, затем в глотку и проглатывается.
При развитии воспаления (например, насморка), увеличивается продукция слизи, и замедляется или полностью прекращается работа мерцательных клеток. Слизистая оболочка отекает (опухает), сообщение пазух с полостью носа ухудшается, что приводит к застою слизи. В застоявшемся секрете пазух быстро развивается инфекция, скапливается гной.
В большинстве случаев гайморит развивается после перенесенной простуды или насморка. Легкие формы гайморита могут проходить самостоятельно. Однако без лечения процесс часто переходит в гнойную или хроническую форму, что чревато долгим течением, вовлечением в процесс костей черепа, распространением инфекции по организму с развитием сепсиса — смертельно опасного осложнения. Поэтому при первых признаках гайморита нужно обратиться к врачу и своевременно пройти лечение под его контролем.
3.Симптомы и диагностика
Как и другие воспалительные процессы, – в частности, синуситы, – гайморит по типу течения может быть острым или хроническим; поскольку верхнечелюстные пазухи являются парным органом, встречаются как односторонние гаймориты, так и двусторонние.
К типичным симптомам относятся чувство тяжести, постоянная «заложенность» носа, затруднения носового дыхания, изменения тембра голоса и снижение чистоты артикуляции (может появляться некоторая гнусавость, поскольку синусы выполняют, кроме прочего, функцию акустического резонатора), ослабление обоняния, светобоязнь, иногда слезотечение. Почти все пациенты отмечают головную боль, усиливающуюся к вечеру и при наклоне головы вперед. Типичным является также большое количество отделяемого, которое невозможно удержать обычным для насморка способом. Из носа неконтролируемо «течет» при наклоне головы или туловища кпереди, что служит одним из важнейших диагностических признаков гайморита. Консистенция отделяемого может быть различной, от прозрачной текучей жидкости при катаральном гайморите до вязкой слизисто-гнойной субстанции зеленовато-желтого оттенка при гнойных процессах. В ряде случаев отмечается отечность нижних век, одутловатость лица, выраженная болезненность кожи в проекции страдающей пазухи.
Хронический гайморит может протекать в экссудативной форме (катаральный и гнойный гаймориты), или же в продуктивной, критерием чего служат патоморфологические изменения на тканевом уровне. Выделяют, в частности, полипозную, гнойно-полипозную, пристеночно-гиперпластическую, катарально-аллергическую разновидности, а также значительно более редкие формы – атрофическую, некротическую, казеозную и др.
При остром гайморите или при обострениях хронического, в зависимости от интенсивности воспалительного процесса и состояния иммунитета, может существенно ухудшаться общее состояние (в силу отравления инфекционными токсинами): появляется общее недомогание, субфебрильная или высокая температура, тошнота, отсутствие аппетита, интенсивная головная боль и т.д.
К числу вышеупомянутых тяжелых осложнений относятся столь грозные заболевания и состояния, как менингит, флегмона, сепсис, почечная и/или сердечнососудистая недостаточность, поражения органов зрения и слуха.
Диагноз устанавливается анамнестически, клинически (риноскопия, фарингоскопия) и инструментально, – чаще всего начинают с рентгенографии, на которой достаточно четко контрастирует скопление слизисто-гнойного экссудата в пазухе(ах). В целях уточняющей или дифференциальной диагностики могут применяться УЗИ, МРТ, КТ, а также серологическое или бактериологическое лабораторное исследование для идентификации патогена.
Страшные слова
С гайморитом человечество познакомилось очень давно — еще в XVII веке врач Гаймор (Хаймор) впервые описал симптомы болезни. На самом деле, гайморит это один из видов синусита (воспаления околоносовых пазух). Представьте себе нос в виде коридора, по обеим сторонам которого расположены комнаты-пазухи. Бывает, что в этих комнатах необходима уборка, но двери-соустья (отверстия, через которые пазухи сообщаются с внутренним пространством носа) оказываются закрытыми — в этом и заключается болезнь. Так вот, в зависимости от того, какие комнаты засорились и не открываются, различают виды синусита, называя их всякими страшными словами,- фронтит, сфеноидит, гайморит, этмоидит. В быту же, как правило, все это называется гайморитом.
Диагностика кист
Для выявления кисты гайморовой пазухи диагностика должна проводиться хорошими специалистами в медицинском учреждении. Чтобы диагностика кисты гайморовой пазухи была наиболее точной, в медицинском центре CONSILIUM MEDICAL проводятся следующие исследования:
- Составление анамнеза болезни.
- Магнитно-резонансная томография.
- Риноскопия.
- Рентгеновские снимки.
- Компьютерная томография.
- Диагностическая пункция, проводимая под местным наркозом.
- Лабораторные анализы носовой слизи.
- Общий анализ крови.
В трудных случаях диагностика кисты гайморовой пазухи потребует осуществления диагностического зондирования. Для выявления наличия злокачественных клеток проводится пункция и биопсия тканей кисты.
Лазерное лечение
Лазеротерапия проводится в амбулаторных условиях в несколько этапов. Процедуры выполняются через равные промежутки времени длительностью 14-20 дней.
Устранение синусита при помощи лазера происходит благодаря воздействию высоких температур на слизистую пазух носа. При этом на ней остаются неощутимые для пациента микроожоги, которые в процессе заживления способствуют уплотнению слизистой оболочки при полном отсутствии рубцов. Помимо увеличения просвета воздушных путей и освобождения дыхания, лазер устраняет отек мягких тканей.
Лечебное воздействие лазера происходит при помощи светового потока невысокой интенсивности. Специальные ферменты, поглощая световую энергию, обеспечивают процессы впитывания активизированного кислорода клетками. Это запускает в организме важные биохимические процессы, обновляющие клеточные мембраны.
Получив энергетический импульс, защитные силы организма активизируются, расширяя капилляры и усиливая микроциркуляцию крови. Благодаря насыщению клеток питательными веществами ускоряется процесс регенерации тканей, ускоряется восстановление функций внутренней поверхности носа.
После завершения лазерной терапии слизистая носа полностью восстанавливается, кроме того, при использовании данного метода не требуется послеоперационная антибактериальная терапия.
Причины одонтогенного гайморита
Главная причина, по которой возникает одонтогенный гайморит – это попадание в гайморову пазуху инфекции из пораженного верхнего зуба. Причин у этого может быть несколько:
Недостаточный уход за ротовой полостью
Если недостаточно хорошо ухаживать за полостью рта и не удалять должное внимание гигиене, то со временем на зубах может развиться кариес. Если в этом случае вовремя не посетить стоматолога, то инфекция может перейти на зубной нерв, а оттуда – на околокорневые ткани и в дальнейшем – на гайморову пазуху, что и приведет к одонтогенному гаймориту
Одонтогенный гайморит
Некачественная пломба
Если тщательно следить за своей полостью рта и вовремя обращаться к врачу, можно натолкнуться на другой фактор, способный спровоцировать одонтогенный гайморит – неквалифицированная стоматологическая помощь.
Корни верхних зубов располагаются так, что нередко подходят к гайморовой пазухе очень близко. Если один из верхних зубов находится в очень плохом состоянии, то может возникнуть необходимость лечения с чисткой и пломбировкой каналов. Если в этом случае произойдет врачебная ошибка, то пломбировочный материал легко может попасть в гайморову пазуху через зубной канал.
Пломбировочный материал вне зуба организм воспринимает как инородное тело. Соответственно, на его фоне возникнет воспаление в гайморовой пазухе, что и приведет к одонтогенному гаймориту.
Удаление зуба
Иногда с самого рождения корни верхних зубов могут проникать в гайморову пазуху. Само по себе это не опасно – но только до тех пор, пока зуб здоров и остается на своем месте. Если же зуб вдруг понадобится удалить, то после его удаления может образоваться свищ. Через это небольшое патологическое отверстие различные вредоносные бактерии легко могут попасть в гайморову пазуху, спровоцировав воспаление и одонтогенный гайморит.
Бывают случаи, когда зубной корень проникает в гайморову пазуху. Пока зуб здоров и занимает положенное ему место – все в порядке и организм не воспринимает его как инородное тело.
Радикальные операции
Радикальная операция верхнечелюстной пазухи – это резекция ее левой и/или носовой стенки, которая может протекать как с удалением cristae piriformis, так и без него. Чаще всего применяется техника Колдуэлла-Люка в различных модификациях. Такие вмешательства проводятся при развитии гнойного, полипозного или кистозного воспаления гайморового синуса.
Предварительно требуется инфильтрация раствором новокаина и адреналина, который вводится в область нижнего носового хода, а также под надкостницу в направлении верхнечелюстного синуса. В нос вводятся ватные турунды, смоченные в растворе анестетика, и оставляются там до окончания хирургического вмешательства.
Доступ выполняется на слизистой оболочке верхней губы и затрагивает костную ткань. Длина разреза обычно не превышает 2-3 см. Врач использует долото (или бормашину). Инструментами в стенке пазухи делается отверстие, затем она выскабливается. В нижний носовой ход вводится зажим Кохера, затем иссекается слизистая оболочка. В некоторых случаях необходима частичная резекция переднего конца нижней раковины.
Физиопроцедуры
В комплексном лечении гайморита хорошо зарекомендовала себя физиотерапия, которая также важна, как и медикаментозное лечение. Ее грамотное применение:
- поможет избежать гнойной стадии болезни, хирургического вмешательства;
- улучшит региональное кровообращение, устранит отечность, воспаление;
- очистит пазухи;
- ускорит обменные процессы в тканях, поможет восстановить утраченную полноценность слизистой поверхности носа;
- окажет анальгезирующее действие.
Ультрафиолетовое облучение
Терапия носовых путей коротковолновым ультрафиолетовым облучателем – эффективная методика лечения, которая за счет глубокого проникновения в ткани УЗ-волн стимулирует:
- положительные биохимические изменения в поверхностных слоях клеток;
- кровоток в тканях;
- выработку витаминов;
- иммунную систему.
Чтобы слизистая носа сильно не пересыхала, обычный курс УФО – 10 процедур.
УВЧ на область носа
При такой методике на проблемные участки воздействуют токи ультравысокой частоты. Во время процедуры к пораженной области носа прикладывают поперечно пластины, затем подают на них токи УВЧ, которые создают электромагнитное поле. Лечебный эффект от процедуры:
- улучшение лимфо/кровообращения;
- стимуляция процессов регенирации;
- ликвидация воспаления;
- предупреждение образования спаек, кист, фибром;
- сосудорасширяющий;
- купирование болевых ощущений.
Терапевтический курс для взрослых – 10-15 процедур.
Лазеротерапия
Терапия гайморитов лазером – воздействие на слизистую гайморовой пазухи направленного светового потока низкой интенсивности. Благодаря воздействию высокой температуры лазера, увеличивается просвет дыхательных путей, снимается отечность слизистой, улучшается клеточное питание, дыхание становится свободным. Лазеротерапия уже с первых сеансов облегчит состояние, а также:
- уничтожает вирусы;
- активизирует микроциркуляцию клеток, снимает воспаление;
- усиливает продуцирование лимфоцитов, повышает иммунитет;
- улучшает лимфоотток;
- значительно снизит риск повторного возникновения гайморита.
Дарсонваль
Методика дарсонвализации, основанная на применении приборов излучающих переменные микротоки, дает хорошие результаты при лечении воспалений верхнечелюстных пазух носа. Регулярные прогревания носовой полости аппаратом дарсонваль обеспечивают:
- бактерицидное воздействие на патогенную микрофлору;
- обеззараживание слизистой;
- снятие острых симптомов болезни;
- устранение отека в месте воспаления.
Полный курс лечения – 14-21 день, с кратностью процедуры – 2 р./в день по 20-30 мин.
Массаж
Массажные процедуры применяют на начальных стадиях развития гайморита, при острой (не гнойной) форме, во время избавления от остаточных проявлений болезни. Они позволяют:
- ускорить обменные процессы в пазухах носа;
- увеличить выработку фермента борющегося с вредоносной микрофлорой;
- повысить собственные защитные силы организма.
Причины и механизмы возникновения болезни
Среди основных предпосылок, вызывающих воспаление, можно выделить:
- перенесённые вирусные заболевания;
- больные зубы (кариес, пульпит);
- аллергические реакции;
- искривлённая носовая перегородка;
- новообразования и анатомические особенности носовой полости, мешающие нормальному дыханию через нос (например, при разросшихся аденоидах у детей, кисты, полипы);
- наличие очага хронической инфекции в организме;
- травмы носа.
Наиболее распространённая причина появления воспалительного процесса — попадание в пазухи инфекции. Острая форма возникает, как правило, под воздействием вирусов. Источником хронического воспаления чаще выступают бактерии (стафилококк, стрептококк и другие).
На втором месте можно выделить болезни носоглотки. Если больной страдает от частых насморков, слизистая оболочка находится в постоянном отёчном состоянии, это мешает выходу слизи. В итоге она накапливается и превращается в благоприятную среду для размножения бактерий, и как следствие, возникает воспаление пазух.
Люди, часто страдающие воспалительными заболеваниями глотки, также имеют в организме постоянный источник инфекции, поэтому у людей с хроническим тонзиллитом всегда велика возможность заболеть гайморитом.
При искривлённой перегородке воздух не может беспрепятственно циркулировать в носовой полости, соответственно и затруднён выход слизи, что также служит частой причиной появления воспалительного процесса. Решить проблему позволяет хирургическая операция по исправлению перегородки.
Близость гайморовых пазух к верхней челюсти обусловило возможность проникновения инфекции из зубов. Такие воспаления называются одонтогенными. Чтобы их избежать, необходимо тщательно следить за гигиеной полости рта и вовремя лечить проблемные зубы.
Воздействие аллергенов на организм приводит к продолжительному насморку, отёчности слизистой оболочки носа и сужению каналов, выводящих образуемую слизь. В результате она накапливается, и возникает воспаление.
При отсутствии должного лечения острой формы, она перерастает в хроническую с характерными гнойными выделениями из носа. Чтобы этого избежать, необходимо проводить терапию на самой ранней стадии.
Лечение
Большинство перфораций заживают без лечения в течение нескольких недель. Врач может назначить антибактериальные капли, если есть признаки инфекции. Если разрыв или отверстие в перепонке не заживают сами по себе, то при лечении будут проводить процедуры для закрытия перфорации. Они могут включать:
- Закрытие барабанной перепонки. Если разрыв или отверстие не закрывается самостоятельно, лор-врач может закрыть его специальным лоскутом. Это амбулаторная процедура, с помощью которой врач освежает края раны, чтобы стимулировать рост, а затем кладет лоскут над отверстием. Может потребоваться повторение процедуры несколько раз до того, как отверстие закроется.
- Хирургия. Если лоскут не приводит к заживлению, или врач определяет, что разрыв вряд ли закроется им — рекомендуется операция. Самая распространенная хирургическая процедура называется тимпанопластика. Хирург берет крошечный участок вашей собственной ткани чтобы закрыть отверстие в барабанной перепонке. Эта процедура проводится в амбулаторных условиях, то есть вы можете вернуться домой в тот же день, если проведенная анестезия не требует более длительного пребывания в больнице.
Другие виды гайморотомии
Помимо эндоназальной методики вскрытия верхнечелюстной пазухи, применяют микрохирургическую и радикальную по Калдвелл-Люку. Они отличаются доступом к пазухе, объемом манипуляций и течением реабилитационного периода.
Микрохирургическая гайморотомия
Микрохирургическую гайморотомию делают доступом через рот – над 4-5 зубом со стороны щеки. В передней стенке верхнечелюстной пазухи делают отверстие до 4 миллиметров. Через него вводят микроскоп и инструментарий, удаляют гной и слизь, после чего промывают полость антисептическими и лекарственными растворами и ушивают отверстие.
Радикальная гайморотомия по Калдвелл-Люку
Радикальную гайморотомию по Калдвелл-Люку выполняют под общим наркозом доступом через рот. Под верхней губой делают надрез мягких тканей длиной 5-6 см. Ткани отодвигают в сторону и с помощью отоларингологического бура и долота делают отверстие в передней костной стенке пазухи. Через него вводят инструменты, очищают полости пазух от скопившегося содержимого и промывают. После этого в средний носовой ход через соустье выводят дренаж, а разрез слизистых ушивают. Длительность процедуры – 10-15 минут. В течение суток пациент находится в стационаре под наблюдением.
Оптимальный доступ подбирает лечащий ЛОР-врач с учетом клинической картины заболевания, индивидуальных анатомических особенностей пациента и состояния его здоровья.
Лечение Хронического гайморита:
Успешное лечение требует комплексного подхода, который сочетает коррекцию анатомических проблем, лечение воспаления и облегчение симптомов. Если происхождение болезни инфекционное – необходимо установить конкретного возбудителя и устранить его. Эффективность лечения зависит от применяемого комплекса предпринятых мер. Как правило, лечение комплексное и включает следующие этапы:
Медикаментозная терапия состоит из обезболивающих препаратов (ацетаминофен, ибупрофен и другие), они устраняют легкий и умеренный болевой синдром, и противоотечных средств, которые помогают облегчить симптомы. Противоотечные средства помогают освободить забитые носовые проходы, антигистаминные препараты выводят слизь и контролируют насморк, особенно эти препараты имеют хорошее действие на больных, страдающих аллергией, но они могут вызвать побочные эффекты, такие как пересушивание. При хроническом гайморите обязательны антибиотики (амоксициллин, клавуланат) или спреи, капли. Лечение антибиотиками должно длиться около трех-четырех недель. Если антибиотики были неэффективны при лечении острого гайморита, то их не применяют для хронического, а прописывают отличные от ранее употребляемых. Антибактериальная терапия проводиться вместе с другими видами препаратов, интраназальными кортикостероидами. Цель медикаментозной терапии – уменьшить отек слизистой оболочки, восстановить проходимость каналов пазухи, снижение вязкости гнойных выделений при помощи муколитиков и растворов для промывания.
Физиотерапевтические процедуры, в которые входят промывание (физиологический раствор создает в носу влажную флору и смывает слизь), паровые ингаляции, УВЧ на область пазух, грязевые аппликации. Орошение солевым раствором применяется на постоянной основе.
- Иммунотерапия – назначается на основании результатов иммунограммы.
- Основой лечения считается ликвидация очага инфекции – удаление зуба, имплантата, кисты, резекция верхушки корня зуба. После чего больному назначается курс антибиотиков. Если же лечение не было успешным, тогда проводится хирургическое вмешательство – гайморотомия с ревизией пазухи и удалением измененной слизистой оболочки.
В тяжелых случаях необходимо хирургическое вмешательство. Но операции рекомендованы только в случаях, когда другие варианты лечения были безуспешны. Больному может быть назначена пункция гайморовой пазухи – убирает гной за небольшой промежуток времени. Но не стоит думать, что пункция заменяет медикаментозную терапию. Они проводятся комплексно. Применяются также микрохирургические операции, которые выполняются с помощью эндоскопического и лазерного оборудования. К преимуществам таких операций относится малотравматичность, безболезненность и бескровность, послеоперационный период протекает хорошо.
Осложнения гайморита встречаются довольно редко, как правило, они чаще появляются у детей, нежели у взрослых. К осложнениям хронического гайморита относятся:
- Сгусток крови – формируется в пазухе в районе передней и верхней части лица.
- Распространение инфекции и анаэробных бактерий в мозге – происходит через кости или кровеносные сосуды. Этому процессу могут поспособствовать менингит и другие опасные для жизни факторы. В таких случаях пациент может испытывать легкие изменения личности, головную боль, изменение сознания, у него могут появиться проблемы со зрением, и, наконец, судороги, кома и даже летальный исход.
- Боль, усталость и другие симптомы хронического гайморита могут оказывать существенное влияние на качество жизни. Этот фактор может вызвать эмоциональные переживания, ухудшить нормальную деятельность и сократить время присутствия ребенка в детском саду или школе.
- Остеомиелит – поражение инфекцией лицевых костей.
- «Медикаментозный» ринит – длительное использование противозастойных средств может ухудшить состояние больного и создать скопления слизи.
- Внутричерепные заболевания – провоцирует затяжное лечение.
- Появление различных кист в пазухах – это последствия закупорки слизистых желез, которая происходит по причине увеличения слизистой оболочки. Такое образование давит на стенку полости, в которой находится, чем вызывает костный дефект.
Причины гайморита
Гайморит развивается в результате попадания в околоносовую пазуху инфекции. Непосредственной причиной гайморита обычно являются бактерии, которые попадают в гайморову пазуху из полости носа или, значительно реже, с током крови из других воспаленных органов.
Самыми частыми возбудителями гайморита являются стрептококки, реже — другие представители кокковой флоры. В последние годы нередкой причиной гайморита являются грибы, вирусы и бактерии — анаэробы (которые приспособились жить в бескислородной среде). Тяжелее других поддаются лечению гаймориты, вызванные не одним, а группой возбудителей.
Однако, инфекция — не единственная причина развития воспаления. В норме слизистая носа и придаточных пазух является надёжным барьером для микробов и вирусов. Чтобы развился гайморит, необходимо сочетание еще двух факторов:
- нарушение оттока слизи из пазухи носа, например, в результате отёка;
- замедление или полное прекращение колебательных движений ресничек (волосков) на поверхности мерцательных клеток слизистой оболочки.
В результате, в пазухе скапливается слизь, которая становится хорошей средой для развития инфекции. Дополнительными предрасполагающими факторами являются:
Вазомоторный гайморит
За этим необычным названием скрывается нарушение носового дыхания, вызванное сужением в носовом проходе. Основная причина вазомоторного типа – это изменение возбудимости вегетативной нервной системы, в результате чего она неадекватно реагирует на физические раздражители извне.
Вазомоторный гайморит в свою очередь разделяется на два типа:
- Аллергический.
- Нейровегетативный, т.е. вызванный либо эндокринными нарушениями, либо аномалиями носовой перегородки, а также длительным применением сосудосуживающих препаратов (ксилометазолин, нафтизин и т.д.).
Оба этих вида характеризуются нарушением дыхания и сна, плохим аппетитом, слабостью, болями в голове и быстрой утомляемостью.
Как и чем лечить кисту гайморовой пазухи: методы лечения
Чем лечить кисту гайморовой пазухи? Существует много рецептов, включая рекомендации народной медицины, которые предлагают консервативное лечение
Но важно понимать: киста ни самопроизвольно, ни под воздействием медикаментов и травяных сборов рассосаться не может.. Важно! При поставленном диагнозе «киста гайморовой пазухи» лечение с применением тепла и физиотерапии категорически противопоказаны.
Важно! При поставленном диагнозе «киста гайморовой пазухи» лечение с применением тепла и физиотерапии категорически противопоказаны.
Поэтому операции не избежать. Как лечить кисту гайморовой пазухи? Когда новообразование имеет небольшие размеры, возможна выжидательная тактика. Но, если капсула крупная, принимается решение, что лечение кисты гайморовой пазухи должно быть оперативным.
Хирургическое лечение лечение кисты гайморовой пазухи проводится двумя способами: эндоскопическая гайморотомия и применение лазера. Чтобы предотвратить вторичное инфицирование, врач назначает прием антибиотиков.
Лечение гнойного гайморита
Терапия острой формы болезни обычно проводится с использованием медикаментов. Назначаются антибиотики, преимущество отдается средствам из группы макролидов. Они безопасны и действуют на большинство возбудителей синуситов.
Назначаются противовоспалительные препараты, муколитические средства, деконгестанты для улучшения оттока гнойного содержимого из пазухи.
Лечение гнойного гайморита без прокола дополняется промываниями носовой полости растворами антисептиков (фурацилин, хлоргексидин и другие).
Показания к пункции (проколу) гайморовой пазухи ограничены. Это обусловлено высоким риском осложнений и достаточной эффективностью антибактериальной терапии. Тем не менее, метод используется в тяжелых случаях заболевания, особенно при вероятности внутричерепных осложнений. Пазуху пунктируют с помощью специальной иглы, удаляют гнойное содержимое, промывают полость. В некоторых случаях после этого в пазуху вводится тонкая трубка – дренаж.
Положительные эффекты дренирования пазухи:
- обеспечение постоянного оттока гнойного экссудата;
- дополнительное поступление воздуха в полость пазухи, что угнетающе действует на болезнетворные микроорганизмы;
- устранение отрицательного давления в пазухе, что улучшает отток содержимого;
- возможность регулярного промывания полости растворами лекарственных средств.
Дренирование верхнечелюстной пазухи можно провести и без прокола с помощью специального катетера ЯМИК.
После ликвидации гнойного воспаления назначают физиопроцедуры (УВЧ, УФО, электрофорез) для улучшения кровоснабжения пазухи и ускорения эвакуации остаточного содержимого.
Лечение гнойного гайморита при хроническом течении процесса требует значительных затрат времени. Обострения лечатся по тем же принципам, что и острое воспаление верхнечелюстной пазухи
Важно удаление очагов хронического воспаления в полости рта и носоглотке, лечение кариеса. Назначаются иммуностимулирующие средства
В период ремиссии используется физиотерапия, санаторное лечение.
В тяжелых случаях заболевания выполняется хирургическое вмешательство – гайморотомия. Операция включает вскрытие пазухи и тщательное очищение ее стенок. Помимо традиционной методики, применяется эндоскопическая техника гайморотомии. Такая операция сопровождается минимальным повреждением тканей, коротким восстановительным периодом и отсутствием тяжелых осложнений.
1.Общие сведения
Гайморит – заболевание из числа синуситов, т.е. воспалительных процессов в параназальных синусах (околоносовых пазухах, придаточных пазухах носа). В данном случае речь идет о самой крупной паре этих воздухоносных полостей – максиллярных или верхнечелюстных пазухах, расположенных по обе стороны от носа.
Гайморит (синоним: максиллярный синусит) представляет собой распространенное заболевание, которое практически не встречается у детей первых лет жизни (в силу инфантильности строения челюстно-лицевого аппарата), однако может развиться у лиц любых других возрастных категорий, независимо от пола. В целом, частота встречаемости гайморита в общей популяции достигает уровня 10%, особенно в периоды сезонных эпидемий ОРВИ. Особую остроту и медико-социальную значимость данной проблеме придает то, что гаймориты существенно снижают качество жизни, зачастую требуют госпитализации, а в отсутствие адекватного лечения могут привести к тяжелейшим осложнениям.
Методы диагностики гайморита
Диагностические процедуры при гайморите призваны определить состояние гайморовых пазух: степень отёка слизистой, наличие и уровень жидкости в пазухе. Для этой цели используются:
Рентгенография носовых пазух
Метод рентгенографии придаточных пазух носа используется чаще всего.
МСКТ придаточных пазух носа
Компьютерная томография носовых пазух также использует рентгеновское излучение. Но она позволяет получить более детальную картину костных структур. Данный метод диагностики используется, как правило, при хроническом гайморите.
УЗИ носовых пазух
УЗИ носовых пазух проводится, как правило, в случае, если рентген нежелателен (при беременности, обследовании детей или при проведении повторного обследования). УЗИ может проведено с помощью прибора ультразвуковой диагностики «Синускан».
МРТ носовых пазух
МРТ носовых пазух используется, если необходимо оценить состояние слизистой пазух.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Лечение гайморита без прокола пазухи
Эффективное лечение воспалительного процесса в гайморовых пазухах может назначить только ЛОР. В домашних условиях вылечивают лёгкую форму. Курс лечения хроники может составить только специалист, основываясь на результатах инструментальных и лабораторных методов исследования.
Лечение гайморита без прокола включает:
- медикаментозную терапию;
- сосудосуживающие капли;
- физиотерапевтические процедуры;
- народные средства.
Медпрепараты – эффективный способ избавиться от заболевания. Терапия включает: антибиотики, обезболивающие, противовоспалительные, при бурном протекании аллергической реакции – гормональные, лекарственные средства. .
Антибактериальные препараты назначаются пациенту ЛОРом, исходя из чувствительности возбудителя к лекарственному средству. При хроническом протекании можно подобрать эффективный антибиотик, основываясь на результатах бактериального посева. При обострениях чаще ЛОР выписывает пенициллины с клавулановой кислотой, макролиды. Антибиотики также расширяют соустья.
Нестероидные противовоспалительные и обезболивающие средства нужно использовать симптоматически, их длительное употребление усугубляет отёчность. При сильных аллергических протеканиях ЛОР включает в состав терапии гормональные препараты.
Сосудосуживающие капли:
- сужают сосуды;
- снимают воспаление;
- стимулируют эвакуацию застоявшейся слизи;
Врачи не рекомендуют злоупотреблять назальными каплями: препараты вызывают быстрое привыкание и нарушают естественное выделение слизистых масс из носовой полости.
ЛОР включает физиотерапевтические процедуры в состав комплексной терапии для: улучшения кровообращения, снятия заложенности, устранения головных болей и восстановления слизистой.
Эффективные физиопроцедуры:
- электрофорез – увеличивает эффективность медпрепаратов путём улучшения их проникновения в ткани при помощи электромагнитных волн;
- УФЧ – устранение головных болей, повышение концентрации витамина D, укрепление сосудов;
- магнитотерапия – снятие отёчности, восстановление слизистой;
- лазерная терапия – бактерицидное действие.
ЛОРы отдают предпочтение двум эффективным методикам промывания носа без прокола пазухи: методу «кукушка» и использованию ЯМИК-катетера.
«Кукушка» – перемещение жидкостей без прокола гайморовой пазухи под воздействием отрицательного давления с помощью шприца. В одну ноздрю вводится медпрепарат, с другой – отсасывается содержимое.
Использование ЯМИК-катетера наиболее эффективная замена пункции. Принцип действия – создание пространства для эвакуации слизи путём повышения давления в синусах. Катетер из мягкого латекса не травмирует ткани.
Общие противопоказания к обоим методам промывания носа: острая стадия гайморита, высокая температура, эпилепсия, психические заболевания, повышенное внутричерепное и глазное давление.
Ингаляции не вылечивают от заболевания. Они способствуют отхождению слизи при помощи пара, оказывают противомикробное действие. Ингаляции – эффективный способ при условии, что он является дополнением к медикаментозной терапии. Запрещено при гнойной форме гайморита, гной может пойти в евстахиевы трубы, что чревато искажением звуков, потерей слуха.
Промывание в домашних условиях не рекомендуется. Превышение давления струей жидкости может привести к разрыву верхнечелюстной пазухи. Низкое давление – процедура мало эффективная, результатом будет усиление боли в ноздрях из-за вымывания слизистой.
Можно ли вылечить заболевание народными средствами? Без применения антибиотиков и противомикробных препаратов уничтожить патогенную микрофлору невозможно. Самостоятельное назначение с помощью народных средств может привести к обширному нагноению, в таком случае возникнет неизбежность прокола под анестезией. Эффективный способ – лечение сухими компрессами. Также используют травяные отвары для ингаляции, растворы для промывания на основе йода, фурацилина.