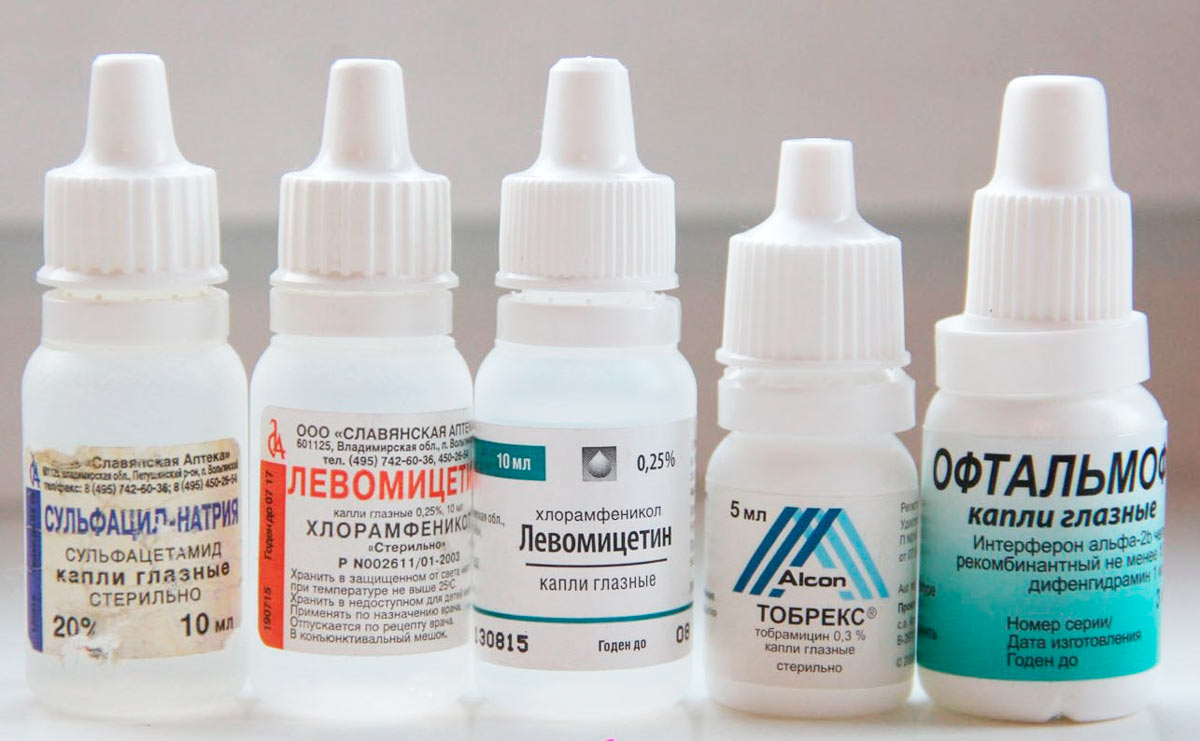
Какие лекарства назначаются при блефарите?
Содержание:
- Какие препараты можно капать при вирусном конъюнктивите?
- Виды и стадии развития ячменя
- Блефарит у взрослых: лечение
- Побочные явления
- Лечение бактериального конъюнктивита
- Правила применения
- Противовирусные
- Некоторые факты
- Симптомы ячменя на веке глаза
- Когда можно выбрать капли самостоятельно
- Что делать при аллергии вокруг глаз: первая помощь для облегчения симптомов
- Показания к применению антибиотиков для глаз
- Массаж век при блефарите
- Что такое отек век и почему он возникает?
- Симптомы бактериального конъюнктивита
- Склерит
- Лечение эписклерита и склерита
Какие препараты можно капать при вирусном конъюнктивите?
Если у пациента была диагностирована вирусная форма конъюнктивита, то окулист порекомендует капли, которые содержат компоненты, подавляющие размножение вируса. Также эти лекарственные средства способны оказывать регенерирующее и успокаивающее действие на конъюнктиву. Какие именно из них закапывать в глаза — решит врач. Самостоятельный подбор капель недопустим. При аденовирусном конъюнктивите назначаются одни препараты, при энтеровирусном — другие. Высокую эффективность доказали следующие капли для глаз:
- «Офтальмоферон». Популярные капли, обладающие противовирусным, антигистаминным, иммуномодулирующим действием. Препарат имеет немало преимуществ. Он может использоваться для лечения конъюнктивита у взрослых и детей. Основными действующими компонентами «Офтальмоферона» являются интерферон, направленный на подавление вируса, и димедрол, который эффективно снимает зуд и жжение. Продолжительность лечения обычно составляет не более недели. Сколько капать «Офтальмоферон», окулист решает индивидуально в каждом конкретном случае. В течение первых дней в глаза рекомендуется закапывать препарат не более 6 раз. В последующие — не более трех. Капли не имеют противопоказаний к применению. Исключение составляет индивидуальная непереносимость компонентов лекарственного средства.
- «Актипол». Эти капли для глаз содержат в своем составе пара-аминобензойную кислоту, которая является индуктором эндогенного интерферона. Он увеличивает количество белков, выделяемых клетками организма в ответ на поражение вирусами. Эффективно устраняет «Актипол» и отек век — один из наиболее распространенных симптомов при конъюнктивите. Препарат практически не имеет противопоказаний и может использоваться для лечения детей, но только с согласования врача. В глаза закапывают «Актипол» по 1-2 капли 6-8 раз в сутки. Длительность лечения определяется офтальмологом после осмотра пациента. Препарат рекомендуется применять и после клинического выздоровления — 3 раза в сутки на протяжении 5 дней.
- «Флореналь». Еще одни эффективные капли для глаз, которые офтальмологи назначают пациентам при вирусной форме конъюнктивита. Лекарственный препарат обладает выраженным противовирусным действием, способен подавлять размножение вирусных клеток в тканях зрительных органов. Применять «Флореналь» можно при конъюнктивите, возбудителем которого является вирус герпеса. Преимуществом препарата является то, что он оказывает исключительно местное воздействие и не всасывается в кровоток. Закапывают «Флореналь» 1-3 раза в день по паре капель. Продолжительность лечения назначается окулистом. У некоторых пациентов препарат может вызывать побочные эффекты, например, зуд и жжение в области глаз. Обычно они непродолжительны и не требуют отмены капель.
Виды и стадии развития ячменя
- наружный ячмень – это болезненное образование на линии ресниц, которое быстро гноится. Признаки ячменя в этом случае видны невооруженным глазом, что упрощает диагностику;
- внутренний ячмень – локализуется в пределах века, вызывает неудобство с сильной болью и ощущением инородного предмета в глазу. Это обнаруживается при визуальном медицинском осмотре.
- Формирование и развитие ячменя происходит в несколько этапов:
- процесс инфильтрации. Отмечается появление первых характерных признаков нагноения: зуд, припухлость, покраснение века в области воспаления. В течение нескольких часов дискомфорт усиливается;
- процесс нагноения. На поверхности образования видна капсула с гнойным содержимым. При увеличении объема гноя или механическом напряжении он может преждевременно вырваться наружу;
- процесс прорыва гнойной капсулы. Если воспаление не вспыхнет само по себе, хирург вскроет его. Отделение гнойного содержимого происходит в течение нескольких дней;
- исцеление. На месте язвы образуется корочка, под которой образуется тонкий слой регенерированной кожи. В зависимости от качества курса лечения и состояния иммунной системы период заживления может длиться от нескольких дней до нескольких недель.
Блефарит у взрослых: лечение
Чем лечится блефарит век? При данной патологии могут быть назначены антибактериальные и антигистаминные препараты, сульфаниламиды, антисептические средства, витаминные комплексы, глюкокортикостероиды и другие лекарства. Помимо медикаментозной терапии, может проводиться физиотерапевтическое и хирургическое лечение. Простой блефарит лечится с помощью «Фурацилина» и дексаметазоновой мази. Раствором, сделанным из таблеток «Фурацилина», убираются корочки с века
Края их можно осторожно обработать раствором бриллиантового зеленого. Мазь, которая помогает снять воспаление, используется в первые 2-3 дня развития болезни
Вылечить себорейный блефарит также можно с помощью лекарств. В качестве гормональной мази для устранения воспалительного процесса может быть назначен «Гидрокортизон-Пос» 1-процентный. При тяжелом течении — 2,5-процентная мазь. Снять симптомы патологии помогает «Искусственная слеза» и «Офтагель». Если наблюдаются признаки конъюнктивита, закапываются растворы на основе дексаметазона — «Дексапос», «Максидекс».
Чем лечить блефарит демодекозный? К этой болезни приводит попадание на веки клеща. В связи с этим необходимо сначала остановить его размножение. Секрет с век убирается тампоном. Его можно смочить в физрастворе или детском шампуне. Уничтожить клещей помогает «Декса-Гентамицин». Мазь нужно наносить толстым слоем.
Аллергический блефарит можно вылечить с помощью глазных капель противоаллергенных («Аломид» или «Лекролин»). «Гидрокортизон-Пос» применяется для снятия воспаления.
Ячмень лечится теплыми компрессами, антибактериальными каплями («Левомицетин», «Флоксал») и «Тетрациклиновой мазью». Нельзя делать холодные примочки. Из-за этого может нарушиться циркуляция крови в веках, что приведет к осложнениям.
Блефарит у взрослых лечится не так, как у детей. Маленьким пациентам не назначаются сильные антибиотики и гормональные препараты. В любом случае больному должно быть понятно, что лечить такую серьезную патологию самостоятельно в домашних условиях нельзя. При первых ее признаках отправляйтесь на прием к офтальмологу.
Блефарит у взрослых: лечение физиотерапевтическое
Болезнь блефарит требует комплексного подхода. Применяются и физиотерапевтические методы лечения. Они позволяют устранить воспаление, способствуют заживлению поврежденных тканей, нормализуют обменные процессы. Обычно назначают следующие процедуры:
- электрофорез;
- УВЧ-терапию;
- магнитотерапию;
- ультрафиолетовое облучение;
- облучение лучами Букки (самое мягкое рентгеновское излучение);
- дарсонвализацию — воздействие на мягкие ткани и слизистую оболочку импульсным током высокой частоты.
Физиопроцедуры подходят для лечения взрослых. Детям назначается электрофорез, магнитотерапия. Это решает врач в каждом конкретном случае. Витамины, особенно аскорбиновую кислоту и витамин А. В некоторых случаях врач советует пациенту придерживаться диеты. При блефарите желательно есть как можно больше молочных и растительных продуктов. Еду лучше готовить на пару. Из рациона следует исключить жареное, соленое, копченое, жирное, сладкое, маринованное. От алкоголя также рекомендуется отказаться. Он сильно подрывает иммунитет.
Как лечится блефарит хирургическим способом?
Операционный метод лечения применяется только в крайних случаях, когда лекарственная и физиотерапия не приносят никаких результатов. При появлении халязиона — доброкачественного уплотнения на веке — назначается операция по удалению новообразования. Также хирургическое вмешательство необходимо, если произошел выворот (эктропион) или заворот (энтропион) века. При трихиазе — аномальном росте ресниц в сторону глазного яблока — требуется пластическая операция.
Можно ли вылечить блефарит народными средствами в домашних условиях?
Вылечить веки при воспалении средствами народной медицины не представляется возможным. Причиной заболевания зачастую является инфекция, с которой необходимо бороться медицинскими препаратами. Однако «народные лекарства» помогают улучшить состояние глаз и век, снизить такие симптомы, как зуд, отечность, слезоточивость. Вы можете делать примочки из чая, календулы, базилика, ромашки и других трав. Не забывайте, что компрессы должны быть теплыми.
Побочные явления
Сразу в результате попадания средства Окуметил на поверхность глаза возможно возникновение легкого дискомфорта, жжения и потеря четкости зрения. При афакии может возникать прогрессирование процесса патологического поражения центральной части сетчатки-макулы и проявление слепого пятна в центральной части глазного яблока. В данном случае приостановление приема медикаментозного средства приводит к регрессированию симптоматики.
В локальной зоне после попадания на роговицу нафазолина могут проявляться такие нежелательные реакции как гиперемия и отечность слизистой оболочки глазного яблока, а также увеличение диаметра зрачка и нарастание внутреннего давления глаза. Продолжительное использование капель ведет к тому, что раздражающие процессы в области глаза проявляются с большей вероятностью.
Поскольку препарат отличается свойством системного резорбтивного действия, то с большой степенью вероятности возможно появление учащенного сердцебиения, увеличение уровня артериального давления, появление чувства тошноты и головной боли. Также вероятными являются нежелательные эффекты в виде парез аккомодации, повышенная чувствительность к ультрафиолетовому спектру излучения, чрезмерная сухость роговицы глаза, легкое онемение, ощущения сонливости, слабости, угнетение психомоторики и дисбаланс координации, легкие головокружения.
Лечение бактериального конъюнктивита
Конъюнктивит вылечить при грамотном подходе будет не так сложно. Чаще всего бактериальный конъюнктивит возникает у детей, так как именно они обычно пренебрегают гигиеной и касаются глаз грязными руками. Если женщина имеет бактериальную инфекцию, заболевание может возникнуть и у новорожденного ребенка. Бактерии, расположенные на поверхности кожи, легко перемещаются на слизистую глаза, что становится причиной развития заболевания. Выявить болезнь и избавиться от конъюнктивита быстро поможет врач, поэтому при появлении первых симптомов стоит обратиться за его помощью.
Как избавиться от конъюнктивита? Первой мерой в рамках быстрого лечения бактериального конъюнктивита является использование антибактериальных капель, которые устраняют патогенные микроорганизмы. В числе наиболее часто назначаемых антибактериальных средств:
- «Флоксал»;
- «Тобрекс»;
- «Офтадек»;
- «Альбуцид»;
- «Ципромед» и т.д.
При конъюнктивите во время беременности антибиотики подбираются индивидуально с учетом особенностей протекания беременности.
Перед проведением процедур нужно делать промывания глаз, так как не всегда слезные железы справляются с это задачей самостоятельно. Иногда гнойных выделений так много, что он склеивает глаза. Обычно это имеет место при острой стадии развития конъюнктивита. Для промываний подходит настой ромашки аптечной и раствор фурацилина.
Если капли при конъюнктивите не помогают и острое течение заболевания затягивается, нужно лечить его с помощью мазей. Их закладывают за веко, после чего больному стоит закрыть глаза и делать вращательные движения. Наиболее часто для этих целей используют тетрациклиновую мазь, эффективно воздействующую на патогенные микроорганизмы.
Курс лечения достаточно длинный — до 14 дней. Это обусловлено сложностью лечения гнойного конъюнктивита и часто возникающих рецидивов. Самостоятельно принимать решение о прекращении лечения нельзя, так как недолеченный конъюнктивит может возникнуть с новой силой.
Правила применения
- Принимать средство строго по назначению врача.
- Если назначено несколько разных капель, то между закапыванием нужно делать небольшой перерыв.
- Соблюдать сроки годности.
- Перед закапыванием вымыть руки с мылом.
- Нагреть упаковку средства в руках или в стакане теплой воды до комнатной температуры.
- Запрокинуть голову назад и указательным пальцем одной руки оттянуть нижнее веко вниз
- Закапайте 1-2 капли раствора в каждый конъюнктивальный мешок.
- После процедуры можно зажмуриться или поморгать, чтобы средство равномерно распределилось по всей поверхности слизистой.
- Хранить растворы в холодильнике или так как прописано в инструкции.
Современные офтальмологические средства, в числе которых увлажняющий раствор Гилан с гиалуроновой кислотой, выпускаются в удобных тюбик-капельницах или в юнидозах на одно применение. Преимущество такой формы выпуска:
- Доза, содержащаяся в тюбик-капельнице, достаточна для одной процедуры закапывания.
- Не нужно переживать о хранении открытой упаковки.
Противопоказания, побочные эффекты
Действующее вещество, входящее в глазные капли от покраснения глаз, напрямую определяет перечень возможных противопоказаний. Для большинства рецептурных лекарственных составов они следующие:
- конкретные заболевания например, бронхиальная астма или сердечная недостаточность;
- чувствительность к определенным компонентам препарата;
- восстановительный этап после операций на органах зрения;
- беременность, период лактации;
- детский возраст.
Увлажняющие капли от красных склер, например, средство Гилан с гиалуроновой кислотой фактически не имеют противопоказаний и допустимы к приему женщинами во время беременности, а также после хирургического вмешательства.
Когда можно выбирать капли самому
Если нет подозрения на серьезную патологию, а дискомфорт беспокоит лишь изредка, можно применить привычные капли при покраснении из группы увлажняющих, имитирующих натуральную слезу препаратов. Обычно такие лекарственные средства отпускаются без рецепта, и доступная цена не становится препятствием для покупки. Если тревожный симптом долго не проходит, это повод для записи к окулисту. Чем раньше диагностировать заболевание, тем выше вероятность избежать тяжелых последствий и сохранить зрение.
Противовирусные
Офтальмоферон
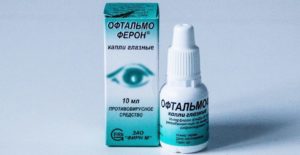 Медикамент на основе двух компонентов: интерферон альфа-2b человеческий рекомбинантный, дифенгидрамина гидрохлорид (димедрол). Офтальмоферон не подвергается системной абсорбции.
Медикамент на основе двух компонентов: интерферон альфа-2b человеческий рекомбинантный, дифенгидрамина гидрохлорид (димедрол). Офтальмоферон не подвергается системной абсорбции.
Использовать по 1–2 кап. до 6–8 р/сут. Стоимость — около 400 р.
Актипол
Активным компонентом выступает парааминобензойная кислота. Актипол регулирует водно-солевой баланс, оказывает радиопротекторное действие.
Способ применения местный или в виде инъекций. Длительность терапии 7–10 дней. Местно используют по 2 кап. до 8 р/сут. Цена — от 282 р.
Офтан Иду
 Медикамент на основе идоксуридина. Встраивается в ДНК вируса, нарушая активность вирусов. Плохо проникает в роговую оболочку. Использовать конъюнктивально в течение 21 дня по 1 капле каждый час днем и каждые 2 часа ночью. При улучшении дозировку Офтан Иду снижают и продолжают лечение еще 5 дней после полного заживления. Это необходимо для закрепления результата. Стоимость — 230 р.
Медикамент на основе идоксуридина. Встраивается в ДНК вируса, нарушая активность вирусов. Плохо проникает в роговую оболочку. Использовать конъюнктивально в течение 21 дня по 1 капле каждый час днем и каждые 2 часа ночью. При улучшении дозировку Офтан Иду снижают и продолжают лечение еще 5 дней после полного заживления. Это необходимо для закрепления результата. Стоимость — 230 р.
Полудан
Лекарство стимулирует выработку эндогенного интерферона и оказывает противовирусное действие. Полудан закапывают до 8 раз в сутки.
Побочных действий нет, противопоказания не установлены. Продается в ампулах, перед применением разводят с водой. Цена — 200 р.
Акьюлар ЛС
Используется только местно. Медикамент оказывает жаропонижающее, противовоспалительное и анальгезирующее действие.
Противопоказан на поздних сроках беременности и в детском возрасте. Применять по 1 кап. до 4 раз в день. Использовать не дольше 4 суток. Стоимость — 282 р.
Некоторые факты
Состояние экологии и современный способ жизни многих людей ведет к тому, что аллергические поражения глаз стали достаточно частым явлением. Они возникают под воздействием многих провоцирующих факторов: ослабление иммунной системы, плохая личная гигиена, неправильное питание, длительное пребывание у экрана телевизора или компьютера, преувеличенное употребление бытовой химии или косметики, и многие другие.
В большинстве случаев аллергия протекает в легкой форме и сопровождается такими симптомами как покраснение роговицы глаза, чрезмерное слезотечение, зуд и ощущение дискомфорта. При более тяжелых формах заболевания происходит поражение глазного нерва и сетчатки. Запущенная форма аллергии может привести к различным заболеваниям органов зрения, вирусного, бактериального и грибкового характера.
Для лечения различных видов аллергии используются современные медпрепараты — офтальмологические капли. Противоаллергические и антисептические средства могут использоваться не только для лечения, но и в профилактических целях в сезон цветения растений.
Симптомы ячменя на веке глаза
Различают 2 вида ячменя: наружный и внутренний.
Наружный ячмень развивается в результате воспаления цейсовых желез, расположенных в зоне корней ресниц. Эти железы производят специальный секрет для смазки и защиты поверхности глаза. Ячмень на глазу образуется в результате закупоривания железы ее же секретом и появления в этом месте инфекции.
Внутренний ячмень возникает при засорении мейбомиевых сальных желез, находящихся во внутреннем веке. При внутреннем ячмене воспаление может захватывать и хрящевую пластинку века. При частых рецидивах заболевание становится хроническим и может перейти в другое, очень неприятное глазное заболевание — халязион.
Ячмень бывает как одиночным, так и многочисленным, поражающим оба глаза. Многочисленные и часто повторяющиеся ячмени встречаются у людей со слабым иммунитетом (при онкологических заболеваниях, вирусном гепатите, ВИЧ-заболеваниях) или пожилого возраста.
Заболевание ячменем характеризуется острым течением и быстрым развитием патологического процесса. Вначале появляется зуд по краю век, сопровождающийся отечностью и болевым синдромом, который может увеличиться при нажатии на воспаленную зону. Иногда при ячмене настолько сильно отекает глаз, что человек даже не может его открыть.
При появлении многочисленных ячменей на глазу наблюдается повышенная температура, головная боль, озноб и ломота в теле, увеличение лимфатических узлов около ушей и под челюстью.
Через некоторое время на ячмене появляется гнойничок (пустула), и боль начинает стихать. При самостоятельном вскрытии ячменя гнойное содержимое начинает выходить, и признаки заболевания исчезают. Иногда воспаление может продолжаться до 7 дней.
Внутренний ячмень появляется на внутренней стороне века в толще хряща. Если вывернуть веко, можно заметить покраснение и отек конъюнктивы. Через три дня под кожей века появляется гнойный шарик желто-зеленого цвета. Самопроизвольное вскрытие ячменя происходит в области конъюнктивы. Позже в этом месте появляются листовидные грануляции.
Ячмень на веке глаз у ребенка
У детей достаточно слабый иммунитет, поэтому они страдают от ячменя намного чаще, чем взрослые. При этом заболевании возникает гиперемия и отек века, в результате этого глазная щель сужается и ребенку иногда бывает сложно открыть глаз. Появление ячменя на глазу сопровождается ознобом, повышенной температурой, головной болью и резкой болезненностью воспаленного глаза.
Спровоцировать патологию могут следующие факторы: конъюнктивит, желудочно-кишечные заболевания, глистная инвазия, аллергия. Даже переохлаждение или перегрев детского организма могут стать причиной ячменя, не говоря уже о таких заболеваниях, как отит, тонзиллит, аденоиды.
Если не провести лечение ячменя на глазу, у ребенка может сильно пострадать зрение.
При появлении ячменя на глазу нужно как можно быстрее посетить врача-офтальмолога. Он выявит причину заболевания и назначит адекватное лечение.
Не следует самостоятельно выдавливать ячмень! Это может привести к таким осложнениям, как флегмона глазницы, абсцесс на веках, тромбофлебит сосудов орбитальных век, менингит и сепсис!
Когда можно выбрать капли самостоятельно
Без риска навредить глазам самостоятельно разрешается использовать только увлажняющие и питательные капли. Они отпускаются без рецепта, но предварительная консультация врача желательна.
Можно сделать неправильный выбор, далеко не все читают инструкцию и многие имеют аллергию на некоторые вещества препаратов.
Даже если больной знает причину покраснения, раздражения или воспаление, покупать медикаменты без предварительной консультации опасно. Существуют заболевания, схожие по симптоматике, и простой пациент не сможет различить их.
Самостоятельная покупка лекарственных растворов может ухудшить состояние и вызвать серьезные осложнения. Если не готовы рисковать здоровьем глаз, обратитесь к врачу перед приобретением.
Что делать при аллергии вокруг глаз: первая помощь для облегчения симптомов
Первая помощь, чтобы облегчить симптомы аллергии глаз – исключить контакт с аллергеном. Если вы не знаете его точно, исключите все предполагаемые факторы. Для этого:
- держите окна закрытыми;
- используйте домашние и автомобильные кондиционеры с фильтрами;
- старайтесь не бывать на улице рано утром, когда растения активно выделяют пыльцу;
- если есть возможность, не выходите из дома при сильном ветре и загазованности воздуха, смоге;
- после стирки сушите одежду дома, чтобы исключить попадание пыльцы;
- на улице пользуйтесь солнцезащитными очками;
- избегайте табачного дыма;
- временно откажитесь от контактных линз;
- не касайтесь глаз руками;
- не пользуйтесь косметикой;
- пейте как можно больше воды;
- при подозрении на пищевую аллергию примите энтеросорбент (по инструкции, с соблюдением временных интервалов).
Кроме этого можно использовать безрецептурные увлажняющие глазные капли и антигистаминные препараты, прикладывать к глазам водные примочки (не травяные).
Симптоматическое лечение только временно облегчает состояние, но никак не влияет на каскадное течение внутренних аллергических циклов. При каждом новом контакте с аллергеном иммунный ответ становится еще более интенсивным из-за процесса сенсибилизации.
Без корректного воздействия именно на внутренние причинные механизмы, аллергия глаз существенно ухудшает качество жизни пациента, а в тяжелых случаях может спровоцировать снижение зрения. Крайне опасно в данном случае самолечение – в патологический процесс могут вовлечься носовые протоки и присоединиться бактериальная инфекция.
Показания к применению антибиотиков для глаз
Инфекционные патологии на роговице и внутри глаза возникают по причине развития на поверхностях тканей патогенной микрофлоры. Справиться с этим помогут специальные антибиотики, бессильные против грибковой или вирусной флоры. Антисептические капли для глаз предназначены только для местного использования, содержат один или несколько активных компонентов с бактериостатическим или бактерицидным действием.
Первые не уничтожают бактерий, но воздействуют на их клетки, подавляя рост и размножение микробов. Вторые убивают самих возбудителей, при этом в кровь попадают токсические вещества. Антибиотик для глаз назначается при инфекционных поражениях органов зрения, протекающих с симптомами падения остроты зрения, покраснениями конъюнктивальной оболочки, жжения и зуда. Показания к использованию таких средств:
- Конъюнктивит – поражение конъюнктивальной оболочки, вызываемое недостаточной гигиеной, ослабленным иммунитетом, характеризуется болью, отеком, покраснением век.
- Ползучая язва роговицы – возникает при микротравмах глазного яблока, вызывается стрептококком, симптомы – боль, покраснение, жжение.
- Ячмень – образование гнойников на краях век, сопровождается отеком, покраснением и воспалением пораженных участков.
- Блефарит – воспаление век бактериального происхождения, характеризуется отеком, гнойными выделениями, склеиванием век.
- Иридоциклит – воспаление радужной оболочки и цилиарного тела глазного яблока.
- Дакриоцистит – закупорка слезного канала, встречающаяся у новорожденных или взрослых пациентов, сопровождается жжением, болью.
- Кератит – воспаление роговой оболочки, характеризуется болью, помутнением роговицы.
Массаж век при блефарите
Каждое утро необходимо начинать с гигиенических процедур. Промывайте глаза растворами или детским шампунем, чтобы мягко удалить корочки. Вода должна быть теплой. Холод приводит к венозному застою, который усугубляет течение болезни. После промывания век приступайте к массажу. Выполняется он специальной палочкой. Ее можно купить в любой аптеке. Один ее кончик шаровидный. Он используется для нанесения мази. На другом конце палочки — лопатка. С ее помощью и делается массаж.
Проводится он с небольшой силой нажатия к краю воспаленного века. В ходе процедуры из выводных протоков будет выделяться секрет. Он удаляется тампоном или ватой. После массажа протрите веко смесью спирта и эфира. Препараты и дозировку подскажет офтальмолог. Далее можно приступить к закапыванию капель, закладыванию мазей и применению других препаратов для лечения блефарита.
Что такое отек век и почему он возникает?
Патологическое состояние, при котором происходит скопление избыточного количества жидкости в подкожно-жировой клетчатке, называют отеком глазных век.
Из-за этого в области вокруг глаз возникает припухлость, кожа краснеет, кажется воспаленной.
В этой статье
У многих людей появляются болевые ощущения, они испытывают жжение в области пораженных участков эпидермиса. При тяжелых формах этого состояния происходит воспаление лимфатических узлов. Это приводит к нарушению оттока лимфы, которая отвечает за очищение организма от токсинов и патогенных микроорганизмов.
Отек век — патология очень распространенная. Связано это с тем, что область вокруг век имеет довольно рыхлую структуру подкожно-жирового слоя и большое количество кровеносных сосудов. Из-за этого она склонна к возникновению отечности. Это состояние встречается в любом возрасте. Особенно часто отек век развивается у людей старше 30 лет. Дети реже подвержены этому состоянию. Причин, по которым отекают веки, достаточно много. Вот некоторые из них:
- инфекционные и воспалительные заболевания: тонзиллит, синусит, флегмона, эндофтальмит, дерматит, халязион;
- сердечно-сосудистые болезни: инфаркт, артериальная гипертензия, аритмия, стенокардия, эндокардит;
- хронические патологии: вегетососудистая дистония, анемия, гипотиреоз, подкожная эмфизема, асцит;
- нехватка белков в организме, которая приводит к астении, нарушению сна, частым стрессам;
- вредные привычки: злоупотребление алкогольными напитками, курение;
- неврологические нарушения: сотрясение мозга, шейный остеохондроз, мигрень, рассеянный склероз;
- гормональные сбои и эндокринные заболевания: менопауза, ожирение, сахарный диабет;
- воздействие аллергенов на организм: употребление цитрусовых, морепродуктов, шоколада; вдыхание химических веществ (краски, лаков, бытовой химии);
- прием лекарственных препаратов, которые содержат салицилаты и сульфаниламиды;
- переизбыток соли в организме, связанный с частым употреблением копченой, маринованной пищи, соевых продуктов, фаст-фуда.
Отекать может только одно веко. В большинстве случаев — верхнее. Воспаление может быть единичным или рецидивирующим. Клиническая симптоматика не всегда ярко выражена. Иногда бывает так, что признаки отека появляются только в утренние часы, после чего проходят. Болевые ощущения при невоспалительной форме возникают редко. Основной симптом такого состояния — бледность кожных покровов. При отеках, которые сопровождаются воспалительным процессом, характерными признаками являются покраснение век, повышение температуры, болевые ощущения.
Симптомы бактериального конъюнктивита
Конъюнктивит бывает нескольких видов. При этом заболевания разной этиологии имеют схожие симптомы. Если гнойный тип конъюнктивита выдает себя соответствующими выделениями, то остальные признаки заболевания такие же, как и у других разновидностей патологии.

Воспаление при вирусном, аллергическом и конъюнктивите бактериальном может сопровождаться отеком, болью и жжением в глазах, обильным слезотечением, боязнью яркого света. Конъюнктивит может проявляться и другими симптомами. Например, вирусный конъюнктивит часто возникает как сопутствующая патология при простудных заболеваниях и может проявляться повышением температуры. Фолликулярный конъюнктивит сопровождается образованием небольших пузырьков на внутренней оболочке зрительных органов.
Конъюнктивит гнойный и вирусный также очень схожи по внешним симптомам. Но, если при воспалении глаз появились обильные гнойные выделения, то вирусный конъюнктивит, вероятнее всего исключается. Но при запущенных формах болезни, гнойная слизь может выделяться и в тех случаях, когда причиной болезни стал вирус.
Склерит
Некоторые люди считают, что эписклерит и склерит — одна и та же болезнь. На самом деле это разные заболевания, имеющие сходную симптоматику на ранних стадиях.
Склерит встречается реже, чем эписклерит, и протекает намного тяжелее. Обычно сочетается с основной аутоиммунной или системной болезнью. Чаще всего данной патологией страдают люди в возрасте 30-60 лет.
Склерит может привести к таким серьезным последствиям, как потеря зрения. Если лечение не проводится, воспаление переднего отдела сосудистой оболочки в некоторых случаях способно спровоцировать появление осложненной катаракты и вторичной глаукомы.
Симптомы склерита
Воспаление начинается в верхнем слое склеры (как и при эписклерите), затем затрагивает глубокие структуры.
Можно выделить следующие общие симптомы склерита:
- слезотечение и светобоязнь;
- внезапная «простреливающая» боль, иррадиирующая в голову;
- очень болезненное воспаление красно-фиолетового цвета в виде бугорка на склере.
Виды склерита
Поверхностный склерит характеризуется обширным повреждением склеры возле лимба. Часто воспаление охватывает сразу оба глаза. На поверхности склеры и конъюнктивы наблюдаются отек и гиперемия, а также боль в области глазного яблока. Слезотечения почти нет. Заболевание носит хронический характер, продолжаясь с периодами ремиссии несколько лет. Зрение не снижается.
Глубокий склерит может быть гнойным и гранулематозным.
При гранулематозном склерите происходит создание инфильтратов в глубоких слоях склеры. У пациентов появляется светобоязнь, боль в глазу и слезотечение. Часто переходит в хроническую форму. При воспалении радужной оболочки, ресничного тела, роговицы и склеры возникает кератосклероувеит.
Гнойный склерит отличается острым течением заболевания. При этой патологии формируется болезненный очаг в месте прохождения передних и задних ресничных артерий. Очаг воспаления — темно красного цвета с желтоватым оттенком, который через некоторое время становится мягким и вскрывается. Затем в этом месте может образоваться рубец, который в некоторых случаях самостоятельно рассасывается.
Лечение эписклерита и склерита
Лечение эписклерита назначается врачом-офтальмологом на основании осмотра.
Лечение склерита зависит от причин, вызвавших заболевание. Возможно, врач пропишет больному лечение антибиотиками, салицилатами, кортикостероидами, сульфаниламидами, цитостатиками, антигистаминными лекарствами, иммуномодуляторами и т.д.
Если склерит появился из-за нарушения обмена веществ, сначала проводится коррекция этих нарушений.
При гнойной форме склерита может быть проведено вскрытие абсцесса.
При появлении некроза склеры возможна склеропластика.
Эффективным считается применение физиотерапевтического лечения (УВЧ, магнитотерапия и т.д).