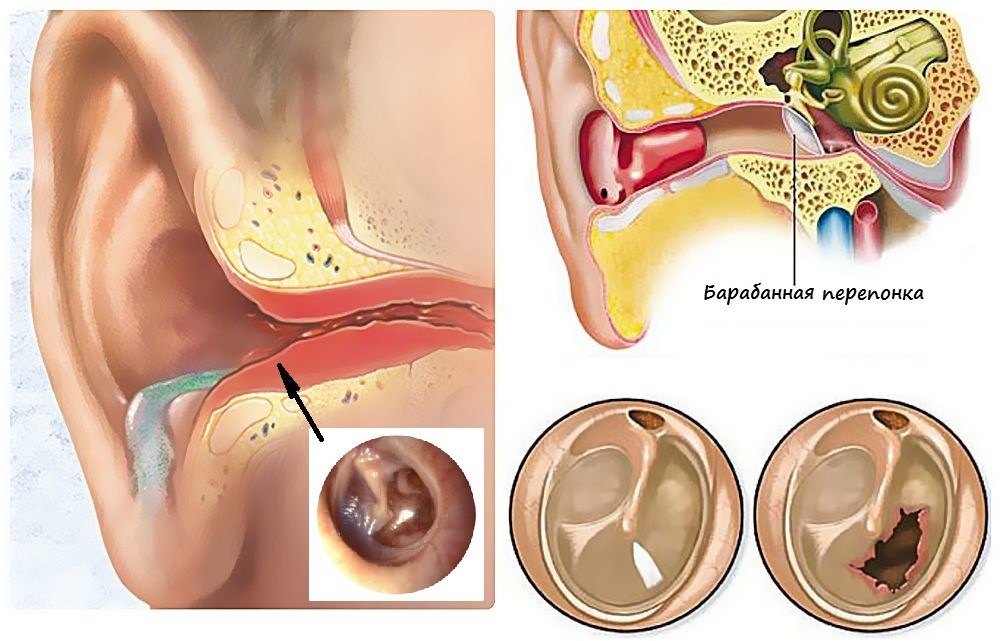
Осложнения туберкулеза: легочное кровотечение, спонтанный пневматоракс
Содержание:
- Классификация кровохарканья
- Патогенез
- Причины и возможные заболевания
- К каким врачам обращаться, если возникает Кашель с кровью:
- Другие симптомы болезней на букву «К»:
- Сердечно-сосудистые заболевания
- Причины кашля КРС
- Прогноз
- Показания
- Диагностика
- Массивное кровохарканье и смертность
- Патологии, когда кровь выходит со слюной
- Кровохарканье: причины возникновения, лечение, симптомы, при каких заболеваниях бывает кровохарканье?
- Легочное кровотечение
- 1.Общие сведения
Классификация кровохарканья
Кровохарканье — многогранный симптом, подразделяющийся на несколько основных разновидностей:
- По характеру кровохарканье подразделяется на две формы:
- истинное кровохарканье, источником которого являются сосуды бронхов и лёгких;
- ложное кровохарканье. Источником кровотечения в этом случае могут быть сосуды верхних дыхательных путей и органов пищеварения:
- рвота с кровью;
- кровотечение из сосудов слизистой оболочки носа;
- кровотечение из слизистой оболочки рта и гортани.
- Существует несколько видов болезней, вызывающих кровохарканье:
- болезни бронхов и лёгких;
- болезни, приводящие к повышенному давлению внутри лёгочных сосудов (лёгочной гипертензии);
- расстройства свёртывания крови;
- иммунные болезни, поражающие основу каждого органа — соединительную ткань.
- По внешнему виду различают:
- прожилки крови в мокроте. В этом случае источником является сосуд небольшого диаметра — капилляр;
- примесь тёмной крови в мокроте. Источником является вена;
- кровохарканье с примесью алой крови, истекающей из повреждённой артерии.
Патогенез
Морфологическую основу для легочного кровотечения составляют истонченные и аневризматически расширенные ветви легочной артерии или бронхиальные артерии, а также легочные вены. Разрыв или аррозия измененных сосудов могут сопровождаться легочным кровотечением различной степени тяжести. При этом величину легочного кровотечения в значительной степени определяет калибр поврежденного сосуда, а выраженность происходящих в организме нарушений – темп и интенсивность кровопотери.
Развивающиеся в дальнейшие расстройства связаны с обтурацией дыхательных путей излившейся кровью и собственно величиной кровопотери. Попадая в бронхи даже в небольших количествах, кровь вызывает развитие обтурационных ателектазов и аспирационной пневмонии. В свою очередь, это приводит к уменьшению объема функционирующей легочной ткани, расстройствам газообмена, прогрессирующему нарастанию дыхательной недостаточности, гипоксемии.
Гиповолемия и анемия, сопровождающие острую и хроническую (при рецидивирующих легочных кровотечениях) кровопотерю, приводят к общему нарушению гомеостаза. Это, прежде всего, выражается в активизации фибринолитических и антикоагулянтных механизмов, что вызывает усиление склонности к гипокоагуляции, повышение проницаемости сосудистых стенок. Совокупный результат подобных изменений определяет патологическую готовность организма к возобновлению легочного кровотечения в любой момент.
Причины и возможные заболевания
Кровоизлияние, лежащее в основе кровохарканья, может возникать на различных уровнях дыхательной системы, и возможные причины этого многочисленны. Если источник кровотечения в трахее и бронхах, например, могут быть следующие причины:
- Бронхит (острый или хронический), то есть воспаление больших дыхательных путей, которое обычно вызывается вирусными или бактериальными инфекциями.
- Бронхоэктазия: эти небольшие расширения бронхов, часто возникают в результате хронического бронхита. Постоянное воспаление в них может иногда вызывать кровотечение, в результате чего редко возникает кровохарканье.
- Бронхогенная карцинома (рак легких). В случае злокачественной пролиферации слизистой оболочки бронхов кровохарканье часто является первым симптомом, предшествуя даже боли. Тем не менее, бронхиальные карциномы составляют менее десяти процентов причин кровохарканья.
- Метастазы в легких. Это колонии клеток других видов рака, которые прикрепляются к легким. Часто это происходит, например, при раке толстой кишки, почек или молочной железы.
- Попадание инородного тела. Феномен, который может быть причиной кровохарканья или кровохарканья, особенно у детей. Вдыхаемые мелкие детали повреждают слизистую оболочку дыхательных путей и сосуды в ней.
Если следовать дальше по дыхательным путям, в конечном итоге достигнем легочной ткани. Опять же, различные причины могут привести к кровохарканью:
- При пневмонии (воспаление легких) кровохарканье встречается редко, но все же возможно.
- Даже в случае абсцесса легких кровохарканье не является одним из безусловных симптомов. Если абсцесс (накопление гноя) связан с поврежденным сосудом легкого, кровохарканье вполне возможно.
- Хотя туберкулез в настоящее время является спорадическим заболеванием в Западной Европе, он широко распространен в некоторых частях Восточной Европы и Азии. Там он часто является пусковым механизмом кровохарканья.
Конечно, причиной кровохарканья могут быть травмы, вызванные внешними воздействиями, такие как несчастный случай или ножевое ранение.
Другими важными причинами являются:
- Тромбоэмболия легочной артерии. Это приводит к переносу в легочную артерию сгустка крови (эмбол). Этот сгусток формируется вне легких (часто в венах ног), но достигает легких через кровоток. Помимо других серьезных последствий может возникнуть кашель с кровью.
- Легочная гипертензия. Это означает повышение артериального давления в так называемом легочном круге кровообращения. Это возникает, например, часто в результате определенных дефектов клапанов сердца (митральный стеноз, недостаточность аорты).
- Сосудистые мальформации. Например, это может привести к «шортам» (медицинским шунтам) артерий и вен или к патологическому расширению сосудов в контексте наследственного заболевания.
- Аутоиммунные заболевания. Примерами здесь являются синдром Гудпастуры, при котором собственные антитела организма атакуют, в частности, структуры легких, и гранулематоз Вегенера, который характеризуется воспалением мелких сосудов по всему телу. В редких случаях волчанка может вызвать кровохарканье.
- Повышенная кровоточивость (геморрагический диатез): При использовании определенных лекарственных препаратах (для разжижения крови, например, аспирин), а также в результате некоторых заболеваний (гемофилия) нарушается свертывание крови. Очень редко это также может привести к кашлю с кровью.
К каким врачам обращаться, если возникает Кашель с кровью:
— Фтизиатр
— Онколог
— Пульмонолог
— Терапевт
Вас беспокоит Кашель с кровью? Вы хотите узнать более детальную информацию или же Вам необходим осмотр? Вы можете
записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Другие симптомы болезней на букву «К»:
-
Кашель
-
Кожный зуд
-
Конвульсия
-
Красные глаза
-
Кровь в сперме
-
Кровь в стуле
-
Кровь из носа
-
Куриная слепота
(Снижение остроты зрения в сумерках)
Карта симптомов предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
Сердечно-сосудистые заболевания
Кровохарканье наблюдается у 10-20% больных с митральным стенозом. Это состояние следует всегда иметь в виду особенно у больных молодого возраста, если кровохарканье возникает после физической нагрузки. В данном случае причиной кровохарканья является разрыв легочных вен или капилляров за счет повышенного давления в системе легочной артерии. У 36% больных с эмболией легочной артерии и инфарктом легкого возникает кровохарканье, обычно сопровождающееся одышкой и болями в грудной клетке, напоминающими плеврит. О возможности инфаркта легкого следует помнить у любого больного с кровохарканьем.
Причины кашля КРС
Кашель у коров, как и у всех животных, – физиологический процесс, который необходим для освобождения дыхательных путей от того, что мешает нормальному дыханию.
Среди причин, приводящих к кашлю, чаще всего встречается простуда. Животные простуживаются, потому что находятся в сырых и грязных помещениях, со сквозняками, с резкими перепадами температур, в которых проветривания, уборка и дезинфекция проводятся нерегулярно. Кашлять животные могут от попадания в трахею или глотку раздражителей – пыли или газов, или при механическом повреждении дыхательных путей. Обычно такой кашель проходит, как только воздействие раздражающего фактора прекращается.
Мнение эксперта
Заречный Максим Валерьевич
Агроном с 12-ти летним стажем. Наш лучший дачный эксперт.
Задать вопрос
Отдельно можно выделить инфекции, вызванные бактериями или вирусами, при развитии респираторных и некоторых иных болезней кашель – один из основных признаков.
Среди таких болезней – туберкулез, пастереллез, ринотрахеит, стрептококкоз, коронавирусная и ротовирусная инфекции. Кашель может быть симптомом паразитарных заболеваний, при которых паразиты находятся в легких. Кашель у животных может быть вызван гиповитаминозами и недостаточным поступлением белка в организм (некачественное кормление), снижением иммунитета из-за недостаточной физической активности, отсутствия солнечной инсоляции.
По каким причинам коровы скрипят зубами и что делатьЧитать

Прогноз
Прогноз данной патологии зависит от объема кровопотери, состояния пациента и своевременности оказания медицинской помощи. При небольшом кровотечении и удовлетворительном состоянии прогноз благоприятный. В том случае, если пациент потерял много крови и его состояние нестабильное прогноз сомнительный.
Внимание. Неблагоприятной можно назвать ситуацию, когда пациент доставлен в стационар в коматозном состоянии, терапия начата несвоевременно, гемодинамика пациента нестабильная
Кроме того, неблагоприятным является прогноз при развившейся асфиксии или в том случае, если пациент пережил клиническую смерть.
Исход кровотечения в аспирационную пневмонию или сердечную недостаточность также является неблагоприятным, поскольку требует длительного лечения.
Показания
Рак легкого
Главным показанием к пневмонэктомии служит рак легкого. В зависимости от типа клеток это может быть мелкоклеточный или немелкоклеточный рак с разной степенью злокачественности.
При составлении плана операции, определении объемов иссечения тканей в клинике «Медицина 24/7» хирурги стремятся к максимально возможному сохранению органа.
На 0 — 1 стадиях рака легкого хирургическое вмешательство может быть ограничено удалением одной легочной доли. Такая операция называется лобэктомией.
При удалении опухоли соблюдаются принципы абластики и футлярности.
Это значит, что новообразование удаляется в пределах здоровых тканей (на границах удаленного участка отсутствуют раковые клетки). Соблюдение правила абластики минимизирует рецидив раковой опухоли.
При этом опухоль удаляется вместе с «футляром» — обособленной анатомической единицей. В случае рака легкого это одна или две доли органа. Во втором случае операция называется билобэктомией.
При невозможности органосохраняющего лечения принимается решение об удалении всего органа целиком — выполняется пневмонэктомия легкого.
Распространенный гнойный процесс
При неэффективности лечения антибиотиками обширного гнойного процесса в легком может быть принято решение о его удалении.
Каверозный, фиброзный туберкулез
Каверозная форма туберкулеза означает образование в легком участка некроза ткани — каверны, которая имеет вид полости, заполненной жидкой массой.
Некротический процесс может сопровождаться замещением нормальной ткани соединительной (фиброзной). Такие изменения называются цирротическими и обычно сопровождаются легочными кровотечениями.
Обширный фиброзно-каверозный процесс при туберкулезе служит показанием к удалению легкого.
Травма
Значительное повреждение (размозжение) легочной ткани при ушибе, повреждение корня, сопровождаемое сильным кровотечением, которое не удается купировать, требуют проведения радикальной хирургической операции, такой как пневмонэктомия легкого.
Врожденные анатомические патологии
Показанием к пульмонэктомии может стать врожденный порок развития легкого, обычно это кистозно-аденоматозная мальформация.
Большинство легочных заболеваний (за исключением онкологических — карцином, сарком, карциноидов) на ранней стадии поддаются консервативному лечению. Но в запущенной форме они требуют хирургического лечения.
К таким заболеваниям относятся:
- инфекционные воспаления,
- плевриты,
- туберкулез,
- образование спаек,
- паразитоз,
- кисты,
- абсцесс,
- атеклектаз (спадение легкого).
Онкологические болезни безусловно требуют хирургического лечения, и чем раньше оно будет проведено, тем лучше. В этих случаях консервативные методы (химиотерапия, таргетная, лучевая терапия, иммунотерапия) могут иметь вспомогательный характер на стадии подготовки к операции или после нее. При невозможности хирургического лечения они применяются как средства паллиативной терапии.
Диагностика
Чтобы определить причины отделения крови, назначают ряд исследований. Каждое из них применяется при подозрении на конкретное заболевание.
Кровь при кашле: диагностические методы.
- Рентген грудины. Если на изображении виднеются затемненные зоны, это говорит о наличии воспаления, эмболии легочной артерии, онкологическом заболевании. При видоизменении сердечной формы, речь идет о его дисфункциях.
- Бронхоскопия назначается с целью выявления бронхоэктатической патологии, онкологии. Метод выявляет изменения в просвете бронхов. Благодаря эндоскопическому приспособлению, извлекаются чужеродные предметы, вводятся лекарства.
- Рентгеновская КТ. Этот анализ позволяет осмотреть и дать оценку состоянию легких.
- Анализ слизи позволяет обнаружить воспалительные процессы и другие заболевания. Если доктор выявить палочки Коха, это сигнализирует о туберкулезе. Когда результат показал большое количество бактериальных агентов, скорее всего, речь идет о пневмонии или абсцессе.
- Общий анализ крови. Исследование помогает выявить наличие воспаления. При увеличении количества лейкоцитов, СОЭ – возник воспалительный процесс.
- Коагулограмма. Анализ позволяет оценить свертываемость крови. Если она нарушена, кровь сгущается, образуются тромбы – кровяные сгустки, нарушающие полноценное кровообращение. Вследствие этого, повышается риск инфаркта, инсульта. Кровь для анализа берут из вены.
- Электрокардиограмма. Исследование позволяет выявить нарушения в сердечной системе.
После получения результатов, доктор подбирает необходимую лечебную схему для устранения конкретной патологии.
Массивное кровохарканье и смертность
Хотя есть сообщения о том, что уровень летальности достигает 80%, внутрибольничная летальность среди госпитализированных пациентов с кровохарканьем составляет 2669/28539 = 9,4%, рассчитано на основе данных в статье Kinoshita et al. Это, наверное, наиболее разумная цифра, учитывая подавляющее количество случаев.
Общее определение массивного кровохарканья составляет более 200 мл в течение 24 часов, но в литературе имеется широкий диапазон (100-600 мл). Учитывая, что общий объем просвета трахеи и бронхов составляет около 150 см3, может быть разумным определить массивное кровохарканье как 200 мл, что немного больше 150 мл, с точки зрения установления порога смертельного кровохарканья. Более 400 мл / день недостаточно для целей скрининга.
Патологии, когда кровь выходит со слюной
При травмах или опасных заболеваниях органов ЖКТ, после операций в этой области возможна рвота в виде сгустков красного цвета. Это опасное явление, которое требует срочного медицинского вмешательства.
Кровь в слюне появляется по следующим причинам:
- когда происходит обезвоживание организма;
- при гипотериозе;
- в ходе развития бронхита,
- при развивающемся раке легких,
- на разных стадиях пневмонии,
- на последних стадиях туберкулеза.
Все перечисленные заболевания не относятся к простым, и появление кровяных сгустков или покраснение слюны считается опасным явлением. Иногда повреждаются слизистые оболочки ротовой полости, наблюдается кровоточивость десен, «виновником» становится плохо поставленный зубной протез. При таких явлениях выделения временны, они проходит самостоятельно или после несложных манипуляций.
Кровохарканье: причины возникновения, лечение, симптомы, при каких заболеваниях бывает кровохарканье?
Кровохаркание также известно как кровь в мокроте, отхаркивание кровавой слизи, выделение мокроты с кровью.
Что означает кровохаркание?
Кашель с кровью появляется, когда организм избавляется от крови в лёгких
Важно определить её источник – это могут быть как сами лёгкие, так и желудок, кишечник, горло или ротовая полость. Безошибочно определить это может только врач
Какие могут быть причины?
Причин отхаркивания кровью множество. Например, травматическое повреждение трахеи, артерий лёгких или бронхов при трахеобронхоскопии. Также источником могут явиться различные заболевания лёгких:
- Острый или хронический бронхит
- Пневмония
- Абсцесс легкого
- Туберкулез
- Эмболия легочной артерии
- Бронхоэктатическая болезнь
- Респираторный муковисцидоз
- Рак легкого
Насколько это опасно?
Опасность такого состояния зависит от причины. Если кровь в мокроте присутствует в виде нескольких «кровавых прожилок», то скорее всего это просто отхаркивание ослабевших вследствие болезни или чрезмерных физических нагрузок капилляров.
Если это первый и единственный случай – опасности для здоровья нет, но всё равно проконсультироваться с врачом необходимо.
Если же это эпизодически или систематически повторяющиеся приступы с выделением мокроты, окрашенной в оттенки красного или коричневого – это повод для немедленной консультации с квалифицированным пульмонологом. От оперативности постановки диагноза и начала лечения часто зависит очень многое.
Куда обращаться?
Необходимо обратиться за консультацией к специалисту-пульмонологу. Это врач, специализирующийся на изучении и лечении лёгких и дыхательных путей. Врачу с такой узкой специализацией будет легко оперативно выявить причину кровохаркания, а, соответственно, и назначить эффективное лечение.
Что нужно сообщить врачу?
Опишите выделения.
Насколько обильна кровь в слизи – это несколько капель, или кровь практически без слизи? Кровь розоватая и вспененная, или это почти черный сгусток? Сопровождается ли кровохаркание болью в горле или в груди? Есть ли тошнота, головокружение или предобморочное состояние? Все эти вопросы врач обязательно задаст. Точность ответов напрямую повлияет на скорость и точность постановки правильного диагноза.
При появлении крови в мокроте запишитесь к пульмонологу. При остром приступе и недомогании звоните нам и немедленно вызывайте неотложную медицинскую помощь.
Запись
на консультацию
круглосуточно
Легочное кровотечение
- Выделение при кашле алой крови или ее сгустков из дыхательных путей.
- Часть выделенной крови пенистая.
- Бледность кожных покровов.
- Кожа покрывается холодным липким потом.
- Одышка.
- Учащенное сердцебиение.
- Снижение артериального (кровяного) давления.
- Чувство страха.
- Шум в ушах.
- Головокружение.
- При массивном кровотечении – обморок.
Различают кровохарканье и легочное кровотечение.
- Кровохарканье – это выделение (откашливание) из бронхов и легких крови в виде прожилок и примеси крови в мокроте, окрашенных кровью плевков. Объем выделяемой крови не превышает 50 мл в сутки.
- Легочное кровотечение – это истечение алой крови или сгустков из дыхательных путей:
- малое (50-100 мл в сутки);
- среднее (100-500 мл в сутки);
- профузное (массивное) легочное кровотечение (свыше 500 мл крови в сутки).
- Инфекционные заболевания, приводящие к разрушению легочной ткани: туберкулез (инфекционное заболевание, вызываемое микобактерией туберкулеза), гангрена легкого (состояние, характеризующееся омертвлением и гнойно-гнилостным распадом легочной ткани), абсцесс легкого, бронхоэктазы.
- Грибковые и паразитарные поражения легких (например, аспергиллез).
- Пневмосклероз.
- Опухолевые заболевания (например, рак легкого).
- Сердечно-сосудистые заболевания (например, тромбоэмболия легочной артерии).
- Травмы грудной клетки (например, перелом ребер).
- Системные (поражающие многие органы и системы) заболевания неизвестной природы (идиопатический гемосидероз легких, гранулематоз Вегенера, синдром Гудпасчера).
- Нарушение свертываемости крови при длительном и неадекватном приеме антикоагулянтов (препараты, разжижающие кровь).
- Легочное кровотечение определяется визуально: истечение алой крови или ее сгустков из дыхательных путей.
- Бронхоскопия – метод, позволяющий осмотреть дыхательные пути изнутри, определить источник кровотечения и произвести манипуляции по остановке кровотечения.
- Для выявления заболевания, послужившего причиной кровохарканья, пациенту могут быть предложены следующие методы обследования:
- общий осмотр (осмотр кожных покровов, грудной клетки, выслушивание легких с помощью фонендоскопа);
- общий анализ крови;
- коагулограмма – исследование крови на ее способность к свертыванию;
- анализ мокроты;
- рентгенография органов грудной клетки;
- компьютерная томография (КТ) органов грудной клетки;
- ангиопульмонография – исследование сосудов легких с помощью вводимого в сосуды контрастного вещества (выделяется на снимках при проведении рентгенографии и позволяет определить наличие патологических изменений в сосудах легких);
- биопсия – взятие кусочка легочной ткани для исследования на клеточный состав.
- Возможна также консультация хирурга.
- Обеспечение больному полусидячего положения с опущенными вниз ногами.
- Удаление крови из дыхательных путей (отсасывание с помощью специальных аппаратов).
- Введение кровоостанавливающих препаратов.
- Лечебная бронхоскопия – метод, позволяющий осмотреть дыхательные пути изнутри, определить источник кровотечения и произвести манипуляции по остановке кровотечения: закупорка кровоточащего сосуда с помощью специальных средств.
- Оперативное лечение – открытая операция на легких с ушиванием кровоточащего сосуда или удалением части легкого.
- При большом объеме потерянной крови – переливание крови и ее компонентов, введение препаратов, восстанавливающих объем циркулирующей крови.
- Антибиотики – для профилактики присоединения инфекции.
- Лечение основного заболевания, приведшего к легочному кровотечению.
- Дыхательная недостаточность.
- Асфиксия.
- Присоединение инфекции с развитием пневмонии.
- Анемия – дефицит эритроцитов (красные клетки крови) и гемоглобина (белок, переносящий кислород) в крови.
- При массивном легочном кровотечении возможен летальный исход.
- Своевременное выявление и лечение заболеваний дыхательной, сердечно-сосудистой систем, системных заболеваний (поражающих многие органы).
- Периодический контроль за состоянием свертывающей системы крови при приеме антикоагулянтов (препараты, разжижающие кровь).
- Избегание травм грудной клетки.
1.Общие сведения
Острая дыхательная недостаточность (ОДН) – быстро возникающее и нарастающее полиорганное кислородное голодание.
Недостаток кислорода, поступающего к органам и тканям, носит самостоятельное название гипоксия. Такой дефицит может быть сравнительно небольшим и длиться годами (хроническая гипоксия), вызывая ряд постепенно усугубляющихся нарушений здоровья. Но если гипоксия нарастает стремительно и превышает определенный критический уровень, это грозит катастрофой для всех систем организма. Мозг в этом случае получает интенсивные, «кричащие» аварийные сигналы буквально по всем нейронным каналам, однако при острой дыхательной недостаточности (и, как следствие, гипоксии) угнетается и дезорганизуется деятельность самой ЦНС; в результате то недолгое время, пока человек остается в сознании, протекает или пролетает на фоне панического ужаса перед скорой неминуемой смертью. Увы, этот психоэмоциональный форсаж, практически не контролируемый волей, имеет под собой все основания: смерть от удушья является одной из самых мучительных и наступает, в зависимости от степени недостаточности кислорода, за несколько минут или десятков минут. Близким к понятию «гипоксия» является более узкий и конкретный термин «асфиксия», под которым понимается невозможность или неспособность дышать, – результатом чего становится та же гипоксия.
Острая дыхательная недостаточность характеризуется высокой летальностью: по разным оценкам, до 40 и более процентов всех регистрируемых случаев. Независимо от причин, синдром ОДН является неотложным состоянием и требует немедленного медицинского вмешательства: чем позднее оказывается помощь, тем выше вероятность необратимых изменений, в том числе фатальных.