Тромбоз мезентериальных сосудов
Содержание:
- Содержание статьи
- Диагностика синдрома Мея-Тёрнера
- Наши врачи
- Лечение синдрома Мея-Тёрнера
- Тромбы в правых отделах сердца
- Тромбофлебит или флеботромбоз
- Виды хирургического доступа при резекции кишки
- Признаки и симптомы
- Симптомы тромбоза мезентериальных сосудов
- Причины
- Что такое тромбофлебит? (острый тромбофлебит, варикотромбофлебит, тромбоз поверхностных вен)?
- Прогноз развития
- Прогноз выживаемости
- Профилактические мероприятия
- Лечение
- Тромбоз мезентериальных сосудов кишечника: симптомы и стадии, лечение и прогноз
- Профилактика
- Острый тромбофлебит нижних конечностей, лечение
- Тромбы в левых отделах сердца
- Диагностика тромбоза мезентериальных артерий
- Основные клинические симптомы
- Стадия IV — деструктивных изменений.
- Мезентериальный тромбоз: причины возникновения
- Тромбофлебит: лечение лазером (ЭВЛК, ЭВЛО)
- Тромбофлебит – диагностика
- Симптомы
- Лечение
Содержание статьи
Кишечник – орган пищеварения, расположенный в брюшной полости. Его общая длина равна примерно четырём метрам. Петли кишечника находятся в зафиксированном состоянии, что не позволяет им перекручиваться. Это возможно благодаря другому органу пищеварительной системы имеющего название – брыжейка (лат. mesenterium).

Данный орган представляет собой удвоенный листок брюшины, в который заключены не только нервные окончания и лимфоузлы, но кровеносные сосуды кишечника:
- верхние и нижние брыжеечные артерии (кровоснабжение);
- верхние и нижние брыжеечные вены (отток крови).
Существуют различные болезненные состояния, которые провоцируют нарушение кровотока кишечника, а соответственно и его функций.
О том, что это за заболевание, какова его клиническая картина, сложна ли диагностика и какие существуют методы лечения, далее в нашей статье.
Диагностика синдрома Мея-Тёрнера
Перед тем, как назначить лечение синдрома Мея-Тёрнера, флебологи ЦЭЛТ проводят комплексные исследования, направленные на постановку правильного диагноза. Для этого пациенту назначают:
- нижней полой вены с контрастом поражённого участка;
- Ультразвуковое сканирование анатомических структур мошонки и вен с обеих сторон;
- Выборочные почечные и тазовые флебографии.
Наши врачи
Малахов Юрий Станиславович
Врач — сердечно-сосудистый хирург, флеболог, Заслуженный врач РФ, доктор медицинских наук, врач высшей категории
Стаж 36 лет
Записаться на прием
Константинова Галина Дмитриевна
Врач сердечно-сосудистый хирург, флеболог, доктор медицинских наук, профессор
Записаться на прием
Дроздов Сергей Александрович
Врач сердечно-сосудистый хирург, флеболог, доктор медицинских наук
Стаж 47 лет
Записаться на прием
Лечение синдрома Мея-Тёрнера
Синдром требует хирургического вмешательства, поскольку вызван механической причиной (т. е. передавливанием). Цель операции – устранить её посредством . Для этого в поражённую синдромом область доставляют самораскрывающийся стент, при помощи которого раскрывают суженный участок.
Сам по себе стент будет выполнять функцию каркаса поражённой области и сможет обеспечить необходимый уровень проходимости вены. Для того, чтобы достичь желаемого результата, применяют специальные усиленные стенты, поскольку обычные не способны справиться с высоким давлением. Если помимо синдрома пациент страдает от тяжёлого варикоза, ему проводят микрофлебэктомию – операцию, направленную на удаление повреждённых участков сосудов.
Записаться на приём ко специалистам отделения флебологии ЦЭЛТ по поводу лечения синдрома Мэя-Тёрнера можно онлайн или связавшись с нашими операторами:
- Хроническая венозная недостаточность
- Тромбозы вен у беременных
Тромбы в правых отделах сердца
Наличие тромба в правых отделах сердца чревато осложнениями в виде тромбоэмболии ветвей легочной артерии (заболевание, при котором поражаются артерии легких). ТЭЛА – одно из самых опасных осложнений.
Тромб может сначала образоваться в глубоких венах нижних конечностей. Если флотирующий тромб отрывается, то с током крови попадает сначала в правые отделы сердца, а потом в легочную артерию. Это может привести к внезапной смерти!
Диагностика
Основной способ диагностики внутрисердечных тромбов в «МедикСити» – эхокардиография.
Если нужно диагностировать тромбы в венах, проводится дуплексное сканирование вен нижних конечностей и др.
Лечение
Для предупреждения тромбообразования специалист может назначить вам антикоагулянты или антиагреганты (при отсутствии противопоказаний).
Пациентам со стенозом митрального клапана, мерцательной аритмией или постинфарктной аневризмой необходим регулярный эхокардиографический контроль! Особенно при наличии протезированных клапанов. В этом случае ЭХО-КГ нужно делать каждый год.
После инфаркта миокарда нужно проверять, не образовался ли тромб в полости сердца.
В зоне риска также находятся те, кто принимает гормональную контрацепцию. Они повышают риск возникновения тромбоза, а также инфаркта миокарда. Вы можете найти предупреждение в инструкции среди побочных эффектов.
Внутрисердечные тромбы могут привести к серьезным осложнениям! В случае необходимости обращайтесь к врачу и соблюдайте все рекомендации.
Материал подготовлен при участии специалиста:
Тромбофлебит или флеботромбоз
Флеботромбоз длится на протяжении длительного времени и также характеризуется образованием тромба в просвете вены, но без воспалительных изменений стенки самой вены. Повышается свертываемость, что замедляет ток крови. Из-за слабого фиксирования тромб вскоре может оторваться и привести к тромбоэмболии. Через несколько суток от начала образования тромба может присоединиться воспаление и уже можно говорить о такой болезни, как острый тромбофлебит нижних конечностей. Диета и водная нагрузка должны стать обязательными в лечении. Необходимо выпивать большое количество жидкости, чтобы снять интоксикацию организма, стабилизировать водно-солевой баланс и уменьшить повторное возникновение флеботромбоза.
Виды хирургического доступа при резекции кишки
В настоящее время благодаря развитию новых технологий появились современные малоинвазивные способы хирургических вмешательств. В данном случае речь идет о лапароскопической резекции толстой кишки и прямой кишки, выполняемой через небольшие разрезы.
Таким образом, сегодня резекцию толстой кишки выполняют двумя способами: через лапаротомию и лапароскопически. Понятно, что операции через широкий разрез брюшной стенки более травматичны, хотя обеспечивают достаточный обзор и доступ к очагу поражения.
Лапароскопические операции значительно менее травматичны, однако требуют очень дорогого инструментария и оборудования. Кроме того, такие операции весьма специфичны и могут выполняться только обученными специалистами высокой квалификации.
Резекции правых отделов ободочной кишки начинают с пересечения заинтересованных сосудов. После выделения кишки (этап мобилизации) пораженная пется выводится через небольшой разрез передней брюшной стенки. Производится резекция и наложение анастомоза вне брюшной полости (экстракорпорально).
Резекция левых отделов включает те же этапы деваскуляризации и мобилизации. Анастомоз формируется в зависимости от анатомических условий. Если длина петли достаточна, то пораженный участок ее выводится через небольшой разрез передней брюшной стенки наружу, производится резекция и наложение анастомоза внебрюшинно. Если длина кишки не позволяет наружного ее выведения, после резекции пораженного участка внутри брюшной полости и его удаления концы кишки соединяются внутри брюшной полости (интракорпорально) с использованием циркулярного сшивающего аппарата, формирующего надежный анастомоз «конец в конец».
Накопленный опыт сегодня убедительно доказывает, что результаты лапароскопической резекции ничем не отличаются результатов резекций, выполненных открытым доступом. И даже напртив, оставляют за лапароскопической методикой несомненные преимущества:
- малотравматичность;
- низкий болевой синдром;
- раннюю активизацию, быструю реабилитацию больных;
- отсутствие осложнений, связанных с наличием лапаротомной раны (нагноение, образование послеоперационных грыж);
- низкий процент других осложнений, как в раннем, так и в отдаленном периоде.
Признаки и симптомы
Ученые выделяют три прогрессирующие стадии ишемического колита:
- Гиперактивная стадия приходится на самое начало заболевания; основные симптомы: острая боль в животе и кровянистый кал. На этой стадии многим больным становится лучше и болезнь не прогрессирует дальше.
- Паралитическая стадия может сменять гиперактивную, если болезнь прогрессирует; на этой стадии боль в животе становится более обширной, как бы «рассеиваясь» по всей брюшной полости, живот становится болезненно чувствительным к прикосновениям, нарушается перистальтика кишечника, в результате чего больные нередко жалуются на вздутие кишечника, но при этом стул перестает быть кровянистым и при осмотре кишечник больного не издает характерные звуки.
- Финальной стадией является шоковая стадия, которая наступает после того, как через поврежденную слизистую толстой кишки начинает просачиваться жидкость. В ряде случаев происходит шок и развивается метаболический ацидоз, который сопровождается обезвоживанием, понижением артериального давления, учащением сердцебиения и спутанностью сознания. Те, кто доходит до этой стадии, на этот момент уже тяжело больны, поэтому им требуется интенсивная терапия.
Симптомы тромбоза мезентериальных сосудов
Перед началом проявления острых симптомов тромбоза могут проявляться такие предвестники, как брюшная жаба, или хроническая окклюзия брыжеечных сосудов. Ее симптомы – поносы, боль в животе после еды, заметное снижение веса.
Симптомы острого тромбоза в первые 6-12 часов:
- Внезапный дебют, острые схваткообразные боли в животе;
- Общее беспокойство больного, он находится в вынужденной позе с прижатыми к животу ногами;
- Тошнота, рвота с кровью, с желчью, с запахом кала;
- Частый жидкий стул с кровью;
- Цианоз кожи;
- Симптом блинова – повышение ад на 60-80 мм рт. Ст;
- Замедление сердцебиения.
В начале патологии симптомы раздражения брюшины отсутствуют, живот остается мягким и почти безболезненным.
Симптомы тромбоза в стадии инфаркта (спустя 6-12 часов):
- Ухудшение общего состояния;
- Снижение интенсивности болевого синдрома;
- Увеличение боли при пальпации зоны поражения;
- Симптом мондора – появление припухлости тестовидной консистенции между лобком и пупком;
- Учащение пульса;
- Сохранение выделительной функции кишечника.
Симптомы тромбоза брыжейки в стадии перитонита (спустя 18-36 часов):
- Выраженное ухудшение состояния;
- Признаки интоксикации;
- Симптомы перитонита;
- Сильная боль при движении;
- Паралич кишечника, непроходимость.
Важно отличать мезентериальный тромбоз от острого панкреатита, прободной язвы 12-перстной кишки, непроходимости кишечника, острого аппендицита. Основное отличие тромбоза – нет боли при пальпации живота в проекции поджелудочной железы, имеется жидкий стул, у рвоты присутствует оттенок кофейной гущи
Причины
Мезентериальный тромбоз характеризуется затруднением кровотока по артериям и венам брыжейки. Подобный диагноз чаще регистрируется у пожилых людей, так как имеет непосредственную связь с сердечно-сосудистой патологией. Кровяные сгустки, сформировавшиеся в местах повреждения тканей миокарда, могут отрываться и перемещаться, в результате развивается тромбоз сосудов брыжейки.
Существуют первичные и вторичные причины тромбоза брыжеечной артерии.
Первичные причины тромбоза мезентериальных артерий:
- стеноз митрального клапана;
- аритмия;
- аневризма сердечной перегородки;
- инфаркт миокарда;
- травмы брыжеечных сосудов, например, при ударе в живот.
При поражении сердечной мышцы наблюдается значительное снижение ее сократительной способности. Замедление скорости кровотока приводит к формированию эмбола. Наиболее часто кровяной сгусток попадает в мезентериальные артерии из аорты, но в некоторых случаях возможно формирование тромба непосредственно в сосудах брыжейки.
Вторичные причины тромбоза мезентериальных артерий:
- стеноз в результате отложения атеросклеротических бляшек;
- сердечная недостаточность с выраженным падением артериального давления;
- операции по удалению тромба из просвета аорты (при удалении тромбов из ее полости кровь с большой скоростью устремляется в сосуды нижних конечностей, минуя мезентериальные артерии, в условиях непроходимости которых формируются множественные сгустки и очаги некроза кишечника, при этом магистральные стволы артерий могут не поражаться).
Тромб формируется в средней части брюшной аорты и распространяется нисходящим путем, вызывая развитие тромбоза верхней брыжеечной артерии. Этот процесс может происходить в течение длительного времени. В результате возможно поражение нижней мезентериальной артерии, а также развитие тромбоза чревного ствола.
Основные причины тромбоза мезентериальных вен:
- портальная гипертензия;
- гнойные воспалительные процессы в брюшной полости;
- сепсис;
- новообразования;
- травмы.
Кроме того, существуют факторы риска, наличие которых существенно повышает риск развития тромбоза брыжеечных сосудов:
- тромбофилия;
- хирургические вмешательства;
- травмы;
- длительный прием препаратов, которые повышают вязкость крови;
- продолжительная иммобилизация, особенно в послеоперационном периоде;
- беременность и период после родов;
- синдром портальной гипертензии;
- цирроз печени;
- панкреатит;
- сахарный диабет;
- ожирение;
- курение.
Что такое тромбофлебит? (острый тромбофлебит, варикотромбофлебит, тромбоз поверхностных вен)?
Тромбофлебит вен нижних конечностей (острый тромбофлебит, варикотромбофлебит, тромбоз поверхностных вен) — все это названия одного из самых серьезных осложнений варикозной болезни нижних конечностей.
Острые патологические состояния, связанные с кровеносными сосудами, могут принести массу неприятностей. Одним из таких заболеваний является тромбофлебит (острый варикотромбофлебит, тромбоз поверхностных вен), который обычно наблюдается на нижних конечностях, а игнорирование лечения может принести человеку опасные осложнения, вплоть до летального исхода.
Как возникает тромбофлебит на ногах
Тромбофлебит (варикотромбофлебит, тромбоз поверхностных вен) является серьезным заболеванием, во время которого наблюдается воспалительный процесс стенок кровеносных сосудов с образованием тромба, вследствие чего конечность становится опухшей (отекает).
Прогноз развития
Если больному оказать помощь в первые 4-6 часов после нарушения кровотока в сосудах брыжейки, можно полностью восстановить функционирование кишечника и предотвратить его инфаркт. При оказании помощи на более поздних стадиях нарастает количество необратимых изменений, летальность возрастает до 90%. Наличие в анамнезе основного заболевания, пожилой возраст больного ухудшает прогноз.
Чтобы предупредить развитие тромбоза сосудов брыжейки, нужно своевременно лечить основное заболевание, становящееся источником образования тромбов – аневризм, ревматический порок сердца, атеросклероз.
Автор статьи:
Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог Образование: Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации. Наши авторы
Прогноз выживаемости
Полностью избавиться от заболевания помогает только хирургическое вмешательство. После операции прогноз становится положительным в том случае, если пациент соблюдает назначенные рекомендации.
При поражении тонкого кишечника лечение затруднительно. Эта область кишечника отвечает за всасываемость полезных веществ. Если после операции осталась незначительная часть тканей, возникают проблемы с жизнеобеспечением.
Чаще всего это патология заканчивается некрозом органа. Если удалось предотвратить развитие перитонита, вероятность благоприятного исхода составляет 25%.
Процент смертности в результате отрывания тромба достаточно высокий
Поэтому важно обнаружить патологию на раннем этапе
Интересно! Игнорирование симптомов интоксикации приводит к гибели пациента в течение двух суток. При осложненном течении венозного тромбоза летальный исход возможен на 5-6 день.
Профилактические мероприятия
Эффективность лечения зависит от этиологии заболевания и квалификации хирурга, ведь точная диагностика и своевременно предпринятые правильные лечебные мероприятия минимизируют вероятность развития осложнений. Необходимо также учитывать возраст больного: у пожилых пациентов повышается риск возникновения осложнений.
Профилактика направлена на лечение заболеваний, вызывающих кишечную непроходимость:
- борьба с гельминтозами;
- своевременная диагностика и удаление новообразований;
- предупреждение спаечных процессов;
- предотвращение травматических повреждений;
- здоровое питание;
- правильный образ жизни.
Лечение
Методы лечения МТ: введение в носовую полость назогастрального зонда, снижающего давление внутри пораженной артерии кишечника; ангиограмма, позволяющая диагностировать и выбрать тот или иной способ лечения МТ; антикоагулянтная терапия с применением гепарина; прием (или инъекции) папаверина (для снятия спазма артериальных сосудов).
«Хирургическое восстановление сосудов в пораженном участке артерии по-прежнему остается наиболее предпочтительным методом лечения мезентериального тромбоза, хотя нельзя отрицать значимость таких методов, как медикаментозное лечение тромболитиками и инвазивные радиологические методы, позволяющие лечить закупоренные сосуды.»
Если же тромбоз настолько сильный, что пораженные отделы кишечника уже невозможно спасти, то прибегают к резекции кишечника (хирургическому удалению) этих участков. Часто визуально отмершие участки удаляются при первой же операции, а вторая проводится для оценки областей «на грани», которые еще можно спасти (если действовать оперативно) после их восстановления.
Тромбоз мезентериальных сосудов кишечника: симптомы и стадии, лечение и прогноз
Острые нарушения кровообращения в организме сопряжены с несколькими основными причинами. В большинстве ситуаций без своевременного лечения шансов на восстановление практически нет.
Нарушение продолжает прогрессировать, приводит к тяжелым осложнениям и, нередко, гибели больного от последствий. Потому требуется диагностировать и устранить расстройство как можно быстрее.
Мезентериальный тромбоз — это грозное неотложное состояние, при котором наблюдается закупорка сосудов брыжейки, участка тяжей, которые соединяют органы и брюшину. Это крайне опасное положение, требуется неотложная помощь. Вероятность летального исхода на развитых стадиях более 60%, медлить нельзя.
Причины становления проблемы многообразны. Обычно патологический процесс формируется спонтанно, без видимых факторов-провокаторов, но это не так.
Нужно обследовать человека внимательнее. Как правило, причина в незамеченных расстройствах. От гипертонической болезни до травмы нижних конечностей с формированием гематомы.
Терапия строго стационарная. Вне больницы повлиять на состояние человека не получится. Зато вероятность смерти около 100%.
Восстановление, преимущественно, хирургическое. Возможно сочетание оперативного и консервативного лечения с применением системы медикаментов.
Профилактика
Предупредить возникновение острой окклюзии мезентериальных сосудов кишечника можно, если своевременно устранить источники тромбообразования. В первую очередь это означает выявление и лечение таких заболеваний, как:
- атеросклеротическое поражение сосудов;
- пороки сердца ревматического происхождения;
- аневризма аорты;
- аритмии;
- патологии, которые сопровождаются повышенной свертываемостью крови.
Также необходима клиническая настороженность в отношении закупорки сосудов эмболами – в первую очередь:
- жировыми частицами;
- фрагментами опухолевой ткани;
- пузырьками воздуха;
- паразитами;
- жидкостями.
Острый тромбофлебит нижних конечностей, лечение
Острый тромбофлебит, операция по которому может быть срочной, очень опасен. В этом методе лечения нужно дождаться пока покраснение и воспаление кожных покровов станут минимальными.
Цель лечения — устранение тромбов или в тяжелых случаях всего участка пораженной вены. Острый тромбофлебит поверхностных вен требует немедленной помощи.
Острый восходящий тромбофлебит большой подкожной вены считается распространенным заболеванием сосудистой системы. Развитие такого заболевание несет за собой серьезную угрозу для жизни, так как воспаление и образование тромбов переходит от нижней части тела (голени) верх (паховая складка).
Тромбы в левых отделах сердца
Чаще всего тромбы в левых полостях сердца встречаются на фоне трех заболеваний.
В зоне риска находятся люди:
- со стенозом митрального клапана;
- с мерцательной аритмией (фибрилляцией предсердий):
- с постинфарктной аневризмой левого желудочка.
Тромбы в левых отделах сердца – риск возникновения артериальных тромбоэмболий, ишемических атак или инфарктов мозга! При локализации тромбов в левых полостях сердца также могут поражаться артерии почек, верхних и нижних конечностей, артерии кишечника.
Инфаркты и инсульты
Если тромб отрывается, он может распространиться с током крови и закрыть просвет сосуда! При перекрытии сосуда нарушается кровообращение, что приводит к кислородному голоданию и некрозу тканей. Это может вызвать такие осложнения, как инфаркт миокарда, ТЭЛА и даже смерть.
При наличии открытого овального окна в межсердечной перегородке тромбы из вен нижних конечностей, таза могут переместиться из правого предсердия в левое и далее с током крови попасть в мозг. В результате также наступает инсульт.
Тромбы, образующиеся при аневризме сердца
После перенесенного инфаркта в левом желудочке могут образоваться пристеночные тромбы. Их видят специалисты с помощью эхокардиографии. Это основной вид диагностики для обнаружения тромбов в полостях сердца. В случае их обнаружения специалист может назначить антикоагулянты (при отсутствии противопоказаний).
Тромбы, образующиеся при стенозе митрального клапана
Бывает особая разновидность — шаровидный тромб в левом предсердии. Такой тромб образуется при стенозе митрального клапана, при котором нарушается отток из левого предсердия в левый желудочек.
При мерцательной аритмии тромбы обычно локализуются в ушках левых предсердий. Ушко представляет собой выпячивание предсердия (оно похоже на мешочек). Тромбы ушка левого предсердия можно выявить чаще всего только при чреспищеводной Эхо-КГ. С помощью эхокардиографии их обнаружить очень трудно.
Диагностика тромбоза мезентериальных артерий
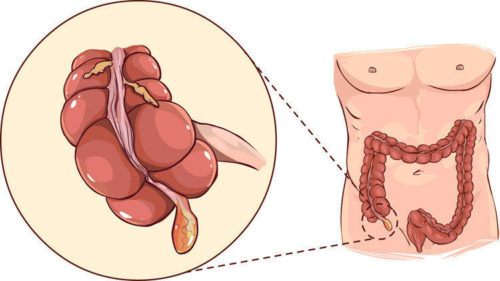
При постановке диагноза важно проводить дифференциальную диагностику заболеваний органов брюшной полости, имеющих схожую клинику:
- острый аппендицит;
- разрыв трубы при внематочной беременности;
- острый холецистит;
- перфоративные язвы;
- разрыв кисты яичника;
- пищевые токсикоинфекции;
- ревматический перитонит;
- расслоение аневризмы брюшной части аорты;
- обтурационная непроходимость кишечника.
Диагностику заболевания начинают с опроса и физикального осмотра. Далее переходят к инструментальным и лабораторным методам исследования.
Физикальный осмотр
Из анамнеза больного можно узнать о наличии хронических заболеваний, которые могли спровоцировать тромбоз. При ишемической стадии кожные покровы и видимые слизистые чаще имеет бледную окраску, реже синюшную. Язык сухой, с белым налетом на слизистой. Изменения при перкуссии в стадии ишемии отсутствуют. При пальпации области живота отмечается незначительная болезненность, живот мягкий, не вздутый. Симптом раздражения брюшины отрицательный. При аускультации выслушивают сильные кишечные шумы. Артериальное давление повышено, пульс редкий.
https://youtube.com/watch?v=buocf4eJ-b8
В стадии инфаркта пальпация области кишечника вызывает резкий болевой синдром. Толстый и тонкий кишечник вздут. При аускультации патологические шумы не выслушиваются. При перкуссии отмечается болевой синдром в области затромбированного участка. Пульс слабый, артериальное давление в пределах нормы. Несмотря на уменьшение проявления симптомов, нарушение кровоснабжения прогрессирует.
В стадии перитонита состояние резко ухудшается. При прослушивании перистальтика отсутствует, кишечных шумов нет (гробовая тишина). Перкуссия вызывает резкую, сильную боль во всех отделах живота. При пальпации симптом раздражения брюшины положительный. Брюшная стенка напряженная, плотная. Живот не участвует в дыхании. Артериальное давление снижено, пульс учащенный.
Важно!
Несмотря на уменьшение проявлений симптомов в стадии инфаркта, процессы нарушенного кровоснабжения прогрессируют и переходят в следующую стадию.
Инструментальная диагностика
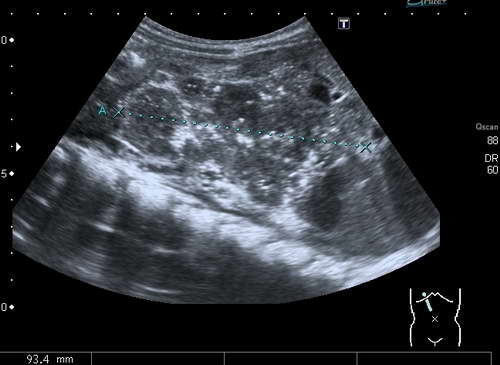
Обследование проводят для уточнения предварительного диагноза, зоны поражения, степени нарушения кровообращения, функциональности органов. Инструментальные методы при тромбозе брыжеечных артерий:
- Обзорная рентгенография органов брюшной полости. Можно выявить раздутые петли кишечника, жидкость в брюшной полости (появляется при разрыве кишечника в стадию перитонита), сосуды в состоянии окклюзии.
- УЗИ брюшной полости – обнаруживает наличие жидкости в полости, изменения в стенках кишечника и его функциональность. Помогает оценить состояние мезентериальных сосудов и определить наличие тромба, эмбола.
- Допплерография – помогает определить степень нарушения тока крови.
- Рентгенографическая ангиография – главный метод исследования сосудистой системы. Выполняют при помощи контрастного вещества, которое вводят в вену, после делают рентгенографические снимки. Метод показывает наполненность и расположение сосудов, зону окклюзии, коллатеральную сеть, степень нарушения кровотока.
К методам исследования при тромбозе верхней брыжеечной артерии можно отнести диагностическую лапароскопию, которая позволяет оценить состояние органов, сосудистых стенок, кишечника. Ее плюсы в том, что из диагностической лапароскопии она может перейти в лечебную. После осмотра брюшной полости можно сразу перейти к устранению причины тромбоза.
Лабораторная диагностика
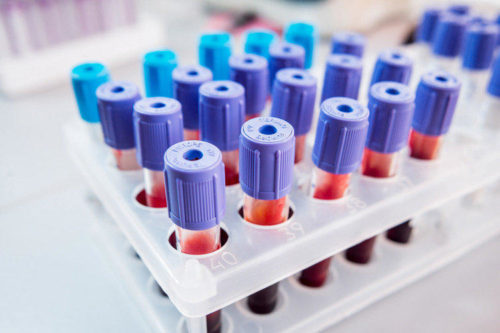
При мезотромбозе необходимы стандартные лабораторные исследования: общий и биохимический анализы крови, коагулограмма, анализ мочи. Как правило, мезотромбоз требует экстренной операции, поэтому дополнительно определяют группу крови и резус фактор, анализы берут по «cito» (экстренное выполнение).
В общем анализе крови – повышение уровня гемоглобина, эритроцитов. Уровень лейкоцитов при стадии ишемии обычно в пределах нормы. В стадию ишемии, и особенно при развитии перитонита, их уровень резко возрастает со сдвигом формулы влево. В результатах биохимического анализа может быть повышение уровня креатинина, общего белка, мочевины, щелочной фосфотазы. Результаты коагулограммы могут указывать на повышение свертывающих свойств крови, которые могли привести к развитию тромба.
Основные клинические симптомы
Тромбоз и эмболия мезентериальных сосудов
Начальный период
- Внезапное развитие острых абдоминальных болей без четкой локализации;
- Тошнота, возможна рвота, позывы на дефекацию;
- Пальпаторно: разлитая выраженная болезненность, живот мягкий.
Стадия ишемии
- Резкие абдоминальные боли;
- Возможно несоответствие между интенсивностью болей при пальпации и отсутствием мышечного напряжения;
- Незначительное вздутие живота, перистальтика сохранена или снижена;
- Возможна диарея.
Стадия паралитической непроходимости кишечника (некроз)
- Нарастание вздутия живота, без защитного напряжения мышц передней брюшной стенки;
- Аускультативно: перистальтика не выслушивается;
Стадия перитонита
- Сохраняются симптомы паралитической непроходимости кишечника;
- Нарастают симптомы перитонита (см. «Острый перитонит»).
Стадия IV — деструктивных изменений.
Боли в стопе и пальцах становятся постоянными и невыносимыми. Образующиеся язвы обычно располагаются в дистальных отделах конечностей, чаще на пальцах. Края и дно их покрыты грязно-серым налетом, грануляции отсутствуют, вокруг них имеется воспалительная инфильтрация; присоединяется отек стопы и голени. Развивающаяся гангрена пальцев и стоп чаще протекает по типу влажной гангрены. Трудоспособность в этой стадии полностью утрачена.
Уровень окклюзии (закупорки) накладывает определенный отпечаток на клинические проявления болезни. Для поражения бедренно-подколенного сегмента характерна «низкая» перемежающаяся хромота — появление болей в икроножных мышцах. Для атеросклеротического поражения терминального отдела брюшной аорты и подвздошных артерий (синдром Лериша) характерны «высокая» перемежающаяся хромота (боль в ягодичных мышцах, в мышцах бедер и тазобедренного сустава), атрофия мышц ноги, импотенция, снижение или отсутствие пульса на бедренной артерии. Импотенция обусловлена нарушением кровообращения в системе внутренних подвздошных артерий. Встречается в 50 % наблюдений. Она занимает незначительное место среди других причин импотенции. У части больных при синдроме Лериша кожные покровы конечностей приобретают цвет слоновой кости, появляются участки облысения на бедрах, становится более выраженной гипотрофия мышц конечностей, иногда они жалуются на боли в околопупочной области, возникающие при физической нагрузке. Эти боли связаны с переключением кровотока из системы брыжеечных артерий в систему бедренной артерии, т. е. с синдромом «мезентериального обкрадывания».
Мезентериальный тромбоз: причины возникновения
Как уже упоминалось ранее, тромбоз мезентериальных сосудов – это нарушение кровообращения, имеющее острый характер. Причина его возникновения – механическая закупорка артериального и венозного русла кишечника. Движению крови по сосудам частично или полностью препятствует образовавшийся тромб (сгусток крови), что может вызвать необратимые последствия. Вследствие отсутствия своевременной диагностики и терапии болезнь несомненно получит развитие. Инфаркт кишечника практически неизбежен. А это означает, будет удалена часть пищеварительного органа, что представляет собой реальную угрозу жизни.
Многие, вероятно, даже не слышали о такой болезни
Поэтому вдвойне важно обладать хотя бы минимальной информацией о заболевании. Так из-за чего же оно может возникать?;
Чаще всего, к преклонным годам, у людей с кардиосклерозом (Cardiosclerosis), аневризмой сердца и различной этиологии эндокардитов (Endocarditis), фибрилляцией предсердий развивается тромбоз мезентериальных сосудов кишечника. Кроме того, инфаркт миокарда, тоже может послужить причиной, по причине которой произошла закупорка в сосудах мезентерия. Ведь тромбы, образовавшиеся в местах повреждения сердечной мышцы, в случае их отрыва, могут перемещаться в различные сосуды. И после этого, закупоренная артерия или вена лишена питания, что безусловно не может не привести к тяжёлым последствиям, зачастую смертельным.
Только ли у больных с нарушениями ритма сердца, такими как фибрилляция предсердий и перенёсших инфаркт миокарда может развиться тромбоз мезентериальных артерий и вен? К сожалению, данными болезненными состояниями не ограничиваются причины образования тромбов и эмболов в сосудах кишечника. Любые заболевания, с риском внутреннего кровотечения, в последствии могут привести к мезентериальному тромбозу, а именно:
Причины возникновения мезентериального тромбоза
- тяжёлые ступени острых кишечных бактериальных инфекций;
- воспаление поджелудочной железы (панкреатит (Pancreatitis);
- синдром портальной гипертензии с застоем крови внутри портальной (воротной) вены;
- опухоли тонкого или толстого кишечника, сдавливающие артерии;
- повышенная свертываемость крови;
- цирроз (Cirrhosis hepatis) и стеатоз печени (Steatosis hepatis).
Кроме вышеперечисленных заболеваний спровоцировать артериальный и венозный мезентериальный тромбоз могут травмы органов брюшной полости, оперативное вмешательство, гормональная терапия, злоупотребление табакокурением и даже малоактивный образ жизни.
Тромбофлебит: лечение лазером (ЭВЛК, ЭВЛО)
Внутривенная лазерная обработка является минимально инвазивной техникой под ультразвуковым контролем, быстро убирает тромбофлебит. Лечение лазером (отзывы очень воодушевляющие) Этот метод обычно выполняет флеболог, интервенционный радиолог или сосудистый хирург, специализация которого – тромбофлебит. Лечение лазером, цена которого индивидуальная, проходит после обезболивания начинается процедура, и длится около 50 мин. Минимальное вмешательство гарантировано, исчезает тромбофлебит. Лечение лазером (стоимость вам скажут в клинике) действительно эффективно!
Тромбофлебит – диагностика
Диагностируется заболевание на основании обследования и дополнительных методов: ангиографии, УЗИ, флебографии, флебосцинтиграфии.
Заподозрить острый тромбофлебит может любой врач при визуальном осмотре, когда увидит плотные, болезненные узлы, кожа над которыми имеет багрово-красный оттенок. Однако основным методом диагностики может быть только ультразвуковое исследование вен нижних конечностей. При этом врач может увидеть в просвете вены тромботические массы, а также определить уровень тромбоза, его характер (опасен он или нет)!
УЗИ при остром тромбофлебите — главное в диагностике!
На основании ультразвуковой картины, доктор решает о применении того или иного вида лечения тромбоза поверхностных вен.
Симптомы
 В первую очередь необходимо подчеркнуть первый, яркий признак, который невозможно оставить без внимания — острая, нестерпимая боль в животе. Место локализации болевого синдрома зависит от того, какая часть повреждена кровеносной системы.
В первую очередь необходимо подчеркнуть первый, яркий признак, который невозможно оставить без внимания — острая, нестерпимая боль в животе. Место локализации болевого синдрома зависит от того, какая часть повреждена кровеносной системы.
Про причины тромбоза мезентериальных сосудов уже говорили, поэтому необходимо знать, в виде каких симптомов уже имеет свойство проявляться:
- На ранних стадиях: тошнота, рвотный рефлекс, повышение температуры тела, диарея. В стуле могут присутствовать кровяные прожилки.
- На поздних, пациент может жаловаться на редкий стул. Возникает это из-за исчезновения перистальтического рефлекса кишечного тракта. То есть происходит волнообразное сокращение, которое способствует перемещению фекальной массы.
Лечение
Выбор лечения при мезентериальном тромбозе кишечника зависит от стадии, на которой была диагностирована болезнь. На ранних этапах возможно проведение терапии в амбулаторных условиях с примирением медикаментов. Больному назначаются антикоагулянты для рассасывания тромба. Если же тромбоэмболия мезентериальных сосудов диагностирована на поздней стадии, показано экстренное хирургическое вмешательство.
Хирургическое лечение острого мезентериального тромбоза включает в себя следующие этапы:
- осмотр кишечника и пальпация сосудов брыжейки;
- определение наличия пульсации в артериях на границе пораженной области, в случае сомнения проводится рассечение мезентерия для установления артериального кровотечения;
- удаление тромба;
- реконструкция поврежденного сосуда;
- если операция проводится на поздней стадии болезни, и имеются очаги некроза в тканях, необходимо удаление пораженного участка кишечника;
- на 3 стадии патологии проводится промывание брюшной полости;
- послеоперационный период включает обязательное назначение антикоагулянтов (Гепарин, Варфарин).
Реконструкция сосуда в зоне стеноза или тромбоза предусматривает создание шунта, который обеспечивает кровоток между артерией брыжейки и аортой. Этот метод эффективен.