Подготовка к узи
Содержание:
- УЗИ печени: подготовка к процедуре
- Подготовка к УЗИ печени
- Как правильно подготовиться к УЗИ желчного пузыря
- УЗИ почек, надпочечников и мочевого пузыря
- Расшифровка результатов
- Эластография (соноэластография) печени
- Что нужно предпринять заранее
- Как правильно подготовиться к УЗИ печени
- Что исследуется при УЗИ печени
- Заболевания внутренних органов
- Как подготовиться к процедуре
- УЗИ желудка, пищевода и двенадцатиперстной кишки
- Подготовка к процедуре УЗИ печени
- Как подготовиться к процедуре
- Симптомы
- Как проводится эластография
- Как проводится УЗИ Желчного пузыря?
- Как проводится исследование желчного пузыря
- Как проходит процедура?
- Как проходит колоноскопия
- Рентгенография
- Наши преимущества
- Диагностика брюшной полости с помощью ультразвукового излучения: как это работает и зачем её проводят
- Насколько важно провести УЗИ правильно
УЗИ печени: подготовка к процедуре
Во время проведения УЗИ печени, как и желчного пузыря, есть вероятность возникновения некоторых трудностей. На это есть несколько причин. Во-первых, помехой в исследовании может стать лишний вес пациента, так как жировая прослойка затрудняет проходимость ультразвуковых волн. Во-вторых, причиной сложности или даже невозможности проведения обследования часто становится избыточное газообразование в кишечнике (метеоризм).
Поэтому очень важно правильно подготовиться к процедуре, четко соблюдая все рекомендации врача. Особенно это касается тучных людей и людей, страдающих метеоризмом или запорами
Подготовка к УЗИ печени
Повлиять на информативность обследования, а также стать причиной постановки неверного диагноза может присутствие газов в кишечнике. Поэтому перед УЗИ печени необходимо правильно подготовить кишечник.
За 3-5 дней до процедуры нужно исключить из ежедневного рациона продукты, вызывающие повышенное газообразование (капуста, сладкие фрукты, молочные продукты, черный хлеб, хлебобулочные дрожжевые изделия, газированные напитки).
Необходимо изменить режим приема пищи: питание должно быть дробным (4-5 раз в день) и небольшими порциями.
Количество выпиваемой жидкости не должно превышать 1,5 литра в сутки.
При хроническом нарушении пищеварения и метеоризме рекомендуется принимать ферментные препараты (Фестал, Пензитал, Панкреатин, Мезим-форте, Панзинорм и др.).
Для уменьшения газообразования следует употреблять активированный уголь, Смекту, Эспумизан, настой ромашки.
При упорных запорах и вздутии живота накануне и непосредственно перед УЗИ печени (за 1 час) необходимо поставить очистительную клизму. Для здоровых людей соблюдение этого условия необязательно.
УЗ-обследование выполняется натощак, поэтому последний прием пищи должен быть не менее, чем за 8 часов до процедуры.
В случае проведения УЗИ печени по экстренным показаниям никакой подготовки не требуется.
Важно! УЗИ печени не проводится в течение 2-х дней после рентгеноскопии желудка с контрастированием и эзофагогастродуоденоскопии. После лапароскопии (малоинвазивного хирургического вмешательства на брюшной полости) обследование выполняется не ранее, чем через 3-5 дней
Как правильно подготовиться к УЗИ желчного пузыря
Подготавливаться к диагностике нужно за 3 дня до обследования. В эти дни лучше придерживаться диеты (исключить сырые овощи, бобы, черный хлеб, жирную пищу), не употреблять алкоголь, а также газированные напитки. Пациенту необходимо исключить вероятность метеоризма, поскольку пузырьки воздуха мешают прохождению ультразвуковых волн.
Сканирование проводится натощак, поэтому до процедуры рекомендуется не есть минимум 7-8 часов. Перед УЗИ нельзя даже воду пить. Пациентам, которые страдают запорами лучше пропить медикаменты (вид лекарств и дозировку нужно спросить у лечащего врача), а перед процедурой сделать клизму.
Без подготовки УЗИ в срочном порядке может проводиться только больным с подозрением на конкременты (плотные образования, камни).
УЗИ почек, надпочечников и мочевого пузыря
Зачастую обследование этих органов проводят в комплексе, поэтому и особенности подготовки у них совпадают. Цель подготовки – освобождение кишечника от газов, чтобы его раздутые петли не заслонили исследуемый орган и, тем самым, не помешали обследованию.
В течение 3 дней до УЗИ почек и надпочечников пациент должен:
- Соблюдать бесшлаковую диету, при которой обязательным является исключение из рациона питания газообразующих продуктов (сырых овощей и фруктов, молочной и дрожжевой продукции, сладостей, газированных напитков, чёрного хлеба, жирных, жареных и копчёных продуктов, бобовых);
- Каждый приём пищи сопровождать приёмом пищевого фермента (мезим, панкреатин и т.д.);
- Отказаться от курения и употребления алкоголя, пользования жевательной резинкой;
- Принимать препараты, снижающие проявления метеоризма и скопление газов в кишечнике (активированный уголь, смекта, эспумизан и прочее). Если по каким-то причинам пациент не сделал этого, то за 3 часа до УЗИ необходимо выпить сразу 6 таблеток эспумизана.
Накануне обследования:
- Осуществить последний приём пищи накануне исследования за 8 – 12 часов, причём он должен быть лёгким и не слишком обильным;
- После ужина опорожнить кишечник естественным путём. При повышенной склонности к запорам воспользоваться микроклизмой, глицериновой свечой или слабительным средством. Очистительную клизму в этом случае делать не стоит.
В день УЗИ:
За час до обследования необходимо выпить около 1 – 1,5 л негазированной жидкости (но не молочной), после чего не мочиться. Такого же эффекта можно добиться и просто подождав, пока пузырь наполнится сам. Для этого нужно не мочиться 3 – 4 часа до УЗИ. Процедура должна проводиться, когда пациент ощущает явные позывы к мочеиспусканию.
Расшифровка результатов
Во время процедуры оцениваются следующие показатели:
расположение органа и его подвижность;
форма, размеры, толщина стенок;
диаметр желчных протоков;
сократительная функция;
наличие камней, полипов, новообразований.
Норма желчного пузыря на УЗИ у взрослых:
- длина – от 7 до 10 см;
- ширина – до 3 см;
- поперечный размер – от 3 до 3,5 см;
- объем – от 30 до 70 см3;
- толщина стенок – до 4 мм;
- общий желчный проток в диаметре составляет до 6 мм при наличии желчного пузыря; при удаленном желчном пузыре — до 9 мм;
- внутренний диаметр долевых желчных протоков – до 3 мм;
- форма желчного пузыря – грушевидная или овальная;
- контуры четкие;
- дно пузыря может выступать из-под нижнего края печени на 1-1,5 см.
Что показывает УЗИ желчного пузыря?
УЗИ покажет деформацию желчного пузыря. Также с помощью ультразвука можно обнаружить следующие заболевания желчного пузыря:
острый холецистит;
хронический холецистит;
дискинезия желчного пузыря;
желчнокаменная болезнь (холелитиаз);
полипы желчного пузыря;
опухоли (образование размером более 1-1,5 см);
врожденные аномалии (агенезия – отсутствие желчного пузыря, эктопическая локализация – нетипичное расположение желчного пузыря, например, забрюшинно или между диафрагмой и правой долей печени).
Результаты УЗИ желчного пузыря, расшифровка, нормы имеют индивидуальный характер и поэтому следует доверить это врачам и не пытаться интерпретировать результаты самостоятельно. Для уточнения обнаруженных патологий и наблюдения в динамике после первого УЗИ могут назначить повторное УЗИ через 1-3 месяца.
Эластография (соноэластография) печени
Особенности метода. Это относительно новая диагностическая методика, которая является неинвазивной и полноценной альтернативой биопсии печени и фиброскану. Эластография печени позволяет оценить степень перестройки тканей органа на соединительные (фиброзные) вместо нормальных печеночных. Это дает возможность диагностировать гепатит, фиброз или цирроз ранее, чем патологические изменения будут видны при обычном ультразвуковом обследовании. Также следует сделать эластографию печени при наследственной предрасположенности к нарушениям обмена веществ в клетках печени.
Проведение соноэластографии ставит своей целью определение эластичности тканей. Метод можно сравнить с пальпацией, однако он позволяет получить более объективную информацию о плотности и размерах исследуемой ткани. Эластография и соноэластография печени поможет на ранних стадиях определить воспалительные процессы или наличие опухолей.
Что нужно предпринять заранее
Единого стандарта в России по подготовке к УЗИ брюшной полости нет. Обычно каждое медицинское учреждение имеет свои правила по подготовке к этой процедуре; в целом, они похожи, с незначительными отличиями. Если обобщить, то правила следующие.
Правильная подготовка к УЗИ печени начинается за несколько дней. За 2–3 дня до обследования необходимо начать придерживаться диеты, чтобы снизить газообразование в кишечнике и уменьшить объём каловых масс. Если в ближайшие дни вас ожидает ультразвуковое исследование, то постарайтесь пока не есть эти продукты:
- фрукты (сливы, виноград, яблоки);
- фасоль, горох и другие виды бобовых;
- сырые овощи, особенно богатые клетчаткой;
- хлеб тёмных сортов (из ржаной муки);
- газированную воду и напитки;
- квашеную капусту;
- сдобные мучные изделия;
- копчёности.
Иногда врачи заранее назначают дополнительно к диете приём сорбентов и препаратов, снижающих метеоризм (уголь активированный, симикол, эспумизан, энтеросгель, и др.). Но доказанной пользы от их приёма для снижения количества газов в кишечнике при УЗИ нет.
Как правильно подготовиться к УЗИ печени
Наиболее точный диагноз позволяет получить подходящее состояние брюшной полости. Поэтому большое значение имеет подготовка к УЗИ. Чтобы получить корректные результаты, нужно выполнять ряд несложных рекомендаций:
Приблизительно за три дня до процедуры важно перестать употреблять в пищу фрукты, черный хлеб, молоко, газированные напитки — те продукты, которые способствуют газообразованию в кишечнике;
За несколько часов до исследования необходимо принять препараты, уменьшающие метеоризм (эспумизан, активированный уголь, ферментные препараты);
Если пациент страдает запорами, то перед УЗИ нужно очистить кишечник клизмой.
Что исследуется при УЗИ печени
При исследовании печени посредством ультразвуковых волн оценивается общее состояние органа: полученные параметры сравнивают с нормативными показателями, проверяют, есть ли воспаление, а также обследуют сосуды и желчевыводящие протоки.
Заболевания, которые можно выявить при обследовании ультразвуком:
Кальцинат печени – уплотнение, пропитанное слоями кальция. Катализаторами для развития болезни являются перенесенные инфекционные болезни (амебиаз, малярия, туберкулез и т. п.).
Киста – полостное новообразование, содержащее внутри жидкость. Кисты могут быть одиночными или множественными. При врожденном поликистозе новообразования занимают до 60 % ткани органа.
Рак – образование злокачественного характера, имеет неоднородную структуру и расплывчатые края. Проверяют на УЗИ с Допплером, недуг может выглядеть как совокупность нескольких участков разной эхогенности.
Гемангиома – локализуется обычно вблизи сосудистых структур, границы у новообразования четкие, имеется акустическая дорожка. Диагноз требует подтверждения компьютерной томографией.
Также при ультразвуковом обследовании могут быть выявлены диффузные изменения – видоизменения паренхимы вследствие дистрофии, гипертрофии, набухания, фиброза. Такая симптоматика может встречаться при склерозирующем холангите, циррозе, аутомном гепатите и других заболеваниях печени.
Заболевания внутренних органов
Особую роль УЗИ играет в постановке диагноза пациентам, имеющим проблемы со следующими внутренними органами:
- Желчевыводящие пути и желчный пузырь;
- Печень;
- Поджелудочная железа;
- Брюшная полость;
- Забрюшинное пространство;
- Почки
- Селезенка;
- Органы малого таза;
- Мочевой пузырь;
- Мочеточники;
- Предстательная железа.
Данный способ исследования — доступный, недорогой и безопасный, поэтому он нашел очень широкое применение в диагностике самых разных заболеваний. Возможно использование аппарата УЗИ для выявления опухолей, а также хронических диффузных изменений.
Некоторые органы исследовать с помощью ультразвукового аппарата не представляется возможным. Например, проблематично обследовать полые органы ЖКТ. В то же время, УЗИ может помочь в обнаружении спаек или кишечной непроходимости.
Печень
С помощью УЗИ печени можно определить однородность органа, его размер, кровоток, структуру, наличие изменений. Такой способ диагностики позволяет выявлять опухоли и жидкости, а также гепатит, цирроз, жировой гепатоз. При этом нельзя рассматривать УЗИ без других данных об исследовании состояния больного.
Желчный пузырь и протоки
Посредством УЗИ можно оценить размер, проходимость, присутствие конкрементов, проходимость, окружающие ткани желчного пузыря и желчевыводящих путей.
Поджелудочная железа
УЗИ позволяет проверить форму, размер, однородность паренхимы поджелудочной железы, а также контуры и присутствие опухолей. В данном случае ультразвуковое исследование затруднено и является дополнительным.
Забрюшинное пространство, почки, надпочечники
УЗИ не может дать полную картину при обследовании этих органов в силу их расположения и сложности. Тем не менее, с его помощью можно выявить некоторые аномалии, присутствие конкрементов, опухолей, а также наличие патологических или хронических процессов.
Щитовидная железа
УЗИ незаменимо для исследования щитовидной железы и является основным обследованием при определении размера, структуры и наличия опухолей данного органа.
Как подготовиться к процедуре
От качества подготовки к процедуре УЗИ желчного пузыря во многом зависит точность полученных данных и информативность исследования. Пациент получает на приеме от врача гастроэнтеролога подробные рекомендации относительно подготовительных мероприятий. Необходимо в точности соблюдать все врачебные назначения и возможные ограничения.
Основные принципы качественной подготовки к ультразвуковой диагностике желчного пузыря:
- соблюдение диеты. Цель пищевых ограничений перед исследованием желчного пузыря — уменьшить признаки метеоризма и предупредить их появление в день проведения исследования. Диета продолжается от 3 до 7 дней. Необходимо отказаться от продуктов и напитков с высокой вероятностью появления вздутия живота: хлеба, свежей сдобы, капусты, гороха и других бобовых, молока, фруктов, алкоголя, кофе, крепкого чая, газированной воды, сладостей;
- лекарственная подготовка. За несколько дней до ультразвуковой диагностики рекомендуется прием ферментативных средств и препаратов, уменьшающих метеоризм. Пищеварительные ферменты предупреждают появление гнилостных процессов в кишечнике, облегчают переваривание пищи и всасывание питательных компонентов. Ферментативные препараты уменьшают риск повышенного газообразования, а энтеросорбенты выводят газы из кишечника;
- соотнесение данного исследования по времени с другими методами диагностики. УЗИ органов пищеварения нельзя проводить после гастроскопии или колоноскопии, так как в кишечнике сохраняется воздух, что затрудняет визуализацию. Нельзя использовать ультразвук для диагностики при наличии остатков рентгенконтрастных веществ.
В отдельных случаях перед исследованием специалисты назначают постановку очистительной клизмы или употребление препаратов со слабительным эффектом. Расширенная подготовка требуется пациентам с хроническими запорами и нарушениями пищеварения.
К искажению ультразвуковой картины могут приводить мышечные спазмы. Их провоцируют в том числе вредные привычки и недавно проведенные эндоскопические исследования. Ухудшает визуализацию и избыточный вес. Жировая прослойка уменьшает глубину проникновения ультразвука.
УЗИ желудка, пищевода и двенадцатиперстной кишки
Подготовка к УЗИ желудка, пищевода и двенадцатиперстной кишки проводится в несколько этапов и заключается в следующем:
- За 2-3 дня до процедуры. Требуется соблюдение диеты, направленной на снижение газообразования в желудке и кишечнике. Для этого отказаться от употребления газированных напитков, свежих овощей и фруктов, зелени, бобовых, сладостей, молочной и дрожжевой продукции, ржаного хлеба, свежего сока, черного чая и кофе. Также исключить алкоголь и курение. Рекомендуется сформировать рацион питания из отварного мяса, рыбы, творога, яиц всмятку и каш, сваренных на воде. При необходимости нужно принимать ферменты, улучшающие процесс пищеварения (мезим, фестал и др.). За сутки до процедуры требуется очистить кишечник от газов с помощью сорбирующих препаратов (активированный уголь, смекта и др.).
- Накануне процедуры. Исследование проводится строго натощак. Как правило, оно назначается на утро, поэтому последним приемом пищи должен легкий ужин за 10-12 часов до УЗИ. Для детей голодание должно длиться 6-8 часов, а для грудничков 3-3,5 часа, при этом исследование желудка у них проводится сразу после кормления. При повышенной склонности к запорам накануне вечером очистить кишечник с помощью слабительных средств, микроклизмы или глицериновой свечи.
- Перед процедурой. Отказаться от завтрака и питья. Не рекомендуется даже чистить зубы, поскольку есть вероятность попадания зубной пасты в желудок.
Подготовка к процедуре УЗИ печени
Перед проведением УЗИ печени не желательно принимать пищу не менее чем за пять часов (лучше выждать восемь). Поэтому, если у вас запланировано исследование в утренние часы, ни в коем случае не завтракайте. Если УЗИ назначено на день или вечер, легкий завтрак допустим, но в течение суток, предшествующих исследованию, не стоит употреблять пищу, чрезмерно насыщенную жирами. Также рекомендуется за несколько дней до проведения УЗИ контролировать потребление клетчатки (она повышает газообразование, что, в свою очередь, негативно сказывается на результатах исследования), не употреблять газированные напитки и, конечно же, воздержаться от приема любых видов алкогольных напитков. Если вы страдаете от лишнего веса в стадии ожирения, понадобится проведение клизмы примерно за сутки до самой процедуры, что поспособствует более точным результатам УЗИ.
Как подготовиться к процедуре
Подготовка к УЗИ органов гепатобилиарной системы —важный этап, от которого
во многом зависит точность результатов. Общие требования к подготовке:
-
коррекция рациона
. За 3–4 дня до назначенной даты УЗИ следует отказаться от употребления
продуктов, вызывающих повышенное газообразование в кишечнике: бобовых,
цельного молока, черного хлеба, сырых овощей и фруктов, кондитерских
изделий, выпечки из дрожжевого теста, газированных напитков; -
проведение УЗИ на голодный желудок
. Плановое ультразвуковое исследование проводится в утренние часы.
Перед посещением кабинета УЗД нельзя завтракать или пить чай/кофе, а
последний прием пищи должен быть не позже чем за 10–12 часов до УЗИ.
Кроме того, врач может назначить дополнительные меры подготовки при
необходимости:
-
постановка очистительной клизмы или прием слабительных препаратов
накануне УЗИ, если у пациента наблюдаются устойчивые запоры; -
прием ферментных препаратов и энтеросорбентов при повышенной склонности
к газообразованию в кишечнике (наименования препаратов и особенности их
приема врач сообщит индивидуально).
Симптомы
На ранних стадиях симптомы заболевания печени могут быть невыраженными. С течением времени признаки заболевания печени и желчевыводящих путей становятся более отчетливыми.
- диспепсические явления: тошнота, рвота, диарея, запор, метеоризм, отрыжка;
- пожелтение кожи, слизистых оболочек;
- кожный зуд;
- быстрая утомляемость, слабость;
- темная моча и одновременно светлый кал;
- симметричные красные пятна на ладонях;
- иногда — повышение температуры;
- тяжесть в эпигастральной области, правом подреберье;
- отеки ног;
- увеличение в размерах живота (асцит);
- сонливость днем, бессонница ночью;
- появление сосудистых “звездочек”;
- похудание, снижение аппетита.
При проявлении данных симптомов необходимо обратиться к врачу гастроэнтерологу-гепатологу!
Как проводится эластография
По ощущениям эластография не отличается от обычного УЗ-исследования и не требует особенной подготовки.
На исследуемую область устанавливается датчик, создается минимальное дополнительное давление и оценивается изменение частоты. На экране монитора появляется цветовая картограмма с последующей оценкой качественных и количественных показателей. Из-за разной эластичности неоднородные участки ткани сокращаются и затем возвращаются в исходное положение в различное время.
Жировые и мышечные ткани достаточно мягкие и пластичные, они быстрее сдавливаются и быстрее приобретают первоначальный вид. Фиброзные узлы и образования более жесткие, хуже сдавливаются и медленнее расправляются.
Сканер считывает информацию об изменении в жесткости тканей, окрашивая их, дифференцирует здоровые и пораженные области с помощью определенных цветов.
Синий цвет отображает самые плотные (жесткие) ткани, красный – менее плотные ткани, зеленый цвет показывает здоровые, более мягкие ткани.
Эластография печени
Эластография – необходимый метод исследования в гепатологии, поэтому уделим внимание диагностике заболеваний печени. Эластографию применяют с целью изучения степени выраженности фиброза (так называется замещение нормальной печеночной ткани соединительной тканью)
Применение обычного УЗ-исследования в данном случае не даст врачу полной картины: начальные стадии жировой дистрофии, гепатоза, цирроза или гепатита могут выглядеть одинаково. Для уточнения диагноза потребуется дополнительное исследование — биопсия печени. Пункция является инвазивным методом, болезненна, требует реабилитации на срок до 14 дней и дорого стоит. Напротив, эластография позволяет специалисту без пункции поставить достоверный диагноз с точностью до 85% — 95%, что является в настоящее время одним из самых высоких индексов в диагностике
Эластографию применяют с целью изучения степени выраженности фиброза (так называется замещение нормальной печеночной ткани соединительной тканью). Применение обычного УЗ-исследования в данном случае не даст врачу полной картины: начальные стадии жировой дистрофии, гепатоза, цирроза или гепатита могут выглядеть одинаково. Для уточнения диагноза потребуется дополнительное исследование — биопсия печени. Пункция является инвазивным методом, болезненна, требует реабилитации на срок до 14 дней и дорого стоит. Напротив, эластография позволяет специалисту без пункции поставить достоверный диагноз с точностью до 85% — 95%, что является в настоящее время одним из самых высоких индексов в диагностике.
Более того, если пациенту все же показана пункция, эластография укажет участок печени, с которого требуется взять биопсийный материал.
Эластографию печени можно применять неоднократно с целью выявления минимальных изменений в состоянии органа и оценки эффективности проводимого лечения в динамике.
Как проводится УЗИ Желчного пузыря?
При проведении исследования, пациенту необходимо лечь на спину и освободить от одежды исследуемую область, желчный пузырь «смотрят» через брюшную полость, и необходимо освободить от одежды область от груди до лобка. После чего специалист наносит специальный гель и начинает движение ручным датчиком. На экран монитора аппарата появляется визуализация желчного пузыря, специалист фиксирует данные и выделяет отклонения. Основными показателями являются много факторов, таких как период сокращения, эффективность желчевыделения и так далее. Процедура продолжается на протяжении полу часа. По окончании ультразвукового исследования пациенту необходимо стереть остатки геля с кожи при помощи салфетки. А специалист тем временем проводит расшифровку данных полученных в ходе обследования желчного пузыря. И выдает их на руки больному для дальнейшего обращения к квалифицированному узко — профильному специалисту. Для опровержения предыдущего диагноза или подтверждения и назначения методики лечения.
Для записи на осмотр желчного пузыря методом ультразвука вам необходимо позвонить по телефону, также возможно записаться на УЗИ желчного пузыря онлайн. Процедура ультразвуковой диагностики желчного пузыря проводится на оборудовании экспертного класса, а исследование желчного пузыря делают врачи с большим опытом работы.
Как проводится исследование желчного пузыря
Поэтапная подготовка к обследованию желчного пузыря и селезёнки аналогична с той, о которой мы писали выше.
Осмотр желчного пузыря и определение сократительных функций (с нагрузкой), в чём его особенность:
- Чтобы определить сократительную нагрузку желчного пузыря, сначала выполняют стандартную процедуру ультразвуковой диагностики, измеряют объём наполненного желчью пузыря натощак.
- Потом пациенту предлагают выпить стакан сливок или сметаны. Содержащийся в этих продуктах жир хорошо стимулирует сокращение желчного пузыря.
- Через 15–20 минут делаю повторные замеры желчного пузыря для контроля его сократительной функции. Это так называемый тест с нагрузкой.
- Затем проверки продолжаются. Их проводят каждые 15 минут в течение 45–60 минут после приёма пищи.
Данный метод противопоказан тем, у кого есть камни в желчном пузыре (любого диаметра), а также при остром его воспалении (остром холецистите).
Подготовка не отличается от обычного ультразвукового мониторинга органов брюшной полости. Единственное дополнение: врач заранее предупреждает, чтобы пациент принёс с собой 150–200 граммов жирных сливок или сметаны. В некоторых учреждениях вместо молочных продуктов могут быть предложены другие, которые стимулируют сокращение пузыря: например, варёные яйца.
Как проходит процедура?
Существует несколько видов УЗИ желчного пузыря и методик выполнения.
Простое УЗИ
УЗИ желчного пузыря выполняется с помощью наружного датчика через переднюю брюшную стенку.
Пациент ложится на спину и освобождает от одежды верхнюю часть живота.
Врач наносит водорастворимый гель на головку датчика, чтобы при контакте с кожей устранить помеху в виде воздушной прослойки и улучшить проходимость ультразвуковых волн.
Если дно желчного пузыря прикрыто петлями кишечника, то больного попросят сделать глубокий вдох и задержать дыхание или повернуться на левый бок.
С целью выявления патологических включений в желчном пузыре пациента просят встать и выполнить несколько наклонов вперед.
УЗИ желчного пузыря с функциональной пробой
УЗИ желчного пузыря с нагрузкой дает возможность оценить сократительную способность органа в режиме реального времени.
После первичного осмотра желчного пузыря натощак обследуемый принимает пробный завтрак: 2 яичных желтка (вареные или сырые), около 250 г сметаны или творога. Также в качестве желчегонного завтрака может быть использован раствор сорбита.
Затем диагностику повторяют четырежды с интервалами в 15 минут.
УЗИ при удаленном желчном пузыре (ЭХО-холедохография)
 Сначала врач оценивает состояние и диаметр желчного протока натощак. Далее пациенту дается пищевая нагрузка (сорбит, растворенный в воде) и проводится повторная диагностика через полчаса и час после приема сорбита.
Сначала врач оценивает состояние и диаметр желчного протока натощак. Далее пациенту дается пищевая нагрузка (сорбит, растворенный в воде) и проводится повторная диагностика через полчаса и час после приема сорбита.
В ходе обследования доктор фиксирует поступающие от пациента жалобы на появление боли, ее интенсивность, длительность или ее отсутствие.
Как проходит колоноскопия
Успех процедуры зависит от качества подготовки пациента и точного выполнения указаний врача. Обследование проводится с использованием местной или общей анестезии.
Пациент раздевается, ложится на стол на левый бок и подтягивает ноги к груди. В анальное отверстие вставляется наконечник колоноскопа, к которому присоединена гибкая трубка. Продвижение трубки внутрь толстого кишечника происходит постепенно, с нагнетанием небольшого количества воздуха, обеспечивающего умеренное расширение стенок ЖКТ и более легкое прохождение трубки.
Через трубку к стенкам тракта можно подводить видеокамеру и инструменты для проведения операций, остановки кровотечения, взятия биопсии. Во время процедуры проводится осмотр слизистой оболочки. Обнаруженный полип можно удалить при помощи хирургического инструмента, подведенного через трубку. Наличие новообразования, язвы подразумевает взятие материала специальными щипцами для исследования в лаборатории.
Продолжительность обследования зависит от объема манипуляций, в среднем – 20-60 минут. После процедуры пациент может испытывать неприятные ощущения – скопление газа, позывы к дефекации. Состояние нормализуется самостоятельно в течение нескольких часов, для ускорения процесса можно принять эспумизан, активированный уголь.
Рентгенография
Рентгенологические исследования, проводимые в области, где располагается кишечник требуют подготовки. Это:
-
рентгенография органов брюшной полости;
-
рентгенография пояснично-крестцового или поясничного отделов позвоночника;
-
рентгенография почек;
Данные исследования будут максимально информативными при выполнении следующих рекомендаций:
-
за 3 дня до исследования перейти на ;
-
исследование проводится натощак;
-
накануне последняя трапеза должна быть не позднее 18 часов;
-
вечером перед сном и утром – очистительная клизма;
-
утром допустим сладкий чай.
Непосредственно перед проведением экскреторной урографии желательно опорожнить мочевой пузырь.
Наши преимущества
УЗИ органов гепатобилиарной системы в клинике «Альфа-Центр Здоровья» — это:
-
высокая информативность и точность
. Диагностическая база наших центров оснащена ультразвуковым
оборудованием General Electric. Аппаратура экспертного класса
обеспечивает детализацию изображения и позволяет оценить различные
показатели состояния печени, желчного пузыря и протоков (размеры,
расположение относительно других органов, контуры, плотность, наличие
новообразований и пр.); -
быстрое получение результатов
. Продолжительность процедуры составляет порядка 30 минут. Врач
записывает заключение УЗИ на специальном бланке и выдает его Вам; -
комплексный подход
. Учитывая, что ГБС оказывает влияние практически на все системы и
органы, ее заболевания могут сделать необходимым проведение диагностики
в других направлениях. Так, по результатам УЗИ органов гепатобилиарной
системы может потребоваться консультация профильных специалистов
(эндокринолога, гепатолога, гастроэнтеролога и пр.) и/или их участие в
назначении лечения и контроля его эффективности. Все эти услуги Вам
доступны в нашей клинике, что избавляет от необходимости терять время и
средства на посещения других лечебно-диагностических учреждений; -
доступные цены
. Развитая сеть наших медицинских центров и четкая схема работы — это
Ваша возможность пройти УЗИ без лишних затрат денег и времени.
Диагностика брюшной полости с помощью ультразвукового излучения: как это работает и зачем её проводят
Технология УЗИ использует высокочастотные ультразвуковые волны для формирования изображения внутренних органов на мониторе УЗИ-аппарата. Эти волны имеют частотную характеристику 20000 и более колебаний в секунду. Основой метода УЗИ является свойство УЗ-волн отражаться, поглощаться или проходить сквозь ткани различной плотности.
Создание первых УЗИ-аппаратов для диагностики было бы невозможно, если бы не открытие в конце 19 века прямого и обратного пьезоэлектрического эффекта, который отображает возможность монокристаллов некоторых веществ поглощать и продуцировать электрические заряды под воздействием внешних факторов.
Рабочая часть УЗИ-аппарата содержит источник и приёмник ультразвуковых волн. Источник выпускает УЗ-волны определённой частоты, которые отображаются, пропускаются или поглощаются органами и тканями человека. УЗ-приёмник регистрирует искажение или отражение волн, а специальная компьютерная программа трансформирует их в изображение среза органа или ткани.
Аппараты ультразвуковой диагностики первых поколений могли выдавать только двухмерное изображение, однако процесс совершенствования компьютерной и диагностической техники сделал возможным получение трёхмерной картинки УЗИ, проведение исследования по методу тканевой или двойной гармоники с повышенным качеством и контрастностью изображения, осуществление соноэластографии (исследования с применением давления, вызывающего характерное сокращение тканей). УЗИ-технология с возможностью навигации внутри сосудов и протоков позволяет вывести на экран аппарата четырёхмерное изображение.
Метод УЗИ назначается для проведения тщательного медицинского осмотра органов брюшной полости. Благодаря результатам исследования, врач может проанализировать состояние органов, изучить их размер и форму, структуру и расположение по отношению друг к другу. Сравнив информацию с показателями нормы, специалист может определить отклонения от нормального состояния, а также наличие патологических процессов даже на ранних стадиях их появления. Все эти данные используются для разработки схемы лечебной терапии, по ним проверяется степень эффективности лечения, которое уже проводится. Кроме того, процедура применяется и в профилактических целях, например, как часть общего медицинского осмотра.
Насколько важно провести УЗИ правильно
Ультразвуковое исследование — это быстрый и удобный метод диагностики, помогающий врачам понять, что происходит внутри организма. Он не требует долгого анализа, абсолютно не инвазивен (то есть не нужно проникать внутрь органов, в кровь или ткани) и разрешён практически всем. Ультразвуковая визуализация безопасна, не требует использования ионизирующего излучения.
В медицинской практике ультразвук используется для:
- первичной диагностики;
- мониторинга проводимого лечения или контроля развития патологического процесса;
- скринингового обследование (наблюдение через определённые сроки).
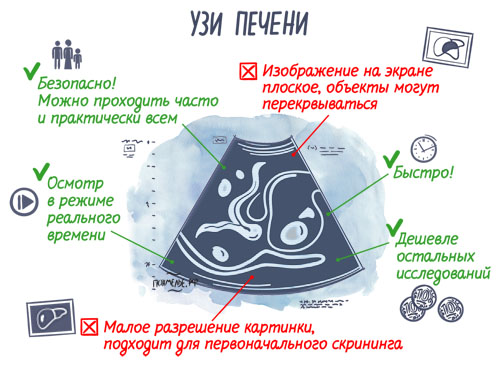 УЗИ безопасно и удобно для диагностики состояния печени, селезёнки и других органов.
УЗИ безопасно и удобно для диагностики состояния печени, селезёнки и других органов.
Его возможности позволяют определить размеры и очертания органов, сосудов, обнаружить отклонения и аномалии. При проблемах с животом часто врачи направляют на УЗИ органов брюшной полости. Процедура назначается для диагностики заболеваний печени, желчного пузыря и желчных протоков, селезёнки, поджелудочной железы.
Есть некоторые факторы, которые могут исказить точность результатов или сделать вообще невозможным проведение ультразвуковой диагностики. В числе них:
- наличие избыточного количества газов в просвете кишечнике,
- значительное ожирение,
- ткань, перекрывающая доступ ультразвукового сигнала на животе (например, повязка на ране в интересующей врача области).