Лечение и симптомы плантарного фасциита: как избавиться от боли в пятке?
Содержание:
- Причины
- Проблематика
- Симптомы и диагностика
- Симптомы
- Симптомы подошвенного фасцита
- Общая информация
- Лечение
- Лечение подошвенного фасциита
- Online-консультации врачей
- Виды подагры
- Причины плантарного фасциита
- Диагностика
- Диагностика
- Лечение пяточной шпоры
- Лечение пяточной шпоры
- также можно прочитать: Как правильно выбрать беговые кроссовки?
- Фасцииты: общая информация
- Как определить плоскостопие, какой врач проводит диагностику
- Другие домашние средства
- Эффекты ударно-волновой терапии
Причины
Пяточная шпора, равно как и вызывающий ее развитие плантарный фасциит – это мультифакторное заболевание. Его возникновение обусловлено комплексным воздействием нескольких причин:
- пожилой возраст (риск появления заболевания повышается после 45-50 лет из-за изменения обмена веществ и снижения кровоснабжения нижних конечностей);
- ожирение (избыточная масса тела является причиной чрезмерной нагрузки на фасцию);
- плоскостопие, неправильная похода (нагрузка на стопу распределяется неравномерно, что приводит к повышенной травматизации отдельных ее участков);
- ношение неправильной с точки зрения ортопедии обуви (чрезмерно тесной, на высоких каблуках и т.п.);
- искривление позвоночника (сколиоз) и некоторые другие заболевания опорно-двигательного аппарата;
- беременность (смещение центра тяжести, изменения в гормональном фоне и обмене веществ);
- особенности профессии, из-за которых человек длительное время находится на ногах (продавцы, официанты, промоутеры, многие рабочие специальности) или вынужден часто носить тяжести;
- профессиональные занятия спортом;
- наследственная предрасположенность;
- нарушения обмена веществ, связанные с повышенным отложением солей в тканях (в частности, подагра);
- сосудистые заболевания, в частности, атеросклероз сосудов нижних конечностей, облитерирующий эндартериит (повышают риск развития шпоры из-за нарушения кровоснабжения тканей и ухудшения процессов регенерации);
- травмы позвоночника, нижних конечностей;
- сахарный диабет;
- заболевания костей и суставов ног (артрозы, ревматоидный и псориатический артрит и т.п.), а также использование гормональных средств для их лечения.
Проблематика
Большинство людей, столкнувшихся с подошвенным фасциитом, знают не понаслышке, насколько изнурительным может быть это заболевание. Каждое утро кажется, что вы вынуждены ходить по битому стеклу, из-за чего настроение быстро портится. По статистике, распространенность этой проблемы колеблется от 3,6% до 7% и может составлять до 8% от всех связанных с бегом травм. Распространенность в течение жизни может достигать 10%, а это означает, что каждый десятый человек переносит подошвенный фасциит и нередко может увидеть подобных пациентов в клинике.
В большинстве предыдущих исследований в качестве лечения данного заболевания использовалась комбинация ортопедии, специфического растяжения или аналогичного вмешательства без упражнений. Эти действия в какой-то степени доказали свою эффективность и превосходят плацебо. Однако у значительной части пациентов, которых лечили подобными способами, остаются симптомы даже через два года после первоначального диагноза. Поэтому актуальным вопросом остаются новые эффективные методы лечения.
Симптомы и диагностика
Основным симптомом плантарного фасциита является сильнейшая боль в пятке. Несколько реже она может распространяться по ходу фасции, возникает при нагрузке на стопу. Люди сравнивают ее с ощущениями, как будто они наступили на гвоздь, раскаленный штырь или битое стекло. По началу боль к середине дня утихает и возобновляется к вечеру, но по мере прогрессирования процесса она становится постоянной и настолько сильной, что пациенты теряют трудоспособность. Некоторые из них не могут передвигаться без костылей. Для подтверждения диагноза проводят следующее обследование:
- Рентген стопы. Смотрят область пятки, где обнаруживают воспалительные изменения мягких тканей или разрастание остеофитов.
- УЗИ пяточной области. Смотрят мягкие ткани стопы, а также непосредственно плантарную фасцию.
Симптомы
Хотя у многих пациентов с подошвенным фасцитом есть пяточная шпора, шпоры не всегда приводят к болям. Почти у 10% процентов взрослого населения имеются шпоры, но только у 5% отмечается боль в стопе. И поэтому, лечение болей в пятке, чаще всего, не требует удаления шпоры.
Наиболее распространенные симптомы подошвенного фасцита:
- Боль в нижней части стопы около пятки
- Боль с первых шагов после вставания из постели по утрам, или после длительного периода покоя, например, после долгой поездки на автомобиле. Боль уменьшается через несколько минут ходьбы
- Увеличение болей после (а не во время) выполнения упражнений или физической деятельности.
Пяточные шпоры часто не вызывают никаких симптомов. Но пяточные шпоры могут приводить к эпизодическим болям или хронической боли — особенно во время прогулки, бега трусцой в том случае если развивается воспаление в месте формирования шпоры. В общем, причина боли не сама пяточная шпора, а травмирование мягких тканей этой шпорой.
Многие пациенты описывают боль при пяточной шпоре и подошвенном фасците, как булавку, торчащую в нижней части стопы, когда они встают утром и эта боль позже трансформируется в тупую боль. Также характерна жалоба на то, что острая боль также появляется сразу при вставании, после сидения в течение длительного периода времени
Симптомы подошвенного фасцита
Не думайте, что это травма касается только новичков и бегунов с избыточным весом. Подошвенный фасцит, также известный как «пятка бегуна», является одной из самых распространенных, особенно среди спортсменов. Травма характеризуется резкой болью в пяточной части или на своде стопы. Приблизительно 10 % бегунов сталкиваются с этой проблемой.
Подошвенный фасцит — это воспаление в нижней части стопы. Общей характеристикой этого состояния является резкое, жесткое, болезненное ощущение у основания пятки, которое может быть от раздражающего до мучительного. Чувство боли во время подошвенного фасцита можно представить так, как будто вы наступаете пяткой на гвоздь. В конце концов, боль может исчезнуть, затихнуть и появиться снова на следующий день.
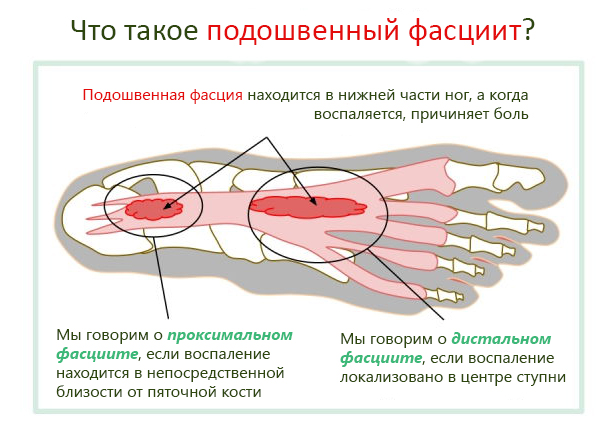
Общая информация
Шпора развивается на фоне хронического воспаления плантарной (подошвенной) фасции. Это тонкий, но очень прочный лоскут соединительной ткани, который связывает между собой пальцы стопы и пяточную кость. Она отвечает за формирование свода стопы и в процессе ходьбы испытывает значительные нагрузки.
Эти нагрузки нередко становятся причиной микроповреждений ткани, которые заживают самостоятельно в период ночного отдыха. Если этот процесс происходит недостаточно быстро, утром травматизация повторяется. Когда человек встает с кровати, он ощущает боль различной интенсивности. Регулярное повреждение фасции неизбежно приводит к развитию воспалительного процесса, который постепенно нарастает.
Воспаление начинает захватывать расположенные рядом ткани, в частности, кость и сухожилия. На поверхности костной ткани начинается отложение солей кальция и рост отростка (остеофита), который и носит название пяточной шпоры. Он еще больше повреждает фасцию, и патологический круг замыкается. Без помощи врача ходьба становится невыносимо болезненной.
Шпора может образоваться только на одной пятке, а может поразить обе стопы. Все зависит от индивидуальной предрасположенности человека.
Лечение
Лечение направлено на устранение боли и воспалительных процессов. В первую очередь пациенту рекомендуют разгрузить стопу или пятку. Для этого назначается ношение специальных ортопедических стелек, которые минимизируют травмирование пораженных тканей. Помимо этого, назначается физиотерапевтическое лечение и медикаментозные препараты.
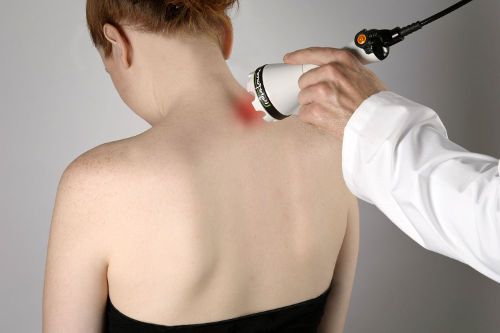
Одним из наиболее эффективных методов боли в пятке является ударно-волновая терапия (УВТ). В ее основе лежит обработка пораженного очага акустическими волнами с заданными параметрами. Они оказывают вибрационное действие на патологические ткани, что дает хороший лечебный эффект. Методика помогает снять воспаление плантарной фасции и убрать острые края пяточной шпоры.
Лечение подошвенного фасциита
Лечение плантарного фасциита должно включать как борьбу с болью, так и воздействие на ее причины. В случае выраженного болевого синдрома, отеке пяточной области лечение фасциита можно начинать с интенсивной обезболивающей терапии.
Доктор может назначить прием противовоспалительных препаратов, физиотерапевтические процедуры. Это имеет смысл при двустороннем процессе и боли средней ее интенсивности.
Хороший эффект дают лечебные блокады с анестетиками и стероидными гормонами.
Лечение подошвенного фасциита блокадами дает быстрый и продолжительный эффект, однако имеет и определенные недостатки. Введение препарата через толстую кожу в плотную клетчатку пяточной области может быть неприятным. Кроме того, проводить блокаду пятки можно не более 2 — 3-х раз.
Эффективное при подошвенном фасциите лечение может включать применение ортопедических стелек. Эти изделия равномерно распределяют нагрузку, снимая ее с пятки. Боль исчезает постепенно в течение нескольких недель, во время которых можно проводить лечение блокадами или физиопроцедурами.
Определенный эффект дает массаж ног и упражнения для растяжения икроножной мышцы.
Зарекомендовала себя и ударно-волновая терапия, которая часто может приводить к потрясающим результатам. Наибольшее воздействие при описанной проблеме имеет продуманное комплексное лечение.
При не поддающемуся стандартной терапии подошвенном фасциите лечение может включать хирургию: денервацию пятки, удаление «шпоры» и прочее.
Провести грамотную диагностику и получить эффективное лечение вы можете в нашей клинике — современном центре с новейшим оборудованием и высококвалифицированными докторами.
Online-консультации врачей
| Консультация ортопеда-травматолога |
| Консультация пульмонолога |
| Консультация сосудистого хирурга |
| Консультация нарколога |
| Консультация генетика |
| Консультация сексолога |
| Консультация неонатолога |
| Консультация гастроэнтеролога детского |
| Консультация андролога-уролога |
| Консультация онколога-маммолога |
| Консультация гастроэнтеролога |
| Консультация доктора-УЗИ |
| Консультация инфекциониста |
| Консультация пластического хирурга |
| Консультация маммолога |
Новости медицины
Устройство и принцип работы магнитной мешалки,
26.05.2021
Быстрая доставка лекарств на сервисе mednex.com.ua,
30.04.2021
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Виды подагры
По происхождению она бывает первичной и вторичной. Первая является самостоятельным заболеванием, которое связано с генетикой пациента. Врач всегда интересуется, были ли признаки подагры у бабушек, дедушек и родителей. Если ответ положительный, пациенту необходимо пройти медицинское обследование. Семейная предрасположенность существует и к другой болезни – остеоартрозу. Возрастные люди старше 60 лет очень часто сталкиваются с деформацией суставов.
Причины вторичной подагры:
- Ускоренный катаболизм АТФ.
- Высокое содержание пуринов в продуктах.
- Снижение экскреции мочевой кислоты.
- Усиленный катаболизм нуклеотидов.
По механизму накопления мочевой кислоты она бывает:
- Смешанной.
- Почечной.
- Метаболической.
По течению: легкой, среднетяжелой и тяжелой.
По периоду: острой, межприступной и хронической.
Острый подагрический артрит проявляется сильными болями, которые могут длиться до полутора суток. Появляются ночью или ранним утром. Болевые ощущения настолько сильны, что пациент не может пошевелить конечностью или сделать какое-либо движение. Даже прикосновение простыни приносит невыносимые муки. Лечение подагры при обострении заключается в приеме нестероидных противовоспалительных средств. Практически в 100% случаев пациенты обращаются за помощью лечащего врача. Они жалуются на острую боль в пораженной части тела, которая напоминает жжение, сверление, распирание.
Если человек впервые столкнулся с яркими симптомами заболевания, он должен знать, какой врач лечит подагру. Подобными патологическими состояниями занимается ревматолог.
Межприступный период болезни не проявляется симптомами. Пациент чувствует себя хорошо и не обращается за медицинской помощью. Даже если признаки заболевания устранить, кристаллы уратов сохраняются в суставах. Из-за этого могут появляться повторные приступы. При дальнейшем повышении мочевой кислоты в крови количество пораженных суставов увеличивается. В результате развивается подагрический полиартрит. Кроме этого, мельчайшие иглы (кристаллы) откладываются в других органах, образуя камни в почках. Больные ощущают боль в пояснице, животе или боку, резкие болевые ощущения при опорожнении мочевого пузыря. Если медикаментозное лечение не помогает при идиопатической подагре, хирург проводит операцию по удалению камней из почек. Если уровень мочевой кислоты будет увеличиваться в дальнейшем, есть риск развития сердечно-сосудистых заболеваний.
Хроническая подагра – один из видов воспалительного артрита, который развивается при несвоевременном лечении высокого уровня мочевой кислоты. В результате этого на суставах образуются тофусы (мягкие образования, «шишки», бугорки), внутри которых находятся кристаллы уратов. Зачастую они размещаются на поверхности кожи пальцев ног, локтей, ушных раковинах, коленях. В редких случаях бугорки скрываются под кожным покровом. Чтобы обнаружить внутренние «шишечки», врачи используют ультразвук и рентгенографию.
Причины плантарного фасциита
Боль и жжение в пятках чаще всего настигает физически активных людей старше 40 лет. Они наиболее подвержены риску плантарного фасциита. Несколько чаще он встречается среди женщин, нежели среди мужчин.
Женщины в период беременности также могут страдать от болей в пятках, особенно на поздних сроках беременности.
Риск развития плантарного фасциита выше, если вы страдаете избыточным весом или ожирением. Что совсем не удивительно, учитывая, какое давление создается на пяточные фасции, особенно если вы набрали вес внезапно.
Однако наиболее типичная причина плантарного фасциита – это все-таки физические нагрузки, а конкретнее бег на длинные дистанции
Люди с индивидуальными физиологическими особенностями стопы, занятые физическим трудом, также подвергаются риску воспаления пяточных фасций. К примеру, при высоком взъеме стопы, перенапряжении ахилловых сухожилий создается повышенная нагрузка на пяточную область. Обувь с плохой поддержкой свода стопы и слишком мягкой подошвой – тоже одна из причин плантарного фасциита.
Эта патология никак не связана с пяточными шпорами, то есть разрастанием костной ткани на пятках. Ранее считалось, что именно шпоры провоцируют болевой синдром и воспаление пяточных мышц, однако, по факту это совсем другое заболевание.
Диагностика
Диагностикой и лечением пяточной шпоры занимается врач ортопед. Основным способом выявить патологию и оценить степень ее развития является рентгенография. На снимке хорошо виден костный нарост, его форма, расположение и величина.
Дополнительные методики обследования включают:
общий и биохимический анализ крови для выявления воспалительного процесса, оценки уровня мочевой кислоты (важно для диагностики подагры) и некоторых других показателей;
анализ мочи;
УЗИ стопы для оценки состояния мягких тканей, выявления возможного абсцесса;
дуплексное исследование сосудов нижних конечностей (выявляет возможные нарушения кровообращения);
МРТ стопы, для определения состояния всех анатомических структур стопы, включая нервные волокна.
При наличии сопутствующих заболеваний назначаются соответствующие лабораторные и инструментальные исследования, консультации узких специалистов.
Важно помнить, что боль в области пятки необязательно говорит о развитии пяточной шпоры. Подобную симптоматику могут вызывать:
- подагра;
- ревматоидный артрит;
- остеомиелит (воспаление костной ткани);
- болезнь Бехтерева;
- туберкулез костей;
- травмы и т.п.
Не стоит заниматься самолечением и бесконтрольно принимать обезболивающие препараты. Выбрать подходящую схему может только врач.
Диагностика
После изучения истории болезни, жалоб пациента, врач проводит осмотр ноги: наличие высокого свода, площадь болезненности в области пятки, наличие ограничений подвижности в стопе. Для верификации диагноза могут потребоваться инструментальные методы исследования. Рентгенография позволяет получить четкое изображение костных тканей. Это метод исследования дает возможность исключить другие причины болей в пятке,такие как перелом или артроз. Пяточная шпора хорошо визуализируется при рентгенографии.
МРТ очень информативный метод исследования, который позволяет хорошо визуализировать не только костные ткани стопы, но и мягкие ткани (связки, хрящевую ткань), что важно при диагностике повреждений плантарной фасции, ахиллова сухожилия или повреждений хрящевой ткани при артритах. УЗИ исследование также широко применятся для диагностики пяточной шпоры и плантарного фасцита и, хотя по качеству изображения уступает МРТ, но учитывая полную безопасность, может применяться достаточно часто, например, для контроля эффективности лечения
УЗИ исследование также широко применятся для диагностики пяточной шпоры и плантарного фасцита и, хотя по качеству изображения уступает МРТ, но учитывая полную безопасность, может применяться достаточно часто, например, для контроля эффективности лечения.
Лечение пяточной шпоры
Лечение пяточной шпоры во многом зависит от ее причин и симптомов и назначается в индивидуальном порядке. Врачи используют несколько методик:
- медикаментозное лечение;
- физиотерапия — ударно-волновое воздействие; лазерное лечение;
- рентгенотерапия;
- массаж;
- лечебная физкультура и гимнастика;
От пациента в обязательном порядке требуется коррекция образа жизни и питания, а также ношения ортопедической обуви.
Медикаментозное лечение
Лекарственные препараты, используемые при лечении пяточной шпоры, направлены на снятие воспаления и болевого синдрома. Наиболее востребованы:
- нестероидные противовоспалительные средства (НПВС): средства на основе индометацина, диклофенака, ибупрофена в виде таблеток, инъекций и местных средств (кремов, мазей, обезболивающих пластырей);
- кортикостероидные препараты продленного действия (дипроспан и его аналоги), вводятся непосредственно в фасцию для остановки воспалительного процесса;
- антибиотики при наличии гнойного воспаления или при инфекционной природе заболевания.
При наличии сопутствующих заболеваний, назначаются средства для их лечения, например, препараты для нормализации кровотока, противоподагрические средства и т.п. Подбором конкретных лекарств, их дозировки и режима приема занимается только врач.
Физиотерапия
Физиотерапия направлена на улучшение кровоснабжения и регенерации тканей, а также на усиление действия лекарственных средств. Для этого используется:
- электрофорез: введение препаратов в толщу тканей с помощью электрического тока;
- сонофорез: обработка тканей ультразвуковыми волнами, улучшающими проникновение лекарственных средств;
- ультразвуковая терапия: прогрев тканей и снижение воспалительных реакций с помощью ультразвуковых волн;
- грязевые и минеральные ванны.
Ударно-волновая терапия
Ударно-волновая терапия – это один из наиболее эффективных методов лечения пяточной шпоры на ранних стадиях развития. Методика основана на воздействии ультразвуковых волн определенной частоты, которая способствует:
- разрушению отложений кальция;
- уменьшению воспаления и отечности;
- активации регенерации тканей.
При небольшом размере пяточной шпоры методика позволяет избавиться от нее полностью, а в запущенных случаях тормозит или останавливает ее рост.
Лазерное воздействие
Прогревание глубоких слоев тканей лазером способствует улучшению кровотока в них. В результате повышается качество снабжения клеток кислородом и питательными веществами, активируются обменные процессы и восстановление пораженных тканей.
Рентгенотерапия
Эта методика лечения пяточной шпоры подходит только для людей моложе 40 лет и используется крайне редко, если другие способы не приносят эффекта. На область поражения воздействуют рентгеновскими лучами в определенной дозировке. В результате достигается стойкое купирование болевого синдрома и улучшение состояния.
Хирургическое лечение
Все предыдущие методики направлены на снятие боли и воспаления, а также улучшение состояния пациента. Правильно подобранный комплекс методик помогает затормозить процесс роста шпоры или даже полностью остановить его, но он не позволяет избавиться от него полностью. Исключение составляет ударно-волновая терапия, но она разрушает лишь совсем маленькие наросты.
Избавиться от крупной пяточной шпоры можно только хирургическим путем. При выборе классического варианта операции хирург разрезает фасцию полностью и сразу удаляет костный выступ. При полном пересечении тканей у пациента значительно меняется анатомия стопы и походка, что становится поводом для назначения группы инвалидности.
Более современной и щадящей методикой является радиочастотная микротенотомия. Суть операции заключается в устранении поврежденных тканей с помощью радиочастотных волн.
В интернете и популярной литературе можно найти большое количество домашних методик лечения пяточной шпоры с помощью трав и самодельных компрессов. Использовать их без предварительного согласования с врачом категорически запрещено. В лучшем случае состояние пациента останется без изменений, в худшем – возникнут осложнения, например, ожоги.
Лечение пяточной шпоры
Применение простых методов лечения, таких как щажение конечности, охлаждение, физиотерапия, позволяет добиться улучшения более чем у 90% пациентов с подошвенным фасцитом.
Снижение или полный отказ от нагрузок (бег, длительная ходьба и т.д.), которые провоцируют боль – первый шаг в лечении болезни.
Использование льда (бутылки с охлажденной водой) – достаточно эффективная процедура, которая, будучи выполненной 3 – 4 раза в сутки по 10 – 15 минут, позволяет значительно снизить боль и отек.
Нестероидные противовоспалительные средства эффективно уменьшают воспаление и боль, однако применение этих препаратов должно быть обязательно согласовано с врачом.
Упражнения, направленные на тренировку икроножных мышц и растягивание подошвенной фасции – один из наилучших способов уменьшить боль, которая при фасциите обусловлена в немалой степени напряжением мышц голени и стопы. Рассмотрим некоторые из них.
 |
| Упражнения при пяточной шпоре |
-
Упражнение на растяжение икроножных мышц.
Встав недалеко от стены, обопритесь на нее руками, слегка наклонившись вперед. Здоровая нога выставлена вперед, колено согнуто. Колено больной ноги выпрямлено. Затем, контролируя напряжение в мышцах, не отрывая пятку от пола, постарайтесь коснуться стенки бедром выставленной вперед ноги. Удерживайте такое положение в течение 10 секунд. Отдохните, после чего повторите это упражнение 20 раз для каждой ноги. Запомните: во время выполнения упражнения икроножные мышцы должно «тянуть» достаточно сильно.
-
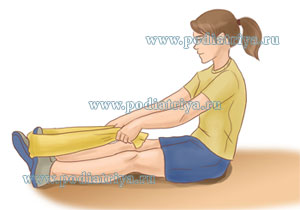
Упражнение для растягивания подошвенной фасции.
Сядьте. Положите ногу на ногу так, чтобы больная нога находилась сверху здоровой. Возьмитесь за пальцы стопы на больной ноге, и медленно потяните их на себя, контролируя прилагаемые усилия. Если же это трудно для вас, облегчите себе задачу, использця полотенце. Растягивайте фасцию в течение 10 секунд по 20 раз для каждой стопы. Лучше всего это упражнение выполнять утром перед физической нагрузкой на ноги.
Инъекции кортикостероидов. Кортикостероиды – гормональные препараты – обладают выраженным противовоспалительным действием. Инъекции данных препаратов может проводить только врач, так как неправильное применение их может привести к повреждению фасции, что в дальнейшем спровоцирует плоскостопие и хронический болевой синдром.
Специально подобранная обувь с толстой подошвой снимает часть нагрузки со стопы и позволяет уменьшить боль при ходьбе и стоянии на ногах. Во время ходьбы пятки ударяют о поверхность, что вызывает выраженное напряжение в соединительнотканной фасции и ее микроскопические повреждения. Мягкая обувь, ортопедические вставки или подкладки под пятки из силикона – недорогое и практичное решение этой проблемы.
Во время сна ступни чаще всего расслаблены. Расслабляется и подошвенная фасция, ее натяжение ослабевает. На фоне воспалительного процесса, происходящего в подошвенной фасции, наступает ее укорочение. Это может стать причиной утренней боли в пятках. Применение во время сна специальных шин, которые удерживают стопу в положении тыльного сгибания, а подошвенную фасцию в состоянии натяжения, несмотря на возможные неудобства, весьма эффективно.
Кроме упражнений на растягивание икроножных мышц и подошвенной фасции, уже упомянутых выше, применяются и различные методы физиотерапии, в частности, массаж, локальное охлаждение и другие специализированные процедуры.
Экстракорпоральная ударно-волновая терапия (ЭУВТ) заключается в воздействии на ткань подошвенной фасции высокоэнергетических импульсов, стимулирующих регенеративные процессы в ней.
также можно прочитать: Как правильно выбрать беговые кроссовки?
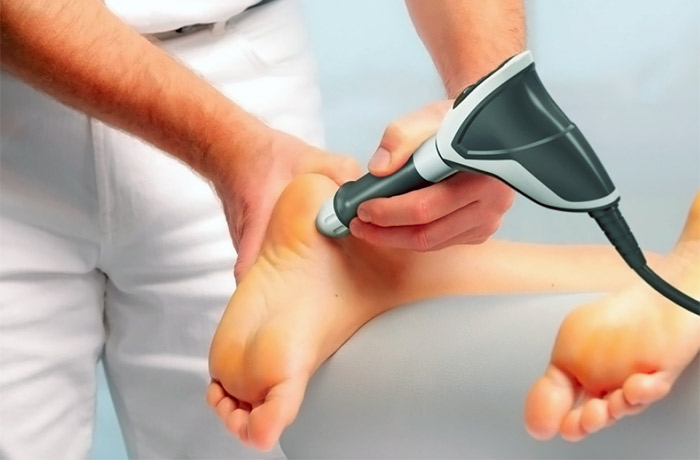
При сложной клинической картине показаны лечение ультразвуком, низкоинтенсивная лазерная терапия, рентгенотерапия. Иногда местно вводят кортикостероиды — дипроспан, флостерон.
Если подошвенный фасцит осложнен пяточной шпорой больших размеров, назначается ударно-волновая терапия. Метод основан на воздействии на пораженную область звуковых волн нужной частоты, генерируемых специальным аппаратом. В результате такого воздействия наросты разрушаются, начинается процесс восстановления прилегающих тканей. Правильно назначенное физио лечение, поможет разрушить рубцовую ткань и восстанавливать нормальные паттерны движения.
Грамотно подобранная ортопедическая обувь с поддержкой голеностопа может помочь устранить симптомы за короткий промежуток времени, но это не является лечением. Боль может снова вернуться.
Долгосрочное и добросовестное растяжение в сочетании с укреплением мышц и связок в ногах излечит корень проблемы.
Фасцииты: общая информация
Фасциитом называется воспаление фасции – оболочки из соединительной ткани, в которой, как в футляре, размещаются мышцы.
Рис. 1. Фасция в структуре мышечной ткани
Поражаться могут как поверхностные, подкожные, так и глубокие фасции. Поверхностные расположены на волосистой части головы, ладонях, подошвах стоп, глубокие окружают отдельные крупные мышцы или целые их группы.
Рис. 2. Фасциальная система
В зависимости от того, где локализуется патологический процесс, каков его характер, различают фасциит:
- плантарный (подошвенный);
- некротизирующий (некротический);
- диффузный эозинофильный (ДЭФ) или синдром Шульмана;
- паранеопластический;
- пальмарный (ладонный).
Подошвенный фасциит поражает почти 15% всех людей. Чаще всего болеют женщины старше 45 лет. Заболевание распространено среди лиц, деятельность которых сопряжена с продолжительными статическими нагрузками: танцоров, продавцов, легкоатлетов, врачей и т.д. Некротический фасциит встречается немного реже. Он представляет собой тяжелое инфекционное осложнение после травм. Остальные формы еще менее распространены.
Как определить плоскостопие, какой врач проводит диагностику
Прежде всего, важны симптомы плоскостопия (у детей или взрослых), которые включают:
- боль в ногах;
- быстрое утомление ног, особенно в узкой обуви или на каблуках;
- боль в области сводов и пяток;
- отеки в нижней части стопы;
- затруднение и дискомфорт при стоянии;
- боль в коленях, бедрах и пояснице;
- деформация первых пальцев с формированием «косточек» по внутренней поверхности стоп;
- невозможность оторвать пятки от земли.
Кроме того, обувь снашивается с внутренней стороны, сильно деформируется. Все эти жалобы – повод для посещения ортопеда и диагностики плоскостопия.
Для выявления плоскостопия врач попросит встать на пальцы ног и опуститься на пол, посмотрит, касается ли ступня земли. Если врач заметит, что дуги нет или она слабо выражена, он порекомендует следующие тесты:
- Рентгенологическое исследование: рентген позволяет получить изображения костей и суставов стопы. Это также помогает выявить деформации суставов.
- Ультразвуковое сканирование: если врач подозревает какие-либо аномалии в сухожилиях, он порекомендует ультразвуковое сканирование. Это метод визуализации, при котором звуковые волны используются для создания изображений и визуализации поврежденного сухожилия.
- КТ: обследование с помощью компьютерной томографии помогает обнаружить травмы или переломы стопы и лодыжки. Он обеспечивает гораздо более подробные рентгеновские изображения, чем стандартный рентген при плоскостопии.
- МРТ: магнитно-резонансная томография дает более подробные изображения, чем ультразвуковое сканирование и компьютерная томография. В процедуре используются радиоволны и магнитные поля для получения изображений внутренних структур.
Другие домашние средства
Ряд других домашних средств может помочь уменьшить воспаление и боль при подошвенном фасциите:
Лед
Когда впервые появляется боль, необходим покой травмированной ноге в течение нескольких дней. Положите лед на 20 минут , чтобы уменьшить воспаление. Обмотайте ногу, чтобы уменьшить отек. Поднимите эту область, положив ногу на несколько подушек. Это может быть особенно полезно, когда человек спит.
НПВС
Нестероидные противовоспалительные средства (НПВС), такие как ибупрофен, помогают облегчить боль и воспаление. Некоторые люди считают, что несколько недель лечения НПВС улучшают их симптомы.
Стельки для обуви обеспечивают дополнительную поддержку свода стопы. Стельки уменьшат нагрузку на подошвенную фасцию и могут быть особенно полезны для людей, которые проводят большую часть дня на ногах. Мягкие поддерживающие арочные стельки могут также подойти.
Массаж
Некоторые люди считают, что массаж помогает при симптомах. Массируйте свод стопы вокруг поврежденного участка. Если окружающие мышцы стали напряженными из-за боли, массируйте их также. Некоторые люди находят облегчение, массируя свод стопы ледяной бутылкой.
Если растяжки, упражнения и домашние средства не помогают, врач может порекомендовать медицинское лечение. Однако операция требуется редко.
Врач может предложить следующее:
- лечебная физкультура;
- инъекции кортизона;
- экстракорпоральная ударно-волновая терапия;
- мануальная терапия или акупунктура.
Эффекты ударно-волновой терапии
Широкое распространение метода обусловлено не только возможностью гибкой настройки оборудования, но и обширным перечнем эффектов, которые отмечаются после проведения процедуры. Среди них можно отметить:
Уменьшение боли. Достигается за счет снижения мышечного напряжения и уменьшения концентрации фосфора, который является медиатором боли.
Ускорение процессов заживления. После курса ударно-волновой терапии активируются процессы синтеза коллагена, улучшается микроциркуляция и питание тканей, усиливается приток кислорода.
Улучшение подвижности суставов. Ударные волны способствуют разрушению окаменелых фибробластов, которые снижают объем движений в суставах.
Устранение воспаления. В развитии воспаления важную роль играют тучные клетки, которые выделяют вещества, обладающие противовоспалительным эффектом. При воздействии ударными волнами происходит активация тучных клеток, соответственно, действие, которое они оказывают, усиливается.
В ходе экспериментов было установлено, что ударно-волновая терапия способствует образованию новых сосудов за счет стимуляции синтеза специфических биологически активных молекул (eNOS, VEGF, PCNA).