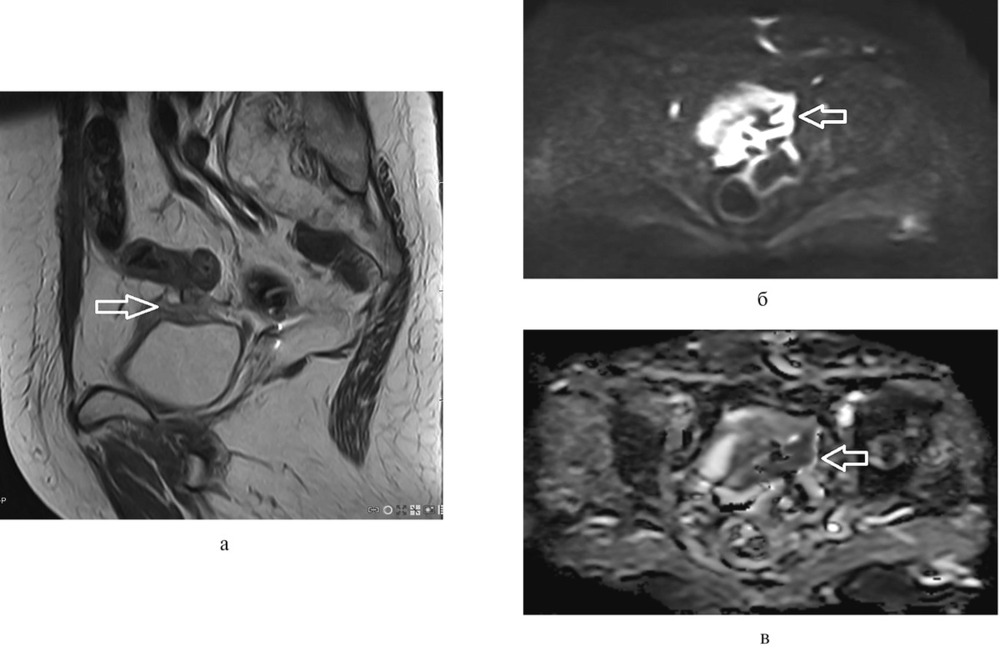
Рак яичников: выжить и пережить
Содержание:
- Почему возникает рак яичников и как снизить вероятность его наступления?
- Причины и факторы риска аденокарциномы яичников
- Диагностика синдрома истощения яичников
- Лечение распространенного и рецидивирующего рака яичников
- Основные симптомы
- Наши врачи
- Методы диагностики
- О лечении рака яичников
- Профилактика
- Наши услуги
- Комплексное лечение рака яичников в онкологической больнице Дократес
- Опухоль левого яичника бывает:
- Показания и противопоказания к удалению кисты яичника
- Профилактика
- Что провоцирует / Причины Рака яичников:
- Методики лечения
- Причины возникновения рака яичников
Почему возникает рак яичников и как снизить вероятность его наступления?
Точно на этот вопрос ответить невозможно, однако медики установили, что рак яичников — патология, характерная для развитых стран, где исключением является лишь Япония.
Главными факторами, которые провоцируют рак яичников, ученые считают гормональные сбои и наследственную предрасположенность: если женские раки (яичника или молочной железы) встречаются у близких пациентки по женской линии (матери, тети или сестер), то вероятность их передачи по наследству увеличивается на 50%. Как правило, эти наследственные патологии связаны с мутацией в генах BRCA1 или BRCA2. «Поломка» в этих генах бывает связана с ранним началом и поздним завершением менструального цикла, беременностью после 35 лет, малым количеством беременностей, проблемами с лактацией, бесплодием, перенесенным паротитом («свинкой»). А вот применение оральных контрацептивов уменьшает вероятность рака яичников.
Причины и факторы риска аденокарциномы яичников
Причины развития аденокарциномы яичника четко не определены. В настоящее время разговор ведется на уровне гипотез и определения факторов риска. Существуют как минимум три гипотезы, объясняющие развитие тех или иных форм аденокарциномы яичников:
Гиперэстрогения — высокое содержание эстрогенов (женских половых гормонов) в первой фазе менструального цикла. Данное состояние в целом повышает вероятность злокачественной трансформации тканей, чувствительных к данному гормону, в том числе и ткани яичников. Увеличение риска развития аденокарциномы возникает при ожирении (жировая ткань обладает собственной эстрогенной активностью), длительном приеме гормональной терапии при лечении патологии климакса, а также при лечении бесплодия (стимуляция суперовуляции в протоколе ЭКО).
Длительный репродуктивный период с непрерывной овуляцией. Гормональные процессы во время овуляции способствуют изменениям клеток стромы яичников, что создает условия для повреждения ДНК и экспрессии онкогенов.
Факторы риска:
- Раннее начало менструации — раньше 11-12 лет.
- Поздняя менопауза.
- Отсутствие родов в анамнезе.
- Отказ от кормления грудью.
- Ранние первые роды (младше 20 лет).
- Поздние первые роды (старше 35 лет).
Существуют исследования, подтверждающие, что непрерывный прием оральных контрацептивов в течение 5 лет снижает риск развития аденокарциномы яичников в 2 раза, за счет подавления овуляции. Вместе с тем, не рекомендуется применять данный метод контрацепции только с этой целью.
Генетическая предрасположенность
Раньше генетической предрасположенности отводилась ключевая роль в развитии аденокарциномы яичников, но на сегодня доказано, что на ее долю приходится около 10% всех случаев злокачественных новообразований данного органа.
До 90% наследственных аденокарцином яичников развивается из-за мутаций генов BRCA1 и/или BRCA2. Например, при наличии мутации в гене BRCA1, каждая вторая женщина рискует заболеть аденокарциномой яичника в возрасте старше 50 лет. В некоторых странах таким пациенткам предлагают превентивные операции по удалению яичников по достижению данного возраста.
Большинство врачей на постсоветском пространстве придерживаются другой тактики, рекомендуя более частое и тщательное обследование у гинеколога. Узнать о наличии таких мутаций можно с помощью специальных молекулярно-генетических анализов.
В целом, наличие в семье родственниц первой линии, заболевших аденокарциномой яичников, в той или иной мере увеличивает риски развития данной патологии:
- Если заболела одна родственница (бабушка, мать или сестра) риск увеличивается в 2-3 раза по сравнению с общей популяцией.
- Если рак яичников диагностирован у 2 родственниц — риск составляет 15%.
Помимо вышеперечисленного, вероятность развития аденокарциномы яичника повышается при следующих факторах риска:
- Возраст старше 50-60 лет.
- Наличие в анамнезе рака молочной железы.
- Эндометриоз.
- Воспаление яичников.
- Доброкачественные опухоли яичников.
- Диабет.
- Малоподвижный образ жизни.
- Длительное воздействие канцерогенов.
- Патология щитовидной железы.
- Миома матки.
- Гиперплазия эндометрия.
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Диагностика синдрома истощения яичников
Первоначально врач проводит осмотр пациентки, собирает сведения о начале и протекании у нее менструальных циклов, времени, в которое были замечены первые признаки дисфункции яичников. Как правило, женщины, страдающие СИЯ не имеют заметных органических повреждений, их телосложение нормальное, без патологических особенностей. Однако они выглядят старше своих лет, у них наблюдаются признаки раннего старения организма – седина, морщины, тусклый цвет кожи и т. д. В первичной диагностике СИЯ имеет большое значение имевшиеся случаи воздействия негативных внешних факторов (токсичных веществ, радиации и т. д.), а также наличие у родственниц пациентки проблем с репродуктивной функцией.
Для выявления этого патологического состояния женщина проходит комплексное медицинское обследование, включающее следующие тесты:
- Гинекологическое обследование выявляет аномально низкое выделение вагинальной смазки и эффект «зрачка» (наличие слизи из цервикального канала на влагалищной части шейки матки), а бимануальная пальпация – недоразвитость матки относительно возрастной нормы;
- УЗИ яичников и других органов малого таза позволяет определить генитальный инфантилизм, сокращение размеров матки, однородную структуру миометрия, гипорофию эндометрия и половых желез;
- Метросальпингография – контрастное рентгенологическое обследование маточной полости и труб с контрастирования выявляет истончение эндометрия, фиброзную атрофию железистой ткани яичников и отсутствие фолликулов;
- С помощью диагностической лапароскопии врач определяет наличие изменений в половых железах и берет образцы их тканей для гистологического исследования;
- Анализ крови на гормоны позволяет выявить повышенную концентрацию гонадотропинов, резкое снижение женских половых гормонов (эстрогенов и прогестерона);
- Денситометрическое исследование направлено на оценку плотности костной ткани и эффективность терапии остеопороза;
- Электроэнцефалография обнаруживает функциональные нарушения в работе гипоталамо-гипофизарной системы, поддающиеся медикаментозной терапии.
- Компьютерная и магнитно-резонансная томография используются для выявления органических патологий головного мозга, которые могут спровоцировать синдром истощения яичников.
При выявлении у женщины других патологий (эндокринных нарушений, метаболических расстройств, аномалий и травм половых органов) врач может назначить дополнительные обследования и консультации у узких специалистов – репродуктолога, эндокринолога и т. д.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Лечение распространенного и рецидивирующего рака яичников
За последние годы лечение распространенного и рецидивирующего рака яичников сильно продвинулось вперед благодаря появлению новых лекарств, называемых ингибитором PARP (поли-АДФ-рибоз-полимераза). В некоторых случаях лекарства могут продлить время отсутвия прогрессирования заболевания. Хотя это относительно новая форма лечения, некоторые виды рака яичников уже можно лечить как хронические заболевания. Ожидается, что в ближайшие годы ингибиторы PARP значительно повлияют на прогноз лечения рака яичников в положительную сторону.
Механизм действия ингибиторов PARP основан на вмешательстве в репарацию ДНК раковых клеток. Лучше всего этот метод работает у пациентов с мутацией гена BRCA1 или BRCA2.
Основные симптомы
Клиническая симптоматика крайне разнообразна. На ранне стадии заболевания симптомы обычно не проявляются. Резкий приступ боли появляется, когда перекручивается ножка опухоли либо разрывается ее капсула.
При прогрессировании заболевания опухолевые клетки проникают за пределы женских половых желез. У пациенток появляется быстрая утомляемость, мышечная слабость, исчезает аппетит, появляются различные нарушения ЖКТ-функций, затрудняется мочеиспускание и пр.
На III-IV стадиях затрудняется дыхание, появляются сердечно-сосудистые нарушения, ноги сильно отекают, поражается печень, кости, высок риск тромбозов. При проникновении опухолевых клеток в брюшину развивается асцит.
При гранулезоклеточной онкопатологии половых желез у женщин климактерического периода появляются менструации. У подростков с этой же формой рака яичников ускоряется половое созревание. При аденобластоме пропадают маточные кровотечения, появляется чрезмерное оволосение, меняется фигура.
Для успешного лечения рака яичника необходимо своевременно выявить опухоль, то есть вовремя обратиться к врачу-гинекологу.
Наши врачи
Улятовская Лариса Николаевна
Врач-гинеколог, кандидат медицинских наук
Стаж 40 лет
Записаться на прием
Запорожцев Дмитрий Анатольевич
Врач-гинеколог, заведующий отделением гинекологии, кандидат медицинских наук, врач высшей категории
Стаж 31 год
Записаться на прием
Шульженко Светлана Сергеевна
Врач — гинеколог, врач высшей категории
Стаж 32 года
Записаться на прием
Пузырев Алексей Николаевич
Врач-гинеколог, врач высшей категории
Стаж 42 года
Записаться на прием
Фофанова Ирина Юрьевна
Врач — гинеколог, кандидат медицинских наук
Стаж 37 лет
Записаться на прием
Шульга Наталья Валериевна
Врач-гинеколог, врач высшей категории
Стаж 41 год
Записаться на прием
Кардава Инна Васильевна
Врач акушер-гинеколог, УЗИ
Стаж 15 лет
Записаться на прием
Ярочкина Марина Игоревна
Врач-гинеколог, врач высшей категории
Стаж 41 год
Записаться на прием
Методы диагностики
- Гинекологический осмотр.
- Трансвагинальное УЗИ, и , маммография.
- Тест на онкомаркер СА-125.
- Диагностическая лапароскопия, взятие биопсии.
О лечении рака яичников
На выбор методов лечения влияет разновидность опухоли яичников, наличие метастазов, восприимчивость раковых клеток к воздействию ионизирующего излучения и медикаментозных средств. Роль играет возраст пациентки, наличие сопутствующих заболеваний. Классическая схема лечения включает хирургическое вмешательство, лучевую терапию и комплексную химиотерапию.
На I либо II стадиях показана операция, в ходе которой удаляют матку с придатками, а также большой сальник.
На III-IV стадиях в процессе операции стараются убрать все опухолевые разрастания, чтобы повысить эффективность химиотерапии. Когда хирургическое вмешательство невозможно, решается вопрос о других способах лечения.
Комплексная химиотерапия может быть самостоятельным методом лечения рака яичников, проводиться до оперативного вмешательства либо после. Современные лекарства способны остановить развитие рака, подавить размножение и распространение злокачественных клеток. Радиотерапия малоэффективна в лечении опухолей половых желез.
Профилактика
Предотвратить развитие онкопатологий помогают систематические осмотры, с целью обнаружить тревожные симптомы на самых ранних стадиях. Кроме того, профилактика направлена на исключение группы негативных факторов, способствующих развитию раковых клеток.
Наши услуги
| Название услуги | Цена в рублях |
|---|---|
| МР томография малого таза | 7 000 |
| Прием врача-акушера-гинеколога с ультразвуковым исследованием (первичный) | 4 200 |
| Эндоскопическое удаление придатков матки | 95 000 — 125 000 |
- Бесплодие эндокринное
- Полипы матки
Комплексное лечение рака яичников в онкологической больнице Дократес
В нашу команду входит ряд врачей-специалистов, в том числе онкологи, рентгенологи, гинекологи, хирурги, специалисты по ядерной медицине, радиологи и патологи – опытные специалисты по лечению рака. Многопрофильная команда по уходу предлагает индивидуально подобранную и комплексную диагностику и лечение пациентов с раком яичников и доступ к новейшим лекарствам.
В Дократес мы лечим пациентов в соответствии с последними международными протоколами и также предлагаем возможность принять участие в клинических испытаниях лекарств. Клиника предоставляет услуги поддержки, такие как физиотерапия и консультации сексолога.
Специалистами в области гинекологической онкологии выступают доктор Илкка Райсанен и доктор Йоханна Мяенпяя.
Опухоль левого яичника бывает:
- герминогенная (эмбрионально-клеточная опухоль);
- эпителиальная (образование опухоли происходит в эпителии яичника);
- гормональноактивная (стромальная опухоль, вырабатывающая гормоны, образовывается в тканях, составляющих основу яичника).
В основной своей массе опухоль левого яичника любой группы изначально доброкачественная. Лечение доброкачественной опухоли может осуществляться как медикаментозным способом, так и оперативным. В свою очередь оба способа приводят к полному излечению, зачастую даже с сохранением детородной функции. Но даже при условиях гистологически доброкачественной структуры опухоли, течение заболевания может быть злокачественным (скоротечный рост новообразования, метастазирование).
Злокачественная опухоль яичника может быть первичной и вторичной. Первичная злокачественная опухоль яичника поражает непосредственно яичник, но наиболее встречаемая по отношению к злокачественным новообразованиям всё-таки вторичная. Вторичная злокачественная опухоль яичника развивается в серозных и муцинозных цистаденомах.
Также нередко встречается метастатическая злокачественная опухоль яичников (Крукенберга). Метастазирование в яичники происходит лимфогенным, имплантационным или гематогенным путём из первичного очага (например: молочная железа, матка, кишечник).
Показания и противопоказания к удалению кисты яичника
Профилактика
1. Проходите ежегодное обследование у гинеколога
На данный момент не существует точного метода диагностики ранних стадий рака яичников. Поэтому многие специалисты настоятельно рекомендуют ежегодно проходить ректальное и вагинальное обследование органов малого таза. Специалисту следует знать Вашу историю болезни и факторы риска, которым Вы можете быть подвержены. Если у Вашей семьи были случаи заболевания раком яичников или молочных желез, поговорите об этом с доктором.
2
Обратите внимание на генетическое обследование. Если врач полагает, что пациент может находитЬся в группе повышенного риска возникновения рака яичников (с учетом ряда факторов), он может назначить консультацию у генетика, который проведет анализы на наличие генетических мутаций
Некоторые генные мутации могут увеличить риск развития онкологических заболеваний яичников и груди, но лишь небольшой процент рака яичников вызван наследственными мутациями генов.
Если врач полагает, что пациент может находитЬся в группе повышенного риска возникновения рака яичников (с учетом ряда факторов), он может назначить консультацию у генетика, который проведет анализы на наличие генетических мутаций. Некоторые генные мутации могут увеличить риск развития онкологических заболеваний яичников и груди, но лишь небольшой процент рака яичников вызван наследственными мутациями генов.
Гены, которые увеличивают риск возникновения рака яичников, называются ген рака молочной железы 1 (BRCA1) и ген рака молочной железы 2 (BRCA2). Генные мутации, связанные с синдромом Линча, также могут увеличить риск возникновения рака яичников. Если у женщины обнаружены генные мутации, которые могут провести к раку яичников, ей может быть предложена операция по их удалению, чтобы предотвратить развитие заболевания. Безусловно, стоит взвешивать все «за» и «против» подобного решения в каждом случае индивидуально.
3. Избегайте влияния токсинов, например, талька
В целом, результаты исследований, касающихся химического воздействия и риска развития рака яичников, оказались неоднозначными. Некоторые исследования обнаружили, что воздействие талька, химического соединения, который может попасть в яичники через влагалище, матку и фаллопиевы трубы, может в некоторой степени увеличить риск развития рака яичников. Тальк (минерал, содержащий магний, силикон и кислород) часто используется во многих продуктах, которыми пользуются женщины, например, детская присыпка, косметика, гигиенические салфетки, мыло, лосьоны и женские гигиенические средства.
Одно исследование, опубликованное в журнале «Эпидемиология», обнаружило, что воздействие талька на область гениталий увеличивает риск возникновения рака яичников на 33% (подобные результаты не были замечены при воздействии вещества на другие части тела). Перед покупкой любого продукта, содержащего тальк, ищите на упаковке надпись «тальковый порошок» или «косметический тальк». Остановите свой выбор на продуктах, не содержащих тальк, особенно если Вы его используете в области гениталий или таза. Вы также можете попробовать домашние продукты для очищения и защиты кожи, например, пищевую соду, кукурузный крахмал, кокосовое масло, масло ши, оксид цинка без наночастиц и масло витамина Е.
4. Кормите грудью после рождения ребенка
Грудное вскармливание может снизить риск развития рака яичников. Специалисты полагают, что кормление грудью может оказывать положительное воздействие на гормоны в период после беременности, кроме того, это очень полезно и для Вашего малыша.
Некоторые врачи не рекомендуют использовать противозачаточные таблетки постоянно, однако исследования обнаружили, что оральные контрацептивы могут снизить риск развития рака яичников. Гистерэктомия (хирургическое удаление матки, но не яичников) также может снизить риск развития рака яичников на 30%. Однако стоит отметить, что данная операция назначается в исключительных случаях.
5. Ограничьте потребление алкоголя и откажитесь от курения
Исследования обнаружили, что люди, злоупотребляющие алкоголем или курением, чаще страдают различными видами рака по сравнению с теми, кто ограничивает алкоголь и не курит. Женщинам стоит потреблять не более одного бокала алкоголя в день. Чтобы бросить курить, Вы можете обратиться за помощью к врачу, попробовать различные препараты или мобильные приложения, помогающие отказаться от вредных привычек.
Откажитесь от вредных привычек
Что провоцирует / Причины Рака яичников:
В настоящее время причины злокачественных опухолей яичников достоверно не определены. Существуют 3 основные гипотезы. Опухоли яичников возникают в условиях гиперактивности гипоталамо-гипофизарной системы, результатом чего становится хроническая гиперэстрогения. Эстрогены непосредственно не приводят к опухолевой трансформации клетки, но создают условия, при которых повышается вероятность возникновения рака в эстрогенчувствительных тканях. Другая гипотеза основана на представлениях о «непрекращающейся овуляции» (раннее менархе, поздняя менопауза, малое число беременностей, укорочение лактации). Постоянные овуляции приводят к повреждению эпителия коркового слоя яичника, что в свою очередь увеличивает вероятность возникновения аберрантных повреждений ДНК с одновременной инактивацией опухольсупрессирующих генов. Согласно генетической гипотезе к категории лиц высокого риска относятся члены семей с аутосомально-доминантным раком молочной железы и яичников.
По данным мировой литературы, наследственные формы рака яичников обнаруживают только у 5-10% больных. Успехи генной инженерии позволили выявить ряд онкогенов, экспрессия которых ассоциирована с семейными формами рака яичников.
Найдено три отдельных генотипа, обуславливающих развитие рака яичников. Первый проявляется сочетанием рака яичников и легких, второй — изолированным раком яичников, а третий составляет семейный раковый синдром Линча второго типа и характеризуется неполипозным раком толстой и прямой кишки, раком эндометрия и яичников. В отличие от этих синдромов, которые проявляются в 50% случаев, женщина, у которой имеется в семье один случай рака яичников имеет риск заболевания 4-5%, а при двух случаях заболевания — около 7%.
Существует зависимость между частотой опухолей различных морфологических типов и возрастом пациенток. Пик заболеваемости раком яичников отмечается между 60 и 70 годами. В последнее время этот пик сдвинулся на 10 лет назад.
Беременность понижает риск развития рака яичников, его значение находится в обратной зависимости от количества перенесенных беременностей. Считается, что это связано с пролиферацией эндометрия: чем больше беременностей, тем меньше количество пролифераций (во время беременности и кормления грудью нет менструаций,а следовательно и эндометрий не пролифирирует). Бесплодие, как доказано в ходе эпидемиологических исследований, повышает риск развития рака яичников. Лекарства, стимулирующие овуляцию (такие, как кломифен) также способствуют увеличению риска в два-три раза при приеме в течение более 12 менструальных циклов. Женщины, употребляющие оральные контрацептивы, имеют пониженный уровень заболеваемости раком яичников. В ходе исследования, проведенного ВОЗ, было установлено, что существует следующая связь между длительностью приема оральных контрацептивов и заболеваемостью раком яичников: 5 лет приема препаратов этой группы уменьшают риск возникновения заболевания на 25%. Перевязка маточных труб и гистерэктомия могут также понизить уровень заболеваемости раком яичников.
Факторы окружающей среды также влияют на заболеваемость раком яичников. Выявлено, что страны с высокоразвитой индустрией имеют наибольший уровень заболеваемости, хотя определенной прямой зависимости уровня заболеваемости от длительности контакта с промышленными онкогенными веществами не отмечено. Также не обнаружено существенной связи рака яичников с табакокурением или злоупотреблением кофе; при этом алкоголь немного повышает риск развития рака яичников. Протективными свойствами, по данным ряда исследований, являются прием микронутриентов (в частности, В-каротина или продуктов, богатых каротиноидами), а также такой элемент, как селен. Определенная роль отводится конституциональным факторам: ряд ученых сообщает, что риск развития рака яичников у женщин негроидной расы примерно в среднем в2,5 раза ниже, чем у европиоидов.
Методики лечения
1. Малоинвазивная хирургия предраковых состояний и ранних форм рака
При начальных формах злокачественных опухолей яичников, матки и шейки матки нашими специалистами выполняются:
- Конизация шейки матки.
- Ампутация шейки матки (ножевая, радиоволновая). Такая операция проводится при начальных формах рака шейки матки (in situ, микроинвазивный рак — IA1 стадия) у молодых пациенток, желающих сохранить репродуктивную функцию.
- Гистерорезектоскопическая абляция эндометрия применяется преимущественно у пациенток с атипической гиперплазией эндометрия и с тяжелой сопутствующей патологией, исключающее выполнение полостных или лапароскопических операций.
- Резекции яичников, овариоэктомии, аднексэктомии.
- Органосохраняющие операции у больных со злокачественными опухолями яичников.
- Лапароскопическая транспозиция яичников как этап комплексного лечения перед проведением лучевой терапии у женщин репродуктивного возраста, желающих иметь детей в дальнейшем.
По радикальности и объему удаляемых тканей лапароскопическая хирургия не уступает традиционным операциям, выполненным путем лапаротомии.
2. Лапаротомная и лапароскопическая хирургия на любых стадиях рака
- экстирпации матки — при начальных формах рака шейки матки и эндометрия;
- расширенная экстирпация матки с транспозицией яичников;
- расширенная экстирпация матки с придатками, тазовая лимфаденэктомия — при инвазивном раке эндометрия.
Лапароскопическая хирургия занимает очень важное место в лечении онкологических заболеваний женской половой сферы благодаря таким преимуществам, как малая травматичность, небольшие сроки реабилитации, отличный косметический эффект
3. Консервативные методы лечения
В дополнение к хирургическими методам лечения, на базе стационарного отделения активно проводится химиотерапевтическое лечение злокачественных опухолей яичников, шейки и тела матки с применением современных химиотерапевтических препаратов, а также гормонотерапия начального рака тела матки и атипической гиперплазии.

Причины возникновения рака яичников
К сожалению причины возникновения рака яичников точно не известны, мы можем лишь выделить факторы, повышающие риск возникновения этого заболевания, среди них:
- Возраст свыше 55 лет.
- Гормональная заместительная терапия, проводимая после менопаузы (хотя влияние этого фактора не значительное).
- Бесплодие.
- Рак груди или толстой кишки в истории болезни пациента.
- Наличие в ближайших родственниц (дочь, мать) с раком яичников, особенно если болеют или болели две и более родственниц. Также с повышенным риском рака яичников ассоциированы наличие рака груди, эндометрия и толстой кишки в семейной истории болезни.
- Мутации генов BRCA1 или BRCA 2.
- Прием некоторых лекарств от бесплодия;
- Избыточный вес (хотя влияние этого фактора невелико).