Опасные симптомы во время беременности
Содержание:
- Опасен ли перелет на ранних сроках беременности?
- Что делать
- Осложнения
- Простуда на раннем сроке беременности: последствия
- Подтверждение диагноза. Дифференциальная диагностика
- Витамины и минералы во втором триместре беременности
- Рекомендации будущим матерям
- Физиологические изменения
- Влияние табака (никотина)
- Увеличение веса, отеки
- Лечение СЗРП
- Лечение и профилактика
- Первый триместр
- Чего стоит избегать в середине беременности?
- Существуют ли опасные периоды во время беременности?
- Угрозы 3-го триместра
- Как себя вести в критические сроки
- Заключение
Опасен ли перелет на ранних сроках беременности?
Родить за границей или отдохнуть на море в преддверии посещения роддома – перспектива заманчивая, но не безопасная, ведь придется летать.

Мнение врачей (риски здоровья)
Начиная с третьего триместра, врачи рекомендуют воздержаться от авиаперелетов. Результатом выброса во время полёта определенных гормонов может привести к преждевременным родам.
Страдает ребенок:
- Рождается маловесным.
- Не развиты легкие.
- Не может сделать вдох.
- Обвитие пуповины.
- Неправильное предлежание плода.
Страдает женщина:
Может открыться кровотечение.
Мнение авиакомпаний
Начиная с 34-й недели все авиакомпании стараются не принимать на борт беременных. Но не все из них, покупая билет, признаются в том, что находятся в интересном положении.
Бортпроводницы проходят специальную подготовку по принятию родов в экстренных условиях. Несмотря на полученные теоретические знания, не все стюардессы могут оказать необходимую помощь.
Ведь у них недостаточно опыта и нет медицинского образования. Остается уповать на Бога и надеяться на присутствие на борту врача или другого медработника.
Врач на борту – это скорее исключение, поэтому стюардессам приходиться подробно изучать иллюстрированную инструкцию.
Бортпроводники должны сделать все возможное для обеспечения безопасности пассажиров. Экипаж постарается посадить самолёт, но незапланированная посадка может отрицательно сказаться на планах остальных пассажиров.

Мнение юристов (страховые риски)
О рисках, связанных с преждевременными родами в результате перелетов предупреждают и страховые компании. Специализированные услуги в другой стране могут обойтись в круглую сумму.
Если у мамы есть туристический полис, который покрывает риски осложнения беременности, то все расходы покроет страховая компания. Но в России обычно не страхуют людей с повышенным риском, а беременность – это повышенный риск.
Что делать
Чтобы исключить риски и миновать угрозу, важно придерживаться общих рекомендаций, помимо основных от врача:
- Планировать беременность.
- Исключить алкоголь и никотин.
- В рационе не должно быть вредных продуктов (ограничить острое, копчёное, пряное, солёное и жареное), больше витаминов и овощей.
- Прогулки на свежем воздухе не менее одного часа в день.
- Лёгкая гимнастка, некоторые разрешённые упражнения из йоги.
- Своевременное посещение женской консультации, осмотр врачей и сдача анализов.
- Избегать стрессовых ситуаций.
- Укреплять иммунитет и принимать витаминные комплексы для беременных (по назначению доктора).
Выносить и родить ребёнка – не просто. Это сложный период, требующей большой концентрации сил, тщательного ухода за здоровьем и соблюдений всех рекомендаций врача.
Осложнения
Все перечисленные угрожаемые состояния 2-го триместра беременности способствуют развитию следующих осложнений:
- фетоплацентарная недостаточность;
- отставание в развитии амниона и хориона;
- усугубление анемии при предлежании плаценты и угрозе прерывания;
- внутриутробная задержка развития плода;
- анемия способствует возникновению угрозе прерывания и низкой плацентации;
- хроническая гипоксия плода;
- самопроизвольное прерывание беременности;
- аномалии родовых сил;
- осложненное течение послеродового периода;
- анемия увеличивает риск возникновения гестозов в 1,5 раза;
- неправильное положение и предлежание плода при предлежании плаценты.
Простуда на раннем сроке беременности: последствия
Будущие мамы задаются вопросом, опасна ли простуда на ранних сроках беременности? – Да, так как беременные входят в группу риска по неблагоприятному течению респираторных инфекций, среди которых наиболее опасен грипп. Их приходится чаще по сравнению с другими женщинами госпитализировать из-за тяжёлых осложнений со стороны органов дыхания. Наиболее часто женщины попадают в больницу во втором или третьем триместрах. Пессимистичные прогнозы медиков как правило приходятся на третий наиболее критичный период. Важными факторами риска, приводящими к госпитализации, является обострение бронхиальной астмы, повышенная масса тела, сахарный диабет. Если мать болеет гриппом, возрастает риск смерти младенца. Течение гриппа в третьем триместре иногда является показанием для родоразрешения путем операции кесарева сечения. При тяжёлом и среднетяжёлом состоянии пациентки, на сроке до 12 недель рекомендуется прерывание беременности, что сопряжено с большим риском и вероятными осложнениями.
Почему простуда в начале беременности может вызвать осложнения
В первые три месяца зародыш, эмбрион, плод особенно чувствителен к воздействию повреждающих факторов. Рост плода требует от матери все большей адаптации, и если у женщины есть какие–либо заболевания, включая скрыто-протекающие, то могут возникать осложнения. Во время вынашивания ребенка увеличивается нагрузка на сердечно-сосудистую систему, увеличивается масса тела, могут смещаться органы, пережимаются крупные сосуды и т.д. Любые заболевание повышают нагрузку в этот непростой период.
Подтверждение диагноза. Дифференциальная диагностика
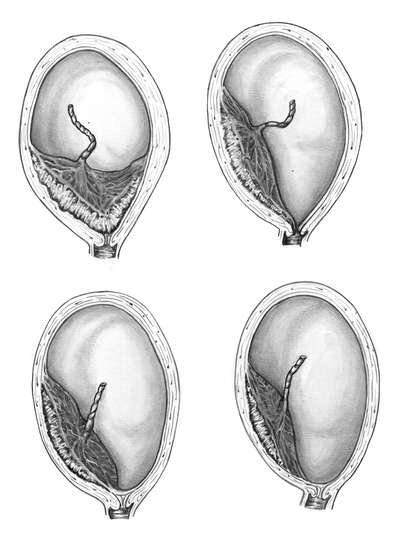
Врач акушер-гинеколог может заподозрить пузырный занос при беременности во время вагинального осмотра. Отличительной особенностью патологии является несоответствие размеров матки гестационному сроку. При пузырном заносе рост матки идёт быстрее, чем при физиологической беременности.
С момента имплантации зародыша в эпителий матки — на 6-7-й день после оплодотворения яйцеклетки, хориальной тканью вырабатывается хорионический гонадотропин. Концентрация ХГЧ в сыворотке крови непрерывно увеличивается до 9-10 недель гестации. Затем, после формирования плаценты, уровень ХГЧ несколько снижается. При многоплодной беременности этот показатель может быть выше прямо пропорционально числу эмбрионов. Однако при молярной беременности уровень гормона многократно превышает норму, что можно подтвердить, выполнив количественный анализ крови.
Если беременность наступила в результате стимуляции овуляции инъекциями ХГЧ, то на малых сроках гестации уровень гормона может быть несколько выше нормы. Концентрацию хорионического гонадотропина также повышает прием синтетических гестагенов. Поэтому во время визита к гинекологу стоит рассказать о приеме этих препаратов во избежание ложной интерпретации результатов.
Основным инструментальным методом, подтверждающим наличие молярной беременности, является УЗИ гениталий. Типичная ультразвуковая картина пузырного заноса представлена множественными гипо- и анэхогенными ячеистыми структурами в полости матки. Размер пузырьков, как правило, составляет 4-7 мм, однако цисты могут увеличиваться до 25 мм в диаметре.
Наряду с кистозным содержимым наблюдается увеличение размеров матки и расширение сосудов миометрия. Обнаружение в матке эмбриона или его частей в присутствии пузырьковых разрастаний говорит о частичном пузырном заносе. Хорион отёчный, локально утолщен. В пользу полного пузырного заноса свидетельствует отсутствие в матке эмбриона. Об отсутствии или гибели эмбриона говорит отсутствие регистрации сердцебиения после 6 недели гестационного срока беременности.
В 15-50 % случаев пузырный занос сочетается с двухсторонними тека-лютеиновыми кистами яичников, что также можно обнаружить во время ультразвукового исследования или вагинального осмотра. Образование кист вызвано высокой концентрацией в крови хорионического гонадотропина.
По своей молекулярной структуре ХГЧ представлен двумя субъединицами: альфа и бета. Альфа-субъединица по химическому строению схожа с лютеинизирующим гормоном, рецепторы к которому располагаются в яичниках. Из-за высокого уровня ХГЧ, вырабатываемого патологической тканью, в яичниках часто образуются лютеиновые кисты.
Деструирующий тип пузырного заноса угрожает повреждением всех слоев маточной стенки, вплоть до перфорации, и распространением метастазов в тазовую клетчатку и соседние органы. По ультразвуковым признакам инвазивная форма молярной беременности трудно отличима от хорионкарциномы — злокачественного перерождения пузырного заноса. При подозрении на прорастание заноса в стенки матки и распространение метастазов, показана компьютерная томография брюшной полости и грудной клетки.
Окончательный диагноз подтверждается гистологическим исследованием и кариотипированием после удаления пузырного заноса.
На диагностическом этапе пузырный занос важно дифференцировать от других состояний. Размеры матки больше предполагаемого срока бывают при многоплодной беременности, многоводии, а также при наличии фиброматозных узлов
Кровянистые влагалищные выделения могут указывать на угрозу прерывания нормальной беременности или самопроизвольный выкидыш, предлежание или отслойку хориона.
Витамины и минералы во втором триместре беременности
Что нужно знать о втором триместре беременности? В этот период плод активно растет и развивается, его организм начинает функционировать самостоятельно. Микронутриентов в пище уже не хватает для двух организмов. Поэтому женщинам в этот период настоятельно рекомендуется прием витаминно-минеральных комплексов. Они помогают обеспечить ребенка необходимыми для роста и развития веществами, а маме — сохранить свое здоровье. Ведь при нехватке каких-либо полезных веществ, они будут «извлекаться» из организма беременной и отдаваться малышу.
Хорошим выбором будет комплекс Прегнон Мама, который учитывает потребности в витаминах и минералах во время беременности. Кроме того, в его состав входит 200 мг омега-3. Особенность комплекса – легкоусвояемые формы полезных веществ. Например, железо содержится в липосомной форме, которая всасывается в несколько раз лучше, чем другие виды железа и потому более эффективна для предупреждения анемии. А фолиевая кислота содержится в форме метилфолата.
Рекомендации будущим матерям
Как вы видите, употребление психоактивных веществ может подвергнуть здоровье ребёнка значительному риску ещё до его рождения.
Какие же мероприятия стоит проводить для того, что бы это влияние снизить до минимума?
1. За месяц до зачатия перестать употреблять спиртные напитки. Примерно столько времени требуется, чтобы вывести из организма алкоголь.2. Проконсультироваться с врачом по поводу лекарственных веществ, которые принимаются будущей матерью. По возможности исключить употребление снотворных и успокоительных средств.3. Расстаться с курением, а также стараться избегать тех мест, где собираются курящие люди.4. Перед зачатием пройти полное обследование здоровья и необходимое лечение. В частности это относится и к зубам. Некоторые лекарства, применяемые при стоматологическом лечении, могут повредить будущему ребёнку. Малышу также может повредить инфекция из больного зуба.
Физиологические изменения
Из-за гормональных изменений, физиологические изменения происходят во всем теле, подготавливая женщину к беременности, родам и грудному вскармливанию. Радикально меняются зрение, вкус и запах.
Изменения волос и ногтей
Многие женщины замечают во время беременности чрезмерное выпадение или, напротив, рост волос и изменение их структуры — чаще утолщение. Могут появляться волосы на лице, руках, ногах и спине. Эти изменения пропадут сразу после рождения ребенка или через несколько месяцев, когда восстановится гормональный фон.Что касается ногтей, они быстрее растут и становятся хрупкими. Сохранить ногти поможет диета с высоким содержанием кальция и витамина Д.
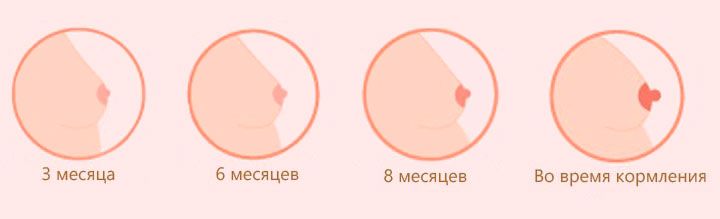
Изменения груди
Грудь беременных женщин претерпевает ряд значительных изменений, готовясь к воспроизводству молока. Гормоны беременности усиливая пигментацию кожи вокруг соска. По мере роста груди повышается ее чувствительность, вены темнеют, а соски увеличиваются. Из-за быстрого роста появляются растяжки.
Во время второго триместра появляются первые капельки молозива — густой, тягучей жидкости. В этот период расширяются молочные протоки, готовясь к производству и молока. У некоторых женщин в груди прощупываются плотные участки, вызванные нарушением проходимости сосудов, — это патология. В этом случае необходимо срочно сделать УЗИ молочных желез и проконсультироваться у гинеколога.
Изменения шейки матки
Вход в матку, называемый шейкой, также подвергается физическим изменениям во время беременности и родов. Ткань шейки матки утолщается, твердеет и становится железистой. В канале формируется толстая слизистая оболочка, защищающая вход. За несколько недель до родов шейка матки слегка смягчается и расширяется под давлением растущего плода. Перед родами шейка значительно расширяется, позволяя ребенку проходить через родовой канал.
Не у всех женщин этот процесс проходит гладко. При патологии — шеечной недостаточности, шейка матки слабая и не может выдерживать плод. Это состояние приводит к выкидышу. Предотвратить проблемы можно, поставив у гинеколога специальное устройство — пессарий, или пройдя операцию по ушиванию шейки.
Проблемы со зрением
У некоторых беременных нарушается зрение. Чаще всего проявляется близорукость. Биологические механизмы этих нарушений не выявлены, но известно, что в 90% все налаживается после родов. Общие изменения зрения во время беременности включают размытость видения и дискомфорт при ношении контактных линз. У некоторых женщин повышается внутриглазное давление.
Изменения вкуса и запаха
Большинство женщин во время беременности предпочитают соленые, кислые и сладкие продукты. Часто повышается чувствительность к различным запахам.
Нарушения вкуса (dysgeusia) чаще всего наблюдается в первом триместре. После родов возможно, напротив, недолгое притупление вкуса. Некоторые женщины также испытывают металлический вкус во рту во время беременности, усугубляющее тошноту, что указывает на дисбаланс питательных веществ. В этом случае нужно обязательно сдать анализы крови на биохимию и содержание микроэлементов.
Влияние табака (никотина)
Курение является, можно сказать, вредной привычкой, принятой обществом или навязываемой ему извне. В последнее время в законодательстве Америки и многих стран Евросоюза значительно ужесточились меры против курильщиков. Им не разрешают курить в общественных местах, платят меньшую заработную плату или вообще отказывают в трудоустройстве. Как следствие, люди в этих странах бросают пагубную привычку курить сигареты. А корпорации — «торговцы смертью», теряющие из-за этого прибыли, стараются найти новые рынки и увеличить сбыт табака в других странах. Не исключением является и Россия.
Для некоторых людей курение является поводом для общения — «уважительной причиной» для отдыха — перекура, когда коллеги выходят на лестницу или ещё куда-нибудь, чтобы поговорить о жизни. Иногда, чтобы не лишаться такого общения, беременные женщины присутствуют во время таких «разговоров за сигаретой» как пассивный участник. Но даже вдыхание дыма сигареты рядом стоящего является очень вредным, а именно:
Осложнения беременности
Вагинальные кровотечения, нарушения кровообращения в зоне плаценты. Выше риск замедленного протекания родов, спонтанных абортов, преждевременных родов — 14% (недоношенные дети) или отслоения плаценты (мертворожденные).
Последствия воздействия на плод
- Замедление роста плода (уменьшенная длина и масса тела при рождении);
- Повышенный риск врождённых аномалий;
- В 2,5 раза увеличена возможность внезапной смерти новорожденного;
- Возможные последствия на дальнейшее развитие ребёнка:
-
-
- задержка умственного и физического развития ребёнка;
- отклонения в поведении ребёнка;
- повышенная предрасположенность к респираторным заболеваниям.
-
Увеличение веса, отеки
Увеличение веса у беременных женщин увеличивает нагрузку на организм при любой физической активности. Дополнительный вес и гравитация (притяжение) замедляют циркуляцию крови и других жидкостей в организме, особенно в нижних конечностях. В результате у беременных женщин жидкость накапливается, вызывая отеки ног, ног, рук и лица.
Обычно отеки появляются во втором триместре, продолжаясь весь третий триместр. Лишняя жидкость составляет до 25% веса беременной. Состояние можно облегчить избегая длительных периодов стояния, отказом от кофеина и соли, увеличивая потребление калия. Врачи предпочитают бороться с этим состоянием, назначая специальные препараты, разрешенные для беременных. Лекарства подбираются на приеме у гинеколога индивидуально, с учетом других осложнений.
Лечение СЗРП
Лечение и профилактика
Предупредить заболевание проще, чем лечить, поэтому профилактика угрозы прерывания, простудных инфекций и токсикоза должна начинаться еще на этапе планирования беременности.
Не позднее 3-х месяцев до зачатия женщине необходимо сделать профилактические прививки от гриппа, поменять режим дня и питания, начать принимать поливитамины и фолиевую кислоту. Кроме того, будущая мать должна обследоваться и пролечить хроническую экстрагенитальную патологию и инфекции, передающиеся половым путем.
Лечение токсикоза
Лечение токсикоза начинается с соблюдения диеты (дробное питание небольшими порциями, исключить острые, жареные и жирные блюда, увеличить количество свежих овощей и фруктов), первый перекус для предотвращения тошноты должен происходить в постели (крекеры, сухофрукты). Беременной следует носить с собой бутылку воды с лимонным соком и фрукты, сухарики или орешки для внеочередного перекуса.
Обязателен полноценный ночной отдых не менее 8 часов и послеобеденный сон, прогулки в лесопарковой зоне, исключение стрессов и любых вредных факторов окружающей среды, в том числе и производственных вредностей.
Из лекарственных препаратов рекомендуется прием хофитола (изготовлен из экстракта полевого артишока), который содержит витамины и инсулин и нормализует обменные процессы. Также показан прием эссенциале (улучшает работу печени), энтеросгеля (энтеросорбента) и церукала (противорвотное средство, назначаемое врачом).
При тяжелой степени токсикоза женщина госпитализируется, и ей назначается инфузионная терапия (питательные вещества, поливитамины и солевые растворы) для предотвращения обезвоживания. По показаниям используют снотворные и успокоительные препараты.
Простудные заболевания в первом триместре беременности следует лечить народными методами (обильное питье травяных и витаминных чаев, ингаляции с лекарственными травами и ароматическими маслами, промывание носа физиологическим раствором и раствором морской соли, обтирание уксусом или водкой для снижения температуры).
Беременная должна помнить, что самостоятельное лечение ОРВИ и гриппа, особенно лекарственными препаратами, опасно для состояния плода. Из жаропонижающих средств допускается только прием парацетамола.
Угроза прерывания лечится только в стационаре, где беременной назначается постельный или полупостельный режим, спазмолитики, препараты прогестерона (утрожестан и дюфастон), успокоительные и лечебно-охранительный режим.
Первый триместр
Первый триместр завершается 13 неделей беременности включительно. Этот период – без преувеличения самый важный этап. Из нескольких клеток вырастает эмбрион, который постепенно превращается в плод. Именно в эти три месяца у ребенка закладываются все органы и системы, формируются конечности, головной мозг, кровообращение, половые органы. Любые негативные воздействия в первом триместре (например, бесконтрольный прием лекарственных препаратов, заболевание ОРВИ или другой вирусной инфекцией, высокий жар и т. д.) могут привести к необратимым последствиям – от патологий развития ребенка до его гибели и отторжения.
Чуть позже, во втором триместре, малыша от токсинов, лекарственных препаратов, принимаемых мамой, будет защищать плацента – это лучший природный барьер, но пока плацента еще только формируется и не функционирует, а значит, ребенок совершенно беззащитен перед многочисленными угрозами извне.
Сам по себе первый триместр – один большой опасный срок. Но в нем, тем не менее, специалисты выделяют три наиболее опасных периода. Самый первый приходится на имплантацию оплодотворенной яйцеклетки в функциональный слой маточного эндометрия. Это происходит примерно через неделю после овуляции, что соответствует 2-3 акушерской неделе беременности.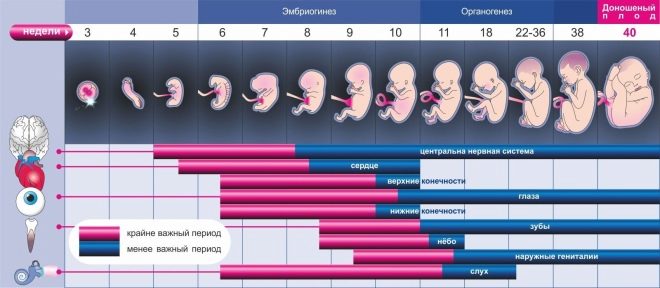
Главный фактор риска на этом сроке – отсутствие имплантации или отторжение плодного яйца в течение нескольких дней после того, как ему все-таки удалось прикрепиться к стенке матки. В большинстве случаев это происходит незаметно для женщины. Просто в срок или с небольшой задержкой приходят очередные месячные, а о том, что беременность была, женщина не догадывается.
Имплантация может завершиться неудачей из-за множества причин, среди которых воздействие токсичных веществ (курение, алкоголь, лекарственные препараты), стрессы и эмоциональные потрясения, гормональные нарушения в организме женщины, врожденные патологии плода, несовместимые с жизнью (естественный отбор), высокий уровень физических нагрузок, которые в этот момент испытывает женщина, а также наличие изменения эндометрия матки (эндометриоз, рубцы на матке после операций).
Довольно часто с имплантацией оплодотворенной яйцеклетки возникают трудности у женщин, которые страдают миомой матки, имеют врожденные или приобретенные анатомические аномалии строения матки, а также у женщин, которые сделали несколько абортов, ведь каждое выскабливание истончает эндометрий.
Второй опасный период в первом триместре – 4-6 неделя беременности. В это время начинается задержка, уже «полосатятся» тесты, но это в том случае, если наступления беременности ждут. Если же женщина не подозревает о своем «интересном положении», то она в этот период находится в ожидании менструации и не всегда заботится о том, чтобы в организм не попадали тот же никотин или алкоголь, а также пара таблеток от головной боли. На этом сроке идет закладка зачатков внутренних органов эмбриона. Риски патологий и аномалий наиболее высоки.
Третий критический период первого триместра – 8-11 неделя беременности. В этот период идет интенсивное формирование плаценты. Могут происходить внезапные «скачки» гормонального фона, которые могут привести к выкидышу. Также этот период считается одним из самых опасных по вероятности замирания развития плода в утробе матери.
Отслойка плаценты
На сегодняшнее время одна из распространенных проблем. В первом триместре заболевание излечивается и, после принятия всех необходимых мер предосторожности, на беременность не повлияет. Больной назначают постельный режим, спазмолитики, лекарства, содержащие железо и кровоостанавливающие препараты
Основной причиной отслойки хориона или плаценты является сокращение матки, так как в плаценте не присутствуют мышечные волокна, и способности к сокращениям у нее нет.
Вторая причина заключается в неполноценном кровообращении и недостаточной выработке гормонов.
При такой патологии, при сохранении беременности, есть вероятность, того, что роды будут проводиться путем кесарева сечения.
Чего стоит избегать в середине беременности?
Во втором триместре беременности особенности состояния женщины предполагают некоторые ограничения и более осторожное поведение в бытовых вопросах
- Не принимайте лекарственные препараты без назначения лечащего врача.
- Не носите тесную, давящую одежду.
- Ни в коем случае не поднимайте вес более 3 кг.
- Если вы занимаетесь силовыми или командными видами спорта, от тренировок придется отказаться. Можно перейти к более щадящим и спокойным занятиям, например, плаванию, пилатесу и т.д.
Именно во втором триместре женщина свыкается со своей новой ролью, «знакомится» с малышом, когда он шевелится, привязывается к нему. Это период светлых чувств и неподдельных эмоций. Сделайте все зависящее от вас, чтобы ваш будущий малыш развивался правильно и родился здоровым!
НЕ ЯВЛЯЕТСЯ РЕКЛАМОЙ. МАТЕРИАЛ ПОДГОТОВЛЕН ПРИ УЧАСТИИЭКСПЕРТОВ.
Существуют ли опасные периоды во время беременности?
Критические периоды беременности действительно существуют. Это такие промежутки времени, в которые ребенок подвергается большей опасности. Обычно это связано с формированием жизненно важных органов и систем, и, если в эти периоды будут воздействовать неблагоприятные факторы, риск возникновения аномалий этих органов особенно высок.
Также в опасные периоды возрастает вероятность самопроизвольного прерывания беременности и выкидыша. Если рассмотреть по триместрам, то в первом — самом опасном и самом насыщенном критическими неделями — чаще всего диагностируют выкидыш, внематочную или замершую беременности, во втором — судороги и гестоз, в третьем — преждевременные роды и отслойку плаценты.
Неблагоприятные факторы, которые могут негативно отразиться на беременности:
- Вредные привычки (курение, употребление алкоголя, наркомания, таксикомания);
- Неправильное питание;
- Дефицит витаминов и полезных веществ (железо, фолиевая кислота);
- Стрессы;
- Чрезмерные физические нагрузки;
- Перегревание, переохлаждение;
- Воспалительные и инфекционные заболевания;
- Воздействие токсических веществ, в том числе — лекарственных препаратов;
- Гормональный сбой;
- Обострение хронических заболеваний.
Кроме этих, учитываются и индивидуальные особенности женщины и обязательно изучается ее «репродуктивное прошлое», в том числе, аборты, выкидыши, ЭКО, появление ребенка путем кесарева сечения, хирургические манипуляции на органах малого таза. При таком анамнезе критические периоды становятся еще более опасными, и за женщиной наблюдают особо внимательно.
Большое значение имеет возраст женщины: больше всего рискуют юные девушки в возрасте до 18 лет и женщины после 35.
Также врачи нередко обращают внимание на психологическое состояние роженицы и даже могут направить на консультацию к психологу. Многие женщины оказываются психологически не готовы к родам: боятся, считают, что не готовы, испытывают давление со стороны родителей или партнера («уже пора»), делают отсылку к прошлому неудачному опыту (выкидыш, замершая беременность), страх потерять привлекательность после родов
Такое психологическое состояние сопоставим с постоянным хроническим стрессом, переживаниями, поэтому автоматически добавляется еще один фактор риска — стресс.
Угрозы 3-го триместра
Заключительный этап беременности сопровождается усиленной нагрузкой на организм женщины. Будущей маме труднее двигаться, наклоняться; походка тяжелеет, самочувствие, как правило, ухудшается. Мало приятного, когда:
- постоянно устаёшь;
- мучаешься одышкой;
- страдаешь бессонницей — из-за выросшего живота трудно отыскать удобную позу для сна, к тому же изводит страх предстоящих родов;
- болят суставы.
Но это не главные опасности. Преждевременные роды — вот чего стоит бояться по-настоящему. Однако разумное поведение будущей мамы, бдительность и своевременное обращение ко врачу в случае тревожных симптомов помогут «дотянуть» беременность до того момента, когда малыш сможет самостоятельно обитать во внешнем мире.
С 28 по 34 неделю беременным требуется соблюдать максимальную осторожность — это последний период повышенного риска для внутриутробного развития плода. В наши дни научились выхаживать недоношенных детей, родившихся на 28 неделе, но опасность потери ребёнка сохраняется и лучше, если тот появится на свет, как говорится, «дозревшим»
Плацентарная недостаточность
Временный орган реагирует на патологические перемены в организме женщины; как результат — плацента перестаёт нормально работать, то есть питать и защищать плод. Нарушается кровоснабжение будущего ребёнка, а значит:
- у плода развивается гипоксия;
- замедляется внутриутробное развитие малыша;
- плацента отслаивается;
- изредка плод замирает в матке (фактически — умирает от удушья).
Случается, плацента преждевременно стареет; «лепёшка» истончается, покрывается крапинками, приобретает волнистую структуру. Работать в полную силу, как прежде, орган уже не в состоянии, что, разумеется, критически опасно для незрелого плода.
К порче временного органа, как правило, приводят:
- инфекции половых путей женщины, последующее заражение плода;
- гестоз;
- наследственные патологии у беременной;
- низкое расположение плаценты;
- сахарный диабет;
- гипертония;
- пиелонефрит;
- врождённые дефекты развития у плода.
При тяжёлой плацентарной недостаточности будущую маму помещают в стационар.
После ЭКО за плацентой нужен особый контроль; процедура искусственного оплодотворения неблагоприятно воздействует на развитие органа, опасность досрочного старения повышается.
Гестоз
Эта патология подстерегает женщин в положении как раз на пороге 3 триместра. Гестоз (другое название — поздний токсикоз) именуют «болезнью теорий»: врачам до сих пор не удаётся точно установить её причины. Тем гестоз и опасен, поскольку появляется внезапно. Болеют исключительно беременные; после родов поздний токсикоз проходит.
Гестоз сопровождается сбоями в кровообращении, поражениями сосудов; дальше — по цепочке нарушается работа важнейших органов, в том числе сердца, почек. Симптомы патологии:
- отёки — сначала на конечностях, потом расползаются по телу;
- рост артериального давления;
- белок в моче;
- мочеиспускание малыми порциями;
- почечная недостаточность;
- неукротимая рвота — 20 и больше раз за день (если болезнь вступает в тяжёлую стадию);
- пелена перед глазами — сигнализирует о нарушении кровообращения в мозге (состояние преэклампсии);
- судороги, обморок (эклампсия — тяжёлая форма гестоза); не исключены отслоение сетчатки, отёк мозга.
В редких случаях будущая мама впадает в кому и умирает.
Осложнения при гестозе несут угрозы для плода, среди которых:
- гипоксия;
- нарушение работы внутренних органов;
- отслойка плаценты;
- асфиксия (удушье) при рождении;
- преждевременные роды;
- гибель в утробе.
Тяжёлый гестоз требует госпитализации; иногда чтобы спасти жизнь матери, беременность прерывают. В других случаях контролируют у женщины:
- давление — измеряют 5–6 раз за день;
- вес — проверяют раз в 4 суток;
- выпитую и выделенную жидкость — ежедневно;
- уровень белка в урине — каждые 2–3 дня;
- режим питания — меньше углеводов, больше белков и витаминов;
- состояние будущего ребёнка — каждый день.
Из лекарств врач выбирает те, что улучшают кровоток в органах малого таза, снижают давление, укрепляют сосуды. Задача медиков — продлить беременность хотя бы до 37 недели, когда уже возможны естественные роды.
Чтобы снизить вероятность позднего токсикоза, ещё в начале беременности:
- бросьте вредные привычки;
- уменьшите физические нагрузки;
- забудьте о стрессах;
- перейдите на правильное питание; забудьте о жареных, солёных, жирных блюдах, копчёностях, шоколаде; контролируйте вес;
- выпивайте ежедневно полтора-два литра воды.
Как себя вести в критические сроки
Опасные периоды не являются факторами риска потери ребенка для абсолютного большинства женщин. На эти сроки по статистике выпадает большее количество самопроизвольных прерываний беременности, что является причиной повышения внимания к себе и своему здоровью в эти моменты. Не следует со страхом ожидать наступления опасных недель, нужно постараться спокойно пережить их, соблюдая следующие врачебные рекомендации:
- отказ от повышенных физических, умственных и эмоциональных нагрузок;
- максимальное снижение уровня стресса и повышения уровня позитивных эмоций;
- половой покой (особенно при наличии прямой врачебной рекомендации);
- полноценный сон;
- выработка способности полноценно расслабляться;
- соблюдение режима дня, питания;
- отказ от перелетов, дальних поездок.
Заключение
Еще раз коротко обобщим, какие ключевые изменения вносит Новый порядок с 2021 года:
- Сокращается число врачебных осмотров женщин при физиологическом течении беременности;
- Изменяются сроки осмотра беременных женщин врачами-специалистами;
- Скрининговых УЗИ будет не три, а два;
- Акушеры-гинекологи будут раньше делать окончательное заключение о возможности вынашивания беременности с учетом состояния женщины и плода;
- Увеличен объем медицинской документации, которую должен будет заполнять врач;
- Скорректированы стандарты оснащения медицинских организаций/структурных подразделений
И другие.
Обновление порядков оказания медицинской помощи по профилям – закономерный и необходимый процесс. Старый порядок оказания медицинской помощи по профилю «акушерство и гинекология» вступил в силу в мае 2013 года. Длительное время до этого он находился в стадии разработки и согласования. Соответственно, стандарты и требования, содержащиеся в этом порядке, последние годы стремительно устаревали.
Безусловно, некоторые требования Нового порядка могут вызывать споры в профессиональном сообществе. Например, так ли необходима расширенная медицинская документация? Тем не менее, Новый порядок уже содержит положения, которые приведут к необходимости тратить больше времени на оформление медицинских форм, а значит медицинские организации и специалисты должны быть готовы к практической реализации этих и других положений Нового порядка в 2021 году.
Разделы базы знаний
- Общие требования к медицинской деятельности
- Отдельные направления медицинской деятельности
- Судебно-медицинская экспертиза
- Фармацевтическое право
- Противоэпидемические меры и иммунопрофилактика
- Медицинское образование и квалиф. требования
- Надзор и контроль в здравоохранении
- Трудовое право
- Обращение медизделий
- Таможенное право
- Уголовное право
- Конфликты между медработниками и пациентами
- Международное право и зарубежные юрисдикции
- Защита конкуренции и антимонопольное право
- Процессуальное право
ПОДПИСАТЬСЯ НА РАССЫЛКУ