Узи органов малого таза (гинекология, урология)
Содержание:
- Этапы подготовки к исследованию
- Ультразвуковое исследование – нужно ли готовиться?
- Способы проведения процедуры
- Сроки проведения УЗИ плода
- Расшифровка УЗИ малого таза: о чем говорят результаты
- Преимущества УЗИ органов малого таза
- Способы проведения УЗИ малого таза
- Ультразвуковое исследование. Суть метода
- УЗИ 3D
- УЗИ малого таза у мужчин
- — А почему возникает непроходимость маточных труб? В чем причина?
- Как подготовиться к ультразвуковому исследованию
- Элементы системы для УЗИ
Этапы подготовки к исследованию
Для проведения УЗИ малого таза датчиком особой подготовки не требуется, но существует несколько обязательных требований:
- В отличие от абдоминального исследования при трансвагинальном анализе пациентка не должна пить жидкость за один-два часа до исследования
- Если она опорожняла мочевой пузырь ранее, чем за час перед анализом, то ей необходимо совершить это ее раз непосредственно перед процедурой
- При повышенном метеоризме больная должна препарат, который поможет нормализовать процессы газообразования в желудочно-кишечном тракте. Она может проконсультироваться по поводу выбора лекарства с врачом
Также врачи рекомендуют использовать подобное исследование в определенные дни цикла в зависимости от того, какой орган и с какой целью нужно продиагностировать:
- В случае профилактического осмотра стоит делать его в первые дни после окончания менструации
- Если есть подозрение на увеличение слоя эндометрия в матке, то во вторую половину цикла
- Когда необходимо проследить за развитием заболевания или продвижением лечения, исследование может проводиться несколько раз за один цикл, в разных его стадиях
- УЗИ проводят срочно, если появилось кровотечение, не являющееся менструальным, независимо от дня цикла
Немаловажно помнить про соблюдение личной гигиены перед исследованием, использовать влажные и иные салфетки
Если планируется проведение УЗИ малого таза двумя датчиками, то стоит обратить внимание на подготовку к абдоминальному исследованию. Сюда входят:
Сюда входят:
- Соблюдение диеты не менее чем за три дня до обследования, чтобы снизить вероятность проявления симптомов метеоризма и вздутия живота
- Последний прием пищи должен закончиться к шести часам вечера накануне анализа
- Рекомендуется сделать клизму после приема пищи
- Если остается риск появления метеоризма, нужно использовать специальные препараты, уменьшающие газообразование
- За час до исследования выпить не менее 400 мл воды
Диета предполагает исключение из рациона ряда продуктов:
- Сладости
- Мучное (хлеб, печенье и другое)
- Бобовые
- Капусту
- Молоко и кисломолочные продукты
- Овощи и фрукты, не прошедшие тепловую обработку
- Кофе и крепкий чай
- Газированные напитки
- Блюда быстрого приготовления
- Жирную пищу (мясо, рыбу, масла)
Можно есть каши, приготовленные на воде, нежирную отварную говядину, птицу и рыбу, твердые сыры. Пить рекомендуется некрепко заваренный слегка подслащенный чай.
Необходимо помнить, что так как перед абдоминальным исследованием требуется выпить жидкость, то до трансвагинального анализа необходимо опорожнить мочевой пузырь.
Ультразвуковое исследование – нужно ли готовиться?
В большинстве случаев процедура проводится без предварительной подготовки: диагностика сердца, органы мошонки, суставов, тимуса, щитовидной железы, мягких тканей, тазобедренных суставов, лимфатических узлов, конечностей, сосудов шеи и головы.
Исключительно натощак необходимо проходить процедуру сканирования брюшной полости, кишечника, брюшного отдела аорты. При этом промежуток между последним приемом пищи должен составлять не менее 6 часов. Поэтому УЗИ рекомендуют проходить утром, пропустив завтрак.
При прохождении процедуры для мочевой системы, предстательной железы и органов малого таза требуется наполненность мочевого пузыря для отображения более точных данных. Перед обследованием следует выпить стакан чая или воды.
Ультразвуковое исследование для малышей проводится без полготовки. Если речь идет о новорожденных, то диагностику рекомендуют осуществлять после кормления. Так ребенок будет спокойно спать, что облегчит проводимую процедуру.
Способы проведения процедуры
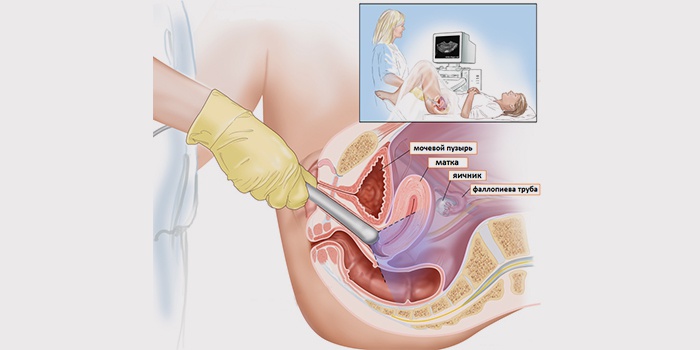
УЗИ малого таза является базовым исследованием при диагностике заболеваний в области гинекологии. При этом проверяется: строение матки (контуры, размеры и структура), размеры яичников, маточные трубы (становятся видны при протекании воспалительных процессов), размеры и строение мочевого пузыря, кровоснабжение мочеполовых органов. Исследование может быть проведено одним из трех способов:
- Трансабдоминально.
Проводится наружным способом через стенку живота, поэтому является наиболее комфортным для девственниц, беременных женщин и пациенток с недостаточно развитыми внешними половыми органами. Способ является недостаточно информативным, так как таким образом некоторые внутренние органы плохо видны, поэтому используется только при осмотре вышеприведенных групп пациенток.
Главное при применении метода – тщательная подготовка к процедуре:
- 2-3 дня перед исследованием необходимо исключить из пищи продукты, из-за которых повышается газообразование: бобовые культуры, газированные напитки, свежие фрукты и так далее (с полным перечнем вас ознакомит врач при записи на обследование).
- В день перед процедурой нужно начать принимать энтеросорбенты.
- Непосредственно перед обследованием необходимо выпить литр чистой воды (для наполнения мочевого пузыря).
- Трансвагинально.
Датчик, с помощью которого генерируется картинка, вводится непосредственно во влагалище, поэтому с таким способом связан некоторый дискомфорт. Однако в настоящее время он является наиболее используемым, так как отличается информативностью и точностью. Данный способ нельзя использовать при осмотре девственниц, в случае же со всеми остальными, какой-либо специальной подготовки не требуется. Главное – опустошить мочевой пузырь непосредственно перед процедурой и использовать энтеросорбенты или клизму при склонности к газообразованию и запоре соответственно.
- Трансректально.
При этом датчик вводится в прямую кишку. Метод достаточно информативный, но очень неприятный, поэтому используется, только если предыдущие два оказались невозможными или данных, полученных от них, оказалось недостаточно. Обязательная подготовка к процедуре – очистка кишечника при помощи клизмы (или другим способом, обязательно проконсультируйтесь с врачом).
Кроме того, при проведении УЗИ необходимо учитывать менструальный цикл (например, образование миомы диагностируется в первой половине цикла).
Сроки проведения УЗИ плода
На каких сроках (триместрах) беременности делают УЗИ — один из основных вопросов, интересующих будущих родителей.
Согласно приказу Министерства здравоохранения Российской Федерации №457 от 28 декабря 2000 года, в обязательное обследование беременных женщин наряду с проведением биохимического скрининга (анализ крови на содержание специфических белков) входит УЗИ, которое проводится на сроке 11-13 недель, а также 2 морфологических УЗИ во втором и третьем триместрах. Всего за период беременности проводится трехкратное скрининговое УЗ-обследование.
Плановые УЗИ плода по неделям беременности делают в следующие сроки:
- скрининг 1 триместра — в 11-13 недель;
- скрининг 2 триместра — в 20-24 недель;
- скрининг 3 триместра — в 32-34 недели.
Дополнительные (внеплановые) УЗ-исследования могут проводиться по рекомендации врача на любом сроке беременности. Это не должно пугать пациентку, поскольку УЗИ не оказывает вредной нагрузки на организм. Повторные процедуры могут назначаться для уточнения диагноза либо, при обнаружении той или иной патологии беременности, для принятия необходимых мер по улучшению состояния здоровья женщины и плода.
Первое УЗИ плода помогает установить точный срок беременности, получить данные о размере и количестве эмбрионов, услышать сердцебиение плода, оценить степень его развития, обнаружить возможные отклонения.
Частота сердечных сокращений, формирование носовой кости, толщина воротниковой области и копчико-теменной размер (КТР) — крайне важные параметры, по которым судят о формировании плода. Существенные отклонения от норм вкупе с соответствующими результатами лабораторных анализов будут указывать на наличие патологии беременности.
Важно! Расшифровкой скрининга должен заниматься профессионал. Только так вы можете быть уверены, что никакая патология беременности не осталась незамеченной
Попытки самостоятельно оценить результаты УЗИ не дадут объективной картины происходящего и лишь добавят тревог в и без того эмоционально сложный для будущих родителей период.
На втором УЗИ при беременности врач-гинеколог проверяет, соответствуют ли размеры плода текущему этапу беременности. Оцениваются длина конечностей ребенка, размеры его головы, внутренних органов, объемы груди и живота и т.д
Не менее важно в этот период проследить, нормально ли развиваются внутренние органы, позвоночник, сердечно-сосудистая система
Также во время УЗИ-скрининга 2 триместра оценивается состояние стенок и шейки матки, придатков, расположение, толщина и структура плаценты, число сосудов в пуповине.
1
УЗИ плода
2
УЗИ плода
3
УЗИ плода
Третье УЗИ плода — ключевое. На этом этапе врач тщательно анализирует соответствие анатомического и функционального состояния плода нормам скрининга для данного периода беременности. Чрезвычайно важным является выявление поздних пороков развития.
Если результаты скрининга 3 триместра показывают некоторую задержку в развитии плода, пациентке назначается дополнительная диагностика (оценка кровотока в сосудах матки, эмбриона и пуповины). Также доктор анализирует состояния системы «матка-плацента-плод»
Пристальное внимание при этом уделяется плаценте — зоне ее прикрепления, степени зрелости и толщине
Определение пола ребенка при третьем плановом скрининге по точности достигает 90%.
Более подробную информацию о пренатальных скринингах вы можете прочитать здесь.
Внеплановые УЗИ при беременности проводятся, если:
- пациентка испытывает боли внизу живота;
- перенесла инфекционное заболевание;
- не ощущает шевеления плода после 20-й недели;
- имеет кровянистые и иные выделения;
- началась преждевременная родовая деятельность;
- появились схватки на сроке 36-40 недель;
- имеются другие осложнения беременности.
Расшифровка УЗИ малого таза: о чем говорят результаты
Расшифровкой полученных данных – они отражаются в протоколе диагностики, оформляемом по специальной форме, — занимается врач, выдавший направление на УЗИ. Только он может с большой долей уверенности сказать о том, имеются ли патологии в обследуемом органе, и сделать вывод о состоянии здоровья пациента. Вот примеры того, что может увидеть специалист при проведении УЗИ малого таза и расшифровке его результатов у женщины.
- Эхогенность однородная. Традиционно несколько уменьшается в размерах у женщин старшего возраста в постсменопаузальный период.
- Отклонена назад – положение ненормальное. Во время беременности может привести к осложнениям.
- Контуры неровные – развивается миома или опухоль, размытые – идет воспалительный процесс (параметрит, эндометрит, гиперплазия эндометрия).
- Размер уменьшен – недоразвитость (инфантилизм) матки, увеличен – признак беременности, миомы, рака, аденомиоза.
Гипоэхогенность – возникает при полипах, миомах, раковых опухолях. У женщин, достигших периода менопаузы, изменение толщины эндометрия может свидетельствовать о начале гиперплазии и рака.В остальное время говорит о наличии воспаления или опухоли.
Таблица расшифровки УЗИ малого таза: нормы и отклонения
| Исследуемый орган | Норма | Признаки патологии |
| Матка | Отклонена вперед, контуры ровные и четкие, форма – грушевидная с длиной – около 40-50 мм, шириной – около 40 мм. | |
| Эндометрий | Структура слизистой оболочки и ее толщина меняются в разные периоды цикла, поэтому данные в каждом конкретном случае соотносятся с нормой, характерной для определенной фазы менструального цикла. | |
| Шейка матки | Длина – 35-40 мм, диаметр канала – 2-3 мм и заполнен жидкостью, переднезадний размер – 25-30 мм. Эхогенность однородная. | Структура изменена, шейка расширена – признаки воспаления, эндометриоза, рака. |
| Яичники | Размеры (в мм): ширина – до 25, длина – до 30, толщина – до 15, объем – 2-8 куб. см. Контур четкий, бугристый из-за наличия растущих фолликулов размером до 6 мм. А в середине цикла и с доминантным фолликулом около 15-25 мм. Эхоструктура в основном однородная, с небольшими участками (в несколько мм) фиброза. | Увеличенный размер и объем, измененные контуры, нарушенная эхоструктура и фиброзы – признак воспалительных процессов (чаще оофорит), поликистоза.Наличие заполненной жидкостью полости – киста. |
| Маточные (фаллопиевые) трубы | Практически не видны и не заметны во время УЗИ. | Визуализация труб во время диагностики – сальпингит (воспаление) или внутриматочная беременность. Расширение труб и скопление в них жидкости – гидросальпинкс. |
| Наличие свободной жидкости | Присутствует в небольшом количестве (не более нескольких мм) только в период после овуляции, т.е. спустя примерно 2 недели после последней менструации. |
Таким образом, УЗ-диагностика органов малого таза у женщин позволяет уже на ранних стадиях выявить наличие и развитие таких серьезных заболеваний, как миома матки; эндометриоз; различные воспаления (аднексит – придатки, эндометрит – слизистая матки и др.); дисфункции в работе яичников, в том числе, приводящие к бесплодию; кисты и опухоли, а также выявить раннюю беременность, проследить за развитием плода и состоянием половых органов после аборта и др.
Что не покажет исследование
Единственным недостатком УЗИ можно назвать лишь то, что путем только одной подобной диагностики врачу трудно будет отличить миому от новообразования. Именно поэтому, выявление любой патологии органов малого таза во время УЗИ — первопричина назначения дополнительного комплексного обследования. Оно может включать проведение всевозможных анализов и диагностик.
Преимущества УЗИ органов малого таза
Сегодня ультразвуковое обследование является основной диагностической процедурой, используемой в гинекологии. Этому способствуют присущие данной методике преимущества:
- Неинвазивность. Абдоминальное УЗИ выполняется без проникновения внутрь организма. Это упрощает проведение самой процедуры, не доставляет дискомфорта и болезненных ощущений обследуемой женщине, а также снижает риск усугубления патологий, если такие имеются. Хотя трансвагинальное и трансректальное УЗИ подразумевает введение датчика внутрь, они осуществляются через естественные пути, что также уменьшает последствия.
- Безопасность. УЗИ органов малого таза является одним из самых безопасных методов исследования. Ультразвук не оказывает никакого разрушительного воздействия на органы и ткани самой женщины, а также на состояние плода (при обследовании беременных. Отсутствие необходимости в разрезах предотвращает риск занесения инфекций.
- Высокая точность. Применение современных средств обработки информации делает УЗИ информативным методом исследования. Оно позволяет определить точное положение, форму, размеры, структуру внутренних органов, выявить наличие в них аномалий, патологических процессов. Получаемая с помощью ультразвука информация переводится в цифровой вид и сохраняется на носителе, благодаря чему всегда доступна для повторного изучения.
- Оперативность. Ультразвуковое обследование в среднем занимает 15-30 минут, еще столько же уходит на изучение и расшифровку полученных данных врачом. Оперативность УЗИ полезна не только тем, что экономит время, но и возможностью проведения срочной диагностики женщинам, находящимся в критическом состоянии.
Все это делает УЗИ информативным, удобным, безопасным и относительно недорогим методом обследования. В современной гинекологии он используется для диагностики заболеваний, при ведении беременности и просто как профилактическая методика предупреждения заболеваний.
Подготовка женщины к УЗИ органов малого таза
Для получения наиболее точных результатов на УЗИ перед процедурой обследуемая должна пройти несложную, но важную подготовку. В основном эти мероприятия относятся к абдоминальному обследованию, чья эффективность больше всего зависит от воздействия различных факторов.
За 5-6 дней до процедуры нужно исключить (или ограничить) из рациона продукты, способствующие повышенному газообразованию — в частности:
- молочную и кисломолочную продукцию;
- овощи и фрукты, не подвергнутые обработке;
- кофе и спиртные напитки;
- жирную пищу;
- бобовые (фасоль, бобы, горох и т. д.).
Для поддержания сил в меню желательно включить следующие разновидности продуктов:
- вареные яйца, омлет;
- сыр твердых сортов;
- нежирное мясо или птицу;
- обычный или травяной чай;
- каши (желательно из цельного зерна или с добавлением клетчатки).
Последний перед процедурой прием пищи должен состояться накануне вечером за 5-6 часов до ее проведения. При повышенном газообразовании женщине назначается прием адсорбирующих препаратов, очищающих кишечник, а также может ставиться клизма.
В день проведения УЗИ употреблять пищу нельзя, однако за полчаса до процедуры нужно выпить стакан воды. Она наполнит мочевой пузырь, тем самым обеспечив более контрастное и отчетливое отображение. Желательно на время обследования облачиться в просторную одежду, которая легко убирается с обследуемой области.
Способы проведения УЗИ малого таза
Их всего 3: абдоминальный, вагинальный и ректальный.
Абдоминальное УЗИ
Это универсальный метод, он подходит мужчинам, женщинам и детям. Обследование проводится через переднюю брюшную стенку. На кожу живота врач наносит специальный гель. Он необходим для хорошего контакта датчика УЗИ с телом. Гель безопасен, он не вызывает аллергических реакций и не оставляет пятен на одежде. Врач водит датчиком по животу, и исследует состояние внутренних органов на экране аппарата УЗИ. При исследовании почек гель наносят на область почек.
При абдоминальном способе исследования врач может попросить пациента прийти на процедуру с полным мочевым пузырем. Это способствует лучшей визуализации изображения.
У абдоминального УЗИ нет строгих противопоказаний. Но если пациент имеет высокий вес и на его животе выраженная жировая прослойка, визуализация органов может быть затруднена. Также провести исследование не получится, если кожа повреждена, на животе есть раны, ожоги.
Трансвагинальное УЗИ
Трансвагинальное УЗИ предназначено только для женщин. Датчик небольшого размера вводится во влагалище. Предварительно на него надевают презерватив. Это наиболее высокоинформативный метод исследования. Датчик находится максимально близко к исследуемым органам и позволяет заметить даже незначительные отклонения.
Противопоказания к трансвагинальному УЗИ:
- наличие девственной плевы;
- воспалительные заболевания влагалища и шейки матки;
- недавно перенесенные гинекологические операции.
Также трансвагинальное исследование не проводят беременным женщинам, если срок беременности свыше 12 недель. В этом случае информативнее будет абдоминальное УЗИ.
Трансректальное УЗИ
Трансректальное УЗИ обычно назначают мужчинам. Доступ к предстательной железе и другим органам малого таза обеспечивается через прямую кишку. Женщине тоже могут назначить такое исследование, если абдоминальное или трансвагинальное УЗИ невозможно провести из-за противопоказаний.
В каких случаях трансректальное УЗИ не проводят:
- внутренний или наружный геморрой в стадии обострения;
- анальные трещины, свищи;
- недавно перенесенные операции на прямой кишки.
Датчик для трансректального УЗИ меньше размеров вагинального датчика. Поэтому дискомфортных ощущений не возникнет.
Ультразвуковое исследование. Суть метода
УЗ-диагностика — это метод исследования размеров, структуры, формы, положения, а также движения органов и тканей с помощью ультразвука в режиме реального времени.
В основе метода лежит способность ультразвуковых волн проходить через различные ткани организма, по-разному отражаясь от структур различной плотности. Эти «отражения» фиксируются чувствительным датчиком и с помощью специального программного обеспечения преобразуются в изображение на мониторе УЗИ-сканера.
Существуют различные виды узи-диагностики. Наиболее часто используются сканирование (то, что традиционно понимается под понятием УЗИ) и доплерография (вид УЗ-диагностики, позволяющий изучать скорость, направление и иные характеристики кровотока).
В продвинутых клиниках сегодня проводится также УЗИ с эластографией — исследование жесткости и эластичности тканей, позволяющее не только обнаруживать новообразования, но и дифференцировать злокачественные от доброкачественных, тем самым снижая число болезненных и небезопасных диагностических пункций (биопсий).
УЗИ 3D
Трехмерное УЗИ (УЗИ 3D) является современной технологией, позволяющий получить объемное изображение изучаемых органов. Благодаря трехмерному УЗИ врач может рассмотреть орган сразу в нескольких плоскостях, получить дополнительные параметры для оценки ситуации. В частности, 3D-УЗИ активно используется для диагностики заболеваний женской половой сферы. Но наиболее часто УЗИ 3D применяется при беременности. Технология 3D позволяет увидеть ребенка еще до рождения. Для врача такое изображение также является более информативным.
Обратившись в АО «Семейный доктор», Вы получаете возможность пройти обследование (в том числе 3D) быстро и в комфортных условиях. В Вашем распоряжении – современное оборудование и штат высококвалифицированных врачей – специалистов по ультразвуковой диагностике. Услуги УЗИ доступны в любой из поликлиник нашей сети.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
УЗИ малого таза у мужчин
УЗИ органов малого таза у мужчин проводится всего в двух случаях:
-
УЗИ семенных пузырьков у мужчины проводится ректальным методом. Данное исследование позволяет проверить резервуары, в которых содержится сперма. Исследование семенных пузырьков – один из анализов при поиске причины бесплодия у мужчины.
-
УЗИ предстательной железы позволяет выявить множество заболеваний у мужчин. Данное исследование так же осуществляется ректально, хотя иногда выполняют УЗИ предстательной железы и через переднюю стенку брюшины, но такой вариант не может показать полной картины. УЗИ предстательной железы исследует размеры, плотность, однородность простаты.
— А почему возникает непроходимость маточных труб? В чем причина?
Причин много. Чаще всего, непроходимость маточных труб связана с воспалительными процессами. К ним приводят аборты, заболевания, передающиеся половым путем.
Гинекологи со мной согласятся, когда мы убеждаем женщину не делать аборт, подумать о будущем своей семьи, о планировании ребенка, нас не слушают, а потом уже поздно: функция труб нарушена, на маточных трубах рубцы. То же самое касается и инфекционных заболеваний.
Не зря мы просим женщин вести себе за правило посещать гинеколога хотя бы раз в полгода. Иногда воспалительный процесс проходит настолько незаметно, что пациентка ничего не чувствует. К примеру, бессимптомно протекает хламидиоз. Пока суть да дело. а микробы уже заполнили маточные трубы, развиваются. Организм, конечно, борется. Но, спустя несколько лет, когда женщины задумывается о планировании ребенка, выясняется «скрытые инфекции» уже оставили свой след в виде непроходимых маточных труб, рубцов. Если бы женщина взяла себе за правило регулярно посещать гинеколога, ущерб, нанесенный организму, можно было бы минимизировать.
Оперативные вмешательства на органах малого таза тоже могут стать причиной непроходимости маточных труб – удаление трубы после внематочной беременности, миомы матки, удаление кист яичников (но это мы можем помочь и предложить альтернативный вариант), даже кесарево сечение и аппендицит.
Непроходимость маточных труб — в чем причина:
-
инфекции передаваемые половым путём (хламидиоз, уреаплазмоз, микоплазмоз, генетальный герпес, вирус папилломы человека, сифилис, гонорея, трихомониаз)
-
полипы матки
-
механические повреждения слизистой матки и маточных труб (при абортах, операциях на маточных трубах)
-
воспаление соседних органов
-
сдавливание трубы извне
-
функциональные расстройства
-
хирургическая перевязка маточных труб
- врожденные дефекты
— Зависит ли непроходимость маточных труб от возраста?
Конечно, нет. У нас есть пациентки, которым в детстве вырезали аппендицит, в 12 лет вместе с трубами, есть те, у которых в 20 лет убрали кисту, есть те, у кого трубы непроходимыми стали после одного аборта, а есть у кого только после 5-6 абортов. Непроходимость маточных труб не зависит от возраста, скорее от образа жизни. Не даром гласит народная мудрость: «Блюсти себя надо смолоду».
— А что делать? Есть симптомы, можно выяснить это заболевание самостоятельно?
Непроходимость маточных труб может проявляться:
-
бесплодием,
-
синдромом тазовых болей
-
альгоменореей (болезненные менструации)
-
белями или
- развитием внематочной беременности
Непроходимость маточных труб выявляют, когда пациенты обращаются за помощью к врачу-репродуктологу и проходят обследование на бесплодие, либо устанавливается внематочная беременность. Диагностировать заболевание можно разными способами – с помощью УЗИ, рентгена или лапароскопии. В МЦРМ «Меркурий» мы выбрали самую щадящую и безболезненную процедуру ЭГСС.
Непроходимость маточных труб, как лечить
-
при функциональных нарушениях прибегают к консервативному лечению, в процессе которого снимается нервное напряжение и восстанавливается гормональный фон
-
частичная непроходимость может быть вылечена операцией лапароскопией
- при полной непроходимости маточных труб единственным эффективным способом познать радость материнства-является экстракорпоральное оплодотворение (ЭКО)
— Посоветуйте, есть ли простые правила для того, чтобы избежать непроходимости маточных труб?
-
Для того, чтобы избежать неприятностей, лучше обязательно после лечения воспаления и инфекций пройти обследование на проходимость маточных труб.
-
Прерывание беременности и гинекологические операции следует делать только при отсутствии какого-либо воспалительного процесса половых органов.
-
При отсутствии постоянного полового партнера методом выбора контрацепции являются презервативы, так как они защищают не только от нежелательной беременности, но и от инфекций.
-
Количество абортов должно быть сведено к минимуму, в крайнем случае, лучше вовремя использовать экстренную контрацепцию.
-
Раз в полгода приходите на прием к гинекологу.
Прописная истина гласит «Лучше предотвратить. Чем лечить!» . Будьте здоровы!
Непроходимые трубы в Тюмени, Ишиме, Тобольске, Сургуте, Нижневартовске, Надыме, Увате, Ханты-Мансийске, Нефтеюганске, Салехарде
Как подготовиться к ультразвуковому исследованию
Подготовка зависит от того, каким методом выполняется УЗИ — трансвагинально (выполняется через влагалище), трансабдоминально (через брюшную стенку) или трансректально (через прямую кишку). О том, каким способом будет проводиться процедура врач-узист должен сказать заранее, потому что только влагалищный метод не требует подготовки.
Подготовка к трансабдоминальному УЗИ:
- не следует употреблять газообразующие продукты Лучше кушать каши, паровые овощи, нежирные рыбу и мясо;
- Если диета не принесла результата, то для избавления от газов можно принять за пару дней до УЗИ активированный уголь;
- утром, в день обследования, завтракать запрещено. Разрешается поужинать накануне вечером и также сделать клизму;
- за час до начала УЗИ пациент выпивает 1,5-2 литров воды, чтобы мочевой пузырь во время исследования был полным.
Подготовка к трансректальному исследованию
Перед ректальным исследованием (примерно за 2-3 часа) нужно сделать клизму. Если будет проведено исследование работы простаты, поиск причин нарушения эрекции и бесплодии мочевой пузырь должен быть полным. Для этого за час до начала УЗИ следует выпить 800-1000 мл воды.
Транвагинальный метод исследования
При влагалищном способе мочевой пузырь наполнять не нужно. Исследование можно выполнить в любой день цикла (за исключением дней менструации), однако результативнее это будет сразу после окончания выделений. Для оценки правильности функционирования яичников, а также, чтобы убедиться в том, что фолликулы созревают, УЗИ может быть назначено в разные дни цикла.
Элементы системы для УЗИ
Генератор ультразвуковых волн
Этот датчик посылает порядка 1000 импульсов ежесекундно. Также его задача заключается в приеме эхосигналов между подачей импульсов.
Ультразвуковой датчик
Датчик выступает в роли трансдюсора или детектора. Он включает в себя сотни преобразователей и линзу, которая позволяет создать фокус на конкретной глубине.
Датчики могут быть электронными или механическими. В первых развертка осуществляется электронным образом, во- вторых — посредством качания или вращения излучателя. Сегодня на смену механике пришла электроника, поэтому шумные механические датчики уже не применяются в современном медицинском оборудовании.
Применяется несколько видов сканирования — секторное, конвексное, линейное (оно же параллельное). Для каждого из них выпускаются соответствующие датчики. Их выбор должен осуществляться в зависимости от органа, его положения и глубины.
- Линейные датчики — работают на частоте от 5 до 15 МГц. Их основной плюс заключается в возможности расположения прямо над органом, который необходимо исследовать. Но картинку он дает недостаточно точную, искаженную с краев. Также стоит отметить низкую глубину сканирования при возможности осмотреть достаточно большую зону. Преимущественно такие датчики используются для обследования сосудов, мышц, суставов, молочных и щитовидной желез.
- Конвексные датчики — работают на частоте от 1,8 до 7,5 МГц. Обладают небольшой длиной, поэтому гарантируют полное или практически полное прилегание. Минусом является то, что ширина изображения немного больше размеров датчика, поэтому врачу необходимо при обследовании учитывать данный факт. Глубина сканирования составляет максимум 25 см. Такой тип датчика нашел широкое использование в исследовании органов, расположенных глубоко.
- Секторные датчики — работают на частоте от 1,5 до 5 МГц. Несоответствие размеров еще больше, чем у конвексных. Позволяют глубоко исследовать организм пациента через небольшой участок тел. Это полезно, например, для диагностики заболеваний сердца.