Маточная и внематочная беременность: в чем их различие
Содержание:
- Причины развития внематочной беременности
- Признаки внематочной беременности
- В чём проблемы такой беременности?
- ДИАГНОСТИКА
- Симптомы внематочной беременности
- Что провоцирует / Причины Внематочной беременности:
- Показывает ли тест внематочную беременность
- РЕДКИЕ ФОРМЫ ВНЕМАТОЧНОЙ БЕРЕМЕННОСТИ
- Мамино здоровье — под угрозой!
- Покажет ли тест внематочную беременность?
- Online-консультации врачей
- Другие заболевания из группы Болезни мочеполовой системы:
- Что может вызвать боль в животе?
- Питание в 3 триместре беременности
- Как проявляется внематочная беременность?
Причины развития внематочной беременности
До сих пор медики не определили однозначную причину внематочной беременности. Однако известна группа риска, в которую могут привести:
- отягощенная наследственность — в роду были случаи внематочной беременности;
- поздний возраст беременной — беременность после 40 лет часто связана с рисками внематочной имплантации эмбриона;
- спайки маточных труб;
- хроническое воспаление органов малого таза — чаще всего состояние связано с инфекциями, передающимися половым путем (хламидии, уреаплазма, микоплазма и т.д.);
- врожденные аномалии анатомического строения маточных труб или матки;
- гормональные расстройства;
- новообразования органов малого таза, в том числе и онкология.
Пациентки, подпадающие под описанные выше категории, должны особенно внимательно относиться к своему здоровью и немедленно реагировать на появление любых подозрительных симптомов.
Признаки внематочной беременности
Пытаясь самостоятельно ответить на вопрос: «Внематочная беременность на каком сроке проявляется?», женщина пытается найти отличительные особенности этого состояния. Однако сделать это довольно сложно.
И все же есть некоторые симптомы внематочной беременности, которые могут побудить вас срочно обратиться к гинекологу на сроке до 5-6 недель:
- задержка беременности;
- болезненное увеличение молочных желез;
- токсикоз первого триместра (сильная тошнота, сопровождающаяся рвотными позывами).
Как определить внематочную беременность?
Если у вас внематочная беременность, симптомы будут указывать на уже случившееся развитие трубного аборта или другие сценарии. Прогрессирующая внематочная беременность, при которой плод развивается на начальных этапах относительно нормально, устанавливается в ходе проведения ультразвукового исследования. Аномальное расположение плодного яйца чаще всего обнаруживают в ходе диагностических мероприятий по выявлению совершенно других патологических состояний.
В чём проблемы такой беременности?
Внематочная беременность до сих пор является одной из самых серьёзных проблем акушерства и гинекологии. Сложность заключается в том, что она диагностируется уже в период развития осложнений и часто не проявляет себя какими-то специфическими признаками. Как правило, выявляемые симптомы внематочной беременности свидетельствуют о внутреннем кровотечении, связанном с повреждением органа. А прерывание такой беременности часто происходит ещё до проведения первого скрининга, из-за чего сложность её диагностики возрастает в разы.
Позднее выявление и несвоевременное назначение лечения — частые причины прогрессирования осложнений, которые могут привести к летальному исходу. Многие женщины не придают значение тревожным признакам, из-за чего обращаются к врачу слишком поздно.
Проблемой является и тенденция к увеличению случаев данной патологии у беременных. Поэтому врачи изучают факторы, приводящие к эктопической беременности, чтобы по возможности предупредить её развитие.
ДИАГНОСТИКА
Ранние стадии внематочной беременности не поддаются диагностике. Это связано с тем, что ее симптомы схожи с обычной беременностью: появляется задержка месячных, нарушение вкусовых ощущений, появляется тошнота, отмечается размягчение матки, в яичнике образуется желтое тело беременности.
Исключение или подтверждение диагноза внематочной беременности производится при помощи УЗИ (выявление в матке плодного яйца, наличие свободной жидкости в брюшной полости, выпячивание в проекции придатков).
Внематочная беременности также диагностируется при помощи β-ХГ теста (определение концентрации хорионического гонадотропина, который продуцируется во время беременности).
Симптомы внематочной беременности
Боль — основной сигнал внематочной беременности. Сначала это терпимые, тянущие боли внизу живота, отдающие в поясницу и прямую кишку. Затем, по мере роста плодного яйца, болевой синдром усиливается, появляются головокружение, тошнота, слабость, рвота.
ВНИМАНИЕ! При подозрении на внематочную беременность необходимо срочно обратиться к врачу. Прием обезболивающих средств ослабит боль, но не решит проблемы и приведет к серьезным последствиям
Обычно, на 6-8 неделе беременности, происходит разрыв маточной трубы, что может привести к инфицированию, кровопотере, а иногда и к состоянию, угрожающему жизни женщины. Предоперационное обследование возможно в срочном порядке — анализы сделает экспресс-лаборатория.
Что провоцирует / Причины Внематочной беременности:
Риск внематочной беременности повышается с возрастом и наиболее высок у женщин 35-44 лет. Особо внимательными к себе должны быть женщины, страдающие хроническими воспалительными заболеваниями, вызванными хламидийной инфекцией, микоплазмой или уреаплазмой, а также те, кто проходил лечение по поводу трубного и гормонального бесплодия. Кроме того, в группу риска входят женщины с эндометриозом, врожденными аномалиями матки и маточных труб, невынашиванием беременности. Использование в качестве контрацепции внутриматочной спирали так же может спровоцировать внематочную беременность.
Внематочная беременность — это опасное состояние возникает, когда оплодотворенная в маточной трубе яйцеклетка не может вовремя попасть в матку.
Главная причина внематочной беременности — закупорка маточной трубы или нарушение ее сокращений.
Это может случиться при:
— воспалительных процессах в половых органах (яичниках и трубах) — например, после аборта;
— врожденной недоразвитости маточных труб;
— гормональных нарушениях;
— опухолях внутренних половых органов.
Показывает ли тест внематочную беременность
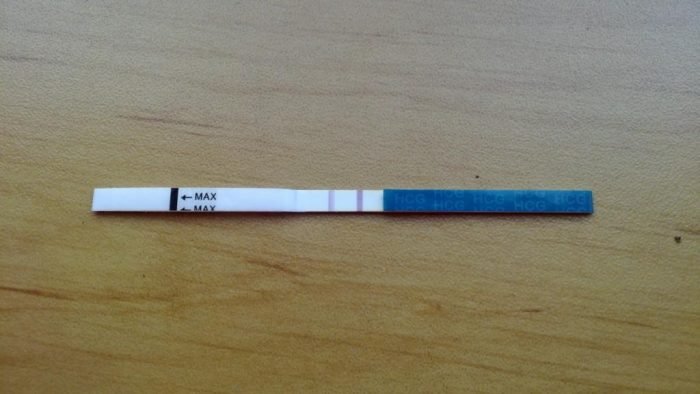
Проводимый дома тест представляется легким и эффективным методом проверки положительного или негативного результата зачатия. Его надо проводить спустя 2 недели после овуляции, но некоторые сверхчувствительные тесты могут показать две полоски еще до задержки. Чаще всего при внематочной беременности результат оказывается положительным. Потому что гормон ХГЧ повышается в организме будущей мамы независимо от расположения плода. Существуют некоторые особенности, которые стоит учитывать при предположении на развитие беременности вне матки.
- Результат «слабоположительный», когда вторая линия не ярко выраженная или электронное устройство указывает на меньший срок по неделям.
- В первый и последующие сутки отсутствия месячных вторая линия на тесте не проявляется ярче или остается светлее основной.
- По окончанию или в период месячных тест на беременность позитивный.
- Негативный результат сразу после позитивного.
На самом раннем сроке тест на беременность чаще всего негативный. Ведь при отклонении гормон ХГЧ начинает проявляться позже, чем при стандартной беременности и в меньшей концентрации. При повышенном риске развития беременности с патологией необходимо дополнительно сдать кровь на анализ ХГЧ. Чтобы узнать соответствует его концентрация предполагаемому сроку. Спустя два дня анализ повторяется, и показатель должен увеличиться в два или более раза. При неправильной динамике роста ХГЧ в крови требуется незамедлительно обратиться к врачу.
РЕДКИЕ ФОРМЫ ВНЕМАТОЧНОЙ БЕРЕМЕННОСТИ
Яичниковая беременностьчаще
развивается вторично, когда оплодотворенное плодное яйцо из трубы
попадает на яичник, но возможно и первичное прикрепление к нему
оплодотворенного плодного яйца. При этом ворсины хориона проникают в
ткань яичника. Амниальная и хориальная оболочки образуют как бы капсулу,
в которой в течение 6-8 нед развивается эмбрион, а затем наступает
разрыв плодовместилища с кровотечением в брюшную полость.
Клиническая
картина прогрессирующей яичниковой беременности не отличается от
таковой при трубной беременности. Чаще в таких случаях думают о трубной
беременности и только при осмотре органов брюшной полости во время
чревосечения или лапароскопии устанавливается точный диагноз. При
яичниковой беременности производят резекцию яичника в пределах здоровой
ткани. Если таковую обнаружить не удается, то яичник удаляют.
Беременность в рудиментарном роге
встречается редко и представляет особую опасность в плане брюшного
кровотечения, что сопряжено с особенностями кровоснабжения рога маточной
артерией.
Клиническая картина прогрессирующей
беременности в добавочном роге мало отличается от клинической картины
маточной беременности. Иногда диагноз трудно установить как при
пальпации, так и при УЗИ. Это объясняется тем, что определить плодное
яйцо в маточном углу или дополнительном роге не всегда возможно. Точный
диагноз устанавливают только при операции, во время которой отсекают
рог.
Брюшная беременность встречается редко.
Ворсины хориона при этом могут прикрепляться к любым внутренним органам:
кишечнику, сальнику и даже печени. Брюшная беременность прерывается на
ранних стадиях, но описаны наблюдения доношенной беременности с
сохранением жизни плода. Диагноз прогрессирующей беременности установить
непросто. Большую помощь оказывает УЗИ, при котором определяется
интактная матка. Разрыв плодовместилища сопровождается кровотечением в
брюшную полость. В случае своевременного установления диагноза
целесообразно произвести сначала эмболизацию соответствующих питающих
плодное яйцо артерий, а затем чревосечение и удаление, как беременности,
так и ворс хориона.
Мамино здоровье — под угрозой!
В организме будущей мамы происходят изменения, направленные на вынашивание беременности. Одновременно создаются предпосылки для развития заболеваний органов брюшной полости.
Что меняется?
Под воздействием гормонов снижается двигательная активность кишечника, протоков желчного пузыря и поджелудочной железы. Содержимое этих органов застаивается.
Несколько подавлена работа иммунной системы — необходимое условие для вынашивания беременности, чтобы мамин организм не отторгал плод.
Застой и сниженный иммунитет способствуют развитию воспаления и размножению условно-патогенных микроорганизмов (постоянно живут в нашем организме, не нанося вреда в обычных условиях).
Где таится опасность?
Вместе с внутренними органами смещается и большой сальник, призванный ограничивать воспаление в брюшной полости. Возникший воспалительный процесс может быстро распространиться на близлежащие органы. Развивается перитонит/воспаление брюшины — тонкой пленки, покрывающей все внутренние органы и стенки брюшной полости.
При смещении внутренних органов месторасположение болей может меняться по сравнению с типичными проявлениями заболеваний.
|
Из-за нехватки времени у докторов, либо в силу каких-то других причин определенные моменты все же остаются не до конца выясненными. Постараемся осветить некоторые вопросы, ответы на которые вас могут интересовать. |
Острый аппендицит — воспаление червеобразного отростка
Аппендикс находится в правой нижней части живота, но с увеличением срока беременности он постепенно смещается в верхние отделы живота.
Заболевание начинается с внезапной и резкой боли в животе, но затем боль становится ноющей и перемещается туда, где находится аппендикс. В положении на правом боку боль усиливается — вследствие давления беременной матки на воспаленный червеобразный отросток.
Часто боль сопровождается тошнотой и рвотой, повышением температуры тела.
При неоказании своевременной медицинской помощи развивается перитонит: температура тела нарастает, боль в животе усиливается, рвота не приносит облечения.
Холецистит — воспаление желчного пузыря
Характерны боли и чувство тяжести справа под ребром. При шевелениях плода боли могут усиливаться.
Часто возникает горечь во рту, изжога, тошнота и/или рвота, отрыжка воздухом, вздутие живота.
При остром холецистите (приступе) боли схваткообразные. Приступ может быть спровоцирован тряской во время езды или погрешностями в питании (употребление жирной, жареной и/или жирной пищи).
При хроническом холецистите боли тупые и ноющие, периодически усиливающиеся и утихающие.
Панкреатит — воспаление поджелудочной железы
Боль располагается в верхней части живота (подложечной области, правом или левом подреберье). Может быть опоясывающей, охватывая не только живот, но область спины. Нередко сопровождается тошнотой/рвотой, нарушением стула (чаще поносом).
Острый панкреатит: боль сильная, резкая схваткообразная или пульсирующая.
Хронический панкреатит: боль ноющая, усиливающаяся при погрешностях в питании.
Цистит — воспаление мочевого пузыря
Острый цистит
Боль режущая, сочетающаяся с учащенным мочеиспусканием и выделением мочи небольшими порциями. Часто возникают ложные позывы на мочеиспускание.
Хронический цистит
Боль тянущая, усиливающаяся при наполнении мочевого пузыря и достигающая наибольшей интенсивности в конце мочеиспускания. Характерна тяжесть внизу живота — прямо над лобком.
|
Вместе с радостным ожиданием немало беспокойства будущей маме может принести неожиданное появление кровянистых выделений из влагалища. И тогда она, не на шутку встревожившись, задает себе вопросы: не опасно ли кровотечение, бежать к доктору на прием или сразу вызвать скорую помощь? |
Пищевые отравления
Вызываются болезнетворными микроорганизмами, попадающими в организм с некачественной пищей, загрязнённой водой или через грязные руки.
Появляются тянущие или схваткообразные боли в животе, обычно располагающиеся вокруг пупка. Нередко они сопровождаются жидким стулом, тошнотой/рвотой, повышением температуры тела.
Что делать?
При любых болях в животе всегда обращаться к врачу!
Для диагностики заболеваний выполняется УЗИ внутренних органов, общие анализы крови и мочи, а также другие исследования в зависимости от беспокоящих симптомов.
Опасные ситуации с болями в животе во время беременности встречаются нечасто, но почти все они несут угрозу для мамы и малыша. Чтобы избежать беды, своевременно обращайтесь к докторам. Даже если тревога окажется ложной, дополнительная консультация не помешает. Лучше перебдеть, чем недобдеть.
педиатр, врач-ординатор детского отделения
Покажет ли тест внематочную беременность?
Тест на беременность — быстрый и эффективный способ подтвердить маточную беременность. А показывает ли внематочная беременность на тесте? Чтобы ответить на этот вопрос разберём принцип работы теста на беременность.
Действие домашних тестов основано на реакции химического реактива с гормоном ХГЧ, выделяемым в организм будущей матери хорионом — оболочкой эмбриона, образованной после имплантации эмбриона в мягкий слой эндометрия. Задача гормона ХГЧ — подавить иммунитет матери, чтобы иммунные клетки не атаковали зародыш, как инородное тело.
Есть две разновидности гормона ХГЧ: альфа и бета. Бета-ХГЧ есть только у беременной. Тесты на беременность реагируют на обе разновидности гормона, поэтому на них при положительном результате появляются две полоски. Если одна полоска окажется бледной или не будет видна, тест показывает внематочную беременность на раннем сроке.
Хорионический гонадотропин начинает продуцироваться на 8-10 день с момента зачатия, когда оплодотворённая яйцеклетка достигает полости матки и прикрепляется к слизистой оболочке. Но повышение ХГЧ до 11 дня есть только у 5% беременных. Повышение количества гормона приходится на 11-12 день, а пик отмечается на 17-21 неделю с момента зачатия. Также отмечается рост объёма выделяемого гормона. Так, средние показатели ХГЧ составляют на 8 день с момента оплодотворения 7 мЕд/мл, на 10 сутки уже 18 мЕд/мл, а на 12-е сутки 45 мЕд/мл. Т.е. в норме концентрация гормона в динамике повышается на 65% каждые 2 дня.
О точном диагнозе говорят только после повторного анализа. Если дополнительный тест внематочной беременности на ранних сроках также указывает на патологию (слишком бледная либо отсутствующая вторая полоска), женщина идёт с ним к гинекологу. Врач берёт анализ крови, потому что концентрация ХГЧ там выше в 2 раза, чем в моче. Слабый рост показателей гормона указывает на внематочную беременность.
Online-консультации врачей
| Консультация инфекциониста |
| Консультация сексолога |
| Консультация общих вопросов |
| Консультация пластического хирурга |
| Консультация аллерголога |
| Консультация педиатра-аллерголога |
| Консультация психолога |
| Консультация ортопеда-травматолога |
| Консультация косметолога |
| Консультация детского невролога |
| Консультация проктолога |
| Консультация детского психолога |
| Консультация сурдолога (аудиолога) |
| Консультация андролога-уролога |
| Консультация педиатра |
Новости медицины
Устройство и принцип работы магнитной мешалки,
26.05.2021
Быстрая доставка лекарств на сервисе mednex.com.ua,
30.04.2021
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Другие заболевания из группы Болезни мочеполовой системы:
| «Острый живот» в гинекологии |
| Альгодисменорея (дисменорея) |
| Альгодисменорея вторичная |
| Аменорея |
| Аменорея гипофизарного генеза |
| Амилоидоз почек |
| Апоплексия яичника |
| Бактериальный вагиноз |
| Бесплодие |
| Вагинальный кандидоз |
| Внутриматочная перегородка |
| Внутриматочные синехии (сращения) |
| Воспалительные заболевания половых органов у женщин |
| Вторичный амилоидоз почек |
| Вторичный острый пиелонефрит |
| Генитальные свищи |
| Генитальный герпес |
| Генитальный туберкулез |
| Гепаторенальный синдром |
| Герминогенные опухоли |
| Гиперпластические процессы эндометрия |
| Гонорея |
| Диабетический гломерулосклероз |
| Дисфункциональные маточные кровотечения |
| Дисфункциональные маточные кровотечения перименопаузального периода |
| Заболевания шейки матки |
| Задержка полового развития у девочек |
| Инородные тела в матке |
| Интерстициальный нефрит |
| Кандидоз влагалища |
| Киста желтого тела |
| Кишечно-генитальные свищи воспалительного генеза |
| Кольпит |
| Миеломная нефропатия |
| Миома матки |
| Мочеполовые свищи |
| Нарушения полового развития девочек |
| Наследственные нефропатии |
| Недержание мочи у женщин |
| Некроз миоматозного узла |
| Неправильные положения половых органов |
| Нефрокальциноз |
| Нефропатия беременных |
| Нефротический синдром |
| Нефротический синдром первичный и вторичный |
| Обостренные урологические заболевания |
| Олигурия и анурия |
| Опухолевидные образования придатков матки |
| Опухоли и опухолевидные образования яичников |
| Опухоли стромы полового тяжа (гормонально-активные) |
| Опущение и выпадение (пролапс) матки и влагалища |
| Острая почечная недостаточность |
| Острый гломерулонефрит |
| Острый гломерулонефрит (ОГН) |
| Острый диффузный гломерулонефрит |
| Острый нефритический синдром |
| Острый пиелонефрит |
| Острый пиелонефрит |
| Отсутствие полового развития у девочек |
| Очаговый нефрит |
| Параовариальные кисты |
| Перекрут ножки опухолей придатков матки |
| Перекрут яичка |
| Пиелонефрит |
| Пиелонефрит |
| подострый гломерунефрит |
| Подострый диффузный гломерулокефрит |
| Подслизистая (субмукозная) миома матки |
| Поликистоз почек |
| Поражение почек при миеломной болезни |
| Поражение почек при подагре |
| Пороки развития половых органов |
| Постгистерэктомический синдром |
| Постменопауза |
| Почечнокаменная болезнь |
| Предменструальный синдром |
| Простая вирильная форма адреногенитального синдрома |
| Прямокишечно-влагалищные свищи травматического генеза |
| Психогенная аменорея |
| Радиационные нефропатии |
| Рак шейки матки |
| Рак эндометрия |
| Рак яичников |
| Реноваскулярная гипертензия |
| Саркома матки |
| Сертоли |
| Синдром истощения яичников |
| Синдром поликистозных яичников |
| Синдром после тотальной овариэктомии |
| Синдром приобретенного иммунодефицита (СПИД) у женщин |
| Синдром резистентных яичников |
| Тератобластома |
| Тератома |
| Травмы половых органов у девочек |
| Трихомониаз |
| Туберкулез мочеполовых органов |
| Урогенитальные инфекции у девочек |
| Урогенитальный хламидиоз |
| Феохромоцитома |
| Хроническая почечная недостаточность |
| Хронический гломерулонефрит |
| Хронический гломерулонефрит (ХГН) |
| Хронический диффузный гломерулонефрит |
| Хронический интерстициальный нефрит |
| Хронический пиелонефрит |
| Хронический пиелонефрит |
| Эндометриоз (эндометриоидная болезнь) |
| Ювенильные маточные кровотечения |
Что может вызвать боль в животе?
Возможные причины болей в верхней части живота в третьем триместре:
Запор и газы
Запор является одной из самых распространенных жалоб во время беременности. В течение первого триместра гормональные сдвиги могут вызвать запор. К третьему триместру матка оказывает давление на кишечник и затрудняет ее работу. Необходимо употреблять в пищу продукты богатые клетчаткой
Прием слабительных также может помочь, но очень важно поговорить с врачом, прежде чем принимать какие-либо лекарства во время беременности
Кислотный рефлюкс
Изжога является распространенным симптомом, наблюдаемая приблизительно у 17-45% женщин во время беременности. Гормон беременности, называемый прогестероном, может вызвать кислотный рефлюкс и изжогу. По мере роста матки давление на пищеварительный тракт может усугубить эту проблему. Многие беременные женщины испытывают кислотный рефлюкс в положении лежа. Боль в верхней части живота может быть связана с кислотным рефлюксом, если боль распространяется вверх по груди к горлу или включает ощущение жжения. Могут помочь препараты против изжоги, употребление небольших порций пищи и выбор менее кислой диеты.
Растяжка кожи
Некоторые беременные женщины сообщают об ощущении растяжения кожи. По мере увеличения матки эти ощущения могут распространяться на верхнюю часть живота. Если кожа зудит, становится стянутой и ощущается боль, причиной может быть растяжение кожи. Снять дискомфорт может помочь мягкий массаж и теплый душ.
Мышечная боль и напряжение
Мышцы живота должны растягиваться, чтобы вместить растущий плод. Давление матки на нижнюю часть тела может влиять на движение женщины, увеличивая вероятность получения травмы. Чувство боли при сгибании или подъеме может означать травму мышц живота или груди. Отдых и растяжение помогут при незначительных травмах. Необходимо обратиться к врачу по поводу травм, которые не проходят самостоятельно.
Заболевания желчного пузыря
Боль в верхней правой части живота, под ребрами или рядом с ними может означать, что есть проблемы с печенью или желчным пузырем. Если есть тошнота или рвота, если боль приходит волнами или приступами, это может быть признаком камней в желчном пузыре. При отсутствии лечения камни в желчном пузыре могут блокировать желчные протоки и вызвать проблемы с печенью. Если камни в желчном пузыре не проходят самостоятельно, врач может рекомендовать удалить желчный пузырь.
Заболевания печени
Гормон, связанный с беременностью, может вызвать состояние, называемое внутрипеченочным холестазом беременности или холестазом. Для большинства женщин первым симптомом является зуд. Некоторые также испытывают боль в верхней части живота, тошноту, рвоту или пожелтение глаз или кожи. Врач должен внимательно наблюдать за здоровьем печени. В некоторых случаях необходимо будет вызвать преждевременные роды, чтобы предотвратить серьезные осложнения, включая печеночную недостаточность и травмы развивающегося ребенка.
Панкреатит
Панкреатит — это воспаление поджелудочной железы. Инфекции, травмы и проблемы с другими органами, включая печень и желчный пузырь, могут вызвать панкреатит. Симптомами панкреатита являются боль в верхней части живота, истощение, тошнота или изменение цвета стула. В зависимости от причины панкреатита женщине может потребоваться госпитализация. В некоторых случаях врач может порекомендовать антибиотики.
Травма селезенки
Боль в верхней части живота, особенно в левой части, может означать, что существует проблема с селезенкой. Удар в живот может привести к ушибу или повреждению селезенки. Инфекции могут привести к разрыву селезенки. Редко, селезенка человека может разорваться без причины. Травмы селезенки вызывают сильную внезапную боль и головокружение.
Схватки
Истинные родовые схватки обычно начинаются в верхней части матки, вызывая ощущение сильного напряжения, которое становится все более болезненным. У женщины, которая чувствует схватки, начинающиеся в верхней части живота, могут начаться роды. Если есть вагинальное кровотечение, необходимо срочно обратится в отделение неотложной помощи.
Питание в 3 триместре беременности
Когда наступает 3 триместр, женщина уже ощущает себя на определенной финишной прямой. Она начинается на 27 неделе и продолжается до самых родов. В третьем триместре происходит финальное созревание плода. Поэтому правильный рацион на этом этапе важен не только для нормального окончания созревания малыша, но и для того, чтобы роды прошли нормально и без осложнений.
На 7 месяце, как и раньше, важно обеспечить снабжение организма нужными ему питательными веществами и витаминами. Последний этап очень важен, так как в этот период завершается формирование плода
К тому же женщине нужно подготовить организм к родам.
Примерно на 28 неделе калорийность рациона в сутки должна увеличиться. В третьем триместре будущей маме необходимо до 3500 килокалорий. При этом количество белка в рационе на последнем месяце нужно уменьшить до 110 г. Жиров же следует потреблять немного больше – около 90 г, и это в основном должны быть растительные жиры. То есть в этот период в целом питание должно быть скорее с вегетарианским уклоном, чем белковое или углеводное.
Примерно на 37 неделе рекомендуется уменьшить количество потребляемых кисломолочных продуктов. Дело в том, что на 9 месяце избыток кальция может привести к отложению солей кальция в черепе малыша. Это, в свою очередь, приводит к ухудшению конфигурации головки, что может затруднить родовую деятельность.
И далее на 30 неделе и после этого, питание должно быть дробным. В этот период матка становится еще больше, а ее давление на внутренние органы – еще ощутимее. При частых небольших перекусах проблем с пищеварением будет намного меньше.
Когда женщина начинает ощущать особую тяжесть в животе – на 32 неделе и даже раньше – ей следует есть не сразу после пробуждения, а примерно через час. Перед отходом ко сну есть тоже не стоит – последний прием пищи не должен быть позже, чем за 2 часа до сна.
Как и раньше, все блюда должны максимально соответствовать принципам здорового питания. Пищу можно варить, тушить, запекать, готовить на пару. Это позволит сохранить в продуктах больше витаминов, которые особенно важны на последних месяцах.
На 33 неделе или немного раньше нужно питаться так, чтобы основой рациона были злаки, фрукты и овощи. Это не только поможет отрегулировать стул, но и существенно облегчит процесс пищеварения.
Что касается питьевого режима, то будущие мамы со склонностью к гестозу должны ограничить количество жидкости так, чтобы ее общее количество не превышало 1 л. С солью в это время женщинам тоже нужно быть очень осторожными – ее суточное количество не должно превышать 5 г. На 35 неделе и позже нужно стараться есть еще менее соленую пищу, так как соль провоцирует отеки.
Примерно на 38 неделе можно начать практиковать разгрузочные дни. Однако это актуально только для тех женщин, которые набрали за период вынашивания малыша избыточный вес. Разгрузочный день можно проводить один раз в неделю или реже
В этот день важно не голодать, а придерживаться принципов монодиеты, потребляя выбранный продукт (творог, яблоки, каши и др.)
Потреблять алкоголь в этот период не рекомендуется. Однако некоторые специалисты все же позволяют женщинам в третьем триместре периодически выпивать не более 50 г качественного сухого вина.
На последних неделях важно потреблять продукты, обогащенные рядом витаминов:
- витамин Е важен для процесса созревания шейки матки;
- витамин Д необходим, так как в последние месяцы у малыша формируются зубы;
- аскорбиновая кислота важна для кровеносной системы ребенка;
- ретинол нужен для развития сетчатки глаз и формирования костей.
Также диета перед родами предусматривает потребление продуктов, обогащенных железом и магнием.
В целом меню в третьем триместре и рацион роженицы являются наиболее жесткими, так как женщине важно избежать чрезмерного набора веса, гестоза и проблем с пищеварением. Умеренное питание рекомендуется практиковать для того, чтобы предотвратить чрезмерный рост веса у малыша, внутриутробную гипоксию и аллергию в будущем
Кроме того, это поможет привести в норму стул и сон женщины, а также облегчить родовой процесс.
Еще одно дополнительное положительное воздействие умеренности в пище – это быстрое возвращение в форму после рождения малыша.
Как проявляется внематочная беременность?
Прогрессирующая форма внематочной беременности.
Диагностировать на раннем сроке внематочную беременность сложно, по причине возникновения в организме изменений, характерных для нормальной беременности. Матка увеличивается и размягчается. Общее состояние женщины удовлетворительное. Присутствуют начальные признаки беременности (изменение аппетита, чувствительности к запахам, тошнота и другие). Иногда женщин беспокоят болевые ощущения внизу живота.
Постепенно волоски хориона прорастают в стенку маточной трубы все глубже. Последняя не может создать подходящих условий и на ранних сроках беременности (4–7 неделя) происходит прерывание. Патологическое состояние переходит в следующую стадию.
Нарушенная форма внематочной беременности
Тут уже появляется симптоматика, которая зависит от степени кровопотери. Состояние больной может быть нормальным, средней тяжести и тяжелым. Характерные признаки внематочной беременности:
- Боли в животе или тазе (100%).
- Задержка менструаций (73%).
- Кровяные выделения из половых органов (71%).
- Тошнота и рвота (75%).
- Увеличение сердцебиения, падение артериального давления, головокружение (60%).
- Увеличение матки и ее придатков с одной стороны (20%).
Для разрыва маточной трубы характерно появление резкой боли (на фоне нормального состояния) на стороне «беременной» трубы с иррадиацией в прямую кишку, ногу. Часто возникаю тенезмы (ошибочные позывы к дефекации или мочеиспусканию). Наблюдается апатия, адинамия, бледность кожных покровов и видимых слизистых оболочек, заторможенность, одышка и холодный пот, по причине кровотечения. Систолическое давление падает ниже 80 мм. рт. ст. Выявляются симптомы раздражения брюшины, что может симулировать абдоминальную патологию.
При трубном аборте происходит отслоение плодного яйца от стенки трубы и изгнание его в брюшную полость. Характерно долгое течение (часто без острых клинических симптомов). При типичной клинике проявляется схваткообразным болевым синдромом в одной из подвздошной области с иррадиацией в задний проход, бедро, крестец. Кровь попадает в брюшную полость небольшими порциями, не вызывая перитонеальные симптомы и анемию.
Если зародыш выходит резко, то иногда сопровождается обильным кровотечением, головокружениями и потерей сознания. Иногда отслоение останавливается, боль перестает беспокоить, но потом возобновляется. Кровь собирается в маточно-прямокишечном пространстве и создает гематому, появляется чувство давления на прямую кишку, симптомы раздражения брюшины.
Выделения имеют мажущий характер, бывают коричневого или бурого цвета. Иногда выходят обрывки децидуальной оболочки (материнская ткань, необходимая для развития и имплантации зародыша).