Какие анализы нужно сдавать при беременности?
Содержание:
- Какие анализы необходимо сдать перед беременностью?
- Что такое гормоны
- Скрининг одного или обоих супругов на носительство наиболее распространенных моногенных заболеваний
- Третий триместр (от 24 недель и до родов)
- Многоводие: виды, симптомы, причины, опасность состояния
- При отклонениях от нормы
- Хромосомные перестройки
- Общее описание
- Анализы при беременности: первый триместр (с 1 до 12 недель)
- Сдать анализы на гормоны при планировании беременности
- Анализ мочи
- Источники
- Высота матки по неделям беременности: нормы и параметры
- Подводим итоги
Какие анализы необходимо сдать перед беременностью?
Чтобы знать, какие анализы сдавать при планировании беременности, советуем прочитать нижеприведенный список.
- Обязательно сдается анализ крови, чтобы узнать или еще раз подтвердить группу крови и ее резус-фактор. Это касается обоих будущих родителей. Если исследование выявит резус-конфликт, то при наступлении беременности врач будет знать о такой проблеме и ее последствиях.
- УЗИ. Если врач не находит никаких отклонений, то его можно не делать. Когда у женщины есть проблемы с овуляцией или месячным, то данное исследование поможет выяснить, в чем причина и устранить ее.
- Также сдают анализы на выявление различных инфекций, которые, впоследствии, могут навредить и матери, и ее будущему ребенку. К таким анализам нужно отнести краснуху, токсоплазмоз, вирусы гепатита, герпеса и цитомегаловирус, различные инфекции, которые передаются половым путем. Если какая-либо инфекция или заболевание обнаруживается у одного из супругов, то второму также нужно сдать подобный анализ.
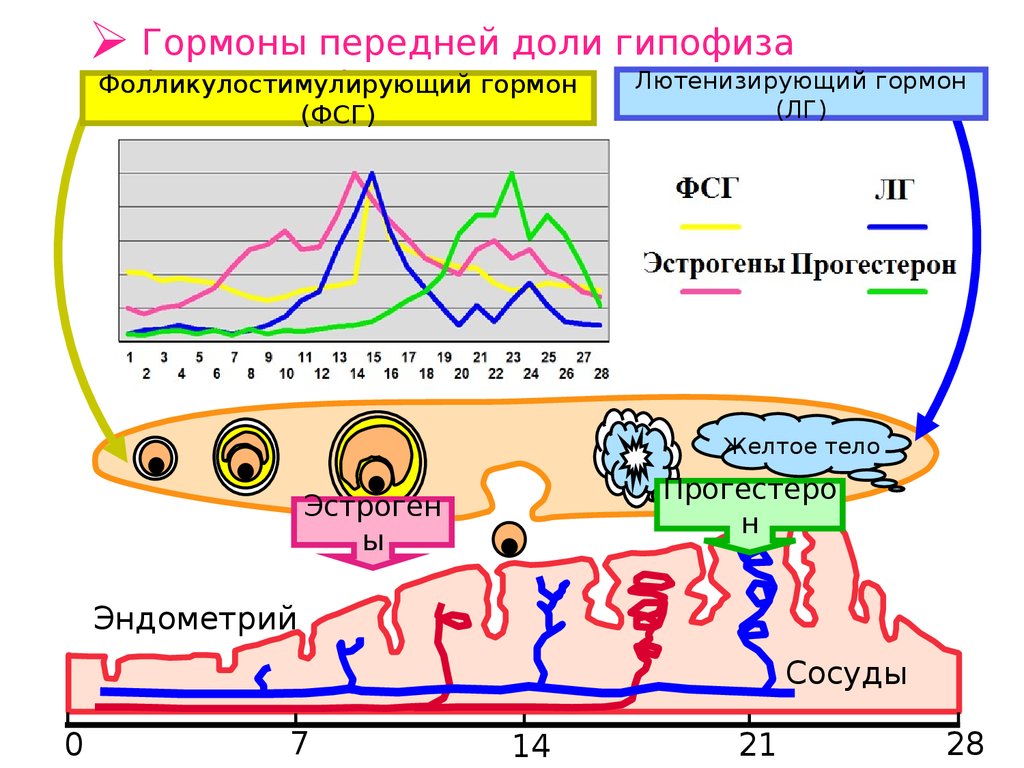
- Необходимыми считаются анализы на гормоны. Его назначают, если женщина имеет нарушения цикла, повышенный или недостаточный вес, постоянные проблемы с кожей, у нее были выкидыши или аборты, а также при длительном сроке планирования беременности.
- Мужчинам следует сдать спермограмму, чтобы оценить качество спермы и другие ее показатели. Часто случается, что именно супруг становится причиной невозможности зачать ребенка. По результатам могут быть назначены другие анализы и лечение.
В любом случае, список необходимых анализов обоим будущим родителям назначит лечащий врач. Он также подскажет, что еще нужно сделать, чтобы, наконец, забеременеть, выносить и родить здорового ребенка.
Что такое гормоны
Любой гормон представляет собой биологически активное вещество, продуцируемое железами внутренней секреции. Содержание гормонов в организме зависит от многих факторов, таких как приемы пищи, стрессовые ситуации, время суток и общее состояние здоровья. При гормональных нарушениях наблюдаются большие проблемы в организме в целом, сопровождающиеся развитием различных заболеваний. Информация об уровне гормонов позволит врачу правильно расценить состояние репродуктивной системы и в случае нарушений своевременно назначит соответствующую терапию. Половые гормоны, вырабатываемые у мужчин, называют андрогенами, а у женщин – эстрогенами.
Скрининг одного или обоих супругов на носительство наиболее распространенных моногенных заболеваний
Этот скрининг можно смело предлагать всем парам. Почему? Все мы — носители хотя бы нескольких аутосомно-рецессивных моногенных заболеваний. Как правило, мы об этом не знаем, так как второй ген из парной хромосомы от другого родителя без поломок, и болезнь себя никак не проявляет. Если же супруги носители одного и того же заболевания, то риск рождения больного ребёнка составляет 25%.
В связи с этим некоторые банки донорских клеток тестируют всех своих доноров на носительство наиболее распространенных в популяции моногенных заболеваний. Очевидно, что скрининг тоже перестраховка, и что риск рождения больного ребёнка низкий (не выше 1 на 1000). Но если вдруг в результате проведения ЭКО с применением донорских клеток или у совершенно здоровой пары родится ребёнок с неизлечимым генетическим заболеванием с тяжелыми проявлениями, то последствия будут плачевны.
Если вы еще сомневаетесь, стоит ли вам проходить это тестирование, исключите хотя бы носительство СМА, спинальной мышечной атрофии! В основную панель включены также нейросенсорная тугоухость, муковисцидоз, фенилкетонурия, адреногенитальный синдром.
Третий триместр (от 24 недель и до родов)
На сроке 24-26 недель беременности назначается очередное плановое УЗИ. Во время этого исследования врач изучает строение тела малыша, смотрит — нет ли врожденных пороков развития внутренних систем организма, определяет пол ребенка, количество и качество околоплодных вод, место прикрепления плаценты и её состояние.
На этом же сроке сдается клинический анализ крови, который показывает уровень гемоглобина в крови, а, следовательно, наличие или отсутствие анемии.
После 30 недель женщина начинает посещать гинеколога каждые две недели. Тогда же врач выдает беременной обменную карту, в которую вписываются результаты всех анализов и обследований. Отныне с этой картой она должна ходить везде, так как роды могут случиться в любой момент, а без обменной карты врачи могут принять рожающую женщину только в специализированный роддом, куда поступают женщины без определенного места жительства, без анализов, иногородние без прописки и т.д.
После 32 недели гинеколог оформляет декретный отпуск, если женщина работает.
В 33-34 недели проводится допплерография – исследование, позволяющее оценить кровоток в сосудах матки, плаценты и основных сосудах ребенка. Современные технологии УЗИ позволяют с высокой точностью найти исследуемый сосуд, оценить характер кровотока и провести допплерометрию — количественную оценку кровотока в области интереса. Исследование позволяет узнать, достаточно ли кислорода и питательных веществ получает ребенок. Если скорость кровотока снижена, то гинеколог может назначить * кардиотокографию (КТГ)**.
С помощью КТГ определяется тонус матки и наличие её сократительной деятельности, двигательная активность ребенка. По двигательной активности оценивается возможная внутриутробная гипоксия плода. Для проведения КТГ беременную укладывают на кушетку, на животе закрепляют ленты с датчиками. В течение 30 – 40 минут показания прибора распечатываются на бумажной ленте или отражаются на мониторе дисплея.
В 35–36 недель повторно сдаются анализ крови на СПИД, сифилис, биохимический анализ крови, мазок из влагалища. Тогда же делается последнее УЗИ, с помощью которого врач оценивает состояние плаценты, рост и вес ребенка, его положение в матке (головное или тазовое предлежание), количество и качество околоплодных вод (многоводие, маловодие, прозрачность вод).
Если результаты обследований в норме, далее беременная женщина должна еженедельно посещать гинеколога и сдавать анализы мочи, ожидая начала родов.
Многоводие: виды, симптомы, причины, опасность состояния
Заключение о многоводии делается специалистом в случае превышения объема жидкости в 1,5-2 литра при нормальном протекании беременности. Обычно многоводие диагностируется в конце второго -начале третьего триместра.
Различают острое многоводие с внезапным увеличением объема вод, которому сопутствуют одышка, чувство тяжести и боли в животе, сильные отеки, и хроническое, при котором количество околоплодной жидкости возрастает постепенно, не ухудшая самочувствия беременной.
Среди причин возникновения многоводия можно выделить следующие:
- наличие сахарного диабета у матери
- в организме матери обнаружен острый или хронический инфекционный процесс
- болезни сердечно-сосудистой системы
- различные аномалии развития плода
- резус-конфликт между матерью и плодом
Ультразвуковое исследование — основной инструмент при диагностике этого состояния. Основным критерием оценки количества амниотической жидкости служит величина вертикального кармана. Если в процессе обследования специалист определил его величину в 8-11 см, это легкая степень многоводия. О средней степени этого состояния можно говорить при величине вертикального кармана от 12 до 15 сантиметров, если же этот показатель достиг 16 см, то ставится заключение о выраженном многоводии.
При ручном осмотре беременной отмечается значительное увеличение окружности живота, а также высоты стояния дна матки. Сама матка находится в тонусе, из-за чего части плода прощупываются с трудом. Отмечается чрезмерная двигательная активность ребенка, тоны сердца прослушиваются нечетко.
Опасность многоводия в том, что большое количество вод сильно растягивает матку, вследствие чего она плохо сокращается во время родов. Это приводит к затяжным родам и возможному возникновению кровотечения в послеродовом периоде. Многоводие может спровоцировать отслойку плаценты и выпадение пуповины, что представляет большую опасность как для матери, так и для будущего ребенка.
Родовая стратегия при многоводии предполагает проведение амниотомии (прокола плодного пузыря) в самом начале родов. Потом околоплодные воды медленно выпускаются через иглу или катетер для уменьшения объема матки и уплотнения ее стенок. После того, как малыш родился, роженице назначаются препараты для стимуляции сокращения мускулатуры матки.
Хроническое многоводие легкой степени практически не отражается на течении беременности, роды обычно проходят в срок и не осложненно. Однако требуется параллельное лечение заболевания, являющегося причиной многоводия.
Выраженное многоводие часто провоцирует преждевременные роды. При наличии симптомов, говорящих о нарушениях кровообращения у будущей мамы с выраженными отеками и тяжелой одышкой, ставится вопрос об искусственном прерывании беременности.
При отклонениях от нормы
Если же по результатам анализов или обследований выявляется какое-либо неблагополучие в состоянии беременной или ребенка, женщину берут под особый контроль. А именно – назначают лекарственные препараты, улучшающие кровоток через плаценту, проводят дополнительные УЗИ и допплерометрию через неделю или две. Два последних обследования проводятся также тогда, когда предполагаемая дата родов (ПДР) наступила, а роды не начинаются.
Однако нервничать и паниковать, что роды задерживаются, не стоит. При каждом визите врач будет оценивать ваше состояние и при необходимости даст направление в роддом.
Хромосомные перестройки
Под хромосомными перестройками понимают процесс, при котором нормальные хромосомы без отклонений и мутаций меняются местами. Наличие хромосомных транслокаций нельзя определить по внешним признакам, но такие люди часто имеют проблемы в репродуктивной сфере. Именно по причине хромосомных перестроек происходят выкидыши, рождаются мертвые дети или дети с серьезными пороками развития.
Чтобы определить наличие хромосомных перестроек, проводят кариотирирование. Дальнейшие действия осуществляют в зависимости от полученного результата.
Если доктор обнаружил отклонения в одном и тоже гене у обоих родителей, будет предложено два варианта:
- Предимплантационная диагностика или ПГД – манипуляция, которая входит в программу ЭКО для выявления генетических нарушений еще до переноса эмбриона в полость матки.
- Неинвазивный пренатальный тест или НИПТ – проводится анализ крови беременной женщины, позволяющий обнаружить хромосомные сбои на сроке более 10 недель.
Общее описание
Обследование на TORCH-инфекции обязательно для всех планирующих беременность и беременных женщин. Возбудители внутриутробных инфекций (инфекции, вызывающие патологию плода и представляющие опасность для будущего ребенка) объединены в группу TORCH-инфекций. Название группы образовано начальными буквами латинских названий инфекций, наиболее часто вызывающих патологию плода:
- «Т» — токсоплазма (Toxoplasma);
- «О» — другие инфекции (Other) — объединяет сифилис, листериоз, парвовирус, ветряную оспу;
- «R» — краснуха (Rubella);
- «С» — цитомегаловирус (Cytomegalovirus);
- «Н» — герпес (Herpes).
Перечень исследований на инфекции при беременности
- Вирус простого герпеса I типа: anti-HSV 1 типа IgG, полуколичественное определение антител класса IgG.
- Вирус простого герпеса II типа: anti-HSV 2 типа IgG, полуколичественное определение антител класса IgG.
- Цитомегаловирус (CMV): anti-CMV IgG, количественное определение антител класса IgG.
- Вирус краснухи (Rubella): anti-Rubella IgG, количественное определение антител класса IgG.
- Возбудитель токсоплазмоза: anti-Toxo gondii IgG, количественное определение антител класса IgG.
- Парвовирус В19: anti-B19 IgG, качественное определение антител класса IgG.
Кроме сдачи анализа на ТОРЧ-комплекс пара проходит обследование на половые инфекции: кандидоз, микоплазмоз, хламидиоз, уреаплазмоз, гарднереллез, гонорею, вирус папилломы человека (ВПЧ), ВИЧ, сифилис.
Результаты исследований
Диагноз выставляется на основании выявления антител к данному возбудителю в крови. Кровь на наличие антител к TORCH-инфекциям правильнее всего сдавать еще до наступления беременности, при ее планировании. Определяют титры (концентрацию) антител к перечисленным возбудителям. Если антитела есть, это может означать, что женщина когда-то переболела данной инфекцией и имеет к ней иммунитет. Однако если титр антител к определенной инфекции очень высок или нарастает со временем, это уже свидетельствует об активности процесса. Наиболее опасным для плода является первичное заражение TORCH-инфекциями на фоне беременности, особенно на ранних ее сроках. Поэтому, если при обследовании на TORCH-инфекции до беременности в крови женщины обнаруживаются антитела к этим инфекциями, то женщина может спокойно беременеть — ее ребенку с этой стороны ничто не угрожает. Женщина, перенесшая инфекцию из TORCH-комплекса до беременности, имеет больше шансов сохранить здоровый плод, чем женщина, впервые заболевшая во время беременности.
Краснуха при беременности — это прямое показание к прерыванию беременности.
Анализы при беременности: первый триместр (с 1 до 12 недель)
Вот какие сдают анализы при данном сроке беременности:
Анализ крови на гормоны (проводится с 8 по 13 неделю беременности). Рассматривается уровень гормонов ХГЧ, прогестерон и др. Снижение количества этих гормонов в крови означает риск невынашивания плода или риск рождения ребенка с пороком развития, возможно — с генетическими расстройствами.
Мазок на инфекции: мазок на хламидии, микоплазмы, уреоплазмы, а так же общий мазок на флору для исключения воспалительного процесса и бактериального вагиноза (дисбактериоза влагалища, при котором уничтожается нормальная микрофлора влагалища и возникает болезнетворная, какое-либо воспаление при этом отсутствует)
Это — крайне важное исследование, так как любая инфекция может повлечь за собой невынашивание плода.
Выявление инфекции (внутриутробные инфекции, ВИЧ, гепатиты В и С, сифилис) — обязательная профилактическая мера. Используются серологические методы анализов на инфекции или ПЦР-диагностика.
Общий анализ крови очень важен, прежде всего выявляются возможные скрыто протекающие заболевания (общий анализ крови моет сигнализировать об этом, дать подозрения)
Обязательно опреляются группы крови и резус-фактор матери и ребенка, чтобы профилактировать резус-конфликт при беременности, который может повлечь гибель плода. Также это позволяет наблюдать за различными важнейшими параметрами здоровья и их изменениями (например, увеличивается число лейкоцитов, ускоряется СОЭ).
Сдать анализы на гормоны при планировании беременности
Уровень некоторых веществ проверяют, чтоб исключить, либо подтвердить факторы риска для данной супружеской пары. Изучают присутствие нескольких базовых веществ, которые принципиально влияют на вероятность наступления беременности и процесс ее протекания. В лаборатории проверяют концентрацию эстрадиола – продукта синтеза в яичниках. Его содержание в крови меняется в течение каждого менструального цикла. Стероидный эстроген является основным химическим соединением, тотально влияющим на их нормальную работу и циклы. Прогестерон влияет на процесс имплантации яйцеклетки. Также, как и уровень эстрадиола, прогестерон проверяют на 22 день цикла. В этом же анализе исследуют ФСГ (фолликулостимулирующий гормон), без которого невозможна овуляция. Лютеинизирующий гормон ЛГ влияет на созревание фолликулов, потому исследуется в первой очередности, наравне с перечисленными. Также в лаборатории смотрят продукты щитовидной железы, тестостерон и пролактин, в редких случаях отдельно изучают вещества, выделяемые надпочечниками и другие соединения.
Сорок пять лет считается переходным этапом в жизни женщины: наступает время, когда организм начинает готовиться к менопаузе, что отражается на гормональном фоне и влечет за собой различные симптомы. Климакс — это не только прекращение менструаций, появление приливов и невозможность забеременеть. Гормональная система женщины начинает работать в ином режиме и происходит это за год-два до прекращения менструаций. Свидетельствует о наступление пременопаузы обычный анализ на гормоны, который женщина может сдать в любом центре. Гинекологическая клиника «Формула здоровья» осуществляет забор анализов на гормоны и дает точный результат.
Анализ мочи
Еще один анализ, который все без исключения беременные женщины сдают к каждому посещению женской консультации, это анализ мочи при беременности. Сейчас в продаже есть контейнеры, предназначенные для сбора мочи, которые в большинстве случаев позволяют исключить плохие результаты исследования.
Нужно всегда сдавать среднюю порцию мочи. Сдают анализ сразу после пробуждения. Перед этим необходимо тщательно подмыться, а само влагалище закрыть ватным тампоном, чтобы в анализ не попали никакие выделения. После этого контейнер нужно сдать в лабораторию, чтобы получить самые достоверные результаты. Если они будут не очень хорошими, не стоит расстраиваться, возможно, процедура была проведена неправильно, либо контейнер не был стерильным. Обычно врач назначает повторный анализ.
В этом анализе оценивают цвет, прозрачность, удельный вес и pH-реакции
Также очень важно чтобы в моче не было белка, паразитов, бактерий и так далее. Данное исследование помогает проследить работу почек, наличие или отсутствие инфекций
Анализ мочи сдается чаще других в период беременности, а чем ближе к родам, тем чаще.
Конечно, если потребуется, то на протяжении беременности будущие мамы могут сдавать и другие анализы, которые назначает врач. Именно они покажут всю картину беременности и подтвердят, что с будущим ребенком все в порядке.
Источники
- Yang F., Yang W., Wang G., Liu Y., Jin J. Association of betatrophin amounts with 25-(OH)D levels in patients with gestational diabetes mellitus. // Medicine (Baltimore) — 2021 — Vol100 — N16 — p.e25646; PMID:33879746
- Paul P., Kanclerz K., Kubanek A., Renke J., Renke M. . // Med Pr — 2021 — Vol72 — N2 — p.173-184; PMID:33783441
- Agarwal S., Gupta HP., Prasad S., Verma PK., Khanam A., Khan FA. Effect of various hCG treatment protocols on luteal characteristics, plasma progesterone concentration, and pregnancy in normal cyclic Indian crossbred dairy cows. // Trop Anim Health Prod — 2021 — Vol53 — N2 — p.220; PMID:33751251
- Li P., Tang Y., Jiang Y., Li D. Analysis of clinical features of 231 cases with pernicious placenta previa: A retrospective cohort study. // Medicine (Baltimore) — 2021 — Vol100 — N11 — p.e25023; PMID:33725977
- Ghaemi MS., Tarca AL., Romero R., Stanley N., Fallahzadeh R., Tanada A., Culos A., Ando K., Han X., Blumenfeld YJ., Druzin ML., El-Sayed YY., Gibbs RS., Winn VD., Contrepois K., Ling XB., Wong RJ., Shaw GM., Stevenson DK., Gaudilliere B., Aghaeepour N., Angst MS. Proteomic signatures predict preeclampsia in individual cohorts but not across cohorts — implications for clinical biomarker studies. // J Matern Fetal Neonatal Med — 2021 — Vol — NNULL — p.1-8; PMID:33653202
- Fagevik Olsén M., Körnung P., Kallin S., Elden H., Kjellby Wendt G., Gutke A. Validation of self-administered tests for screening for chronic pregnancy-related pelvic girdle pain. // BMC Musculoskelet Disord — 2021 — Vol22 — N1 — p.237; PMID:33648489
- Husnurrizal H., Siregar TN., Gholib G., Panjaitan B., Armansyah T., Wahyuni S. Profiles of progesterone and bovine interferon-τ in repeat breeding and non-repeat breeding Aceh cows. // Vet World — 2021 — Vol14 — N1 — p.230-236; PMID:33642808
- Ghisu GP. . // Ther Umsch — 2021 — Vol78 — N2 — p.93-98; PMID:33615865
- Mahmoudieh M., Keleidari B., Shahabi S., Sayadi M., Melali H., Sheikhbahaei E., Mahdiye M., Mousavi SMR. Pregnancy Less Than 1 Year After the Bariatric Surgery: Is It Really Safe? // Obes Surg — 2021 — Vol31 — N5 — p.2211-2218; PMID:33604866
- Altınboğa O., Karakoç G., Eroğlu H., Akpınar F., Erol SA., Yakıştıran B., Tekin ÖM., Yucel A. Skin Color May Predict Intra-Abdominal Adhesions During Repeated Caesarean Section Deliveries. // Z Geburtshilfe Neonatol — 2021 — Vol225 — N1 — p.55-59; PMID:33601452
Высота матки по неделям беременности: нормы и параметры
За время беременности весь организм женщины претерпевает существенные изменения, но больше всего этому подвержена женская матка. Именно в ней происходит созревание и развитие плода от эмбриона до полноценного и жизнеспособного ребенка.
Будущий малыш растет не по дням, а вместе с ним – и размер матки. Знание параметров высоты матки по неделям беременности помогают гинекологу более точно понять, как протекает беременность, и в срок заметить тревожные симптомы патологий.
Именно поэтому, подобный осмотр проводится при каждом визите беременной в поликлинику.
Плановый осмотр
Весь первый триместр беременности, врач-гинеколог будет определять размеры матки посредством внутривагинального осмотра пальцами. Начиная со второго триместра (т.е.
с 14 недели) определить размер матки можно будет при наружном осмотре.
Размер матки очень чутко реагирует на размеры ребенка, и таким образом, специалисты сопоставляют предполагаемый срок беременности с нормами развития плода.
На заметку
У здоровой женщины детородного возраста длина матки составляет не более 8 сантиметров, тогда как у беременной женщины к концу 3 триместра она равняется 40 сантиметрам!
Нормы соответствия
Высота дна матки или другими словами ВДМ – это расстояние от верхней точки матки до края лобка. Другими словами, этот размер должен быть примерно равен сроку беременности. Узнать нормы размеров ВДМ можно по таблице ниже:
Однако нужно помнить, что эти данные являются среднестатическими и не учитывают индивидуальные особенности женского организма. Также на эти показатели могут влиять многие факторы: вес ребенка, рост и вес самой беременной, маловодие или многоводие. При вынашивании двойни, тройни – этот параметр также не будет соответствовать норме.
Как измерить ВДМ в домашних условиях
Займите удобное положение, лежа на спине и вытянув при этом ноги
ВАЖНО! Чтобы полученный результат был достоверным, мочевой пузырь должен быть пустым, поэтому не забудьте сходить в туалет перед началом измерения. Положите одну руку по середине верхнего края лобка и двигайтесь пальцами вверх, пока не почувствуете место, где живот становится мягким, а не твердым
Это и будет высота дна матки. Измерьте полученное расстояние при помощи сантиметровой ленты. При нормальном течении беременности, этот размер может отличаться от срока беременности в среднем на 2-3 сантиметра. Если этот показатель существенно меньше предполагаемого срока беременности, речь идет либо о замершей беременности, либо о неверном установлении срока беременности. Если же показатель выше нормы, это может свидетельствовать о многоводии, неправильном положении плода или многоплодной беременности.
Для получения точного результата внимательно просмотрите картинки или видео на соответствующую тему:
Длина шейки матки
Измерение длины шейки матки также служит отличным показателем предрасположенности к преждевременным родам. Дело в том, что шейка матки меняет свою форму в течение беременности, чем ближе дата предполагаемых родов – тем она короче.
Однако измерить ее длину в домашних условиях не получиться, для этого нужно пройти ультразвуковое исследование у специалиста. Если этот параметр будет меньше 4 сантиметров, следует провести дополнительное обследование.
Дополнительные анализы
Узнать срок беременности можно не только по размерам матки, но и по количеству специальных женских гормонов (эстрадиол) в крови. Уровень эстрадиола на каждой неделе беременности изменяется, таким образом по его количеству можно судить о сроке беременности.
Норма эстрадиол по неделям беременности
Эстрадиол помогает нормальному течению беременности, а именно – следит за нормальным состояние плаценты, сосудов матки и кровообращении. Также он отвечает за повышенное свертывание крови, что помогает избежать кровотечения во время родов.
Чтобы данный анализ был наиболее информативным, следует придерживаться данных рекомендаций:
- Не вступать в сексуальные отношения, воздержаться от вредных привычек, физических нагрузок, жирной и тяжелой пищи не менее чем за 1 сутки до сдачи анализа.
- Сдавать анализ нужно с утра.
- Для более точных показателей ваша нервная система должна быть в состоянии покоя, это значит, что следует избегать как плохих эмоций, так и проявлений бурной радости.
- За 3 дня до сдачи анализа следует прекратить прием любых лекарственных средств.
Все хорошо
Помните, что любые показатели, которые отклоняются от нормы, еще не причина для паники, а простой повод провести дополнительное обследование. Ведь на свете не существует двух одинаковых людей, и тем более двух одинаковых беременностей. Берегите себя!
Подводим итоги
Медицинское обследование, которое нужно проходить беременным, может показаться утомительным. Особенно если будущая мама прекрасно себя чувствует, а ее ребенок развивается в соответствии с нормами
Но важно помнить, что регулярное посещение врача и выполнение его предписаний – это возможность предусмотреть проблемы и дать жизнь здоровому и крепкому малышу.
*Клинические рекомендации Министерства Здравоохранения Российской Федерации «Нормальная беременность»
** Рекомендации ВОЗ по оказанию дородовой помощи для формирования положительного опыта беременности
*** Клинические протоколы МЗ РК «Ведение физиологической беременности»
(2
оценок; рейтинг статьи 5.0)