Пороки развития половых органов
Содержание:
- СИМПТОМЫ АНОМАЛИЙ РАЗВИТИЯ МАТКИ
- Что такое Неправильные положения половых органов —
- Лечение Пороков развития половых органов:
- Симптомы Неправильных положений половых органов:
- МЕТОДЫ ДИАГНОСТИКИ АНОМАЛИЙ РАЗВИТИЯ МАТКИ
- Причины возникновения
- Прогноз и профилактика
- К каким докторам следует обращаться если у Вас Пороки развития половых органов:
- Лучевая диагностика
- Патогенез
- Диагностика фоновых и предраковых заболеваний шейки матки
- Синдром Рокитанского-Кюстера-Майера
- Пример описания
- Патогенез
- Проявления субинволюции матки
- Другие заболевания из группы Болезни мочеполовой системы:
- Парафимоз
- Симптомы Пороков развития половых органов:
СИМПТОМЫ АНОМАЛИЙ РАЗВИТИЯ МАТКИ
Большинство женщин с аномалиями развития матки не испытывают никаких симптомов и могут не знать, что их матка имеет отклонения до того, как пройдут рутинное обследование таза или УЗИ репродуктивной системы.
Если симптомы все-таки возникают, то они включают в себя:
- полное отсутствие менструаций,
- повторяющиеся выкидыши или бесплодие,
- преждевременные роды или аномальное положение ребенка во время беременности или родов,
- боль при введении тампона,
- боль во время половых актов,
- боль во время менструаций.
Кроме того, маточные аномалии могут блокировать выход менструальной крови из организма по причине неполного развития влагалища или матки. Обычно, это вызывает ежемесячную боль в животе, с наличием внешнего кровотечения или без него.
Что такое Неправильные положения половых органов —
Нормальным (типичным) считают положение половых органов у здоровой половозрелой небеременной и некормящей женщины в вертикальном положении при опорожненных мочевом пузыре и прямой кишке. В норме дно матки обращено кверху и не выступает над входом в малый таз, область наружного маточного зева находится на уровне спинальных остей, влагалищная часть шейки матки — книзу и кзади. Тело и шейка матки образуют тупой угол, открытый кпереди (положение anteversio и anteflexio). Влагалище расположено в полости малого таза косо, направляясь сверху и сзади вниз и кпереди. Дно мочевого пузыря прилежит к передней стенке матки в области перешейка, уретра соприкасается с передней стенкой влагалища в ее средней и нижней третях. Прямая кишка располагается позади влагалища и связана с ним рыхлой клетчаткой. Верхняя часть задней стенки влагалища — задний свод покрыта брюшиной прямокишечно-маточного пространства.
Нормальное положение женских половых органов обеспечивается собственным тонусом половых органов, взаимоотношениями внутренних органов и согласованной деятельностью диафрагмы, брюшной стенки и тазового дна и связочным аппаратом матки (подвешивающий, фиксирующий и поддерживающий).
Собственный тонус половых органов зависит от правильного функционирования всех систем организма. Снижение тонуса может быть связано со снижением уровня половых гормонов, нарушением функционального состояния нервной системы, возрастными изменениями.
Взаимоотношения внутренних органов (кишечник, сальник, паренхиматозные и половые органы) формируют их единый комплекс. Внутрибрюшное давление регулируется содружественной функцией диафрагмы, передней брюшной стенки и тазового дна.
Подвешивающий связочный аппарат матки составляют круглые и широкие связки матки, собственная связка и подвешивающая связка яичника. Данные связки обеспечивают срединное положение дна матки и ее физиологический наклон кпереди.
К фиксирующему связочному аппарату матки относятся крестцово-маточные, основные, маточно-пузырные и пузырно-лобковые связки. Фиксирующий аппарат обеспечивает центральное положение матки и делает практически невозможным ее смещение в стороны, кзади и кпереди. Так как связочный аппарат отходит от нижнего отдела матки, возможны ее физиологические наклонения в различные стороны (положение женщины лежа, переполненный мочевой пузырь и т.д.).
Поддерживающий связочный аппарат матки представлен в основном мышцами тазового дна (нижний, средний и верхний слои), а также пузырно-влагалищной, прямокишечно-влагалищной перегородками и плотной соединительной тканью, располагающейся у боковых стенок влагалища. Нижний слой мышц тазового дна составляют наружный сфинктер прямой кишки, луковично-пещеристая, седалищно-пещеристая и поверхностная поперечная мышцы промежности. Средний слой мышц представлен мочеполовой диафрагмой, наружным сфинктером мочеиспускательного капала и глубокой поперечной мышцей промежности. Верхний слой мышц тазового дна образует парная мышца, поднимающая задний проход.
Лечение Пороков развития половых органов:
При атрезии девственной плевы показано оперативное лечение под общим обезболиванием — традиционное крестообразное рассечение гимена. После эвакуации содержимого гематокольпоса с целью гемостаза во влагалище вводят тампон, который удаляют через 1 сут. В дальнейшем рекомендуется промывание влагалища 3% раствором перекиси водорода или антисептиками в течение 7-10 дней.
Хирургическое лечение врожденной непроходимости влагалища и шейки матки представляет серьезную задачу, требует использования местных тканей и позволяет добиться нормальной проходимости влагалища при всех вариантах аномалий без применения кишечного, брюшинного и кожного кольпопоэза. Реконструкция влагалища призвана создать условия для беспрепятственного оттока менструальных выделений, обеспечить возможность нормальной половой жизни, наступления и вынашивания беременности. Восстановление проходимости влагалища и шейки матки, сохранение имеющихся анатомических образований и реконструкция недостающих участков влагалища составляют смысл и задачи лечения.
Обнаружив непроходимость влагалища, врач не всегда должен немедленно «приниматься за работу». Если очевиден недостаток пластического материала — малые размеры гематокольпоса, большой диастаз между имеющимися отделами влагалища, следует отложить оперативное лечение и взвесить возможности привлечения дополнительных пластических ресурсов. Восполнить тканевый дефицит лучше искусственным растяжением нижнего отдела влагалища, а значит, и увеличением размеров гематокольпоса при последующих менструациях. Дистальный отдел влагалища растягивают расширителями Гегара № 19-24 с использованием эстрогенсодержащих мазей, улучшающих пластические свойства тканей наружных половых органов и влагалища, в течение 2-4 менструальных циклов.
Пластику влагалища выполняют согласно принципам пластической хирургии с использованием параболоидных лоскутов с широким питающим основанием, атравматичного инертного материала, бережно обращаясь с тканями. Аплазии среднего и нижнего отделов влагалища представляют наиболее трудную для оперативного лечения форму порока развития.
Оперативные вмешательства у больных с непроходимостью шейки матки выполняют по аналогичным принципам. Хорошая экспозиция шейки матки достигается при использовании заднесагиттального параректального доступа. Анастомозы шейки матки с влагалищем формируют с использованием лоскутов и частичным рассечением цервикального канала для образования протяженной линии соединения.
При удвоении матки и влагалища, одно из которых замкнутое рудиментарное, требуется иссечение межвлагалищной перегородки. Во время операции необходимо стремиться к ее максимальному иссечению.
Эффективность и прогноз. Комплекс методов диагностики и хирургического лечения позволяет добиться нормальной проходимости и объема влагалища при всех вариантах аномалий.
Симптомы Неправильных положений половых органов:
Гиперантефлексия — патологический перегиб матки кпереди, когда между телом и шейкой матки создается острый угол (менее 70°). Патологическая антефлексия может быть следствием полового инфантилизма и реже — воспалительного процесса в малом тазу.
Клиническая картина гиперантефлексии соответствует таковой основного заболевания, вызвавшего аномалию положения матки. Наиболее типичны жалобы на нарушения менструальной функции по типу гипоменструального синдрома, альгоменорею. Часто бывает бесплодие (обычно первичное), обусловленное сниженной функцией яичников.
Диагноз устанавливается на основании характерных жалоб и данных влагалищного исследования. Как правило, матка небольших размеров резко отклонена кпереди, с удлиненной конической шейкой, влагалище узкое, влагалищные своды уплощены.
Лечение гиперантефлексии основано на устранении причин, вызвавших эту патологию (лечение инфантилизма, воспалительного процесса). При выраженной альгоменорее используют различные обезболивающие препараты. Широко применяют спазмолитические средства (но-шпа, баралгин и др.), а также антипростагландины: индометацин, бутадион и др. за 2-3 дня до начала менструации.
Ретрофлексия матки — открытый кзади угол между телом и шейкой матки. При таком положении тело матки отклонено кзади, а шейка — кпереди. При ретрофлексии мочевой пузырь не прикрыт маткой, и петли кишечника оказывают постоянное давление на переднюю поверхность матки и заднюю стенку мочевого пузыря. Вследствие этого длительная ретрофлексия приводит к опущению или выпадению половых органов.
Различают подвижную и фиксированную ретрофлексию матки. Подвижная ретрофлексия является следствием снижения тонуса матки и ее связок при инфантилизме, родовой травме, опухолях матки и яичников. Подвижная ретрофлексия часто встречается у женщин астенического телосложения и после общих тяжелых заболеваний с выраженным похуданием. Фиксированная ретрофлексия матки является следствием воспалительных процессов в малом тазу и эндометриоза.
Клиника ретрофлексии матки определяется симптоматикой основного заболевания: болью, нарушением функции соседних органов и менструальной функции. У многих женщин ретрофлексия матки не сопровождается какими-либо жалобами и обнаруживается случайно при гинекологическом исследовании.
Диагностика ретрофлексии матки обычно не представляет каких-либо трудностей. При бимануальном исследовании определяется отклоненная кзади матка, пальпируемая через задний свод влагалища. При подвижной ретрофлексии матка довольно легко выводится в нормальное положение, при фиксированной ретрофлексии вывести матку обычно не удается.
Лечение. При бессимптомной ретрофлексии матки лечение не показано. Ретрофлексия с клинической симптоматикой требует лечения основного заболевания (воспалительных процессов, эндометриоза). Пессарии для удержания матки в правильном положении в настоящее время не применяют, как и хирургическую коррекцию ретрофлексии матки. Не рекомендуется также и гинекологический массаж.
МЕТОДЫ ДИАГНОСТИКИ АНОМАЛИЙ РАЗВИТИЯ МАТКИ
- Сбор анамнеза и медицинский осмотр. Полная медицинская история и медицинский осмотрмогут вызвать подозрения акушера или гинеколога на наличие врожденной аномалии матки.
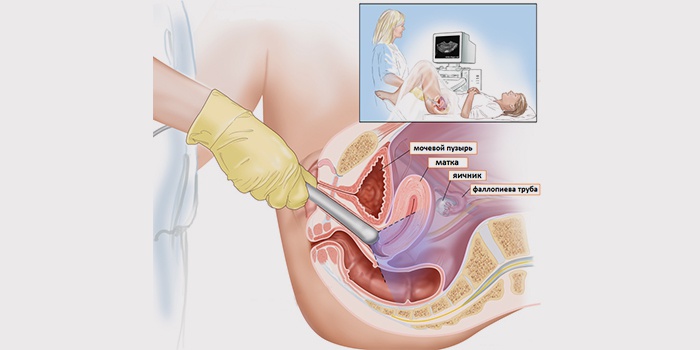
- Трехмерное ультразвуковое сканирование матки поможет выявить наличие аномалий в ее развитии.
- Магнитно-резонансная томография (МРТ). Этот способ считается лучшим для обнаружения аномалий. При МРТ применяются сильные магнитные поля и радиоволны, чтобы получить детальное изображение внутренних органов. Этот тип обследования используется только в том случае, если Вы и Ваш врач уверены в отсутствии беременности на момент проведения проверки.
- Может быть проведено специальное рентгеновское исследование с использованием контрастного вещества, называемое гистеросальпингографией Жидкость, содержащая краситель, поступает в матку и фаллопиевы трубы через тонкую трубку (катетер). Это дает врачу картину того, насколько хорошо функционируют матка и фаллопиевы трубы.
- Может быть рекомендована небольшая операция под названием лапароскопия. Она позволяет врачу осмотреть матку и фаллопиевы трубы. Врач делает небольшой разрез в пупке. Затем он вставляет в него трубку с камерой (эндоскопом), чтобы осмотреть все изнутри.
Причины возникновения
Основной причиной развиттия патологий ШМ современные гинекологи считают вирус папилломы человека (ВПЧ). Штаммы низкого онкогенного риска приводят к появлению кондиллом, высокого онкогенного риска – к развитию дисплазии, лейкоплакии, краурозу. ВПЧ может проникнуть в организм при низком иммунитете, частой смене партнеров, пренебрежении правилами личной гигиены, использовании чужого белья и т.д.
Другими причинами развития заболеваний ШМ могут быть:
- травмирование шейки матки (в т.ч. вследствие аборта);
- наркомания, алкоголизм, курение;
- неполноценное питание;
- гормональные нарушения;
- недостаток витаминов;
- прием оральных контрацептивов на протяжении длительного времени;
- хронические, инфекционные заболевания.
Прогноз и профилактика
Если субинволюция не осложняется инфекцией, то она неплохо поддается лечению. Уже через несколько недель размеры матки приходят в норму, потому прогноз при таком типе патологии довольно благоприятный. При эндометриозе на фоне субинволюции и других воспалительных заболеваниях терапия более сложная, а последствия могут быть тяжелыми. Есть риск развития сепсиса, перитонита, инфицирования других органов малого таза. Профилактику субинволюции необходимо проводить у пациенток с патологиями беременности (поздний гестоз, многоводие), при вынашивании крупного плода, двух и более детей. Таким роженицам в обязательном порядке колют окситоцин или его аналоги, вне зависимости от протекания родового процесса и сокращения матки в первые дни.
К каким докторам следует обращаться если у Вас Пороки развития половых органов:
Гинеколог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Пороков развития половых органов, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Лучевая диагностика
При МРТ дно матки имеет гладкий наружный контур с неглубоким дугообразным вдавлением, который повторяет наружный контур эндометрия.
МР-томограмма пациентки с аплазией матки и влагалища.
Стрелкой указан рудиментарный маточный тяж. 1 – мочевой пузырь, 2 – ампула прямой кишки.
МР-томограмма пациентки с аплазией средней и нижней части влагалища. 1 – гидрокольпос, 2- матка. Стрелкой указана аплазия нижней 2/3 части влагалища.
МР-томограммы пациентки с неполной внутриматочной перегородкой.
МР-томограмма пациентки с перегородкой в области внутреннего зева шейки матки.
Двурогая матка и поликистозные яичники (стрелки).
Описание: Матка обычного расположения (anteversio) с четкими, ровными контурами, уменьшена в размерах 0,8х0,5х2,6 см. Отсутствует достоверная зональная дифференцировка, дифференцировка на тело и шейку.
Заключение: МР-картина гипоплазии матки.
Патогенез
Установлено, что 30% всех уродств генетически обусловлены (20% генные мутации и 10% хромосомные аберрации), а в 70% случаев причину установить не удаётся.
Установлено, что наибольшее число хромосомных нарушений наблюдается у больных с удвоением матки и влагалища. При аплазии матки и влагалища выявлен аутосомно – рецессивный тип наследования (с вероятностью 95%). Следовательно, при хромосомной аномалии в кариотипе повышается вероятность патологии у потомства.
На основании проведенных генетико – биологических исследований зафиксированы характерные отличия в генетической структуре по 15 локусам у больных с пороками развития матки и влагалища по сравнению со здоровыми женщинами (статистически отличаются по 1/3 генетическим локусам). Для пациенток с однорогой маткой характерно падение уровня гетерозиготности по комплексу кодоминантных генетических систем. Анализ клинико – биохимических показателей показал отчетливую дифференциацию здоровых женщин: у больных с пороками развития матки и влагалища сравнительно меньше уровень глюкозы, белков гаптоглобина, трансферрина, но повышено содержание ФСГ, кортизола и лимфоцитов. У больных с пороками развития матки и влагалища в целом определенные аллели генетических систем коррелируют с падением уровня белков, связанных с системами, выполняющими окислительную функцию, снабжение тканей кислородом (гемоглобин, гаптоглобин, трансферрин).
Две категории признаков связаны с генетическим полиморфизмом у больных с пороками развития матки и влагалища:
- белки, сопряженные с дыхательной функцией, обеспечением тканей кислородом;
- гормональный статус (генетически зависимое изменение уровня ЛГ, пролактина, тестостерона и тироксина).
На современном этапе можно выделить 3 группы факторов, способствующих возникновению аномалий: наследственные, экзогенные и мультифакторные. Плацента не препятствует воздействию тератогенных факторов на плод, который реагирует на них только в “критический” период. Следует помнить, что повреждающие факторы могут влиять на формирование не только половых, но и других органов и систем. В связи с этим одновременно с нарушением развития гениталий могут наблюдаться аномалии мочевой системы, реже костей, кишечника, а также врожденные пороки сердца и др.
При сборе антенатального анамнеза обращает на себя внимание высокая частота рождения новорожденных в состоянии асфиксии (10-18%), от родителей, страдающих алкоголизмом или работающих в условиях вредного производства (около 17%). В основном рассматриваемые аномалии возникают под воздействием патологических условий внутриутробной среды
Порочная дифференцировка половых органов девочки лишь отчасти (в 16%) обусловлена генетическими причинами, причем чаще на генном уровне, чем на хромосомном. Поскольку повреждающий фактор (гипоксия, гиперкапния, интоксикация, ацидоз, вирусемия и др.) действует не строго избирательно при закладке половых органов, то одновременно с пороками развития половых органов в 40-55 % случаев наблюдаются агенезия почки, атрезия заднего прохода, свищи и ортопедические нарушения.
Выявлена определенная зависимость между вариантом порока развития матки и/или влагалища и пороком развития мочевой системы. Важным признаком является асимметричное недоразвитие половых органов или почек. Асимметричное недоразвитие половых органов можно рассматривать как фактор риска аплазии почки. При выявлении аплазии почки можно рассматривать как дополнительное указание на возможность наличия асимметричного недоразвития матки и / или влагалища.
Диагностика фоновых и предраковых заболеваний шейки матки
На консультации врач побеседует с вами, посмотрит результаты предыдущих исследований (приносите с собой на прием все врачебные документы, имеющиеся у вас на руках и связанные с женским здоровьем), проведет осмотр с целью выявления изменений состояния слизистой. Более подробно увидеть ситуацию доктору поможет видеокольпоскопия. Во время осмотра врач сделает мазки для ПАП-теста и исследования флоры. При необходимости будет проведена биопсия для последующей гистологии. Гинекологическим пациенткам проводится также УЗИ трансвагинальным датчиком, а также ультразвуковое исследование молочных желез. Вам назначат анализы – общий анализ крови, анализ крови на гормоны, а также анализ мочи.
По результатам диагностики врач ставит диагноз и принимает решение в пользу того или иного метода лечения.
Синдром Рокитанского-Кюстера-Майера
Синдром Рокитанского-Кюстера-Майера представляет собой полное отсутствие влагалища (кроме интроитуса – входа во влагалище) и матки. Имеет чаще генетическую природу. Врожденное состояние требующее создания влагалища из участка
кишки, кожи или брюшины (кольпопоэз). Беременность при указанной аномалии невозможна, но яичники функционируют нормально и поэтому продолжение рода возможно (суррогатная мать). Требуется консультация генетика. Это состояние часто связано с почечными аномалиями или сопровождает клоакальную аномалию или атрезию прямой кишки и заднего прохода.
Пример описания
Определяются две полости матки, каждая из которых имеет собственную шейку. Стенка каждой из маток сохраняет нормальную зональную анатомию. Визуализируются две полости влагалища. Левое влагалище слепо заканчивается (атрезия влагалища). Полость его расширена, максимальными размерами до 4,1х4,2х6,2 см, заполнено однородным высокобелковым содержимым /гиперинтенсивное по Т2, слабогиперинтенсивное по Т1/.
Матки в положении anteversio с четкими, ровными контурами, размеры правой матки 5,2х2,3х5,8 см, левой 4,4х2,6х5,3. Стенки маток не утолщены. Эндометрий хорошо дифференцируется, соответствует фазе менструального цикла. Переходный слой миометрия не утолщен, контуры его на границе с миометрием нечеткие, внутренний контур (на границе с эндометрием) четкий, ровный. Шейки маток не увеличены, стенки не утолщены, имеют дифференцированно зональное строение. Цервикальный канал не расширен.
Заключение: МР-картина полного удвоения матки и влагалища. Атрезия левого влагалища (полость его заполнена высокобелковым содержимым).
Патогенез
Основными звеньями патогенеза субинволюции матки являются: низкая активность мускулатуры матки, уменьшение ее сократительной способности; сильный и продолжительный послеродовый отек тканей; медленное рассасывание коллагеновых волокон в маточной стенке. Миометрий плохо сокращается, если во время беременности он был слишком сильно растянут (большой плод, многоводие, многоплодие) или нарушена нейрогуморальная регуляция гладкой мускулатуры матки. Этот механизм основной, когда осложнение первичное. Низкая сократительная способность матки влияет не только на восстановление после родов. В такой ситуации инфекция легче проникает в ее полость, вызывая воспаление, заканчивающееся эндометритом.
Второй механизм, который способствует быстрому уменьшению размеров матки, снижение отечности тканей. Сразу после родов внутренний слой матки напоминает сплошную рану. Но уже через 4-10 дней он заживает, просвет сосудов сужается, отек тканей проходит. Если в полости есть посторонние тела или она инфицирована, отечность сохраняется длительное время, нарушается кровоток в капиллярах, артериолах и мелких венах. Также отмечают замедленный лизис коллагена, но этот феномен объяснить до конца пока не удается.
Проявления субинволюции матки
Одно из первых проявлений субинволюции матки – обильные лохии (кровянистые выделения) бурого оттенка. Такое кровотечение может длиться на протяжении 3-4 недель после родов. Еще один симптом, который косвенно свидетельствует о нарушении сокращения матки, отсутствие схваткообразных болей во время кормления младенца грудью. В некоторых случаях пациентки жалуются на тянущую боль в нижней половине живота, которая не связана с прикладыванием ребенка к груди. Если на фоне этой симптоматики есть еще и предрасполагающие факторы, вероятность диагноза субинволюции очень высока.
Об инфицировании и развитии эндометрита свидетельствует лихорадка с ознобом. Температура может быть субфебрильной или подниматься до высоких цифр – 39-40 градусов. Если в кровянистых выделениях появляется гной, это говорит о тяжелом течении заболевания. В таких случаях боли в области матки сильные, постоянные, к ним присоединяются симптомы интоксикации – резкая слабость, боль головы, головокружение, потеря аппетита, тошнота. Насколько выраженными будут проявления болезни зависит от вида возбудителя, особенностей состояния организма женщины.
Другие заболевания из группы Болезни мочеполовой системы:
| «Острый живот» в гинекологии |
| Альгодисменорея (дисменорея) |
| Альгодисменорея вторичная |
| Аменорея |
| Аменорея гипофизарного генеза |
| Амилоидоз почек |
| Апоплексия яичника |
| Бактериальный вагиноз |
| Бесплодие |
| Вагинальный кандидоз |
| Внематочная беременность |
| Внутриматочная перегородка |
| Внутриматочные синехии (сращения) |
| Воспалительные заболевания половых органов у женщин |
| Вторичный амилоидоз почек |
| Вторичный острый пиелонефрит |
| Генитальные свищи |
| Генитальный герпес |
| Генитальный туберкулез |
| Гепаторенальный синдром |
| Герминогенные опухоли |
| Гиперпластические процессы эндометрия |
| Гонорея |
| Диабетический гломерулосклероз |
| Дисфункциональные маточные кровотечения |
| Дисфункциональные маточные кровотечения перименопаузального периода |
| Заболевания шейки матки |
| Задержка полового развития у девочек |
| Инородные тела в матке |
| Интерстициальный нефрит |
| Кандидоз влагалища |
| Киста желтого тела |
| Кишечно-генитальные свищи воспалительного генеза |
| Кольпит |
| Миеломная нефропатия |
| Миома матки |
| Мочеполовые свищи |
| Нарушения полового развития девочек |
| Наследственные нефропатии |
| Недержание мочи у женщин |
| Некроз миоматозного узла |
| Неправильные положения половых органов |
| Нефрокальциноз |
| Нефропатия беременных |
| Нефротический синдром |
| Нефротический синдром первичный и вторичный |
| Обостренные урологические заболевания |
| Олигурия и анурия |
| Опухолевидные образования придатков матки |
| Опухоли и опухолевидные образования яичников |
| Опухоли стромы полового тяжа (гормонально-активные) |
| Опущение и выпадение (пролапс) матки и влагалища |
| Острая почечная недостаточность |
| Острый гломерулонефрит |
| Острый гломерулонефрит (ОГН) |
| Острый диффузный гломерулонефрит |
| Острый нефритический синдром |
| Острый пиелонефрит |
| Острый пиелонефрит |
| Отсутствие полового развития у девочек |
| Очаговый нефрит |
| Параовариальные кисты |
| Перекрут ножки опухолей придатков матки |
| Перекрут яичка |
| Пиелонефрит |
| Пиелонефрит |
| подострый гломерунефрит |
| Подострый диффузный гломерулокефрит |
| Подслизистая (субмукозная) миома матки |
| Поликистоз почек |
| Поражение почек при миеломной болезни |
| Поражение почек при подагре |
| Постгистерэктомический синдром |
| Постменопауза |
| Почечнокаменная болезнь |
| Предменструальный синдром |
| Простая вирильная форма адреногенитального синдрома |
| Прямокишечно-влагалищные свищи травматического генеза |
| Психогенная аменорея |
| Радиационные нефропатии |
| Рак шейки матки |
| Рак эндометрия |
| Рак яичников |
| Реноваскулярная гипертензия |
| Саркома матки |
| Сертоли |
| Синдром истощения яичников |
| Синдром поликистозных яичников |
| Синдром после тотальной овариэктомии |
| Синдром приобретенного иммунодефицита (СПИД) у женщин |
| Синдром резистентных яичников |
| Тератобластома |
| Тератома |
| Травмы половых органов у девочек |
| Трихомониаз |
| Туберкулез мочеполовых органов |
| Урогенитальные инфекции у девочек |
| Урогенитальный хламидиоз |
| Феохромоцитома |
| Хроническая почечная недостаточность |
| Хронический гломерулонефрит |
| Хронический гломерулонефрит (ХГН) |
| Хронический диффузный гломерулонефрит |
| Хронический интерстициальный нефрит |
| Хронический пиелонефрит |
| Хронический пиелонефрит |
| Эндометриоз (эндометриоидная болезнь) |
| Ювенильные маточные кровотечения |
Парафимоз
Парафимоз — ущемление головки полового члена суженным кольцомкрайней плоти. Его причина — насильственное оттягиваниекрайней плоти за головку полового члена, что у детей нередко происходитпри мастурбации. Если своевременно не возвратить кожу
крайней плоти в исходное положение, развивается отёк тканей, ухудшающийкровоснабжение крайней плоти и головки полового члена,что может закончиться некрозом.
Клиническая картина
Клиническая картина парафимоза проявляется резкой болезненностьюв области головки полового члена, возникают нарастающийотёк крайней плоти, не закрывающей головки полового члена, и отёксамой головки. Из-за выраженного болевого синдрома и в связи снарастающим отёком ребёнок не может мочиться.
Лечение
Лечение в ранние сроки заключается в немедленном вправленииголовки под наркозом. В более поздние сроки при сильном отёке проводятрассечение ущемляющего кольца и обрезание крайней плоти.При своевременной диагностике и раннем лечении прогноз благоприятный.
Симптомы Пороков развития половых органов:
Клиника врожденной непроходимости влагалища и шейки матки проявляется, как правило, с началом менструаций и формированием гематокольпоса или гематометры. Крайне редко пороки диагностируются до наступления пубертата из-за отсутствия жалоб у маленьких девочек. Однако у младенцев в результате стимуляции влагалищных и цервикальных желез материнскими эстрогенами возможно заполнение и растяжение влагалища слизью с образованием мукокольпоса (флюорокольпоса). Мукокольпос не имеет характерной симптоматики, сложен для диагностики и выявляется случайно при обследовании ребенка по поводу беспокойства, обычно связанного с мочеиспусканием, объемного образования брюшной полости или ассоциированных пороков развития. При значительном растяжении влагалища возможны обструкция и гидронефротическая трансформация верхних мочевых путей. В подростковом возрасте непроходимость влагалища и шейки матки приводит к растяжению кровью половых путей с острыми, циклически повторяющимися болями в животе, с которыми девочки часто попадают в хирургические клиники. При гематокольпосе боли ноющие, а ге-матометра проявляет себя спастическими болями, иногда с потерей сознания.
Свищевые (неполные) формы атрезии влагалища как в раннем, так и в подростковом возрасте часто сопровождаются восходящей инфекцией и образованием пиокольпоса. Клинически свищевая форма атрезии с пиокольпосом проявляется периодическими гнойными выделениями, определить причину которых трудно. Пиокольпос, имеющий сообщение с внешней средой, обычно не сопровождается выраженным ухудшением состояния, повышением температуры, расширением полости матки и цервикального канала. Недренирующийся пиокольпос редко бывает изолированным. Как правило, быстро развиваются пиометра, пиосальпинкс и рефлюкс гноя в брюшную полость. Тогда нарастает клиника «острого живота», ухудшается общее состояние больной, температура достигает фебрильных значений. Восходящая инфекция развивается подчас столь быстро, что даже экстренная кольпотомия не спасает больных от перитонита и гистерэктомии.