Анатомия аппендикса человека — информация:
Содержание:
- Симптоматика аппендицита
- Анализы и исследования при остром аппендиците
- Симптомы аппендицита у мужчин, женщин и детей
- Лечение
- Диагностика
- Диагностика аппендицита
- Особенности строения червеобразного отростка
- Диагностика и подготовка
- Основные правила питания в послеоперационном периоде
- Частота и распространение острого аппендицита
- Осложнения острого аппендицита
- Лечение острого аппендицита
- Как подготовиться к приему врача?
- Аппендикс —
- Симптомы острого аппендицита
Симптоматика аппендицита
Боль в животе выступает основной жалобой лиц с острым аппендицитом. Как правило, пациенты жалуются на колющие боли в области эпигастрии и/или возле пупка. Иногда болевые ощущения имеют нелокализованный характер, т.е. ощущаются в области всего живота. Боль усиливается на протяжении первых 24 часов после возникновения начальных симптомов, становясь постоянной и острой, и перемещается в правую часть подвздошной области. Часто отмечаются потеря аппетита, запоры и тошнота. Присутствие гипертермии (до 38°C) с тахикардией является распространенным явлением. Язык сухой и обложен налетом. Употребление пищи часто вызывает усиление болей, возникновение рвоты.
У детей, беременных, лиц пожилого возраста заболевание может протекать атипично.
Анализы и исследования при остром аппендиците
| Исследование | Описание | Как проводится? |
| Общий анализ крови | Изменения, выявленные в крови пациента, вместе с другими признаками подтверждают диагноз острого аппендицита. Выявляется повышенное содержание лейкоцитов – признак воспалительного процесса. | Кровь берут сразу же после поступления в хирургический стационар. |
| Общий анализ мочи | Если червеобразный отросток находится рядом с мочевым пузырем, то в моче выявляют эритроциты (красные кровяные тельца). | Мочу собирают сразу после поступления пациента в стационар. |
| Рентгеноскопия живота | Исследование проводится по показаниям.Во время рентгеноскопии врач может увидеть на экране:
|
Рентгеноскопия проводится в режиме реального времени: врач получает изображение на специальном мониторе. При необходимости он может сделать снимки. |
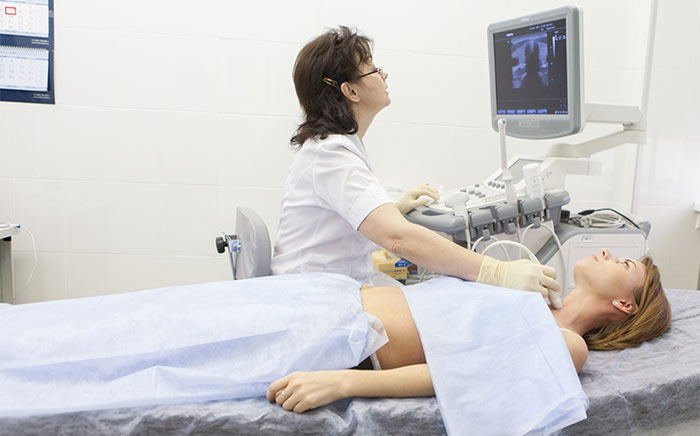
| Ультразвуковое исследование | Исследование проводится показаниям. Ультразвуковые волны безопасны для организма, поэтому УЗИ является предпочтительной методикой при подозрении на аппендицит у беременных женщин, маленьких детей, пожилых людей. При наличии воспаления в червеобразном отростке выявляется его увеличение, утолщение стенок, изменение формы. При помощи ультразвукового исследования острый аппендицит выявляется у 90 – 95% пациентов. Точность зависит от квалификации и опыта врача. | Проводится так же, как и обычное УЗИ. Врач укладывает пациента на кушетку, наносит на кожу специальный гель и помещает на нее датчик. |
| Компьютерная томография | Исследование проводится показаниям. Это метод является более точным по сравнению с рентгенографией. Во время компьютерной томографии можно выявить аппендицит, отличить его от других заболеваний. КТ показана при остром аппендиците, сопровождающемся осложнениями, если есть подозрение на опухоль или гнойник в животе. | Пациента помещают в специальный аппарат, – компьютерный томограф, — и делают снимки. |
Симптомы аппендицита у мужчин, женщин и детей
Аппендицит прогрессирует очень быстро, поэтому его симптоматика всегда яркая. Но это не значит, что врач без предварительного обследования может поставить верный диагноз. Первые признаки заболевания характеризуют с помощью термина «острый живот». Это значит, что больной испытывает сильнейшую боль.
Среди распространенных симптомов воспаления аппендикса у детей и взрослых:
выраженная боль. Сначала она может быть «разрозненной» — пациент не может точно показать, какая зона наиболее болезненная, так как болит у него практически весь живот. Иногда сначала дискомфорт появляется около пупка, иногда — в правом/левом подреберье. Спустя несколько часов боль концентрируется внизу живота справа (подвздошная область). Сначала она носит колющий характер, а после становится непроходящей. Чем сильнее воспаление в аппендиксе, тем больше мучается больной.Если отросток заполняет гнойное содержимое, возникает чувство пульсации в животе. Тогда человек принимает вынужденную позу, чтобы хоть как-то облегчить свое состояние до приезда бригады скорой медицинской помощи — он ложится на болезненный бок и подтягивает к себе ноги.Если слизистые аппендикса начинают отмирать, боль понемногу стихает. Это объясняется разрушением нервных окончаний. Но вскоре гнойные массы проникают в брюшную полость, и боль появляется с новой силой.Многие интересуются, с какой стороны болит аппендицит. Следует отметить, что не у всех червеобразный отросток находится в правой части живота. Поэтому и дискомфорт при развитии заболевания не всегда локализуется в данной области. При неправильном расположении аппендикса боль может диагностироваться слева, в подреберье, над лобком
Это говорит о важности дифференциации аппендицита с такими болезнями, как воспаление поджелудочной, маточных труб, язва желудка/двенадцатиперстной кишки, колики, внематочная беременности, камни в желчном пузыре и др.;
боль, усиливающаяся при изменении положения тела, совершении прыжков, беге, чихании/кашле, напряжении мышц брюшного пресса;
рвота и тошнота. Возникают, спустя несколько часов после симптомов «острого живота»
Больного рвет по причине того, что нервные окончания аппендикса сильно раздражаются;
потеря аппетита;
запор (кишечник перестает сокращаться, его работа нарушается). Следует заметить, у пациентов с неправильным расположением червеобразного отростка может происходить соприкосновение воспаленных стенок с тонкой кишкой. Тогда сокращение значительно усиливается, возникает понос;
боль в животе во время пальпации. При этом врач во время ощупывания отмечает уплотнение в брюшной полости, выраженное напряжение мышц;
вялость, бледность кожи;
повышение температуры.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Лечение
Как правило, аппендицит лечится хирургически — при подтверждении диагноза аппендикс удаляют.
Неотложная помощь
Если все симптомы указывают на аппендицит, не нужно предпринимать самостоятельных попыток облегчить состояние, единственно верное решение — вызов скорой медицинской помощи. Тепловые процедуры строго противопоказаны (то есть грелку прикладывать нельзя).
Важно! При подозрении на острый аппендицит нужно срочно звонить в скорую помощь по номеру 103. Если приступ начался вдали от города, можно позвонить в единую службу спасения по номеру 112
До приезда бригады скорой помощи нельзя принимать обезболивающие препараты. Больному придется запастись терпением, поскольку обезболивание может изменить клиническую картину и затруднит диагностику. Запрещено принимать пищу (в редких случаях при аппендиците может усиливаться аппетит), не рекомендуют даже пить. Если мучает сильная жажда, можно сделать пару небольших глотков воды, но не более.
Важно! Больной не должен передвигаться самостоятельно – любая физическая нагрузка может спровоцировать разрыв аппендикса
Как проходит операция
Стандартная операция по удалению аппендикса проходит под общим наркозом и длится в среднем 40-50 минут. При классической аппендэктомии делается надрез 6-8 см в правой подвздошной области, ткани раздвигают при помощи специальных инструментов. Хирург извлекает наружу часть слепой кишки и удаляет аппендикс, после чего ушивает сосуды и ткани.
При лапароскопическом удалении аппендикса производят проколы брюшной стенки . В одно отверстие врач вводит эндоскоп, который помогает ему контролировать ход операции. В два других отверстия вводятся хирургические инструменты (рис. 4).
В случае разрыва аппендикса и развития перитонита необходима более сложная операция – срединная лапаротомия (длина разреза – примерно 10 см) с санацией брюшной полости, осуществляемой при помощи дренажных приспособлений. В послеоперационном периоде больному необходимо пройти курс антибиотиков широкого спектра действия.
Медикаментозная терапия
Отечественные специалисты считают медикаментозное лечение аппендицита малоэффективным. В Европе подход несколько отличается: при обострении аппендицита врач сначала назначает курс антибиотиков, и только если он не помог, больного отправляют на операцию. Российские хирурги считают такой подход неоправданно рискованным, поскольку промедление с оперативным удалением аппендикса может привести к развитию осложнений и даже — летальному исходу.
Диагностика
При признаках воспаления аппендикса необходимо срочно обратиться в медицинское учреждение. До приезда врача нельзя принимать анальгетики или слабительные, прикладывать грелку к животу, употреблять пищу. Пациент должен находиться в постели.
Для диагностики врач использует методы визуального осмотра, лабораторные анализы, УЗИ.
При осмотре пациента можно отметить, что человек преимущественно стремится лечь на правый бок, так как в других положениях тела боль усиливается. Это же происходит при смехе, кашле. Усиление боли вызвано тем, что при положении лежа на левом боку воспаленный отросток смещается, происходит натяжение брюшины и брыжейки.
При пальпации живота пациент испытывает более сильную боли. Если врач сделает толчкообразное надавливание слева, в зоне подвздошной области, боль в правом боку усиливается. Это же происходит при легком надавливании на брюшную стенку.
Хирург может проводить пальцевое исследование прямой кишки. При осложненных формах аппендицита скапливается гной, из-за чего происходит нависание передней стенки.
Из аппаратных методов используется УЗИ-диагностика для определения размеров червеобразного отростка. При его воспалении обследование выявляется небольшое скопление свободной жидкости.
Анализ крови при обострении отражает последовательное изменение лейкоцитарной формулы, которое нарастает в течение нескольких часов.
Диагностировать хронический аппендицит сложнее из-за смазанной клинической картины. Пациенту назначаются рентгенография с контрастированием, ирригоскопия, колоноскопия.
Диагностика аппендицита
Диагностика аппендицита может быть затруднена, особенно, если у вас нет типичных симптомов. Так бывает примерно у каждого второго больного. Более того, иногда аппендикс может располагаться в необычном месте, например, в тазу, за толстой кишкой или печенью. Боль при аппендиците могут имитировать другие заболевания, например, инфекция мочевого пузыря или мочевыводящих путей, болезнь Крона или гастрит.
Врач расспросит вас о жалобах, осмотрит живот и проверит, усиливается ли боль при надавливании в области аппендикса (нижняя правая сторона живота). Если ваши симптомы соответствуют типичным признакам аппендицита, обычно этого достаточно, чтобы ваш врач с уверенностью мог поставить диагноз.
Дополнительные обследования при аппендиците
Если же ваши симптомы нетипичны, могут потребоваться дополнительные обследования и анализы, чтобы подтвердить диагноз и исключить прочие заболевания. Исследования при подозрении на аппендицит:
- анализ крови, чтобы проверить, борется ли ваш организм с инфекцией;
- анализ мочи, чтобы исключить другие заболевания, например, инфекцию мочевого пузыря;
- магнитно-резонансная томография (МРТ) или ультразвуковое исследование (УЗИ) — они очень хорошо зарекомендовали себя в диагностике аппендицита;
- тест на беременность для женщин.
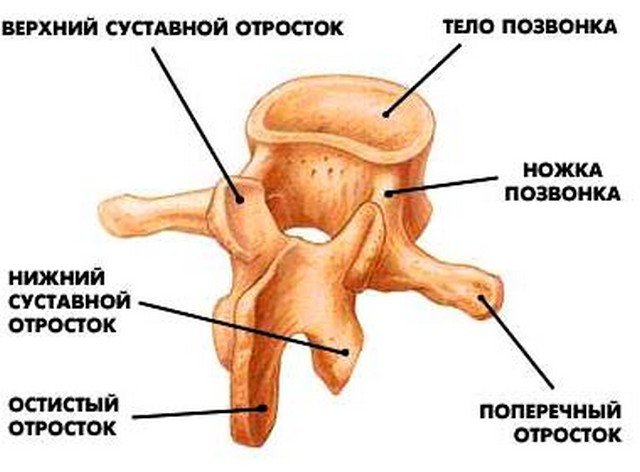
Особенности строения червеобразного отростка
- Диаметр червеобразного отростка у взрослого человека составляет от 6 до 8 мм.
- Длина может составлять от 1 до 30 см. В среднем – 5 – 10 см.
- Червеобразный отросток расположен по отношению к слепой кишке кнутри и немного кзади. Но могут встречаться и другие варианты расположения (см. ниже).
- Под слизистой оболочкой червеобразного отростка находится большое скопление лимфоидной ткани. Ее функция – обезвреживание болезнетворных микроорганизмов. Поэтому аппендикс часто называют «брюшной миндалиной».
- Снаружи аппендикс покрыт тонкой пленкой – брюшиной. Он как бы подвешен на ней. В ней проходят сосуды, питающие червеобразный отросток.
| До того как было установлено истинное назначение аппендикса, его считали рудиментом – «ненужной» частью кишки, при помощи которой предки современного человека переваривали сырое мясо. Одно время практиковалось даже профилактическое удаление аппендикса у здоровых людей. Но после такой операции у пациента снижался иммунитет. |
Как может быть расположен аппендикс?
Варианты неправильного расположения червеобразного отростка
| Изображение | Пояснение |
| Возле крестца. | |
| В малом тазу, рядом с прямой кишкой, мочевым пузырем, маткой. | |
| Сзади от прямой кишки. | |
| Рядом с печенью и желчным пузырем. | |
| Спереди от желудка – такое расположение червеобразного отростка бывает при мальротации – пороке развития, когда кишка недоразвита и не занимает нормального положения. | |
| Слева – при обратном положении органов (при этом сердце находится справа, все органы как бы в зеркальном отражении), либо при чрезмерной подвижности слепой кишки. |
Диагностика и подготовка
Как правило, аппендэктомия необходима больному в экстренном порядке, однако прежде требуется подтверждение диагноза. Для этого врач проведёт обследование пациента (пальпация живота, УЗИ), изучит историю болезни, соберёт жалобы, возьмёт кровь и мочу на экспресс-анализ. В большинстве случаев диагностика не вызывает затруднений, однако пациенткам требуется дополнительная консультация гинеколога, так как воспаления женских половых органов (маточных труб, яичников или матки) имеют схожую симптоматику. Для подтверждения диагноза, когда клиническая картина заболевания выражена недостаточно ярко, назначают УЗИ, КТ или рентген брюшной полости. После подтверждения диагноза начинается стандартная подготовка к операции, включающая консультацию анестезиолога и выбор методики аппендэктомии. Также для выведения мочи пациенту поставят катетер, очистят желудок с помощью клизмы. В целом, подготовительный этап занимает не более двух часов.
Основные правила питания в послеоперационном периоде
После аппендэктомии диета назначается для нормализации перистальтики, обмена веществ, повышения защитных сил организма и ускорения процесса заживления раны. При этом режим питания и рацион как для взрослых, так и для детей должны быть максимально щадящими для толстого кишечника, чтобы не допустить сильного давления на швы и их расхождения.
Ничем не отличается диета после лапароскопии аппендицита. Человек после такой операции выздоравливает быстрее, но питание должно быть таким же щадящим, как и после классической аппендэктомии.
Калорийность лечебного питания должна составлять 2200-2500 килокалорий в сутки. Кушать нужно небольшими порциями по 5-6 раз в день, то есть через каждые 2-3 часа, а пить до двух литров воды и напитков в сутки. Такое количество потребляемой жидкости в послеоперационном периоде поможет вывести токсины и улучшит циркуляцию крови, что благотворно скажется на процессе заживления раны.
Еще одна особенность – диета после удаления аппендицита по дням. Новые продукты и блюда нужно добавлять в меню постепенно. Это один из главных принципов щадящего режима питания. Но на всех этапах диеты готовить нужно на пару, запекать или варить. Жареные блюда строго запрещены.
Также очень важно ограничить соль до 8 граммов на сутки, чтобы кровь не сгущалась. А об алкоголе и вовсе придется забыть, пока не заживут швы, поскольку этиловый спирт замедляет регенерацию тканей и разрушает антибиотики, которые часто назначают после операции
Конечно, нужно еще уяснить для себя, сколько дней нужно соблюдать диету после аппендицита. Возвращаться к привычному питанию рекомендуется не раньше, чем через месяц после оперативного вмешательства, соблюдая все необходимые условия на каждом этапе реабилитации.
Как питаться в первые три дня после операции
Первые часы после операции, пока человек отходит от наркоза, ему нельзя есть. Но разрешено пить воду небольшими порциями – по 2-3 глотка. А через 12 часов нужно накормить его куриным бульоном, который восстановит утраченные силы.
Также уже можно понемногу давать больному легкое галетное печенье, кисель, некрепкий чай, йогурт и мягкий нежирный творог.
Главное помнить, что в первые дни после операции по поводу аппендицита питание должно быть максимально щадящим. Если на вторые-третьи сутки человек чувствует себя хорошо, в рацион можно добавить пюре из вареной тыквы и кабачков, обезжиренный йогурт, крем-суп с сухариками, протертое мясо курицы, кролика или перепелки.
Первая неделя после операции
На этом этапе диета направлена на предотвращение запоров и вздутия кишечника. В первую неделю после операции специалисты советуют планировать питание после удаления аппендицита по дням. В первые три дня оно должно быть очень легким, почти голодным.
А с четвертого дня меню можно разнообразить продуктами, богатыми клетчаткой, например, запеченными яблоками, отварными овощами (морковью, свеклой, тыквой), кашами на воде. Полезно кушать сливочное масло по столовой ложке в день, нежирные сорта морской рыбы, мяса и кисломолочные продукты. Из сладостей разрешаются зефир, апельсины, персики, клубника
Важно, чтобы все блюда были протертыми. Для этого их измельчают в блендере или на мясорубке
Несмотря на то, что выбор продуктов при этой диете ограничен, питание даже на первом этапе реабилитации все равно должно быть разнообразным. В ежедневное меню нужно включать все разрешенные продукты. Но готовить еду положено без специй и приправ и желательно даже без соли.
Первый месяц после операции
Диета после операции по удалению аппендицита в первый месяц должна подготовить организм больного к переходу на обычное питание. Ее окончание должно быть постепенным, без резкого перехода, чтобы человек, не успев восстановиться, не получил дополнительный стресс.
После строгой первой послеоперационной недели меню постепенно расширяется, чтобы организм плавно вернулся к привычному для него рациону. При этом новые продукты нужно добавлять по одному, чтобы была возможность проследить, как отреагирует пищеварительный тракт человека на тот или иной продукт. Если появятся вздутие живота, рвота или диарея, нужно исключить «вредный» продукт из рациона до конца месяца.
Вторая неделя диеты после аппендицита позволяет есть вареные овощи, омлеты, макароны, творожные и картофельные запеканки, отварную телятину, филе индейки, рис, черный и черствый белый хлеб, фрукты, несдобные сухари, свежую зелень. В этот период восстанавливается микрофлора кишечника, поэтому нельзя допускать излишеств и погрешностей в диете.
Частота и распространение острого аппендицита
Аппендицит является самой распространенной болезнью брюшной полости, которая требует проведения хирургической операции. Наиболее часто воспаление аппендикса возникает в возрасте 10-20 лет, однако ни одна возрастная категория не является исключением для этого заболевания. Распространенность аппендицита у подростков и молодых взрослых связана с патофизиологической ролью лимфоидных агрегатов, повышенное количество которых находится в аппендиксе представителей этой возрастной группы .
Согласно исследованию Addiss DG и др., у мужчин аппендицит возникает чаще, чем у женщин (соотношение 1,4:1), при этом риск возникновения заболевания в течение жизни у лиц мужского пола составляет 8,6%, а у женского – 6,7% . Начиная с 1940 года частота госпитализаций пациентов с хроническим аппендицитом постепенно снижается, однако причина этого не ясна .
Осложнения острого аппендицита
- Аппендикулярный инфильтрат. Если операция вовремя не проведена, то примерно на 3 день из-за воспаления аппендикс склеивается с окружающими петлями кишечника, и вместе они превращаются в плотный конгломерат. При этом человека беспокоят небольшие боли, повышение температура тела до 37⁰С. Со временем инфильтрат рассасывается или превращается в гнойник. Больному назначают постельный режим, диету, холод на живот, антибиотики. Операции при инфильтрате не проводят.
- Гнойник в брюшной полости. Представляет собой полость, заполненную гноем, которая образуется из-за расплавления инфильтрата. Беспокоят сильные боли, высокая температура тела, вялость, разбитость, плохое самочувствие. Лечение хирургическое: гнойник должен быть вскрыт.
- Перитонит. Это тяжелое состояние, обусловленное попаданием гноя из червеобразного отростка в живот. При отсутствии адекватного лечения больной может погибнуть. Проводят экстренную операцию и назначают антибиотики.
- Пилефлебит. Это очень редкое и крайне опасное осложнение острого аппендицита. Гной попадает в вены, в результате чего их стенка воспаляется, и на ней начинают образовываться тромбы. Лечение предусматривает применение мощных антибиотиков.
Лечение острого аппендицита
Хирургическое лечение острого аппендицита
аппендэктомиейВиды операции при остром аппендиците
- Открытое вмешательство через разрез. Выполняется чаще всего, так как оно проще и быстрее, для него не нужно специальное оборудование.
- Лапароскопическая аппендэктомия. Выполняется по специальным показаниям (см. выше). Может быть проведена только в том случае, если в клинике есть эндоскопическое оборудование и обученные специалисты.
Медикаментозное лечение при остром аппендиците
До и после операции больному назначают антибиотики
| Название антибиотика* | Описание | Как применяется?** |
| Зинацеф (Цефуроксим) | Антибиотик одного из последних поколений. Эффективен против разных видов болезнетворных микроорганизмов. Применяется в виде внутривенных и внутримышечных инъекций. |
|
| Далацин (Клиндамицин) | Антибиотик, эффективный против разных видов возбудителей гнойно-воспалительных заболеваний. Принимают внутрь, внутривенно и внутримышечно. | Внутрь:
Внутримышечно и внутривенно:
|
| Метрогил (Метронидазол, Трихопол) | Антибиотик, обладающий высокой активностью в отношении простейших одноклеточных паразитов и бактерий, обитающих в бескислородных условиях. Помимо острого аппендицита, часто применяется для лечения язвенной болезни желудка. | Препарат применяется в таблетках, в растворах для инъекций. Дозировка подбирается лечащим врачом, в зависимости от возраста больного и формы острого аппендицита. |
| Тиенам | Сочетание антибиотика и фермента, препятствующего его разрушению. Благодаря этому Тиенам не расщепляется в почках и не разрушается под действием ферментов бактерий. Эффективен против разных видов болезнетворных микроорганизмов, применяется при тяжелых формах острого аппендицита. | Применение у взрослых:
|
| Имипенем | Антибиотик, эффективный против большинства видов бактерий. Устойчив к ферментам бактерий, которые разрушают другие антибиотики. Применяется при тяжелых формах аппендицита, когда неэффективны другие антибактериальные препараты. | Препарат вводится внутривенно. Обычная доза для взрослого – 2 г в сутки. |
| Меронем (Меропенем) | По эффектам аналогичен имипинему, но меньше разрушается в почках и за счет этого более эффективен. | Внутривенно:
Внутримышечно: |
**Информация о названиях и дозировках препаратов представлена исключительно в ознакомительных целях.Медикаментозное лечение при остром аппендиците может назначаться только врачом в стационаре. Самолечение недопустимо, оно способно приводить к негативным последствиям.
Как подготовиться к приему врача?
Обратитесь семейному врачу или врачу общей практики, если у вас болит живот. Если у вас аппендицит, вы, вероятно, будете госпитализированы в хирургическое отделение для удаления аппендикса.
Вопросы, которые доктор может задать вам ! Чтобы выяснить причину боли в животе, ваш врач, вероятно, задаст вам ряд вопросов, например:
-
- Когда появилась боль в животе?
- Где у вас болит?
- Боль перемещалась?
- Насколько сильно выражена боль?
- Что усиливает боль?
- Что помогает устранить боль?
- У вас есть лихорадка?
- Вы чувствуете тошноту?
- Какие еще признаки и симптомы у вас есть?
Вопросы, которые вы можете задать своему врачу:
-
- Есть ли у меня аппендицит?
- Нужно ли мне пройти обследования?
- Какая еще может причина боли?
- Требуется ли мне операция, и если да, то как скоро?
- Каковы риски операции?
- Как долго мне нужно будет оставаться в больнице после операции?
- Как долго длится выздоровление?
- Как скоро после операции можно вернуться к работе?
- Если ли у меня разрыв аппендикса?
Не стесняйтесь задавать другие вопросы.
Диагностика ! Для диагностики аппендицита врач изучит ваши жалобы и симптомы, проведет общий осмотр и исследует живот. Исследования, применяющиеся для диагностики аппендицита, включают: Исследование живота. Врач слегка надавит на болезненный участок брюшной стенки, а затем отпустит руку. Если боль усиливается, это свидетельствует о воспалении брюшины аппендикса (перитонеальные симптомы) Врач также исследует наличие напряжения мышц брюшной стенки при пальпации (мышечный дефанс), которое также указывает на наличие воспалительного процесса в брюшной полости. Кроме того, врач проведет ректальное пальцевое исследование. Для этого он, надев стерильную перчатку и обильно смазав ее вазелином, введет указательный палец в задний проход пациенту. Женщинам детородного возраста должно быть выполнено гинекологическое исследование для исключения возможных гинекологических проблем, которые могут вызывать боль в животе. Анализ крови. Позволяет вашему врачу определить повышение уровня лейкоцитов, что может указывать на инфекцию. Анализ мочи. Ваш врач может попросить вас сдать мочу для анализа, чтобы убедиться, что причиной боли в животе не являются инфекция мочевых путей или камни в почках. Визуализационные исследования. Ваш врач может также рекомендовать рентгенографию брюшной полости, абдоминальное ультразвуковое исследование или компьютерную томографию (КТ), чтобы подтвердить аппендицит или найти другие причины вашей боли.
Лечение ! Для лечения воспаленного аппендицита обычно требуется хирургическое вмешательство. Перед операцией вам может быть однократно введен антибиотик для профилактики инфекции. Хирургическая операция для удаления аппендикса (аппендэктомия). Выполняют как открытую аппендектомию с использованием одного брюшного разреза длиной от 5 до 10 сантиметров (лапаротомия) на передней брюшной стенке, так и лапароскопическую с использованием нескольких небольших разрезов. Во время лапароскопической аппендэктомии для удаления аппендикса хирург вставляет в брюшную полость специальные хирургические инструменты и видеокамеру. В большинстве случаев после лапароскопических вмешательств больные короче период реабилитации, меньше выражены послеоперационные боли и меньше образуются рубцы. Этот метод больше подходит для людей пожилого возраста или страдающих ожирением. Однако при перфорации аппендикса и распространении инфекции по брюшной полости (перитонит) или формировании абсцесса, вам может потребоваться открытая аппендэктомия, которая позволит вашему хирургу провести санацию брюшную полость. После удаления аппендикса вам придется провести в больнице один или два дня.
Дренирование аппендикулярного абсцесса ! Если сформировался аппендикулярный абсцесс, для его дренирования в брюшную полость помещают дренаж через отверстие в передней брюшной стенке. Спустя несколько недель после дренирования абсцесса может быть выполнено удаление червеобразного отростка. Изменение образа жизни и домашнее лечение ! Восстановление после аппендэктомии займет несколько недель. Если произошел разрыв аппендикса и развился перитонит, восстановление будет более долгим.
Аппендикс —
Аппендикс, appendix vermiformis — короткий и тонкий слепой отросток длиной 7-10 см, расположенный на конце слепой кишки (начальный отдел толстой кишки). Его функции в организме человека, а также причины его воспаления и инфицирования, особенно у лиц молодого возраста, до сих пор неизвестны.
По современным данным аппендикс, в стенке которого находится множество лимфоидных узелков, является одним из органов иммунной системы. Длина червеобразного отростка и его положение сильно варьируют; в среднем длина равна около 8,6 см, но в 2 % случаев она уменьшается до 3 см; отсутствие червеобразного отростка наблюдается очень редко.
Что касается положения червеобразного отростка, то оно прежде всего тесно связано с положением слепой кишки. Как правило, он, как и слепая кишка, лежит в правой подвздошной ямке, но может лежать и выше при высоком положении слепой кишки, и ниже, в малом тазу, при низком ее положении. При нормально расположенной слепой кишке различают следующие четыре положения червеобразного отростка:
- Нисходящее положение (наиболее частое, в 40-45 % случаев). Если червеобразный отросток длинен, то конец его спускается в полость малого таза и при воспалении иногда срастается с мочевым пузырем и прямой кишкой.
- Латеральное положение (около 25 % случаев).
- Медиальное положение (17-20 % случаев).
- Восходящее положение позади слепой кишки (около 13% случаев). В этом случае червеобразный отросток располагается забрюшинно.
При всех разнообразных вариантах положения отростка центральная часть его, т. е. место отхождения отростка от слепой кишки, остается постоянным. При аппендиците болевая точка проецируется на поверхность живота на границе наружной и средней третей линии, соединяющей пупок с передней верхней подвздошной остью (точка Мак-Бурнея), или, точнее, на линии, соединяющей обе передние верхние ости в точке, отделяющей на этой линии правую треть от средней (точка Ланца). Просвет червеобразного отростка у пожилых может частично или целиком зарастать.
Червеобразный отросток открывается в полость слепой кишки отверстием, ostium appendicis vermiformis. Дифференциация слепой кишки на два отдела: собственно слепую кишку и узкую часть — червеобразный отросток имеется, кроме человека, у антропоморфных обезьян (у грызунов конец слепой кишки также напоминает по своему устройству червеобразный отросток). Слизистая оболочка аппендикса сравнительно богата лимфоидной тканью в виде folliculi lymphatici aggregdti appendicis vermiformis, и некоторые авторы видят в этом его функциональное значение («кишечная миндалина», которая задерживает и уничтожает патогенные микроорганизмы, чем и объясняется частота аппендицита). Стенка червеобразного отростка состоит из тех же слоев, что и стенка кишечника.
По современным данным, лимфоидные образования аппендикса играют важную роль в лимфопоэзе и иммуногенезе, что послужило основанием считать его органом иммунной системы.
Слепая кишка и червеобразный отросток покрыты брюшиной со всех сторон. Брыжейка червеобразного отростка, mesoappendix, тянется обычно до самого конца его. У слепой кишки приблизительно в 6 % случаев задняя поверхность оказывается не покрытой брюшиной, причем кишка в таких случаях отделена от задней брюшной стенки прослойкой соединительной ткани, а червеобразный отросток расположен внутрибрюшинно. На месте впадения тонкой кишки в толстую заметен внутри илеоцекальный клапан, valva ileocaecalis. Он состоит из двух полулунных складок, в основании которых залегает слой кольцевой мускулатуры, sphincter ileocaecalis. Valva et sphincter ileocaecalis образуют вместе приспособления, которые регулируют продвижение пищи из тонкой кишки, где щелочная реакция, в толстую, где среда снова кислая, и препятствуют обратному прохождению содержимого и нейтрализации химической среды. Поверхность valvae ileocaecales, обращенная в сторону тонкой кишки, покрыта ворсинками, тогда как другая поверхность ворсинок не имеет.
Симптомы острого аппендицита
Основные симптомы острого аппендицита
| Симптом | Описание |
| Боль |
|
| Усиление боли | Действия, во время которых боль при остром аппендиците усиливается:
Усиление боли происходит за счет смещения аппендикса. |
| Тошнота и рвота | Тошнота и рвота возникают почти у всех больных с острым аппендицитом (бывают исключения), обычно через несколько часов после возникновения боли. Рвота 1 – 2 раза. Она обусловлена рефлексом, возникающим в ответ на раздражение нервных окончаний в червеобразном отростке. |
| Отсутствие аппетита | Больному с острым аппендицитом ничего не хочется есть. Встречаются редкие исключения, когда аппетит хороший. |
| Запор | Возникает примерно у половины больных с острым аппендицитом. В результате раздражения нервных окончаний брюшной полости кишечник перестает сокращаться и проталкивать кал. У некоторых больных аппендикс расположен таким образом, что он соприкасается с тонкой кишкой. При его воспалении раздражение нервных окончаний, напротив, усиливает сокращения кишечника и способствует возникновению жидкого стула. |
| Напряжение мышц живота | Если попытаться ощупать у больного с аппендицитом правую часть живота снизу, то она будет очень плотной, иногда почти как доска. Мышцы живота напрягаются рефлекторно, в результате раздражения нервных окончаний в брюшной полости. |
| Нарушение общего самочувствия | Состояние большинства больных является удовлетворительным. Иногда возникает слабость, вялость, бледность. |
| Повышение температуры тела | В течение суток температура тела при остром аппендиците повышается до 37 – 37.8⁰С. Повышение температуры до 38⁰С и выше отмечается при тяжелом состоянии больного, развитии осложнений. |