Боль и отек в голеностопном суставе: лечение в москве
Содержание:
Как лечить?
В связи с тем, что артрит голеностопного сустава имеет схожие симптомы с некоторыми другими болезнями суставов, поставить правильный диагноз самому себе вряд ли удастся. Поэтому придется набраться терпения и сил и сходить к профессионалу.Ревматолог предписывает индивидуальное комплексное лечение, состоящее в приеме медикаментов, физиотерапевтических процедур. Отличные результаты дает последующая лечебная физкультура, проводимая под присмотром врача.Никаких лекарств без советов врача принимать нельзя. Многие имеют серьезные побочные эффекты и прописываются не всем. Как правило, консервативное лечение начинается со снятия болевого синдрома, затем следует прием нестероидных противовоспалительных средств. Если результат не самый лучший – понадобятся глюкокортикостероиды. Все происходит исключительно под контролем врача.Если артрит голеностопного сустава был вызван влиянием инфекции, придется пройти курс антибиотиков. Для улучшения иммунитета врач выписывает витаминные комплексы.Из физиотерапевтических процедур хорошие результаты дают терапия холодом, гидромассаж, ультразвук.Хирургические методы используют только в том случае, когда медикаментозное лечение результатов не дает. На сегодня существуют и хорошо себя зарекомендовали:
- остеотомия, цель которой – равномерно распределить нагрузку на обе стороны сочленения;
- эндопротезирование, то есть замена сустава его искусственным аналогом;
- артродез, когда специальные винты удерживают сочленение в нормальном положении, препятствуя его деформации.
Немаловажную роль в лечении артрита голеностопа, симптомы которого сложны и многообразны, играет диета. Придется ограничить белковую пищу, а вот растительная приветствуется. Очень хорошо для суставов употреблять жирную рыбу, различные холодцы и желе. Рыба богата жирными омега-3 кислотами, а содержащие желатин блюда – коллагеном, который помогает в восстановлении ткани сустава.Прогноз зависит от причины возникновения воспалительного процесса. Однако болезнь всегда протекает с рецидивами. Реактивный лучше поддается лечению, а вот с ревматоидным или псориатическим артритами все сложнее. Они провоцируют деформацию сустава и приводят в его неподвижности. Поэтому потребуется намного больше усилий пациента и врача, чтобы задержать развитие деструктивных процессов.
Мы специализируемся на лечении опорно-двигательного аппарата, даже при тяжелых стадиях заболеваний. Уже 10 лет помогаем тысячам пациентов избежать операции!
Наши врачи
Это сильнейшая команда экспертов, которая преподаёт на кафедре РУДН. Мы являемся клинической базой ведущих ВУЗов, где выпускаются лучшие врачи Москвы, уникальные специалисты России и зарубежья.
Стандарты
Экспертами и преподавателями нашей сети совместно с ведущими израильскими специалистами разработаны уникальные протоколы лечения на основе утвержденных медицинских стандартов Министерства Здравоохранения РФ.
Причины возникновения и виды
Причинами болезни являются:
- наследственное или приобретённое нарушение формы стопы;
- воспалительные процессы из-за начинающегося артрита;
- плоскостопие, в результате которого стопа становится широкой;
- травмы сустава;
- ношение обуви на высоких каблуках или слишком узкой;
- эндокринные заболевания и нарушение обмена веществ;
- тяжелый физический труд с нагрузкой на ноги;
- малоподвижный образ жизни;
- переохлаждение ног;
- злоупотребление спиртными напитками;
- длительный стресс.
В зависимости от места локализации болезни известны такие виды артроза пальцев ног:
- остеоартроз большого пальца ноги;
- мизинца;
- деформирующий;
- первого плюснефалангового сустава стопы;
- второго плюснефалангового сустава стопы;
- фаланги пальца стопы.
На видео от канала «ЗДОРОВЫЕ СУСТАВЫ» рассказывается, что такое деформирующий артроз стопы.
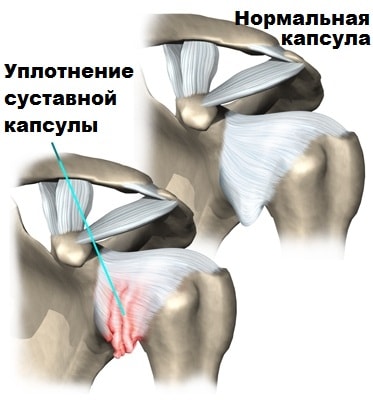
Причины посттравматического артрита
В развитии посттравматического артрита основное значение имеют травмы. Острые травмы: ушибы, растяжения связок, вывихи, переломы пострадавший всегда замечает и связывает с ними дальнейшее воспаление сустава. В большинстве случаев это является поводом для своевременного обращения к врачу.
Травма может иметь и хронический характер. Это случается при постоянном подъеме тяжестей, лишнем весе в сочетании с малоподвижным образом жизни. Иногда острая травма кажется пострадавшему незначительной, и он не связывает с ней появление через некоторое время признаков артрита. Это самые опасные травмы, так как с ними пациент почти никогда не обращается вовремя к врачу, упускает время и позволяет болезни принять хронический деструктивный характер.
Развитию травматического артрита подвержены спортсмены, люди тяжелого физического труда (шахтеры, грузчики), лица, страдающие ожирением и ведущие малоподвижный образ жизни. В группу риска входят также лица, страдающие хроническими воспалительными заболеваниями опорно-двигательного аппарата: ревматоидным артритом, подагрическим артритом и др.
Патогенез – механизм развития болезни
В последние годы было установлено, что даже незначительная травма запускает развитие воспалительного процесса. Происходит это на клеточном уровне. Клетки внутрисуставных тканей вырабатывают провоспалительные (поддерживающие воспаление) биологически активные вещества – простагландины, цитокины и др. Начавшийся воспалительный процесс при острой незначительной травме (небольшом ушибе) может через некоторое время закончиться полным выздоровлением.
Но при наличии таких факторов риска, как сниженный иммунитет, различные хронические заболевания, ожирение воспаление поддерживается длительное время и постепенно приводит к дегенеративно- дистрофическим изменениям в суставе и нарушению его функции.
При сильных травмах кроме описанного механизма включается процесс некроза (отмирания) клеток хрящевой ткани (хондроцитов) непосредственно от механического воздействия. У хондроцитов, окружающих зону некроза, включается механизм аутолиза – саморазрушения. Хрящевая ткань разрушается, процесс поддерживается длительно протекающим воспалением. На месте разрушенного хряща развивается соединительная ткань (паннус), ограничивающая подвижность сустава. Подхрящевая костная ткань начинает разрастаться, что приводит к деформации сустава. Со временем паннус заменяется костной тканью и формируется анкилоз – полная неподвижность сустава.
Формы
По характеру течения посттравматический артрит делится на:
- Острый – встречается нечасто, протекает с выраженными симптомами, заканчивается выздоровлением, иногда самопроизвольным, но всегда есть риск перехода острого течения в хроническое. При открытых (ножевых, огнестрельных) ранах воспаление может осложняться гнойной инфекцией и тогда протекает как острый гнойный артрит.
- Хронический – самый частый вариант течения. Патологический процесс начинается и протекает незаметно с медленным формированием нарушения функции сустава.
Читайте нашу статью «Хронический артрит».
Симптомы подагры
Первую стадию подагры описывают как гиперурикемию (повышенное содержание мочевой кислоты в крови). Гиперурикемия выявляется с помощью биохимического анализа крови. При этом в большинстве случае иных симптомов заболевания не обнаруживается. Иногда могут наблюдаться общая слабость, потливость, зуд кожи, запоры.
Собственно о подагре стоит говорить с момента начала острых подагрических атак. Спровоцировать приступ подагрического артрита могут:
-
приём алкоголя (единократное употребление значительной дозы);
-
переохлаждение;
-
травма сустава;
-
обычное ОРЗ.
В первую очередь, как правило, страдает сустав большого пальца ноги (I плюснефаланговый сустав). Типично поражение сустава только на одной ноге. Довольно часто затрагиваются другие мелкие суставы – лучезапястные или фаланги пальцев. В дальнейшем от подагрических атак могут пострадать и остальные суставы. У женщин заболевание может охватить сразу же несколько суставов уже в самом начале.
Обычно приступ подагрического артрита длится не более 5-7 дней, после чего наступает полная ремиссия (какие бы то ни было симптомы исчезают) – до следующего приступа. Такое течение подагры называют интермиттирующей («интервальной») стадией. Затем заболевание может перейти в хроническую стадию.
Приступ подагрического артрита
Приступ подагрического артрита проявляется острой болью в суставе. Довольно быстро область поражённого сустава отекает и краснеет. Цвет кожи над суставом может приобрести синюшный оттенок. Больной ощущает озноб, повышается температура, — возможно повышение до 38 °C и выше. Любое прикосновение к суставу усиливает боль, сустав полностью теряет подвижность. Боль может быть очень интенсивной и не сниматься анальгетиками.
В большинстве случаев приступ случается ночью, к утру боль обычно ослабевает. Однако в тяжелых случаях сильная боль может продолжаться до 3-х дней, потом её интенсивность медленно уменьшается.
Хроническая подагра
Если приступы подагрического артрита становятся частыми и протекают достаточно тяжело (периоды боли преобладают над периодами ремиссии), диагностируется хроническая подагра. Хроническая форма заболевания характеризуется усилением дисфункции пораженных суставов, а поскольку больной перестаёт ими пользоваться, развивается атрофия суставных мышц.
Специфическим симптомом подагры является образование тофусов. Тофус – это подкожное или внутрикожное скопление уратов (солей мочевой кислоты). Тофусы выглядят как узелки – плотные образования округлой формы. Диаметр их может варьироваться от 2-х мм до 5 см и более. Тофусы появляются обычно приблизительно через 5 лет после первого приступа подагры, медленно увеличиваясь в размерах. Однако при неблагоприятном течении их образование может идти более быстро. Типичные места, где они возникают – это пальцы рук и ног, ушные раковины, коленные и локтевые суставы, стопы, надбровные дуги. Трогать эти образования не больно. Кожа над тофусами, как правило, сухая и шероховатая, так как её кровоснабжение нарушено. Со временем в этом месте может образоваться свищ, сквозь который выделяется белая пастообразная масса (собственно ураты).
Тофусы образуются не всегда (только у 50-60% больных).
Хроническая подагра также часто становится причиной мочекаменной болезни. Ураты могут образовывать камни в почках, которые способны вызывать почечные колики, блокировать отток мочи, способствовать развитию пиелонефрита.
Что такое подагра?
Подагра – это заболевание, характеризующееся признаками артрита на фоне повышения в организме количества мочевой кислоты и ее солей (гиперурикемии). Далеко не во всех случаях повышение уровня мочевой кислоты в крови приводит к развитию подагры, но с возрастом риск формирования заболевания значительно увеличивается. На сегодняшний день заболеваемость подагрой составляет 3 случая на 1000 человек. Доказано, что значительно чаще встречается подагра у мужчин (примерно в 20 раз), однако,у женщин в последние годы отмечается увеличение заболеваемости. Сокращается межполовая разница в заболеваемости после 50 лет.
Подагра может поражать любые суставы: пальцев, кистей, локтей, коленей, но чаще всего от подагры страдают суставы пальцев ступни, особенно большого пальца, что связано с большей склонностью к дегенеративно-дистрофическим изменениям их хрящевой ткани.
История изучения подагры
Подагра была описана уже в V веке до н.э. Гиппократом, но это было только описание симптомов. В конце XIX века ученые выявили повышение в крови, а затем и во внутрисуставной жидкости у больных подагрой содержания солей мочевой кислоты. Детальное изучение патогенеза подагры и разработка медикаментозного лечения относятся уже к середине ХХ века.
Любопытны различные теории, связывающие вероятность развития подагры с различными особенностями образа жизни и с личностными качествами. Например, еще в Средние века подагру называли «болезнью изобилия», так как болели ее исключительно состоятельные люди. Позднее это нашло объяснение связью развития подагры с поступлением в организм большого количества белка и участием в ее патогенезе алкоголя. Другой теорией было выявление зависимости частоты заболевания от уровня интеллекта и общей успешности человека. Подагрой страдали многие известные личности (Франклин, Ньютон, Дарвин и пр.), что дало основание предполагать подобную связь.
Патогенез подагры
Гиперурикемия может быть связана с самыми разными причинами, от интенсивных физических нагрузок и погрешностей в диете до тяжелых заболеваний почек или онкологии. Симптомокомплекс, характерный для подагры, формируется не всегда. Этот диагноз выставляется при появлении признаков воспаления сустава (артрита), которое является результатом отложения в тканях сустава солей мочевой кислоты (уратов). Кристаллы мочевой кислоты оказывают раздражающее действие на ткани, результатом чего становится их хроническое асептическое воспаление и разрастание с образованием подагрических «шишек» или тофусов. Тофусы могут располагаться и во внутренних органах (например, клапанах сердца). Сами тофусы безболезненны, боли связаны с воспалением в околосуставных сумках (бурсит) или сухожилиях (тендовагинит). Воспалительный процесс становится причиной выраженных болей и ограничения подвижности сустава.
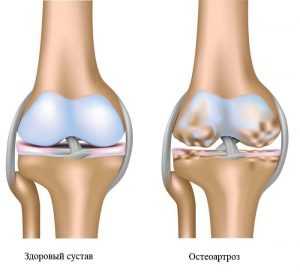
Причины и механизм развития артроза
Причины развития суставного дегенеративно-дистрофического процесса многообразны. Артроз – это заболевание, начинающееся постепенно на фоне врожденных особенностей строения соединительной ткани, а также длительного микротравмирования, перенесенных острых суставных повреждений и заболеваний. Почти все хронические воспалительные процессы (артриты) со временем переходят в дегенеративно-дистрофические с периодическими рецидивами воспаления. Наконец, самая большая группа артрозов – возрастные.
Факторами, предрасполагающими к развитию и прогрессированию данного патологического процесса являются:
- малоподвижный образ жизни;
- тяжелые профессиональные или спортивные физические нагрузки;
- профессии, связанные с длительным нахождением в положении стоя, без движения;
- лишний вес;
- эндокринные заболевания и гормональные расстройства, приводящие к нарушению кровообращения и обмена веществ: сахарный диабет, атеросклероз, заболевания щитовидной железы, ожирение;
- венозная недостаточность;
- неправильное нерегулярное питание, вредные привычки (курение, злоупотребление алкоголем) – усиливают обменные нарушения;
- наследственная предрасположенность к заболеваниям опорно-двигательного аппарата.
Под действием всех перечисленных причин начинают постепенно разрушаться клетки хряща, покрывающего суставные поверхности костей. Хрящ сначала истончается, теряет свою эластичность, а затем растрескивается. Подхрящевая костная ткань начинает тереться о такую же полуразрушенную костную поверхность на другой стороне сочленения и разрушаться. Реакцией костной ткани на такой процесс является ее разрастание, особенно по краям сустава, что приводит к ограничению подвижности и суставной деформации.
Суставная деформация при артрозе
Особенностью клеток суставных тканей является способность реагировать на любые, даже незначительные травмы. Разрушенные клетки продуцируют провоспалительные (вызывающие и поддерживающие воспалительный процесс) цитокины. Поэтому разрушение хрящей и костей сопровождается асептическим воспалительным процессом в синовиальной оболочке (синовитом) и выпотом воспалительной жидкости в суставную полость. Периодически развивающееся воспаление способствует еще более активному отмиранию клеток твердых тканей и прогрессированию заболевания.
Процесс длительный, поначалу он никак себя не проявляет, так как хрящевая ткань не содержит нервных окончаний, поэтому болевых ощущений на ранних стадиях у больных нет. Они появляются при травмировании расположенной под хрящом надкостницы и при обострении воспалительных процессов (надкостница и синовиальная оболочка очень хорошо иннервированы).
Тяжелее протекает артроз, развивающийся на фоне хронических воспалительных процессов. Происходит полное разрушение суставных тканей с формированием анкилоза (неподвижности) и инвалидизацией. Возрастные нарушения протекают не так агрессивно и редко приводят к тяжелым нарушениям.
В группе риска женщины после 50 лет, мужчины после 40 лет, лица, страдающие эндокринной патологией и хроническими артритами, а также лица, занимающиеся тяжелым физическим трудом, профессиями, связанными с длительным пребыванием в положении стоя, спортсмены (тяжелоатлеты и занимающиеся травмоопасными видами спорта). Для данных лиц особое значение имеет профилактика артроза.
Лечение артрита голеностопного сустава
Как лечить артрит голеностопного сустава у того или иного пациента, решает врач. Основной задачей лечения артрита голеностопного сустава является устранение болевого синдрома и подавление прогрессирования заболевания. Во время ремиссии проводится реабилитация для восстановления функции голеностопа и стопы.
Индивидуально подобранное комплексное лечение артритов стопы и голеностопа включает в себя медикаментозную терапию, различные виды немедикаментозного лечения и народные средства.
Медикаментозная терапия
Препараты для лечения артрита голеностопа
Подбор лекарственных препаратов зависит от клинической формы артрита суставов стопы и голеностопа, особенностей его течения, наличия у пациента сопутствующих заболеваний.
Для устранения болей, воспаления и отека назначают лекарственные препараты из группы нестероидных противовоспалительных средств – НПВС (Диклофенак, Нимесулид, Ибупрофен и др.). В зависимости от выраженности симптомов лекарство назначается в виде инъекций (уколов), таблеток для приема внутрь, ректальных суппозиториев (по эффективности свечи не уступают инъекционному методу), наружных средств (гелей, кремов, мазей – эмульгель Вольтарен, гель Пенталгин).
При выраженной отечности и болях, не устраняющихся НПВС, назначают глюкокортикостероидные гормоны (ГКС). Их вводят короткими интенсивными курсами, что приводит к быстрому устранению отечности. Часто растворы ГКС вводят непосредственно в суставную полость.
Болевой синдром значительно усиливается за счет мышечного спазма. Чтобы его устранить, назначают миорелаксанты (Мидокалм). Для улучшения обмена веществ в хрящевой ткани применяют хондропротекторы (Хондроксид, Терафлекс, Дона). А для активизации общего обмена – витамины и минералы.
Артрит суставов стопы и голеностопа, в основе которого лежит аутоиммунный процесс, лечат лекарствами, подавляющими активность иммунной системы. Это препараты базисной терапии (Метотрексат, Сульфасалазин, Лефлуномид), а также препараты из группы биологических агентов, в состав которых входят антитела и цитокины (ритуксимаб — Мабтера, Реддитукс).
Если причиной артрита суставов стопы и голеностопа является инфекция, назначают антибиотики.
Немедикаментозные методы
Лечение артрита голеностопного сустава немедикаментозными методами включает:
- Иммобилизацию голеностопа и стопы при выраженных воспалительных процессах. В настоящее время с этой целью чаще всего назначают ношение ортезов – ортопедических устройств, фиксирующих голеностоп и стопу в определенном положении. Ортез эффективно снижает нагрузку на голеностоп, устраняет его дополнительное травмирование при ходьбе. Все это способствует восстановлению функции конечности.
- Физиотерапевтические процедуры – включаются в сосав комплексного лечения артрита на любой стадии. Электрофорез с анальгетиками и ГКС хорошо устраняет отек и боль, лазеро- и магнитотерапия способствуют восстановлению суставной функции.
- Лечебная физкультура (ЛФК) – назначается при лечении артрита стопы и голеностопа сразу после устранения сильных болей и отека, предупреждает развитие анкилозов. Комплекс упражнений назначается врачом и осваивается под контролем инструктора ЛФК. Результатом систематического выполнения упражнений является восстановление функции голеностопа.
- Массаж проводится на стадии ремиссии, улучшает кровообращение, способствует восстановлению суставных тканей.
- Рефлексотерапия (иглоукалывание, моксотерапия, точечный массаж) – отлично снимают воспаление, боль, восстанавливают работу голеностопа и стопы.
Ортез для иммобилизации голеностопного сустава и упражнения ЛФК для лечения артрита голеностопа
Народные методы
Лечение артрита стопы и голеностопа народными методами может входить в состав комплексного лечения по назначению врача:
- растирание; взбить белок одного яйца, добавить по чайной ложке сухой горчицы (без горки) и камфорного масла, 2 чайных ложки водки; смешать, хранить в холодильнике, втирать в область голеностопа и стопы на ночь;
- обезболивающие компрессы; кору вяза высушить, измельчить в порошок, добавить немного воды для получения кашицеобразной массы, выложить на салфетку, приложить к голеностопу, сверху прикрыть полиэтиленом, утеплить и оставить на ночь;
- обезболивающая мазь; смешать в равных объемах высушенные и растертые в порошок листья черной смородины, траву донника, корень одуванчика; 10 г смеси смешать с 40 г вазелина и использовать как обезболивающую мазь.
Хруст в суставах — когда стоит беспокоиться
Внутрисуставные инъекции гиалуроновой кислоты
Как проявляется артрит сустава большого пальца ноги
Типичными симптомами острого артрита являются следующие признаки:
- боль, имеющая разные характеристики — умеренная, интенсивная, ноющая, острая, постоянная, периодическая;
- покраснение кожи над суставом – слегка заметное или резко выраженное;
- местное повышение температуры – область сустава на ощупь становится горячей, чем остальная поверхность стопы;
- припухлость (отечность) – может быть минимальной или значительной;
- нарушение функции – больной сустав хуже сгибается, движения в нем сопровождаются усилением болевых ощущений.
Хронические формы воспаления большого пальца протекают волнообразно. При этом рецидивы сменяются ремиссиями. Во время обострения симптомы напоминают собой картину острого артрита (чем они более выражены, тем сильнее обострение болезни), а в период ремиссии человек может чувствовать себя практически здоровым, боли в стопе его не беспокоят.
Нужно помнить, что хроническое течение заболевания с частыми рецидивами постепенно приводит к органическим изменениям суставных тканей. Наиболее часто это сопровождается следующими патологическими изменениями:
- разрастание соединительной ткани («накручивание» ткани в области суставов, когда наблюдается их деформация и утолщение пальцев);
- ограничение объема движений в суставе, прогрессирующее с течением времени.
Когда болят суставы ног
Существуют несколько разновидностей заболеваний, поражающих мелкие суставы стопы, включая и суставы большого пальца.
Подагра
Очень часто первым заметным для самого пациента признаком подагры является сильная боль в области большого пальца. Это объясняется развитием подагрического артрита, при котором происходит разрушение околосуставных и хрящевых тканей скоплениями кристаллов мочевой кислоты. Подагра является хроническим заболеванием, требующим соблюдения специальной диеты и приема препаратов, выводящих из организма мочевую кислоту.
Ревматоидный артрит
Болезнь затрагивает все суставы пальцев, включая и большой палец ноги. Воспаление стойкое, прогрессирующее, без адекватного лечения приводит к потере трудоспособности. Заболевание имеет аутоиммунную природу, требует серьезного подхода к лечению и длительного приема средств так называемой базисной терапии.
Псориаз
Воспаление суставов при псориазе обычно сопровождается кожными изменениями, характерными для данной болезни – так называемыми псориатическими бляшками. Однако, в 12-25% случаев именно артрит может стать единственным симптомом заболевания.
В тяжелых и запущенных случаях воспаление является настолько сильным, что приводит к значительному укорочению пальцев стоп. Это обусловлено разрушением костной и хрящевой тканей суставов, что способствует серьезным деформациям, обезображиванию конечностей.
Остеоартрит
Остеоартрит обычно развивается вследствие постоянного ношения узкой обуви на высоком каблуке, генетической предрасположенности, избыточной массы тела, после травмы стопы и т. п. Также сочленения костей стопы могут воспаляться при различных инфекционных заболеваниях. При лечении остеоартрита основной задачей является устранение инфекции и воспаления, а также изменение образа жизни.
Основные симптомы
Изначально человек ощущает общее недомогание, которое не несет в себе никаких опасений, но со временем возникает чувство постоянной усталости, переходящей в хроническую форму.
Нарушение комфорта повседневной жизни или трудовой деятельности может спровоцировать появление дополнительного дискомфорта.
Волнообразный характер течения заболевания и ощущение болей в суставах утром или во второй половине ночи говорит о появлении дополнительных проблем с организмом. Озноб и лихорадка появляется на фоне инфекционного заражения организма.
А также часто возникает локальное повышение температуры в области воспаления. Создается эффект скованности и ограниченности в подвижности, что создает массу неудобств физического характера.
В особых случаях кожные покровы могут поменять свой цвет, который свидетельствует о нарушении работы кровеносной системы.
Выводы
- Артроз – это длительное хроническое заболевание, приводящее к разрушению сустава.
- Артрозом стопы и большого пальца ноги чаще болеют женщины пожилого возраста.
- Большинство пациентов не обращают внимания на первые признаки заболевания, чем ухудшают течение артроза.
- Артроз с течением времени приводит к инвалидности.
- Лечение заболевания очень сложное, лучше позаботиться заранее о профилактике болезни.
Также читайте про лечение в домашних условиях бурсита большого пальца стопы в этой статье.
Боль в руках часто появляется по причине развития артроза большого пальца. Именно он противопоставлен остальным, чтобы иметь возможность захвата и удержания множества предметов. Артроз большого пальца приводит к снижению его подвижности. В случае отсутствия лечения ризартроз (так еще называют описываемое заболевание) может привести к полной обездвиженности сустава. Если развился артроз большого пальца руки, лечение может быть длительным. О симптомах и лечении заболевания рассказывается в статье, которая расположена далее.
Большой палец