6 мифов о беременности после 35 лет
Содержание:
- Можно ли беременеть в таком возрасте?
- Осложнения и риски
- Можно ли увеличить уровень АМГ?
- Все дело в хромосомах: старая цитоплазма несет патологии плода
- Что советуют врачи
- Влияние оксидативного стресса на течение беременности после 35 лет
- Что включает пренатальный скрининг для беременной после 35-ти?
- Мамино здоровье — под угрозой!
- Риски поздних родов
- Что такое антимюллеров гормон (АМГ)?
- Что может вызвать боль в животе?
- Первая беременность в 38 лет
- Рекомендации мамам
- Даже негативный отзыв — это стимул
- Делаем выводы. Насколько безопасна беременность после 35 лет?
Можно ли беременеть в таком возрасте?
Беременность всегда волнительное и чудесное время. Однако в первый раз роды в 37 лет, по мнению врачей, нежелательны. Идеальный возраст для зачатия и вынашивания ребенка — от двадцати до тридцати лет. Именно на этот промежуток, по статистике, приходится большая часть беременностей, потому как женский организм уже созрел и готов для того, чтобы выносить и родить здорового малыша. Зачастую у будущей мамы еще нет серьезных хронических заболеваний, которые можно наблюдать у старородящих.
Некоторые женщины после 30 очень серьезно относятся к этапу планирования малыша, к состоянию своего организма и питанию. Чтобы роды в 37 лет, по отзывам врачей, прошли гладко еще на этапе планирования, необходимо посетить гинеколога и сдать все назначенные анализы. Вероятность родить здорового малыша после 35 значительно возрастет, если будущая мама не курит и не пьет, следит за питанием, принимает комплекс витаминов в соответствии с возрастом, не подвергает свой организм и нервную систему стрессу.
Если беременность наступила в этом позднем репродуктивном возрасте, то не стоит пропускать плановые осмотры и походы к гинекологу, чтобы избежать осложнений и развития у ребенка пороков или врожденных заболеваний.

Осложнения и риски
После тридцати пяти лет врачи предупреждают о возможности появления следующих осложнений:
- Генетические нарушения (хромосомная патология). Увеличиваются шансы нарушений в хромосомном наборе плода. Это ошибки можно с высокой вероятностью исключить, пройдя качественное скрининг-обследование на 11-12-й неделе беременности.
- Выкидыш. Такое случается у женщин любого возраста. Но в связи с недостатком гормонов у женщин старородящих такие случаи встречаются гораздо чаще. Это можно предупредить, если доктор вовремя увидит проблему и пропишет соответствующие лекарственные препараты («Утрожестан», «Дюфастон»).
- Предлежание плаценты. Неправильное расположение плаценты во время беременности может привести к осложнениям во время родов или отслойке во время беременности. Такое состояние требует особого наблюдения и может быть показанием к проведению кесарева сечения.
- Диабет и гестоз. В связи с избыточным весом и нестабильностью артериального давления может развиться гестационный сахарный диабет. Такое осложнение иногда вынуждает врачей прибегнуть к экстренному кесареву сечению, чтобы исключить хроническую гипоксию плода, нефропатию и мертворождение.
- Преждевременные роды и недостаток массы тела новорожденного. Очень часто дети у мам после 35 рождаются раньше срока и, соответственно, имеют небольшой вес – примерно 2,5 килограмма. При правильном уходе такие малыши имеют хороший прогноз на дальнейшую жизнь.
Конечно, когда наступает беременность в 38 лет, риски исключить нельзя. Можно лишь уменьшить их вероятность с помощью тщательной подготовки и наблюдения у хороших специалистов.
Можно ли увеличить уровень АМГ?
Реальных методов изменить уровень АМГ не существует. Потому что, как я уже говорила, основная причина снижения АМГ — уменьшение уровня преантральных фолликулов, т.е снижение фолликулярного резерва. Способов восстановить фолликулярный запас не существует. Но в разных лабораториях результат анализа может быть разным, поэтому бывают случаи, когда пересдача анализа дает женщине ложную надежду, потому что результат оказывается немного выше предыдущих значений. Но если АМГ меньше, чем 0.6, то принципиальной разницы нет — 0.1 или 0.5 нг/мл. И то, и другое — крайне низкие показатели, которые говорят о существенном снижении ресурса яичников. Поэтому, если результат АМГ менее 0.5 нг/мл, его можно не мониторить.
Все дело в хромосомах: старая цитоплазма несет патологии плода
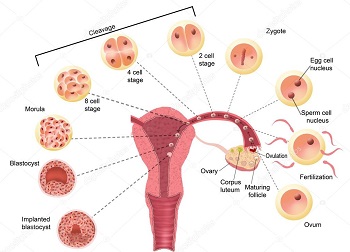
Незрелые яйцеклетки (ооциты) присутствуют в организме девочки с рождения. Каждая получает набор женских половых клеток, которого с запасом хватает на всю жизнь. По мере созревания ооциты делятся. Их хромосомный набор разделяется на пары, расходящиеся в противоположные стороны клетки. Этим процессом «руководят» микротрубочки — клеточные структуры, напоминающие каналы, скрученные из белковых соединений. Один конец трубочек соединяется клеточным полюсом, а другой — с разделяемыми хромосомами.
Цель этой структуры, называемой веретеном деления – растащить хромосомные пары к разным полюсам клетки, чтобы сформировать две яйцеклетки, обладающие одинарным (гаплоидным) набором хромосом.
После оплодотворения материнские клетки дополнятся отцовским генетическим материалом. Клетки зиготы – структуры, из которой сформируется эмбрион, будут иметь двойной (диплоидный) хромосомный набор, сформированный из наследственной информации, взятой у обоих родителей.
Но, если цитоплазма в клетке «старая» трубочки плохо разделяют хромосомы, Процесс созревания яйцеклеток нарушается и разъединившиеся «половинки» получают неравный хромосомный набор. Беременность после 35 приносит и другие проблемы. Их оплодотворение чревато рождением потомства с генетическими аномалиями. Из-за сбоя веретена деления у возрастных женщин чаще рождаются дети с тяжелыми наследственными патологиями – синдромами Дауна, Лежена, Прадера- Вилли, Ди Джорджи, Вольфа-Хиршхорна. Если организм отторгает неправильно развивающийся эмбрион, возникает выкидыш.
Поэтому природа, используя защитные механизмы не дает оплодотворятся клеткам с неправильным генетическим набором. Женщина не может забеременеть, несмотря на сохраненную менструальную функцию и нормальный гормональный фон. Если в будущем науке удастся найти лекарство, способное «отремонтировать» сломанное веретено деления или омолодить клеточную цитоплазму, бесплодие можно удастся отодвинуть на поздний возраст.
Что советуют врачи
Существует несколько правил, которые помогут предотвратить осложнения, когда планируется беременность в 38 лет. Мнение врачей и их советы следующие:
- Сдать все необходимые анализы: анализ мочи, крови и другие стандартные исследования при диспансеризации. Проверить состояние хронических заболеваний и обследовать половые органы.
- Пролечить все возможные заболевания до беременности.
- Во время планирования начать пить специальные витамины, содержащие повышенную дозу фолиевой кислоты. Этот витамин позволяет уменьшить риски патологии развития нервной трубки.
- Сдать анализы на половые гормоны. Такое исследование позволяет заранее или с первых недель беременности знать о необходимости скорректировать гормональный фон.
- Проверить качество спермы. Не только женщине необходимо готовиться к беременности. Качество отцовского материала может сильно отражаться на патологиях развития плода. Режим дня, отказ от вредных привычек, полноценное питание и активный образ жизни улучшат качество семенного материала.
- Скорректировать питание, следить за весом и избавиться от вредных привычек. Здоровый образ жизни способен улучшить состояние организма и облегчить протекание беременности.
- Не применять лекарства и БАДы без консультации с врачом. Например, избыток витаминов Д и А повышает риски развития аномалий у ребенка.
Влияние оксидативного стресса на течение беременности после 35 лет
Оксидативный стресс изучается уже очень давно и его влияние на репродуктивную систему не подвергается сомнению традиционной медициной. Репродуктивное «качество» яйцеклеток, то есть возможность яйцеклетки дать начало новой жизни, напрямую связано с уровнем оксидативного стресса. Избыток свободных радикалов в яйцеклетках приводит к нарушениям их цитоскелета, функционирования микротрубочек, что вызывает формирование гаметоцитов с недостаточным или избыточным количеством хромосом, повреждения хромосом и др.
Также оксидативный стресс тесно связан с синдромом поликистоза яичников и приводит к усиленному разрушению фолликулярных белков. Также оксидативный стресс вносит свой вклад в развитие мастопатии и эндометриоза.
И один из самых серьезных аспектов оксидативного стресса – это его влияние на течение беременности. При оксидативном стрессе увеличивается риск осложнений беременности: преэклампсии, плацентарной недостаточности, преждевременного разрыва плодных оболочек и преждевременных родов, а также задержки роста плода и врожденных пороков развития. Вот почему риск осложнений беременности и патологии плода выше у женщин старше 35 лет.
Есть и другое, косвенное влияние оксидативного стресса на протекание беременности. Помимо поликистоза яичников избыток свободных радикалов является причиной развития многих хронических заболеваний: диабет, гипертония, атеросклероз. Эти болезни также усложняют течение беременности.
Что включает пренатальный скрининг для беременной после 35-ти?
Помимо общепринятых для всех беременных анализов (анализ мочи, биохимия крови, анализ на содержание сахара в крови и т.д.), женщине, решившей стать матерью после 35, предложат пройти скрининг, рекомендованный Всемирной Организацией Здравоохранения. В этом скрининге будут применяться особые маркеры, которые с максимальной точностью укажут на возможные патологии у плода.
Что входит в пренатальный скрининг в 1 триместре беременности:
- УЗИ;
- анализ крови РАРР-А (на плазма-протеин-А);
- анализ венозной крови на свободный b-ХГЧ (хорионический гонадотропин человека).
Что входит в пренатальный скрининг во 2 триместре беременности:
- исследование трисомий (анализы на альфа-фетопротеин, ХГЧ и свободный эстриол): определят хромосомные нарушения и дефекты нервной трубки у плода, фето-плацентарную недостаточность у матери;
- генетический скрининг по анализу слюны или крови мужчины и анализу крови женщины: определяет риски развития различных патологий плода;
- биопсия хориона (плодной оболочки эмбриона): методом прокола иглой через шейку матки у плода берут на анализ ворсины хориона; определяет риски развития патологий плода;
- забор и исследование амниотической жидкости (амниоцентез): с помощью иглы, которая вводится в плодный пузырь, просиходит забор жидкости; помогает определить группу крови и резус-фактор у плода;
- забор и исследование венозной крови из пуповины плода (кордоцентез): проводится, если два предыдущих анализа вызывают сомнение у врача или дают неточный результат.
Мамино здоровье — под угрозой!
В организме будущей мамы происходят изменения, направленные на вынашивание беременности. Одновременно создаются предпосылки для развития заболеваний органов брюшной полости.
Что меняется?
Под воздействием гормонов снижается двигательная активность кишечника, протоков желчного пузыря и поджелудочной железы. Содержимое этих органов застаивается.
Несколько подавлена работа иммунной системы — необходимое условие для вынашивания беременности, чтобы мамин организм не отторгал плод.
Застой и сниженный иммунитет способствуют развитию воспаления и размножению условно-патогенных микроорганизмов (постоянно живут в нашем организме, не нанося вреда в обычных условиях).
Где таится опасность?
Вместе с внутренними органами смещается и большой сальник, призванный ограничивать воспаление в брюшной полости. Возникший воспалительный процесс может быстро распространиться на близлежащие органы. Развивается перитонит/воспаление брюшины — тонкой пленки, покрывающей все внутренние органы и стенки брюшной полости.
При смещении внутренних органов месторасположение болей может меняться по сравнению с типичными проявлениями заболеваний.
|
Из-за нехватки времени у докторов, либо в силу каких-то других причин определенные моменты все же остаются не до конца выясненными. Постараемся осветить некоторые вопросы, ответы на которые вас могут интересовать. |
Острый аппендицит — воспаление червеобразного отростка
Аппендикс находится в правой нижней части живота, но с увеличением срока беременности он постепенно смещается в верхние отделы живота.
Заболевание начинается с внезапной и резкой боли в животе, но затем боль становится ноющей и перемещается туда, где находится аппендикс. В положении на правом боку боль усиливается — вследствие давления беременной матки на воспаленный червеобразный отросток.
Часто боль сопровождается тошнотой и рвотой, повышением температуры тела.
При неоказании своевременной медицинской помощи развивается перитонит: температура тела нарастает, боль в животе усиливается, рвота не приносит облечения.
Холецистит — воспаление желчного пузыря
Характерны боли и чувство тяжести справа под ребром. При шевелениях плода боли могут усиливаться.
Часто возникает горечь во рту, изжога, тошнота и/или рвота, отрыжка воздухом, вздутие живота.
При остром холецистите (приступе) боли схваткообразные. Приступ может быть спровоцирован тряской во время езды или погрешностями в питании (употребление жирной, жареной и/или жирной пищи).
При хроническом холецистите боли тупые и ноющие, периодически усиливающиеся и утихающие.
Панкреатит — воспаление поджелудочной железы
Боль располагается в верхней части живота (подложечной области, правом или левом подреберье). Может быть опоясывающей, охватывая не только живот, но область спины. Нередко сопровождается тошнотой/рвотой, нарушением стула (чаще поносом).
Острый панкреатит: боль сильная, резкая схваткообразная или пульсирующая.
Хронический панкреатит: боль ноющая, усиливающаяся при погрешностях в питании.
Цистит — воспаление мочевого пузыря
Острый цистит
Боль режущая, сочетающаяся с учащенным мочеиспусканием и выделением мочи небольшими порциями. Часто возникают ложные позывы на мочеиспускание.
Хронический цистит
Боль тянущая, усиливающаяся при наполнении мочевого пузыря и достигающая наибольшей интенсивности в конце мочеиспускания. Характерна тяжесть внизу живота — прямо над лобком.
|
Вместе с радостным ожиданием немало беспокойства будущей маме может принести неожиданное появление кровянистых выделений из влагалища. И тогда она, не на шутку встревожившись, задает себе вопросы: не опасно ли кровотечение, бежать к доктору на прием или сразу вызвать скорую помощь? |
Пищевые отравления
Вызываются болезнетворными микроорганизмами, попадающими в организм с некачественной пищей, загрязнённой водой или через грязные руки.
Появляются тянущие или схваткообразные боли в животе, обычно располагающиеся вокруг пупка. Нередко они сопровождаются жидким стулом, тошнотой/рвотой, повышением температуры тела.
Что делать?
При любых болях в животе всегда обращаться к врачу!
Для диагностики заболеваний выполняется УЗИ внутренних органов, общие анализы крови и мочи, а также другие исследования в зависимости от беспокоящих симптомов.
Опасные ситуации с болями в животе во время беременности встречаются нечасто, но почти все они несут угрозу для мамы и малыша. Чтобы избежать беды, своевременно обращайтесь к докторам. Даже если тревога окажется ложной, дополнительная консультация не помешает. Лучше перебдеть, чем недобдеть.
педиатр, врач-ординатор детского отделения
Риски поздних родов
У кого-то поздняя беременность является следствием бесплодия или вторичного замужества. А кто-то просто считает, что рожать никогда не поздно. Можно без вреда для своего здоровья отложить материнство до того времени, пока будет:
- получено образование
- найдена хорошая работа
- и достойный спутник жизни.
Многие чувствуют, что они еще эмоционально не готовы иметь детей. Бывают случаи, когда женщина достигает эмоциональной зрелости только через 10 лет после пика физической.
Каждая девочка появляется на свет с определенным запасом яйцеклеток, но к моменту наступления половой зрелости их количество сокращается примерно с одного миллиона до 500 тысяч. К 22-24 годам, когда приходит самое благоприятное для зачатия время, — яйцеклеток становится еще вполовину меньше. Значит, вы способны зачать только в один день месяца. Чтобы забеременеть, может потребоваться 6-12 месяцев вместо четырех. Не стоит забывать и о том, что зачатию может помешать преждевременное наступление менопаузы.
По статистике, у женщин более старшего возраста также повышается опасность осложнений беременности, включая:
- отслойку плаценты
- патологическое состояние плода
которые требуют медицинского вмешательства, и могут иметь очень серьезные последствия как для здоровья матери, так и ребенка. Повышается опасность возникновения проблем в связи с эндометриозом и фиброзными опухолями. Увеличивается и вероятность выкидыша. Роды могут быть более трудными и затяжными.
Бесспорно, рожать лучше всего в возрасте, который сама природа определила как оптимальный (от 20 до 24 лет). Ведь риски поздней беременности не могут быть полностью исключены. Но во многих случаях их можно свести к минимуму, если женщина, заранее подготовит себя морально и физически к деторождению.
Женщины постарше не так быстро оправляются от родов, как молодые мамы
Органы малыша наиболее активно формируются в первые 12 недель беременности, и в это время плод более всего уязвим. Поэтому, если вы до того, как забеременеете, будете правильно питаться, откажетесь от сигарет, алкоголя и кофеина, начнете принимать витамины и постараетесь регулярно делать физические упражнения, то увеличите свои шансы родить нормального, здорового малыша и после 40 лет.
Добавьте «Правду.Ру» в свои источники в Яндекс.Новости или News.Google, либо
Быстрые новости в Telegram-канале Правды.Ру. Не забудьте подписаться, чтоб быть в курсе событий.
Роды после 40 лет | Плюсы и минусы поздних родов
Куратор: Елена Андреева
Что такое антимюллеров гормон (АМГ)?
Это трансформирующий фактор роста, который вырабатывается и у мужчин, и у женщин. Во внутриутробном периоде этот гормон ответственен за регресс органов мюллерова протока и правильное формирование маточных труб, матки и верхней части влагалища. В детском возрасте уровень АМГ низкий, к репродуктивному повышается, после 35 начинает снижаться. У женщин АМГ вырабатывается в преантральных и малых антральных фолликулах размером менее 4 мм. Продукция АМГ не зависит от уровня фолликулостимулирующего гормона (ФСГ) и не меняется в течение менструального цикла, поэтому его можно сдавать в любой день и определять по нему репродуктивный потенциал женщины — а именно, сколько еще осталось фолликулов с яйцеклетками в яичниках. В норме уровень АМГ составляет 1.0 — 2.5 нг/мл.
Что может вызвать боль в животе?
Возможные причины болей в верхней части живота в третьем триместре:
Запор и газы
Запор является одной из самых распространенных жалоб во время беременности. В течение первого триместра гормональные сдвиги могут вызвать запор. К третьему триместру матка оказывает давление на кишечник и затрудняет ее работу. Необходимо употреблять в пищу продукты богатые клетчаткой
Прием слабительных также может помочь, но очень важно поговорить с врачом, прежде чем принимать какие-либо лекарства во время беременности
Кислотный рефлюкс
Изжога является распространенным симптомом, наблюдаемая приблизительно у 17-45% женщин во время беременности. Гормон беременности, называемый прогестероном, может вызвать кислотный рефлюкс и изжогу. По мере роста матки давление на пищеварительный тракт может усугубить эту проблему. Многие беременные женщины испытывают кислотный рефлюкс в положении лежа. Боль в верхней части живота может быть связана с кислотным рефлюксом, если боль распространяется вверх по груди к горлу или включает ощущение жжения. Могут помочь препараты против изжоги, употребление небольших порций пищи и выбор менее кислой диеты.
Растяжка кожи
Некоторые беременные женщины сообщают об ощущении растяжения кожи. По мере увеличения матки эти ощущения могут распространяться на верхнюю часть живота. Если кожа зудит, становится стянутой и ощущается боль, причиной может быть растяжение кожи. Снять дискомфорт может помочь мягкий массаж и теплый душ.
Мышечная боль и напряжение
Мышцы живота должны растягиваться, чтобы вместить растущий плод. Давление матки на нижнюю часть тела может влиять на движение женщины, увеличивая вероятность получения травмы. Чувство боли при сгибании или подъеме может означать травму мышц живота или груди. Отдых и растяжение помогут при незначительных травмах. Необходимо обратиться к врачу по поводу травм, которые не проходят самостоятельно.
Заболевания желчного пузыря
Боль в верхней правой части живота, под ребрами или рядом с ними может означать, что есть проблемы с печенью или желчным пузырем. Если есть тошнота или рвота, если боль приходит волнами или приступами, это может быть признаком камней в желчном пузыре. При отсутствии лечения камни в желчном пузыре могут блокировать желчные протоки и вызвать проблемы с печенью. Если камни в желчном пузыре не проходят самостоятельно, врач может рекомендовать удалить желчный пузырь.
Заболевания печени
Гормон, связанный с беременностью, может вызвать состояние, называемое внутрипеченочным холестазом беременности или холестазом. Для большинства женщин первым симптомом является зуд. Некоторые также испытывают боль в верхней части живота, тошноту, рвоту или пожелтение глаз или кожи. Врач должен внимательно наблюдать за здоровьем печени. В некоторых случаях необходимо будет вызвать преждевременные роды, чтобы предотвратить серьезные осложнения, включая печеночную недостаточность и травмы развивающегося ребенка.
Панкреатит
Панкреатит — это воспаление поджелудочной железы. Инфекции, травмы и проблемы с другими органами, включая печень и желчный пузырь, могут вызвать панкреатит. Симптомами панкреатита являются боль в верхней части живота, истощение, тошнота или изменение цвета стула. В зависимости от причины панкреатита женщине может потребоваться госпитализация. В некоторых случаях врач может порекомендовать антибиотики.
Травма селезенки
Боль в верхней части живота, особенно в левой части, может означать, что существует проблема с селезенкой. Удар в живот может привести к ушибу или повреждению селезенки. Инфекции могут привести к разрыву селезенки. Редко, селезенка человека может разорваться без причины. Травмы селезенки вызывают сильную внезапную боль и головокружение.
Схватки
Истинные родовые схватки обычно начинаются в верхней части матки, вызывая ощущение сильного напряжения, которое становится все более болезненным. У женщины, которая чувствует схватки, начинающиеся в верхней части живота, могут начаться роды. Если есть вагинальное кровотечение, необходимо срочно обратится в отделение неотложной помощи.
Первая беременность в 38 лет
Мнение врачей спорно. Многие утверждают, что вынашивание ребенка в таком возрасте может негативно сказаться на состоянии здоровья матери, вызвать патологии у плода и усложнить процесс родов. Но практика показывает, что тщательная подготовка к зачатию, серьезный контроль беременности и своевременная корректировка возможных осложнений помогают вынашивать и рожать здоровых и крепких малышей в любом возрасте.
Планируемая первая беременность в 38 лет – это прежде всего подготовка организма. Часто на сдачу анализов и коррекцию нарушений уходит много времени, которого и так совсем не осталось. К 40 годам фертильность становится все ниже и часто возникают проблемы с зачатием.
Рекомендации мамам
Даже негативный отзыв — это стимул
— Насколько вы загружены в сравнении с другими роддомами Красноярска?
— Мы принимаем больше всех родов в городе. Сейчас идёт спад, а в более «активные» годы было почти 6 тысяч родов.
— Большинство мамочек хвалят медперсонал за профессионализм и отзывчивость. Но есть, конечно, и критика. Некоторые жалуются на питание: мол, на дверях палат висят памятки, где написано, что после родов надо есть то-то и то-то, а в роддоме кормят по-другому.
— В памятках речь идёт о еде, которую родственники могут приносить роженицам, а не о нашем питании. Мы сами не составляем рацион. Есть утверждённое Роспотребнадзором меню на 7 дней, где чётко прописаны калорийность блюд, содержание белков, жиров и углеводов. Мы должны придерживаться этого меню, и нас регулярно проверяют. Персонал старается готовить вкусно, с душой, и большинство женщин устраивает наше питание. В тех же отзывах пишут, что в роддоме кормят «вкусно, как дома». Но вкусы у всех разные, сложно всем угодить. Это касается не только питания: одни женщины хотят, чтобы врач говорил с ними только по делу, другим нужно ласковое слово, третьи сами учат медработников, как надо принимать роды…Часто молодые женщины говорят: «Мне не надо ничего объяснять, я всё посмотрела в Интернете». А после родов многие признаются: «Вы знаете, оказывается, всё вообще по-другому!»

Не замужем и без детей. Для карьеры — хорошо, для жизни — проблема
Подробнее
— Но бывает и наоборот: молодая мама бы и рада, чтобы её всему научили, а медики не проявляют должного внимания, раздражаются из-за лишних вопросов.
— Благодаря отзывам пациенток мы стараемся решить и эту проблему. Если выясняется, что кто-то из сотрудников не соблюдает этику и деонтологию, не проявляет милосердия, мы с ним расстаёмся. Наш родильный дом — это большая дружная семья, где женщине должно быть комфортно и спокойно, где ей всегда помогут. Да, иногда мы по сто раз в день повторяем, как надо тужиться, как прикладывать ребёнка к груди, как ухаживать за ним… Но учить этому женщину — наша кропотливая ежедневная работа. Я всегда привожу пример сотрудникам: пришли вы в налоговую для подачи налоговой декларации, а инспектор даёт вам бланк и не объясняет, как заполнять декларацию. Ему-то все понятно, это его каждодневная работа, и специалист не задумывается, что для других это сложно и непонятно.
Как руководитель, я слежу за общей ситуацией в роддоме, но чего-то могу не знать. Отзывы мне помогают. Даже негативный — это стимул к совершенствованию. Нельзя почивать на лаврах и думать, что у нас всё идеально.
— Женщины сейчас рожают позже, чем 20-30 лет назад. И какой возраст вы, как врач, считаете оптимальным для рождения первого ребёнка?
— Год-два назад первого ребёнка рожали в 25 лет, а сейчас средний возраст первых родов сдвинулся к 27 годам. Начиная с этого возраста, женщины успевают родить двух-трёх детей. Все зависит от настроя и здоровья пары. С медицинской точки зрения, оптимальный возраст для появления первенца — 20-27 лет. Но ведь у каждого своя судьба, свои обстоятельства. Может быть, женщина ещё не встретила мужчину, от которого готова родить ребёнка. Сегодня у меня была пара: 34 года, ждут первенца. У пары не было бесплодия и каких-то проблем, просто люди так запланировали. Можно благополучно родить и в 35, и в 18. Главное, чтобы ребёнок был желанным и любимым.
Делаем выводы. Насколько безопасна беременность после 35 лет?
И если подводить итоги, то можно смело сказать, что женщине к 35 годам не обязательно стареть даже с биологической точки зрения, если поддерживать свой организм. Конечно, непривычно следить за тем, что восстанавливалось само собой, когда вам было двадцать. Но если не оборачиваться назад, а смотреть вперед, то ежедневная забота о себе – не такая уж большая цена за замедление процессов старения и возможность жить активной жизнью много лет. Не говоря уже о том, что при таком отношении к себе женщина может запланировать беременность и стать мамой и в 35 лет, и позже. Кстати, подготовить свой организм к переходу в это новое состояние ей поможет специализированный комплекс Прегнотон, который нормализует работу женской репродуктивной системы перед зачатием.
Правильность такого подхода, кстати, подтверждают европейские женщины. Сейчас в Европе возраст первых родов отодвигается до 30–32 лет. И даже к женщинам старше 35 лет, рожающим впервые, нет какого-то особенного отношения. Потому что в Европе здоровый образ жизни, прием антиоксидантов и витаминов, отказ от курения давно стали нормой.
Помните, что ваша жизнь целиком и полностью принадлежит вам. Планируйте ее так, как хочется вам, и используйте все достижения современной науки и опыт других стран, чтобы достичь своих целей.
НЕ ЯВЛЯЕТСЯ РЕКЛАМОЙ. МАТЕРИАЛ ПОДГОТОВЛЕН ПРИ УЧАСТИИЭКСПЕРТОВ.