Боли в коленях: причины и лечение
Содержание:
- 11. Гормональный дисбаланс
- Симптомы повреждения или разрыва мениска
- 1.Растяжение подколенного сухожилия и его симптомы
- Осмотр
- Боль в колене помогают лечить наши специалисты
- 14. Неправильное питание
- Причины возникновения
- Травма: основополагающая причина, вызывающая боль коленного сустава
- Причины жидкости в колене
- Симптомы
- Ношение ортезов
- Лечебная гимнастика, массаж и полезные народные советы
- Диагностика – как выявить жидкость в суставе
11. Гормональный дисбаланс
Если у Вас болят колени, проверьте уровень следующих гормонов:
- Тироксин. При дефиците гормона щитовидной железы в суставных тканях возникает слизистый отек. Колено набухает и появляется ощущение скованности. Если же гормона слишком много, костные поверхности коленного сустава быстро разрушаются.
- Соматотропный гормон. Это гормон роста. Из-за его избытка изменяется структура хряща, синовиальной оболочки, сухожилий и костей коленного сустава. Вместо упругих волокон в них накапливается много коллагена. Слишком толстый хрящ уменьшает размер суставной щели, в полости сустава накапливается жидкость. В результате возникает скованность во время движения и боль.
- Кортизол. Гормон «стресса» кортизол ускоряет процессы разрушения тканей и тормозит образование новых клеток. Кости быстро лишаются минеральных веществ, а ходьба вызывает боль в колене.
Важно!
При нарушении гормонального фона необходимо обратиться к эндокринологу. Пока уровень гормонов не нормализуется, никакие популярные средства от артрита Вам не помогут.
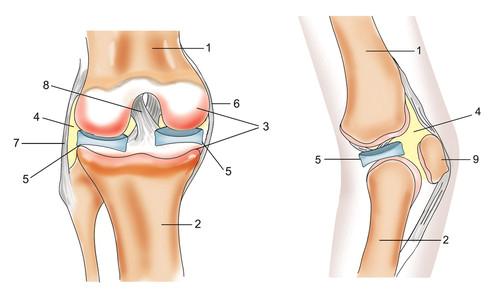
Симптомы повреждения или разрыва мениска
красная зона менискагемартрозчерез 15 – 20 днейскопление жидкости в суставе в результате воспалительного процессаДля подтверждения диагноза разрыв мениска используются следующие тесты:
- симптом Байкова;
- симптом Штеймана;
- симптом Чаклина;
- симптом Полякова;
- симптом Ландау;
- симптом Перельмана;
- симптом Мак-Маррея;
- симптом «блокады» коленного сустава.
Симптом Штеймана
Для определения повреждения мениска используют следующие симптомы Чаклина:
- Симптом «щелчка». Сгибательные и разгибательные движения в коленном суставе приводят к возникновению характерного щелчка в области медиального мениска. Также голень в области внутреннего мениска как будто переваливается через некое препятствие.
- Симптом портняжной мышцы. Если попросить пациента поднять разогнутую ногу, то при этом можно выявить атрофию медиальной части широкой мышцы берда (уменьшение мышечной массы), а также сокращение портняжной мышцы.
Симптом Перельмана
Для определения повреждения мениска используют следующие тесты по Перельману:
- Симптом «лестницы». Болезненные ощущения в коленном суставе усиливаются при спуске с горки или с лестницы. Также боль появляется при попытке произвести полное разгибательное движение в коленном суставе.
- Симптом «калош». Раньше данный тест проводился с использованием калош. Больного просили их обуть без использования рук. Болезненные ощущения в коленном суставе появляются вследствие вращательных движений голени.
Симптом «блокады» коленного сустава
Разрыв мениска необходимо дифференцировать со следующими заболеваниями:
- Разрыв передней крестообразной связки. При разрыве передней крестообразной связки в некоторых случаях слышен специфический звук в глубине сустава – треск. Также разрыв передней крестообразной связки сопровождается ощущением «подвывиха» голени кпереди или в боковую сторону. В отличие от разрыва мениска данная травма в большинстве случаев приводит к гемартрозу. Главные признаки разрыва передней крестообразной связки при пальпации – ощущение «проваливания» (так как данная связка занимает центральное положение в суставе) и возникновение нестабильности в коленном суставе.
- Рефлекторная контрактура представляет собой ограничение пассивных движений. Характеризуется данная патология невозможностью в полной мере согнуть или разогнуть сустав, а также возникновением болезненных ощущений в суставе. Рефлекторная контрактура может являться следствием различных прямых травм с поражением нервов коленного сустава.
- Болезнь Кенига или рассекающий остеохондрит. Болезнь Кенига приводит к отслаиванию небольшого участка хряща суставной поверхности, который может смещаться в полость сустава и приводить к болезненным ощущениям. Данная патология характерна для лиц молодого возраста 15 – 30 лет. Болезнь Кенига может приводить к блокаде коленного сустава в случае отделения фрагмента надколенника.
- Болезнь Гоффа проявляется в виде воспаления жировой клетчатки (тела Гоффа) коленного сустава. Со временем жировая прослойка полностью заменяется на соединительную ткань, что приводит к появлению отека, а также болевых ощущений в суставе. В большинстве случае болезнь Гоффа ограничивает полное сгибание и разгибание коленного сустава. В дальнейшем данное заболевание приводит к блокаде сустава.
- Перелом мыщелков большеберцовой кости. Внутрисуставной перелом мыщелка большеберцовой кости проявляется выраженным болевым синдромом, отеком коленного сустава, нарушением чувствительности голени и/или стопы. Болевые ощущения усиливаются при попытке встать на поврежденную ногу. В некоторых случаях происходит разрыв внутрисуставных сосудов осколками кости, что приводит к ишемии (снижению кровоснабжения) тканей и проявляется бледностью голени и стопы.
1.Растяжение подколенного сухожилия и его симптомы
К сожалению, растяжения подколенного сухожилия происходят часто и причиняют сильную боль. Этой травме подвержены спортсмены во многих видах спорта, таких как бег, футбол, баскетбол и конькобежный спорт. Растяжение подколенного сухожилия бывает и у тех людей, которые не занимаются спортом.
Но что такое подколенное сухожилие? На самом деле, это группа из трех мышц, которые находятся вдоль задней части бедра. Они позволяют сгибать ногу в колене.
Во время растяжения одна или несколько мышц сильно вытягивается. Мышцы могут даже рваться. Это чаще всего происходит во время тренировок, связанных с бегом, прыжками, резкими остановками и стартами. Вероятность получения травмы увеличивается, если:
- Вы не разогрели мышцы перед тренировкой.
- Мышцы передней части бедра (четырехглавой мышцы) развиты намного сильнее, чем подколенные сухожилия.
- Вы подросток и быстро растете.
Симптомы растяжения подколенных сухожилий
Легкие растяжения подколенного сухожилия могут не вызывать сильной боли, но тяжелые травмы связаны с мучительными болями. Иногда вы даже не сможете ходить или стоять. Другими возможными симптомами растяжения подколенного сухожилия являются:
- Внезапная и пронзающая боль во время тренировки.
- Боль в задней поверхности бедра и нижней части ягодиц при ходьбе, выпрямлении или сгибании ноги.
- Болезненность (если дотронуться или надавить на мышцы).
- Ушиб, припухлость.
При появлении любого из вышеперечисленных симптомов необходимо обратиться к хорошему травматологу. Врач проводит тщательное обследование, выясняя причину растяжения и обстоятельства получения травмы.
Осмотр
Субъективный осмотр
Субъективное исследование имеет решающее значение для определения первопричины, а также провоцирующих факторов. Тщательное субъективное обследование позволит вам упорядочить ваш осмотр и разработать соответствующий план лечения. Задавая конкретные вопросы об изменении симптомов и истории заболевания, вы сможете клинически обосновать причину симптомов, а также сопутствующие факторы. Идентификация различных внутренних и внешних факторов, которые приводят к ПФБС, будет направлять ваш план лечения. Было показано, что большее количество факторов, выявленных у индивида, коррелирует с более высоким уровнем боли и функциональными нарушениями.
Анамнез
Тщательный сбор анамнеза даст вам множество подсказок о причинах и способствующих факторах ПФБС.
Постепенное начало типично для ПФБС. Также для этого состояния характерны ситуации перегрузки (например, длительная ходьбы или подъем по лестнице). Травма в анамнезе не характерна для ПФБС.
Характер боли
Боль в переднем отделе коленного сустава при подъеме и спуске по лестнице, боль при сидении с согнутыми коленями и боль при приседаниях, стоянии на коленях — все это подразумевает ПФБС.
- Боль при сидении с согнутыми коленями:
- Боль при сидении со скрещенными ногами:
- Боль при спуске под гору:
- Боль при подъеме на гору:
- Напряженные икроножные мышцы.
- Нарушение контроля ягодичных мышц.
- Боль при ношении обуви на высоком каблуке:
- Увеличение нагрузки на ПФ суставе.
- Увеличение дистальной нестабильности.
- Боль при спуске по лестнице:
- Боль при подъеме по леснице:
- Приседания и стояние на коленях:
- Боль при сгибании колена в обтягивающих штанах:
- Увеличение давления на ПФ сустав.
- Возможно картина хронической боли с сенситизацией (аллодиния).
Паттерны боли
- Боль во время активности — подумайте о биомеханике.
- Боль после активности (например, на следующий день) — подумайте о воспалении.
- Боль, которая улучшается при физической нагрузке/активности — подумайте о длине мышцы, сухожилии.
Клинические признаки
Cook и соавт. (2010) предполагают положительный диагноз пателлофеморального болевого синдрома при:
- Боль присутствует как при сокращениям мышц, так и при приседаниях.
- Присутствуют 2 из 3 следующих симптомов — боль при сокращении мышц и/или боль при приседаниях и/или боль при пальпации.
- Присутствуют 3 из 3 следующих симптомов — боль при сокращении мышц, боль при приседаниях и боль при стоянии на коленях.
- Из-за многофакторной этиологии ПФБС есть много вещей, которые следует учитывать.
- Оценка положения надколенника (например, наклон или латерализация), положение бедренной кости, относительная масса мышц нижней конечности (особенно ягодичных, квадрицепса и икроножных), наличие выпота и / или отека тела Гоффа, положение стопы.
- Степень мобильности тибиофеморального и пателлофеморального суставов.
- Амплитуда движений коленного сустава, особенно снижение амплитуды экстензии.
- Стояние на одной ноге (контроль таза, бедра и стопы); чрезмерное использование медиальной части квадрицепса (МШМБ).
- Способность МШМБ включаться, скорость включения, выносливость при 0, 10, 20 и 30 градусах сгибания колена.
- Включение и выносливость ягодичных мышц в качестве абдукторов и наружных ротаторов при различных углах сгибания бедра.
- Модифицированный тест Томаса для оценки сгибателей и аддукторов бедра, а также илиотибиального тракта. Оценка хамстрингов, икроножной и комбаловидной мышц, а также место перехода большой ягодичной мышцы в илиотибиальный тракт (приведение и сгибание бедра).
- Оценка ходьбы по лестнице: чрезмерное использование таза или голеностопа, чтобы избежать сгибания колена. Меняется ли боль при коррекции положения надколенника, бедренной кости или стопы?
- Ходьба и / или бег: наблюдение за наличием раннего подъема пятки, контролем таза и бедра, длиной шага, сгибанием туловища.
Боль в колене помогают лечить наши специалисты
Записаться НурахметовТимур Медьхатович
Врач-хирург, врач высшей квалификационной категории. Клинический опыт 21 год.
Прием доктора остеопатии 40-60 мин.
Записаться ЛадошаМихаил Николаевич
Врач-хирург высшей квалификационной категории, главный специалист клинки по общей остеопатии и остеопатии для беременных. Клинический опыт 35 лет.
Прием доктора остеопатии 40-60 мин.Остеопатическое моделирование тела 55 мин.
Записаться ХаразьянКарина Алексеевна
Главный специалист центра по остеопатии для родильниц, ведущий специалист центра по детской остеопатии и остеопатии для беременных. Врач-неонатолог высшей категории, стаж работы в роддоме 30 лет.
Прием доктора остеопатии 40-60 мин.
Записаться ИвановаТатьяна Михайловна
Главный специалист клиники по рефлексотерапии и гомеопатии. Врач высшей категории, клинический опыт 35 лет.
Приём доктора остеопатии 40-60 мин.Приём врача-рефлексотерапевта 40 мин.Прием врача-гомеопатаПрием остеопатия+рефлексотерапия 50-60 мин.
Записаться ЖижинаНаталья Юрьевна
Врач невролог, остеопат, рефлексотерапевт, врач высшей квалификационной категории. Главный специалист клиники по общей остеопатии, научный руководитель центра. Клинический опыт 24 года.
Прием доктора остеопатии 40-60 мин.
Записаться МаксимовАндрей Евгеньевич
Врач остеопат. Мануальный терапевт. Член Российской остеопатической ассоциации (РОсА) и Чешской Ассоциации Остеопатов. Клинический опыт 27 лет. Более 15 лет опыта мануально-терапевтической, рефлексотерапевтической и остеопатической практики.
Прием доктора остеопатии 40-60 мин.
Записаться ПлаховАндрей Николаевич
Мануальный терапевт, врач-подолог. Ведущий специалист центра по структуральной остеопатии, доктор остеопатии, Клинический опыт 23 года.
Прием доктора остеопатии 40-60 мин.Подбор и коррекция стелек Formthotics.
Записаться ТроепольскаяОксана Владимировна
Кандидат медицинских наук, главный специалист клиники по работе с пациентами старшей возрастной группы и с детьми.
Прием доктора остеопатии 40-60 мин.
Записаться ХолинВиталий Васильевич
Реабилитолог ЛФК, кинезиолог.
Записаться НовметулинИльяс Тавфикович
Остеопат, кинезиолог, действующий член единого национального реестра остеопатов России. Остеопатический опыт 8 лет.
Прием доктора остеопатии 40-60 мин.
Записаться ЦветковаСофия Альтафовна
Ведущий специалист центра по работе с беременными и младенцами. Педиатр, с 2001 года врач высшей категории. Клинический опыт 31 год.
Прием доктора остеопатии 40-60 мин.
Записаться МазыкинРоман Геннадьевич
Врач-хирург высшей категории. Врач-остеопат. Кинезиолог. Клинический опыт 25 лет.
Прием доктора остеопатии 40-60 мин.
Записаться ГозуноваЛюдмила Николаевна
Кандидат медицинских наук, сертифицированный врач остеопат, терапевт, психотерапевт.
Общий стаж работы: 36 лет.
Прием доктора остеопатии 40-60 мин.
14. Неправильное питание
Суставам вредна пища, вызывающая оксидативный стресс. Суть этого стресса в том, что некоторые продукты заставляют организм вырабатывать много веществ, стимулирующих воспаление. Куда бы эти вещества ни попали, там начнется разрушение тканей. При таком «настрое» организма обычный бег трусцой по утрам может стать началом повреждения коленного хряща.
Вот список продуктов, которые могут усилить боль в колене:
- Перегретые жиры. Например, растительное масло, на котором Вы готовите свой любимый хрустящий картофель или аппетитные пирожки, рыбные и куриные палочки, при перегревании превращается в мощный окислитель. Из-за него воспаление в суставе протекает интенсивнее.
- Сахар. Глюкозе радуются не только сладкоежки, но и вредные бактерии, которые инфицируют сустав. Сахар нужно употреблять в меру. Помните, что сахар превращается в жир, а жир – это нагрузка на Ваши колени.
- Глютен. Хлеб, каши из злаков, пиво и вафли – все это источники глютена. Чрезмерное употребление этих продуктов может вызвать боль в коленях. У людей с чувствительностью к глютену кишечник начинает, как бы, «протекать» и пропускает все токсины и бактерии в кровь. Если у Вас хронический артрит, исключите продукты с глютеном, чтобы уменьшить боль в коленях.
Причины возникновения
Развитие заболевания происходит вследствие негативных процессов, которые влияют на хрящевые ткани. Ключевыми причинами развития гонартроза являются:
- Генетические нарушения. Коленный сустав может подвергаться порокам развития хрящевых тканей. Эти нарушения связаны с выработкой коллагена, со специфическими заболеваниями, с дисплазией сустава, с вальгусной деформацией. При таких заболеваниях происходит неравномерное распределение нагрузки на суставы конечностей, повышается риск развития артроза коленного сустава.
- Наследственные факторы. Если у кого-то из родителей имеются заболевания суставов или опорно-двигательного аппарата, риск развития таких же или схожих патологий у детей возрастает.
- Травмы и повреждения различного характера. Это вывих, повреждение связок, повреждение мениска, сильный ушиб, который сопровождается кровоизлиянием и гематомами в суставе. Сюда входят переломы костей, трещин.
- Чрезмерно высокие нагрузки на сустав. При занятиях профессиональными видами спорта, при подъеме и ношении тяжестей, работе в постоянном стоячем положении, ношении неправильно подобранной обуви, избыточном весе.
- Патологические процессы, которые происходят в соединительнотканных структурах – системная красная волчанка, ревматоидный артрит.
- Слабость связочного или мышечного аппарата врожденного или приобретенного характера.
- Ведение малоподвижного образа жизни.
- Болезни опорно-двигательной системы, которые сопровождаются высокой нагрузкой на сустав.
- Заболевания органов эндокринной системы, нарушения в гормональном фоне, в частности, сахарный диабет.
- Накопление солей в тканях, сбои в выведении кальция, которые сопровождаются формированием костных наростов – остеофитов.
- Сбои в процессах метаболизма, при которых происходит отложение солей, например, подагра.
- Воспалительный процесс в суставе, независимо от провоцирующих факторов.
- Перенесенные хирургические вмешательства.
Травма: основополагающая причина, вызывающая боль коленного сустава
Как уже отмечалось основной причиной, вызывающей боли в колене и последующие осложнения с неприятными и опасными для здоровья диагнозами, считается механическая травма сустава.
Врачи выделяют следующие типы травм:
Отрыв, надрыв либо частичный разрыв такого важного с точки зрения движения компонента как связки. При подобных ситуациях колено становится нестабильным, как бы выпячивается наружу, боль сильная, режущая
Практически моментально развивается опухоль.
Ушиб – наиболее безобидный на первый взгляд тип механической травмы. Сочленение опухает, появляется гематома. Но они в течение пары недель бесследно исчезают. Опасность являют собой регулярные ушибы, приводящие, в коечном счете, менископатии.
Если механическая травма наносится прямым ударом в переднюю часть колена, то весьма велика вероятность разрыва мениска. Наиболее часто он встречается у спортсменов, как вариант, футболистов. Но и обычных людей со счетов в данном вопросе сбрасывать не следует. Удар случается получить, банально поскользнувшись на льду и ударившись о камень. Первый период коленный сустав отекает, ходить просто невозможно. Но в последующем сочленение беспокоит только при серьезных физических нагрузках. Устранение разрыва мениска – процесс сложный и длительный.
Переломы – травмы, наиболее понятные простому обывателю. Они могут быть открытыми и закрытыми. В любом случае, процесс реабилитации будет длительным.
Разрывы сухожилий – не такое частое явление с практической точки зрения, но протекающее весьма болезненно. Сначала боль в колене резкая, а потом перетекает в постоянную ноющую.
Причины жидкости в колене
При воспалении колена синовиальная капсула воспаляется и начинает активно продуцировать жидкость, в коленном суставе развивается синовит.
По причинам развития синовиты делятся на инфекционные и неинфекционные (асептические).
Асептические синовиты
Скопление жидкости в коленном суставе при данной патологии появляются без участия инфекции. Причины:
- Травмы колена – падение, удар, растяжение связок, перелом, отрыв мениска. Воспалительная жидкость скапливается, растягивает капсулу, вызывает боль.
- Состояние после оперативного вмешательства, в том числе, после эндопротезирования. Происходит травматизация тканей, воспаление, накапливается экссудат.
- Аллергические реакции – развивается воспалительный процесс аллергического характера.
- Некоторые общие заболевания, при которых в коленном суставе скапливается жидкость:
- аутоиммунные — ревматоидный артрит; раздражение вызывают комплексы антиген-антитело;
- дегенеративно-дистрофические – остеоартроз; происходит травмирование капсулы костными тканями;
- обменные – подагра; раздражающий фактор – игловидные кристаллы уратов;
- гемофилия; раздражающий фактор – внутрисуставное кровотечение; крови может накопиться очень много, что вызовет растяжение капсулы и боль.
Инфекционно-воспалительные синовиты
Воспалительный процесс может вызываться возбудителями инфекции неспецифического (стафилококки, стрептококки) или специфического (туберкулезные микобактерии) характера. В суставной полости скапливается экссудат.
Симптомы
Клиническая картина гонартроза обусловлена степенью развития патологических процессов. Всего выделяют три стадии формирования артроза. Для каждой из них характерна своя симптоматика.
Артроз коленного сустава 1 степени
Когда заболевание только начинает развиваться, клиническая картина неярко выражена. Иногда ощущается боль, возникает она нечасто. Обычно болезненные ощущения появляются после длительных нагрузок – ходьбы, бега, длительного нахождения в вертикальном положении. После того как человек отдохнет, обычно боль проходит самостоятельно.
На первом этапе развития сустав не начинает деформироваться. Также сохраняется привычная подвижность сустава, никаких ограничений не наблюдается. По мере развития патологического процесса происходит постепенное учащение и усиление боли. Особенно интенсивными болевые ощущения являются во время или после подъема либо спуска по лестнице. Боль появляется при начале ходьбы после продолжительного нахождения в состоянии покоя.
Боль дополняется дискомфортом, чувством стягивания в области колена или под ним. Боль утихает после отдыха. На рентгеновских снимках видны незначительные изменения в виде остеофитов.
Артроз коленного сустава 2 степени
На второй степени развития гонартроза симптоматика становится более выраженной. Появляются периодические болезненные ощущения после перенесенных физических нагрузок, спортивных тренировок, во время или после подъема, спуска по лестнице. Боль появляется при приседаниях, продолжительном нахождении в вертикальном положении.
Болезненные ощущения дополняются такими клиническими проявлениями:
- хрусты и щелчки в коленном суставе, чаще они возникают, когда человек резко встает;
- ограничение подвижности после пробуждения;
- скованность и ограниченность разгибательной функции;
- сустав становится все сложнее разгибать, вплоть до полной невозможности сгибания;
- появляется гиперемия и отечность суставных тканей;
- на второй стадии развития болезни начинается постепенная деформация сустава;
- в вечернее и ночное время появляется болезненность в икроножных мышцах.
На рентгеновских снимках определяют сужение суставной щели, четко визуализируются очаги деформации, видны остеофиты либо кальцинаты в связках суставов. Если нагрузка на сустав сохраняется, при продолжительной ходьбе человек начинает прихрамывать.
Артроз коленного сустава 3 степени
Третья стадия характеризуется, как запущенная. Боль интенсивная, сохраняется, независимо от нагрузок на сустав. Появляется даже в ночное время, когда человек находится в состоянии покоя, в результате нарушается качество сна. Ухудшается двигательная функция. Деформация сустава выраженная, человек вынужден двигаться на полусогнутых конечностях.
Боль является очень выраженной, человек использует для передвижения трость. Боль становится более интенсивной на погоду. Деформация прогрессирует, ее видно не только на рентгеновских снимках, но и визуально. Подвижность ограничена. На рентгеновских изображениях видно существенное сужение суставной щели, оно бывает асимметричным, в результате повреждения менисков. Четко определяются остеофиты крупных размеров, кальцинаты.
Ношение ортезов
С помощью ортопедических наколенников можно поддержать мышечный аппарат и выполнить профилактику истончения хрящевых структур. Такие изделия оказывают компрессионное влияние на сустав и мягкие ткани вокруг него.
Ортезы являются хорошей профилактикой развития заболеваний коленного сустава, они уменьшают нагрузку. Есть разные виды наколенников. Выбирать изделие нужно по рекомендации врача. Выбор обусловлен наличием конкретного патологического процесса и степенью его развития. Ортезы отличаются по материалам, степеням жесткости. Такие изделия могут быть эластичными.
При изготовлении используется особая технология плетения компрессионных волокон. С помощью наколенника поддержка сустава будет качественной. Ортез будет защищать от чрезмерных нагрузок. Приспособление поможет избавиться от болевых ощущений и остановит прогрессирование имеющихся патологических процессов.
Лечебная гимнастика, массаж и полезные народные советы
Среди наиболее перспективных методик лечения и особенно профилактики заболеваний коленного сустава необходимо назвать лечебную гимнастику и массаж. Механическое воздействие профессионала на сустав разогревает его, наполняет свежей кровью, питает и стимулирует работу рядом расположенных мышц.
Важно понимать, любые процедуры, упражнения должны назначаться исключительно врачом-остеопатом. В противном случае пациент не только не сможет добиться сколь-нибудь значимых результатов, но с высокой долей вероятности серьезно усложнит и обострит течение болезни
Самолечение всегда чревато серьезными последствиями.
Хотя в комплексе с остеопатическим лечением некоторые народные советы будут полезны, но только в качестве вспомогательного средства.
Здесь хотелось бы отметить некоторые актуальные моменты. В частности, в сети Интернет можно прочитать огромное количество самых разных рецептов. Многие из них не спасут однозначно.
Вы спросите, а как отличить? Совета два:
- Проконсультируйтесь на приеме у остеопата. Это, пожалуй, самый оптимальный во всех отношениях совет. Можно просто прийти на прием, обследоваться, получить адекватный курс лечения и уточнить информацию про некоторые рецепты и советы из «всемирной паутины».
- Пробуйте на себе, может и поможет. Но только игнорируйте всякие отвары, настойки, которые необходимо принимать внутрь – только натирки, компрессы и иные наружные варианты. Избегайте потенциально опасных и ядовитых растений. К примеру, рекомендуют натирать коленные суставы при регулярных болях мухоморами, настоями бледной поганки и чем только еще не советуют. Не рискуйте своим здоровьем. Но это не значит, что не нужно использовать мази, рекомендованные врачом, скажем, на основе змеиного яда.
Диагностика – как выявить жидкость в суставе
Скопление жидкости в коленном суставе можно диагностировать, проведя тщательный осмотр больного, обнаружив симптом баллотирования надколенника и другие характерные признаки. После этого врач назначает дополнительное обследование, включающее:
- рентгенографию — покажет травматические и врожденные изменения костных структур колена;
- УЗИ – выявит жидкость в коленном суставе, определит ее количество, состояние хрящевой ткани;
- эндоскопическое исследование — артроскопию – исследование суставной полости путем введение в нее оптической аппаратуры; производится забор экссудата и кусочка ткани капсулы (биопсия); после проведения артроскопии биоматериал отдают в лабораторию для цитологического, микробиологического и гистологического исследования;
- суставную пункцию с забором экссудата на исследование; проводится, если нет возможности проведения артроскопии;
- магнитно-резонансную томографию (МРТ) – точный метод, позволяющий определить наличие и количество жидкости,оценить состояние окружающих мягких тканей;
- лабораторные исследования –анализ крови (общий и биохимический); позволяют выявить воспалительный процесс и другие нарушения.