Почему болит коленная чашечка: причины, симптомы, лечение
Содержание:
Причины ноющих болей
-
Смена погоды. Пациенты с суставными заболеваниями часто чувствуют изменения атмосферного давления (метеочувствительность): коленные суставы ноют, их крутит, иногда даже ломит.
-
Чрезмерная физическая нагрузка, бег и прыжки, из-за чего часто ноет колено после тренировки;
-
Гонартроз (остеоартроз). Характеризуется износом суставного хряща, развитием остеофитов (костных шипов), деформацией сустава. Симптомы: колено ноет в покое или при ходьбе, при движениях слышен хруст, заметен отек сустава.
-
Киста Бейкера. Локализуется сзади сустава, в подколенной ямке. Боли связаны с давлением кисты на окружающие ткани, нервы и сосуды.
-
Сильно ноет колено после травмы менисков или при разрыве связок. Симптом может указывать на полный разрыв, требующий хирургического лечения.
-
Новообразования. Разрастаясь, опухоли сдавливают нервные окончания, кровеносные сосуды.
-
Хондромаляция. Повреждение и размягчение хряща, сопровождается характерной симптоматикой: коленные суставы болят, ноют, беспокоит хруст. Чаще встречается у молодых людей 20-30 лет.
-
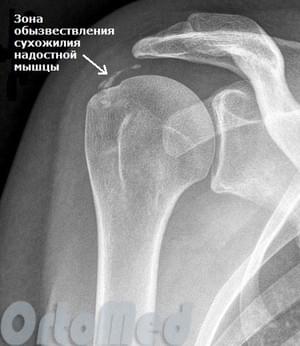
Тендинит. Воспаление сухожилий. Например тендинит собственной связки надколенника сопровождают ноющие боли спереди сустава, ниже и под коленной чашечкой.
-
Артрит. Беспокоят ноющие боли в коленях по ночам, причины – слабый иммунитет, наличие инфекции, отек и воспаление сустава.
-
Бурсит. Воспаление синовиальной сумки (бурсы) и скопление в ней жидкости. Причины: травмы, перегрузки, инфекции. Характерна ноющая боль внутри колена, чувство распирания, отек, общее недомогание, слабость.
-
Синовит. Заболевание связано со скоплением воспалительной жидкости в полости сустава. Поражается синовиальная оболочка, контуры сустава сглаживаются, беспокоят распирающие ноющие боли вокруг и над суставом.
-
Болезнь Осгуд-Шлаттера. Связана с нарушениями роста и развития костной ткани. Встречается в возрасте до 20-25 лет, в основном у подростков. Характерный симптом — колени ноют вечером, после нагрузок, боль усиливается при приседаниях, сгибании сустава.
-
Ревматоидный артрит часто поражает сразу несколько суставов, является системным заболеванием. Проявляется тем, что колени гудят, беспокоит скованность, ограничение движений.
-
Подагра. Заболевания связанные с нарушением белкового обмена и накоплением в тканях мочевой кислоты. Беспокоит постоянная ноющая боль в коленных суставах, отек, покраснение, иногда повышается температура тела.
-
Травмы. Растяжение связок, ушибы мягких тканей. Могут проявляться подобными симптомами.
-
Заболевания вен. Варикозная болезнь нижних конечностей проявляется ноющими, тянущими болями по ходу вен.
-
Миозит. Воспаление мышц бедра, часто встречается на фоне перетренированности. Сопровождают характерные боли после физических нагрузок.
-
Остеохондроз позвоночника с корешковой симптоматикой беспокоит ноющими болями по ходу нерва отдающие в область коленного сустава.
В большинстве случаев появление ноющих болей в коленных суставах говорит о воспалительном характере заболевания. Каждое воспаление сопровождается отеком тканей. Чем больше отек, тем ярче себя проявляет подобный симптом.
| Укол в коленный сустав при болях |
Записаться на лечение
Четыре способа помочь
Разберемся, как лечить боль в ягодице, отдающую в ногу, если установлено, что болезнь связана с позвоночником или мышцами. Есть несколько способов помочь таким пациентам.
- Медикаментозная терапия — применяется обычно на ранних этапах и включает в себя назначение витаминов, микроэлементов, лекарств, снимающих спазм мышц, и противовоспалительных и обезболивающих средств. К сожалению, мазями, таблетками и инъекциями вылечить пациента чаще всего нельзя, но на первых этапах они помогают снять острое состояние.
- Физиотерапия — применение электромагнитных полей (магнитотерапия) и слабых токов (электрофорез) считаются основными методами, хотя возможно назначение и других процедур. Их цель — расслабить мышцы и снять воспаление.
- Массаж, мануальная терапия и остеопатия — три основных метода лечения. Это не только расслабление мышц и восстановление кровотока. При помощи этих методов реально исправить осанку, а это снижает вероятность рецидивов болезни.
- Лечение движением: лечебная физкультура, специальные реабилитационные комплексы на подвесных системах помогают закрепить результат и придать мышцам спины и живота силу, необходимую, чтобы удерживать позвоночник в правильном положении.
Универсального лечения боли в ягодице, которая отдает в ногу, не существует. Врач назначает лечение индивидуально. Хорошая новость для беременных, часто страдающих от болей в спине: для них тоже есть эффективные способы лечения позвоночника и суставов.
Что делать при болях в колене?
Первая помощь при срочных состояниях, вызывающих боли в колене
К срочным состояниям, приводящим к болям в колене/коленях, относятся:
- гемартроз (внутрисуставное кровоизлияние);
- гнойный артрит;
- растяжение связочно-сухожильного аппарата;
- заклинивание сустава;
- вывих/подвывих сустава;
- внутрисуставной перелом.
боли, покраснение, отечность, локальное повышение температуры кожиПри срочных состояниях, связанных с болями в колене, рекомендуется:
- вызвать бригаду скорой помощи;
- придать ноге положение, в котором боль была бы минимальна;
- положить на опухшее колено пакет со льдом или холодную повязку (менять каждые 3 — 5 минут);
- принять любое доступное обезболивающее или противовоспалительное средство (кетанов, анальгин, ибупрофен, парацетамол и др.) в количестве одной дозы (см. инструкцию к препарату), если на него не наблюдалось аллергии ранее.
При срочных состояниях, сопровождающихся болями в колене, запрещается:
- массаж колена;
- наложение эластичного бинта.
Лечение несрочных состояний, связанных с болями в колене
Для лечения болей в колене травматической природы используется:
- хирургическое или нехирургическое восстановление целостности сустава;
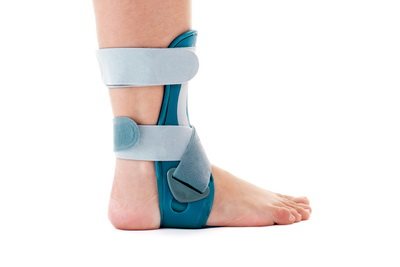
- временная иммобилизация сустава (гипсовой лонгетой, ортезом, аппаратом Илизарова и др.);
- метод скелетного вытяжения;
- обезболивающие и противовоспалительные средства (в виде мазей (диклофенак), примочек (диметилсульфоксид), инъекций (трамадол) и внутрь (кеторолак));
- хондропротекторы (гидрохлорид глюкозамина, сульфат глюкозамина, сульфат хондроитина и др.);
- гормональные препараты (в виде мазей и инъекций – дексаметазон, бетаметазон, триамцинолон и др.).
Для лечения болей в колене неврогенной природы используются:
- обезболивающие препараты (внутрь, инъекционно или в виде блокад);
- противовоспалительные препараты (нимесулид, мелоксикам, целекоксиб и др.);
- противосудорожные препараты (карбамазепин, фенитоин, габапентин и др.);
- физиопроцедуры (УВЧ, электрофорез, магнитотерапия и др.);
- витамины группы В.
Для хирургического лечения болей в колене применяются:
- вскрытие гнойного очага с соответствующей обработкой раны антисептиками;
- восстановление целостности менисков, связок, сухожилий;
- удаление инородного тела, иссечение опухоли;
- склерозирование и удаление варикозно расширенных вен;
- удаление подколенной кисты (Бейкера);
- стентирование (искусственное расширение места сужения сосуда при помощи цилиндрического сетчатого импланта – стента) подколенной артерии;
- устранение аневризмы подколенной артерии
применение тромболитиков и антиагрегантов (урокиназа, стрептокиназа, гепарин и др.).
Для лечения болей в колене аллергической природы используются:
- антигистаминные препараты (лоратадин, клемастин, цетиризин и др.);
- гормональные препараты (дексаметазон, преднизолон и др.);
- адсорбенты (активированный уголь, смекта и др.);
- стабилизаторы мембран мастоцитов (тучных клеток) (кетотифен, недокромил и др.);
- слабительные средства (лактулоза, бисакодил, глицерин и др.);
- промывание желудка.
Для лечения болей в колене ревматической природы используется:
- постельный режим 5 — 10 дней (во избежание осложнений со стороны сердечно-сосудистой системы);
- глюкокортикостероиды (преднизолон);
- НСПВ (нестероидные противовоспалительные средства) (индометацин).
Для лечения болей в колене при инфекционном заболевании используются:
- НСПВ;
- обезболивающие вещества (примочки диметилсульфоксидом, кеторолак и др.);
- жаропонижающие вещества (парацетамол, ибупрофен);
- антигистаминные препараты (лоратадин, клемастин и др.);
- препараты для лечения основного заболевания (антибиотики, противовирусные препараты).
Для лечения болей в колене, ассоциированных с заболеваниями пищеварительного тракта (болезнь Крона и неспецифический язвенный колит), применяются:
- глюкокортикостероиды (преднизолон – курсами небольшой и средней длительности);
- кишечные противовоспалительные препараты (месалазин, сульфасалазин);
- НСПВ;
- обезболивающие препараты.
Для лечения болей в колене, ассоциированных со злокачественной опухолью, используются:
- различные по силе обезболивающие средства (в том числе и опиаты (трамадол, морфин, фентанил и др.));
- противовоспалительные средства (усиливают эффект обезболивающих средств);
- лечение основного заболевания (хирургическое удаление опухоли, химиотерапия, радиотерапия).
Почему ноют и тянут колени?
Ученые выяснили, что если коленный сустав или мышцы были хотя бы раз повреждены, то болевые ощущения могут сохраниться на всю жизнь и особенно сильно проявляться в дождливую и пасмурную погоду.
Причин, по которым очень болит колено, достаточно много – от травм до хронических заболеваний.
Травмы коленного сустава
Травматические повреждения – самая частая причина, по которым появляется тянущая боль в колене.Среди наиболее распространенных видов травм стоит выделить:
- Ушибы. Возникают в результате удара коленом и характеризуются небольшой болью. Постепенно из-за кровоизлияния в мягкие ткани может появиться отечность, покраснения. В некоторых случаях возникает затрудненность движения.
- Растяжение или разрыв связок. В результате травмы может наблюдаться чрезмерная подвижность коленного сустава, которая сопровождается сильной болью. Ее интенсивность может изменяться в зависимости от степени повреждения связки.
- Гемартроз. Характеризуется наполнением полости сустава кровью. Может возникнуть как при травмах, так и без них. Второй вариант указывает на повышенную хрупкость стенок сосудов или плохую свертываемость крови. При скоплении эритроцитов в суставе начинается сдавливание тканей, что приводит к потере их эластичности и боли.
- Менископатию. Возникает при механическом повреждении менисков колена. Это самое частое повреждение, которое трудно диагностировать. Получить разрыв мениска можно как при занятиях спортом, так и при резком повороте или ударе.
- Вывихи коленных чашечек. Может возникнуть как в результате травм, так и из-за патологий в строении суставов. В результате травм наблюдается острая боль, появление отечности и ограниченность движения конечности.
- Переломы коленного сустава. При резких ударах или падениях с большой высоты может произойти перелом сустава, сопровождающийся хрустом и острой болью. В некоторых случаях сломанная кость может прорвать мягкие ткани, в результате чего пойдет большое кровоизлияние.
При любых повреждениях коленного сустава может наблюдаться тянущая боль под коленом, которая возрастает при любых физических нагрузках.
Болезни мышечного аппарата
Миозит – группа заболеваний, характеризующаяся болезнями, наносящими урон мышечному аппарату.
Чаще всего миозит возникает в результате травм, инфекционных или простудных заболеваний, переохлаждения или проникновения в организм паразитических червей. В некоторых случаях заболевание может протекать с процессами гниения.
При болезни мышечного аппарата человек может наблюдать сильную припухлость, покраснение и острую боль в области колена, которая может усиливаться при движении или прикосновении.
Иногда возникает ломота во всех мышцах и сосудах, а также пропадает двигательная активность конечности.
Нарушение кровоснабжения ниже колена
В некоторых случаях болевые ощущения в области колена связаны с заболеваниями или нарушением целостности суставов. Самая распространенная болезнь – варикоз. Он характеризуется чрезмерным расширением и извитостью вен ног.
Главный признак варикоза – постоянная ноющая боль в области колена и голени, возникающая как после ходьбы и физических нагрузок, так и в состоянии покоя.
Также вызвать тянущую боль в коленях могут такие заболевания, как атеросклероз, сахарный диабет или синдром Лериша. Они характеризуются постепенным сужением сосудов, что вызывает нарушение кровотока, боли и озноб конечностей.
8. Аллергия
Съели что-то экзотическое всего неделю назад или начали лечение новыми препаратами, а сейчас вдруг опухли и болят колени? Вероятно, у Вас аллергический артрит.
Во время аллергической реакции в организме образуются иммунные комплексы. Они состоят из антител и связанных с ними аллергенов – веществ, на которые у Вас аллергия. Иммунные комплексы разносятся с током крови и попадают в оболочки, в том числе и в синовиальную оболочку сустава. В ней много иммунных клеток, постоянно очищающих синовиальную жидкость. Но если иммунная клетка встречается с иммунным комплексом, происходит ее активация, она выделяет вещества, запускающие аллергию прямо в суставе.
Хорошая новость в том, что аллергический артрит проходит бесследно, если Вы знаете, на что у Вас аллергия и больше не употребляете эту еду в пищу или конкретное лекарство для лечения.
Когда важно быстро получить лечение
Наш человек устроен таким образом, что поход к врачу для него кажется событием неприятным и проблематичным. По этой причине посещение того или иного специалиста постоянно откладывается.
Как уже отмечалось выше, боль в колене в подавляющем большинстве случаев развивается постепенно, на протяжении длительного временного промежутка, порой, нескольких лет, а то и десятилетий. Все начинается с легкого дискомфорта, каких-то непонятных похрустываний в суставе, не причиняющих неудобства. Но со временем болевые ощущения только возрастают, становятся интенсивнее и регулярнее.
Понятно, что оптимальным решением будет посещение Центра Остеопатии на ранних стадиях. Более того, обследование остеопатом рекомендовано даже в профилактических целях, и это будет абсолютно правильное и грамотное со всех точек зрения решение.
Тем не менее, существуют определенные ситуации, когда просто «бежать» нужно к врачу.
Среди них имеет смысл выделить следующие наиболее часто встречающиеся:
- Месяц или даже несколько недель как появилась ноющая боль по ночам в коленках. При этом ее списывают на усталость, большое пройденное за день расстояние, работу «на ногах». Будущие пациенты обычно не уделяют данной проблеме особого внимания, пока, что называется, не скрутит окончательно, а боль не станет невыносимой. Не ждите, если месяц присутствуют периодические ночные неудобства – обратитесь к врачу.
- Внезапное, пусть и редкое, проявление резких болей, которые могут также внезапно пропадать.
- Наличие посторонних шумов в коленном суставе, в частности, наиболее распространенным вариантом является хруст. Ничего не болит, е беспокоит, но к остеопату нужно обратиться незамедлительно.
- Появление ноющих болей в коленных суставах, причем ежедневных и привязанных к какому-то времени либо событию, например, неприятные ощущения и болевые проявления появляются утром после пробежки. Непременно обратитесь к специалисту, возможно, удастся быстро и без особых проблем нивелировать заболевание.
- При ходьбе человек ощущает, что его сустав подвижен, неустойчив. Не доводите ситуацию до беды, обращайтесь к врачу.
- Банальное повышение температуры или сыпь на кожном покрове в области колена должны заставить вас задуматься над здоровьем.
- Ограничение подвижности колена – явный признак того, что необходимо в ближайшее время посетить остеопата, как минимум, чтобы проконсультироваться. Но в подавляющем большинстве случаев потребуется курс лечения. Однако он будет кратно короче и дешевле, нежели дождаться явных признаков боли. Но главное, Вы не будете страдать от невыносимых болей.
Алгоритм диагностики
Гинекологический осмотр
В ходе гинекологического осмотра, проводимого врачом, могут быть выявлены признаки инфицирования, патологический рост или напряжение мышц тазового дна. Также могут быть обнаружены области с повышенной или измененной чувствительностью. Пациенту следует сообщить врачу, если во время обследования у него возникнут болевые ощущения, особенно, если это именно та боль, из-за которой он решил обратиться к специалисту.
Лабораторные исследования
Лабораторный анализ образцов клеток шейки матки или влагалища может выявить наличие у пациентки таких инфекций как хламидиоз или гонорея.
Ультразвуковое исследование
Это исследование проводят с использованием высокочастотных звуковых волн, что позволяет получить точное изображение органов и тканей.
Другие методы визуальной диагностики
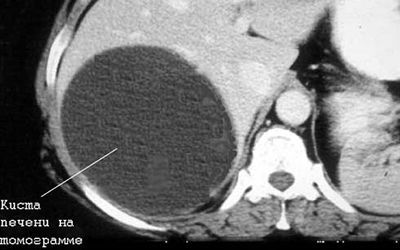
Врач может дополнительно рекомендовать проведение рентгенографии брюшной полости, компьютерной томографии (КТ) или магнитно-резонансной томографии (МРТ). Эти исследования могут помочь обнаружить новообразования или аномальные структуры.
Лапароскопия
Во время лапароскопии врач делает маленький разрез в брюшной полости пациента и вводит туда тонкую трубку, присоединенную к небольшой видеокамере (лапароскопу). С помощью лапароскопа врач может осмотреть органы малого таза, проверить наличие патологически измененной ткани или обнаружить следы инфекционного процесса. Особенно эффективен лапароскоп при выявлении эндометриоза или хронического воспаления органов малого таза. Кроме того, лапароскопия — незаменимый инструмент в диагностике хронических тазовых болей у подростков. Лапароскопия должна проводиться до начала психиатрического обследования или назначения длительного лечения.
Топ 3 продуктов для поддержки коленного сустава
А теперь расскажем о том, что нужно употреблять, чтобы колени не болели.
Первый продукт, защитник суставов – омега-3 кислоты
Комплекс полиненасыщенных жирных кислот омега-3 вы можете найти, например, в мякоти рыб лососевых пород. Эти кислоты помогают нам бороться с оксидативным стрессом, который является одним из «ускорителей» повреждения суставов.
Смело добавляйте в меню:
- сардины;
- скумбрию;
- тунец;
- горбушу;
- лосось.
Употребляйте свежую рыбу в печённом или вареном виде. Рыбные консервы не подойдут, потому что из-за консервантов у нас и возникает тот самый оксидативный стресс.
Внимание!
Омега-3 – это не рыбий жир, который получают из печени трески и дают детям. Рыбий жир может усилить воспаление в суставах. От него лучше отказаться.
Второй продукт – коллаген
Коллаген хряща – это белок. Чтобы клетки могли «залатать дыры» в хряще, Вам надо добавить в меню белок – как животный, так и растительный.
Коллаген для коленей помогут собрать:
- нежирное мясо;
- рыба;
- молочные продукты;
- бобовые.
Третий продукт – сера
У людей с болью в суставах меньше серы в организме, чем у здоровых. Все дело в том, что сера расходуется очень быстро. Если нужно «построить» новый коллаген, ускорить обмен веществ и повысить выносливость организма, на помощь приходит сера.
Пополнить запасы полезной для организма серы Вы сможете при помощи следующих продуктов:
- яйца;
- курица;
- сыр;
- гречка;
- молоко;
- капуста;
- кунжут;
- орехи;
- соя.
Важно!
Если из-за боли в колене Вы решите беречь сустав и будете вести сидячий образ жизни, то сделаете только хуже. Чем меньше Вы двигаетесь, тем хуже питается хрящ. А он питается во время движения, когда вода из хряща перемещается в полость сустава и пропитывается полезными веществами. Когда Вы прекращаете нагрузку, вода вместе с питательными компонентами направляется обратно в хрящ.
Причины появления болей
Боль в правом колене может быть вызвана широким спектром причин, основными среди которых являются следующие.
Воспалительные и дистрофические заболевания сустава
Основными из этой группы являются артриты (воспалительные болезни суставов) и артрозы (дегенеративно-дистрофические болезни суставов).
Артроз и артрит часто считают одним и тем же состоянием. Это не так. Основное их отличие состоит в том, что артрит возникает в результате воспаления, а артроз имеет дегенеративно-дистрофический компонент. Его источником является износ хрящевой ткани, покрывающей головки бедренной и большеберцовой кости.
Из-за разрушения хряща кости трутся друг о друга, что приводит к появлению отека, покраснения и боли. Несмотря на то, что заболевания этих групп приводят к схожим симптомам, они имеют различное происхождение и методы лечения.
В случае артрита воспаляется синовиальная оболочка, покрывающая каждый сустав. В конечном итоге патологический процесс распространяется на кость и покрывающий ее хрящ, вызывая отек и боль.
При артрозе кости трутся друг о друга, суставы перестают нормально сгибаться и разгибаться, возникает деформация костей.
Повреждение связок колена
В структуру коленного сустава входят наружная и внутренняя боковые связки, а также передняя и задняя крестообразные связки. Они могут растягиваться и рваться.
Растяжение происходит при разрыве нескольких волокон, из которых состоит связка. Разрыв может быть частичным (также разрывается несколько волокон, но большее количество, чем при растяжении) или полным (связка разрывается полностью).
Большинство повреждений связок коленного сустава – это растяжения, а не разрывы. Такие травмы, как правило, проходят самостоятельно.
Существует множество различных причин, которые могут привести к травмам связок в правом колене:
- Прямой удар по колену и ушиб при падении.
- Неловкое движение, выходящее за пределы диапазона движения колена (часто возникает во время спорта или активной физической деятельности).
Основными симптомами повреждения коленной связки являются:
- Звук хлопка или щелчка во время травмы. Обычно бывает при полном разрыве связки.
- Отек колена. Разрыв связки может привести к кровотечению из поврежденной ткани. Колено опухает. Степень отека зависит от тяжести травмы. Незначительные растяжения связок вызывают небольшой отек, постепенно появляющийся в течение трех часов. Полный разрыв приводит к сильному отеку, который возникает очень быстро и сопровождается сильной болью.
- Боль в колене. Степень болезненности также зависит от того, насколько сильная травма колена.
- Чувствительность колена при прикосновении. Может быть незначительной при легкой травме или сильной при полном разрыве связки.
Проблемы с коленной чашечкой
Боль в правом колене может быть вызвана травмой или заболеванием, затрагивающим коленную чашечку. Часто боль усиливается при выполнении определенных действий, например при поднимании по лестнице или долгом сидении на корточках.
Существует несколько основных проблем, связанных с коленной чашечной, которые могут вызвать боль в колене:
- Хондромаляция надколенника (колено бегуна). Возникает из-за раздражения хряща в нижней части коленной чашечки.
- Препателлярный бурсит. Вызывает отек и воспаление в нижней части коленной чашечки. Обычно возникает у людей, вынужденных долго стоять на коленях (уборщиц, садоводов).
- Подвывих наколенника. Также известен как нестабильность коленной чашечки. У людей, которые страдают этим болезненным состоянием колена, коленная чашечка выходит за пределы ее обычной локализации.
- Дислокация коленной чашечки. Возникает, когда коленная чашечка полностью выходит из бороздки бедра (трохлеарной борозды). Эта травма сопровождается сильной болью.
- Разрыв сухожилия надколенника. Это серьезная травма, возникающая при полном разрыве сухожилия, соединяющего чашечку с голенью. Восстановление занимает не менее четырёх-семи месяцев.
Травма мениска
Разрыв мениска – одна из самых распространенных травм колена. Любое движение, сопровождающееся сильным изгибанием или поворотом колена, особенно на опорной ноге, может привести к травме мениска.
Разрыв может сопровождаться следующими симптомами:
- Отек и покраснение колена
- Боль, усиливающаяся при вращательных движениях колена
- Трудности с полным выпрямлением колена
- Чувство нестабильности колена
Риск разрыва мениска высок у спортсменов, особенно у тех, кто занимается контактными видами спорта, такими как баскетбол или футбол. Возрастной износ структур коленного сустава и ожирения являются еще одними факторами риска повреждения мениска.
Заболевания артерий
К боли в ногах приводят:
- атеросклероз артерий нижних конечностей;
- облитерирующий эндартериит;
- облитерирующий тромбангит;
- эмболия и тромбоз артерий.
Атеросклероз артерий нижних конечностей
Среди заболеваний артерий нижних конечностей атеросклероз встречается наиболее часто – почти в 90% случаев. Он относится к облитерирующим болезням сосудов (облитерирующий – приводящий к закрытию, заращению). Раньше заболеванию были подвержены в основном пожилые мужчины. К сожалению, сейчас имеется тенденция к омоложению данного заболевания, и атеросклероз встречается уже и в среднем возрасте. Стали учащаться и случаи заболевания облитерирующим атеросклерозом и у женщин.
Факторы риска хорошо известны – это курение, малая физическая активность, изменение образа жизни, наследственный фактор, гипертоническая болезнь, ишемическая болезнь сердца, сахарный диабет, болезни печени и желчевыводящих путей, ожирение, повышенное содержание холестерина в крови.
В процессе заболевания на внутренних стенках артерий образуются бляшки, состоящие из холестерина, других жиров, кальция и соединительной ткани. Просвет артерий сужается. В состоянии покоя артериальное кровообращение в нижних конечностях может быть достаточным, но при физической нагрузке возросшую потребность мышц в кислороде уже удовлетворить не удается. Мышцы на это отвечают болью, так появляется перемежающаяся хромота. При ходьбе, особенно вверх, возникает боль в икроножных мышцах, вынуждающая больного периодически останавливаться, чтобы она прошла. Если боль возникает во всей ноге – значит, патологическим процессом затронуты артерии на уровне таза. В отличие от радикулита, боль не зависит от резких движений, поворотов туловища.
Вместо боли могут беспокоить судороги, слабость или ощущение тяжести в ногах.
Ноги становятся холодными и бледными, на них не прощупывается пульс. На последней стадии могут образовываться трофические язвы, очаги гангрены. При развитии гангрены для спасения жизни больному может потребоваться ампутация пораженной конечности. Часто, особенно при высоких окклюзиях, при развитии некроза на пальцах ампутацию проводят на уровне верхней трети бедра, так как при более низких ампутациях трудно добиться заживления послеоперационной раны.
Облитерирующий эндартериит
Международной классификацией болезней МКБ-10 такой диагноз не предусмотрен. Приходится использовать иные указанные в данном документе диагнозы – «атеросклероз артерий», «облитерирующий тромбангиит», «другие уточненные болезни периферических сосудов», «другие неуточненные болезни периферических сосудов».
Заболеванию подвержены в основном мужчины среднего и даже молодого возраста. Точная причина болезни до сих пор не известна. Предполагают роль холодовой и механической травмы, а также аутоиммунных процессов.
Поражаются мелкие артерии ног. В отличие от атеросклероза, развивающегося постепенно, облитерирующий эндартериит характеризуется волнообразным течением – обострения чередуются с ремиссиями. Симптомы и осложнения и исходы практически те же – перемежающаяся хромота, возможная ампутация при гангрене и пр.
Облитерирующий тромбангит (болезнь Бергера)
Это «болезнь молодых курящих мужчин». Предполагают аутоиммунный механизм развития. Обострения чередуются с ремиссиями. Каждый второй больной подвергается ампутации на уровне пальцев, стопы или бедра.
Особенностью облитерирующего тромбангиита и эндартериита является симметричность поражения конечностей и возможное вовлечение в процесс не только нижних, но и верхних конечностей. В то же время атеросклеротическое поражение часто бывает односторонним и поражает почти исключительно ноги.
Эмболия и тромбоз артерий
При эмболии происходит закупорка артерии какой-либо субстанцией (при тромбозе – кровяным сгустком).
В зоне, которую питала закупоренная артерия, возникает разлитая боль. Конечность сначала бледнеет, потом синеет. На ней перестает прощупываться пульс. Появляется онемение, в тяжелых случаях может развиться паралич. В таких случаях, если своевременно не начато лечение, все заканчивается быстро развивающейся ишемией, влажной гангреной и ампутацией конечности.