Распространенные заболевания глаз
Содержание:
- Заболевания зрительного нерва
- Осложнения вследствие инфекций глаз
- «Выстрелы в голове» — это повод пройти обследование?
- Холестериновые «горки»
- Характерные симптомы инфекционных глазных заболеваний
- Заболевания конъюнктивы
- Симптомы кератита
- Заболевания раздела
- Эписклерит
- «Вечный недосып»
- Кератит: диагностика
- Наши врачи
- Кератит: лечение
- Кератит: профилактика
- Наши услуги в офтальмологии:
- Основные инфекционные заболевания и расстройства глаз: причины и лечение
- Причины возникновения экзофтальма
- Искусственная роговица — Бостонский кератопротез
- «Аллергия на белое» — бывает ли такое?
Заболевания зрительного нерва
По зрительному нерву сигналы с увиденной информацией подаются в головной мозг.
Неврит
Воспаление глазного нерва. Симптомы:
- сужение области видения;
- появление пятен;
- боли при движении глазом;
- ухудшение зрения;
- нарушение цветоощущения;
Атрофия
Характеризуется утратой функций зрительного нерва. Орган перестает выполнять отведенные ему функции, наблюдаются сбои в работе.
Причин развития атрофии зрительного нерва большое множество:
- офтальмологические болезни любого рода;
- заболевания центральной нервной системы;
- сахарный диабет;
- отравления (пищей, алкоголем, никотином, наркотиками);
Симптомы развития атрофии:
- Ухудшение зрение, которое не поддается коррекции. Острота зрения уменьшается постепенно. Скорость развития заболевания индивидуальна. У некоторых пациентов зрение пропадает за полгода. У других в течение нескольких дней. Ухудшение зрения коррекции не поддается.
- Появление пятен. По пятнам определяют, какая область повреждена больше всего.
- Сужение зрения. Человек видит только то, что находится прямо перед ним.
- Нарушается восприятие цветов. Особенно красных, зеленых оттенков.
Лечение зависит от степени заболевания. При несоответствующем лечении человек может полностью потерять зрение.
Осложнения вследствие инфекций глаз
В результате инфицирования на внутренней стороне верхнего и нижнего века может образоваться ячмень или халазион. Не следует тереть или «давить» ячмень, иначе это может привести к более серьезной инфекции — орбитальному целлюлиту.
Орбитальный целлюлит — это инфицирование мягких тканей, окружающих глазное яблоко. Это заболевание требует неотложного лечения, в противном случае оно может вызвать слепоту, менингит или даже смерть.
Инфицирование может привести к воспалению и непроходимости слезных каналов и в итоге — к дакриоциститу.
Инфекция может стать первопричиной язвы роговицы, которая представляет собой абсцесс на поверхности глаза. Без лечения язва роговицы может привести к значительной потере зрения.
«Выстрелы в голове» — это повод пройти обследование?
Резкие простреливающие боли, которые начинаются в области глаза и отдают в голову, могут говорить о развитии глаукомы. При повышении внутриглазного давления болят глаза и голова. Человек может даже испытывать дискомфорт, как больной, который перенес инфаркт. Иногда приступы глаукомы сопровождаются сильным слезотечением, тошнотой и рвотой. Обычно по такому сценарию развивается закрытоугольная форма данной патологии. Она является очень опасной, так как зрительные функции ухудшаются быстро и не всегда их можно восстановить впоследствии.

Глаукома лечится различными способами. Выбор метода лечения зависит от вида заболевания и стадии. На начальном этапе применяются специальные глазные капли, которые снижают внутриглазное давление. Может потребоваться и хирургическое вмешательство.
Возникает глаукома чаще всего у людей старше 40-45 лет. При этом привести к ее развитию могут самые разные причины: травмы, системные патологии, врожденные аномалии органов зрения, глазные болезни. Стоит сказать, что глаукома — очень опасная патология. Примерно 15% всех незрячих людей утратили свое зрение именно из-за нее.
Простреливающие боли в голове также могут быть следствием поражения центральной нервной системы. Кроме того, этот симптом бывает при заболеваниях ушей, горла и носа.
Холестериновые «горки»

Что такое холестериновые «горки»? Так еще иногда называют ксантелазмы — белые или желтоватые образования на веках или в уголках глаз. Они могут не проходить годами, не доставляя человеку никакого дискомфорта. У некоторых пациентов они начинают разрастаться. Ксантелазмы являются доброкачественными образованиями. Точные причины их появления неизвестны. Предполагается, что подобные бляшки возникают вследствие нарушения липидного обмена в организме. Чаще всего они наблюдаются у людей с сахарным диабетом, ожирением, циррозом печени, панкреатитом, повышенным содержанием в крови холестерина.
Выявляется ксантелазма при обычном офтальмологическом осмотре. При пальпации холестериновой «горки» боли не возникает. Бляшки не вызывают зуда или жжения. Ксантелазмы бывают единичными и множественными. Во втором случае, как правило, происходит их слияние в один сплошной бугристый нарост. Специфического лечения этого заболевания нет. Необходимо выяснить, на фоне какой патологии возникают ксантелазмы. Если это связано с нарушением обмена жиров, больному рекомендуется придерживаться диеты. Сами наросты удаляются хирургическим способом. Они выглядят неэстетично и лучше от них избавиться. Тем более что операция проводится амбулаторно. Ранка после иссечения кожи заживает в течение 1-1,5 недель.
Характерные симптомы инфекционных глазных заболеваний
Существует много видов инфекционных заболеваний, и каждое имеет специфические симптомы, которые позволяют безошибочно диагностировать его.Но можно выделить ряд общих признаков, которые чаще всего указывают на глазную инфекцию. К ним относятся:
- покраснение глаз;
- выделение гноя;
- сухие корочки в уголках глаз после пробуждения;
- ощущение «песка» или «соринки» в глазах;
- отек век и шелушение кожи в области глаз;
- боль и дискомфортные ощущения;
- повышенная восприимчивость к свету и светобоязнь;
- слезотечение;
- сниженная острота зрения.
Надо отметить, что эти признаки также могут сопутствовать и другим заболеваниям неинфекционного характера. Поэтому нельзя ставить себе диагноз по этим симптомам и заниматься самолечением. Если у Вас появилось покраснение, боль или гнойные выделения в глазах, первым делом обратитесь к офтальмологу и только затем начинайте лечение.
Заболевания конъюнктивы
Конъюнктива – тонкая оболочка, которая обволакивает глаз и заднюю стенку век. Отвечает, в основном, за генерацию. Защищает от внешних воздействий. Благодаря конъюнктиве глаза увлажняются и не пересыхают.
Конъюнктивит
Патология слизистой оболочки. Поражает веки и склеру. Болезнь могут вызывать бактерии и обычные вирусные заболевания (ОРВИ, Грипп, Корь). Конъюнктивит – распространенное заболевание, которым ежегодно страдает больше половины населения.
Считается, что конъюнктивит передается от одного человека к другому
Важно соблюдать правила личной гигиены
Симптомы:
- покраснение век, глазного яблока;
- отечность;
- гной;
- с утра глаза тяжело раскрываются из-за скопившегося за ночь гноя или выделяемой слизи;
- ощущение инородного тела (обычно ощущение песка, пыли);
- острая реакция на свет;
- непроизвольное сокращение мышц (эффект моргания);
- снижение остроты зрения;
Помимо указанных выше симптомов, могут появляться вторичные симптомы:
- повышенная температура тела;
- слабость, дискомфорт;
- головная боль;
- боль в мышцах;
- кашель;
Лечение назначается в зависимости от вида конъюнктивита. Но обычно это капли, которые требуется закапывать несколько раз в день
Важно вовремя выявить наличие заболевания, чтобы не возникло патологии органов зрения
Птеригиум
Разрастание слизистой глаза (конъюктивы) на роговицу. Чаще всего наблюдается у жителей жарких стран. Птеригиумом, в основном, заболевают люди после 40 лет. Преимущественно мужчины.
На ранних стадиях развития патологии человек не чувствует ничего. Можно заметить небольшую пленку, направленную в сторону зрачка. Позднее развиваются следующие симптомы:
- ощущение инородного тела;
- зуд, жжение, раздражение, боли;
- синдром «сухого» глаза;
- обильное слезоотделение.
Лечение болезней глаз подобного рода происходит только оперативным методом.
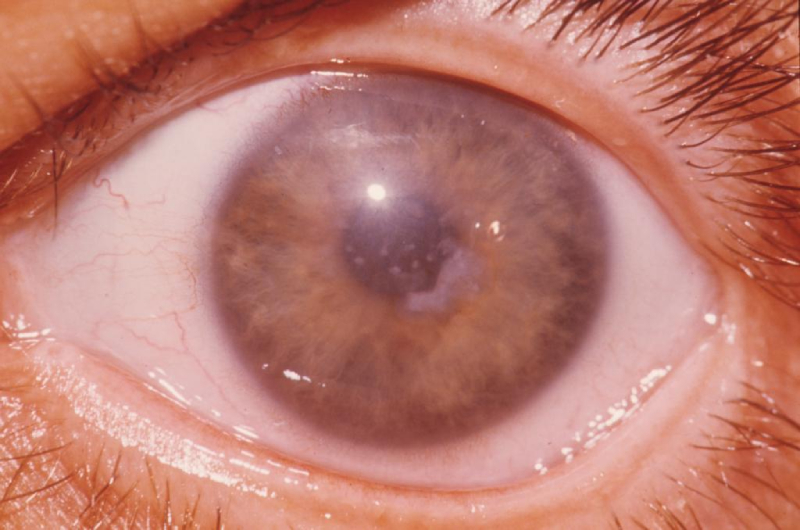
Симптомы кератита
Кератит, как правило, характеризуется роговичным синдромом, который включает в себя несколько симптомов: светобоязнь, слезотечение и блефароспазм (выражающийся в непроизвольном смыкании век). Высокая чувствительность роговицы приводит к возникновению ощущения инородного тела в глазу и постоянным болям, больному сложно открывать глаз.
Вследствие хорошей иннервации роговицы глаза возникают постоянные боли в глазу и ощущение инородного тела, больной не может открыть глаз. Появляется перикорнеальная (проще говоря, вокруг роговицы) либо смешанная инъекция. В передней камере может скапливаться гной (гипопион). На эпителии заднем появляются преципитаты, которые состоят из макрофагов, лимфоцитов, плазматических клеток и пигментной «пыли», которая свободно плавает в камерной влаге, все перечисленные элементы склеиваются и оседают на задней поверхности роговицы. У пациента снижается острота зрения из-за образования помутнения в оптической зоне.
Офтальмологами принято делить кератиты на поверхностные (когда повреждается боуменова мембрана и эпителий) и кератиты глубокие (когда в воспалительный процесс вовлечены следующие слои роговицы — десцеметова мембрана и строма). Также, в зависимости от локализации воспалительного процесса выделяют периферические и центральные, диффузные и ограниченные кератиты. По типу помутнения различаются древовидные, точечные, и монетовидные, различают их внешним признакам — форма, размеры и расположение воспаления роговицы. По этиологии (с учетом причины спровоцировавшей кератит) выделяют:
— экзогенные (грибковые, вирусные, бактериальные, травматические, вызванные простейшими, при заболеваниях конъюнктивы и век, слезных путей);
— эндогенные (хронические инфекции, такие как сифилис, герпес, туберкулез; аллергия, нарушения обмена веществ, ревматические и аутоиммунные заболевания).
Во многих случаях, возбудителем данного заболевания является вирус герпеса. На роговице, при этом, возникает древовидное помутнение, а роговичный синдром довольно резко выражен. Характерны также сильные боли. На непораженных участках чувствительность роговицы снижена.
Кератит акантамебный может возникать при ношении контактных линз. Среди причин его возникновения: купание в грязных водоемах, промывание контейнеров водопроводной водой и нарушения правил гигиены. Заболеванию характерна сильная боль и вялое течение.
Травматическая форма этого офтальмологического заболевания возникает вследствие присоединения инфекции вторичной, чаще всего бактериальной. Для этой формы характерны все признаки воспаления. На роговице возникает инфильтрат, а далее и язва, которая способна распространяться не только по площади, но также и вглубь, в некоторых случаях они может дойти до десцеметовой оболочки, тогда возможно прободение.
При кератите аллергическом длительно существующее воспаление может привести к помутнению роговицы. Довольно часто указанный диагноз необходимо дифференцировать с аллергическим конъюнктивитом.
При повреждении (чаще из-за травмы) 1 ветви тройничного нерва нарушается иннервация роговицы (снижается чувствительность, вплоть до полной потери) и возникает нейропаралитический кератит. Упомянутая патология возможна и при лагофтальме (неполном или полном несмыкании глазной щели). Единственными показательными симптомами может снижение остроты зрения и боли. Инфильтрат способен превращаться в язву, которая достаточно быстро распространяется и сложно поддается лечению.
При наличии в анамнезе гипо- и авитаминозов В1, В2 или РР может развиваться кератит, который частенько локализован двусторонне.
Симптомы заболевания могут иметь слабовыраженный характер, по причине медленного течения некоторых кератитов. При хронических и вялых воспалениях в роговице проявляются сосуды.
О чем важно помнить
Если вы заметили у себя хотя бы один из перечисленных ниже признаков, обратитесь немедленно к врачу-офтальмологу (окулисту):
- Слезотечение
- Боль в глазу
- Невозможность открыть глаз
- Ощущение инородного тела
- Покраснение глаза
Самодиагностика в офтальмологии недопустима, ведь только специалист сможет поставить верный диагноз и назначить адекватное лечение.
Заболевания раздела
-
Амблиопия вследствие анопсииОфтальмология
-
АнизометропияОфтальмология
-
Аномалии цветового зренияОфтальмология
-
АстигматизмОфтальмология
-
Атрофия зрительного нерваОфтальмология
-
АфакияОфтальмология
-
БлефаритОфтальмология
-
БлефарохалазисОфтальмология
-
Буллезная кератопатияОфтальмология
-
Воспаление слезных протоковОфтальмология
-
Вывих хрусталикаОфтальмология
-
Выпадение стекловидного телаОфтальмология
-
Герпетическая болезнь глазаОфтальмология
-
ГиперметропияОфтальмология
-
Гипотония глазаОфтальмология
-
Глазная больОфтальмология
-
ГлаукомаОфтальмология
-
Гнойный эндофтальмитОфтальмология
-
Гордеолум и другие глубокие воспаления векОфтальмология
-
Дегенеративная миопияОфтальмология
-
Дефекты поля зренияОфтальмология
-
ДиплопияОфтальмология
-
Доброкачественное новообразование глаза и его придаточного аппаратаОфтальмология
-
Инородное тело роговицыОфтальмология
-
ИридоциклитОфтальмология
-
КатарактаОфтальмология
-
КератитОфтальмология
-
КератоконъюнктивитОфтальмология
-
Конъюнктивальное кровоизлияниеОфтальмология
-
КонъюнктивитОфтальмология
-
Кровоизлияние в стекловидное телоОфтальмология
-
Кровоизлияния в ткани орбитыОфтальмология
-
Ксантелазма векаОфтальмология
-
ЛагофтальмОфтальмология
-
МиопияОфтальмология
-
Нарушения аккомодацииОфтальмология
-
Неврит зрительного нерваОфтальмология
-
Неинфекционные дерматозы векаОфтальмология
-
Нистагм и другие непроизвольные движения глазОфтальмология
-
Новообразования глазаОфтальмология
-
Ночная слепотаОфтальмология
-
Ожоги роговицыОфтальмология
-
Окклюзия центральной артерии сетчаткиОфтальмология
-
Острое повышение внутриглазного давленияОфтальмология
-
Острый дакриоаденитОфтальмология
-
Отек диска зрительного нерваОфтальмология
-
Отслойка и разрывы сетчаткиОфтальмология
-
Отслойка сосудистой оболочки глазаОфтальмология
-
ПресбиопияОфтальмология
-
Преходящая слепотаОфтальмология
-
ПтеригиумОфтальмология
-
Птоз векаОфтальмология
-
Ранение роговицыОфтальмология
-
Рубцы и помутнения роговицыОфтальмология
-
Рубцы конъюнктивыОфтальмология
-
Рубцы роговицы и конъюнктивыОфтальмология
-
СклеритОфтальмология
-
Слепота и пониженное зрениеОфтальмология
-
Субъективные зрительные расстройстваОфтальмология
-
Токсическая нейропатия зрительного нерваОфтальмология
-
Транзиторная артериальная окклюзия сетчаткиОфтальмология
-
ХалазионОфтальмология
-
Хориоретинальное воспалениеОфтальмология
-
Хориоретинальные рубцыОфтальмология
-
Хронический дакриоаденитОфтальмология
-
Эктропион векаОфтальмология
-
Энтропион и трихиаз векаОфтальмология
-
ЭписклеритОфтальмология
-
ЭпифораОфтальмология
Эписклерит
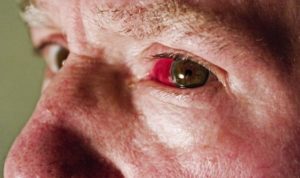
При эписклерите возникает воспаление на оболочке эписклеры, сопровождающееся появлением красной с фиолетовым оттенком сосудистой сеточки, а также болью в глазу.
Внешне эписклерит может напоминать конъюнктивит, хорошо знакомый многим людям. Однако при воспалении эписклеры не бывает гнойных и водянистых выделений, которые встречаются при конъюнктивите.
Обычно эписклерит длится недолго и в большинстве случаев самостоятельно проходит без всякого лечения в течение 7-14 дней. Данная патология чаще всего встречается у пожилых людей, и, как правило, 70% заболевших — это женщины.
Несмотря на кажущуюся безобидность заболевания, при эписклерите возможны осложнения в виде воспалительного процесса роговицы и сосудистой оболочки глаза.
Симптомы эписклерита
Чтобы не путать это заболевание с другой патологией глаза, постарайтесь запомнить следующие признаки эписклерита:
- нечеткое зрение;
- слезотечение из воспаленного глаза;
- повышенная чувствительность к свету;
- боль в глазу, увеличивающаяся при движениях глаза;
- выпуклые багровые или красные пятна, немного приподнятые над белком глаза.
Виды эписклерита
Простой эписклерит встречается чаще всего. Характеризуется незначительным воспалением, покраснением и болезненностью в области глаза. Заболевание полностью проходит в течение 2-х недель.
Узелковый эписклерит. На склере по всему периметру глаза появляются заметные сосудистые узелки, которые рассасываются в течение месяца. После исчезновения узелка остается синеватое пятнышко. При рецидиве заболевания новые узелки появляются уже на других местах. Узелковый эписклерит не вызывает слезотечения и боязни света.
Мигрирующий эписклерит — неожиданное возникновение на белках глаз отечных красных или фиолетовых очагов, которые пропадают через несколько дней или часов. Болезнь сопровождается сильным отеком век и головной болью. Для мигрирующего эписклерита характерны периоды затухания и новые всплески заболевания.
Розацеа эписклерит проявляется такими симптомами, как сосудистые узелки, воспаление роговицы глаза и появление розовых угрей (розацеа) на коже лица.
1
Диагностика и лечение склерита
2
Диагностика и лечение склерита
3
Лечение склерита
«Вечный недосып»
Смыкание век, ощущение песка в глазах, желание поспать даже после сна длиной в 8-9 часов может сигнализировать человеку о заболевании. Такие симптомы развиваются при синдроме «сухого глаза». Данный офтальмологический недуг может возникать из-за длительной работы за компьютером без перерывов. Однако сухость роговицы бывает и при болезнях мочеполовой системы. Конечно, в большинстве случаев при возникновении вышеперечисленных признаков достаточно отдохнуть или закапать в глаза увлажняющие и расслабляющие капли. Постоянное недомогание и недосып должны стать поводом для обследования. Не факт, что причиной усталости является глазная болезнь.
Итак, «пелена усталости», «выстрелы в голове», «аллергия на белое» — спорные, неоднозначные симптомы. Их сложно назвать специфическими, то есть свойственными конкретному заболеванию. Не всегда они связаны с офтальмопатологиями. Это значит, что нельзя заниматься самолечением. Вы можете усугубить положение. Однако и паниковать раньше времени не стоит. Возможно, Вам просто необходимо немного отдохнуть, заняться спортом, сбалансировать рацион питания. Если же Вас беспокоят несколько симптомов одновременно, не нужно тянуть с визитом к окулисту. Перечислим самые типичные признаки глазных болезней:
- снижение остроты зрения;
- сухость в глазах или, напротив, повышенное слезотечение;
- фотофобия, или болезненная светочувствительность;
- покраснение белочной оболочки;
- размытость изображения, пелена, «мушки», черные точки перед глазами;
- резь, жжение, зуд, ощущение песка под веками;
- быстрая утомляемость органов зрения;
- головные боли и головокружение.
В Международной классификации болезней офтальмологическим недугам отведено достаточно много места. Некоторые патологии являются не такими уж редкими, но при этом опасными, например, катаракта и глаукома. Чаще проходите обследование. Так Вы сможете вовремя выявить болезнь и быстрее ее вылечить.
Кератит: диагностика
Эффективность лечения кератита напрямую зависит от того, насколько правильно поставлен диагноз, поскольку нередко это заболевание принимают за аллергический конъюнктивит. Методы диагностики предусматривают следующее:
- Тщательный сбор анамнеза, с выявлением сопутствующих заболеваний и данных о наличии травм;
- Проведение наружного осмотра области глаз и глазных яблок, пальпация определённых участков (если это возможно);
- при помощи специальных инструментов с целью оценивания сетчатки, сосудов глазного дна, диски зрительного нерва. При кератите, сопровождающимся помутнением роговицы, выявляется ослабление рефлекса глазного дна;
- Биомикроскопия ― осмотр глазных структур при помощи щелевой лампы, оценивание их прозрачности, рельефа и глубины поражения;
- Флюоресцеиновый тест ― в качестве дополнительной диагностики при подозрении на изъязвление;
- Микробиологические лабораторные исследования ― при инфекционной природе заболевания, направленные на определение возбудителя.
Наши врачи

Тихонович Марина Валерьевна
Врач-офтальмолог
Стаж 11 лет
Записаться на прием

Махмутов Владимир Юрьевич
Врач-офтальмолог, доктор медицинских наук, профессор
Стаж 33 года
Записаться на прием

Будник Александра Петровна
Врач — офтальмолог
Стаж 27 лет
Записаться на прием

Алиева Зайнаб Абдуллаевна
Врач-офтальмолог
Стаж 39 лет
Записаться на прием

Махмутова Татьяна Игоревна
Врач-офтальмолог, кандидат медицинских наук, врач высшей категории
Стаж 30 лет
Записаться на прием
Кератит: лечение
Лечение кератита подбирают в индивидуальном порядке после проведения диагностических исследований и выявления причины заболевания, глубины воспалительных процессов и тяжести патологии.
| Причина | Лечение |
|---|---|
| Бактериальное заражение | Приём антибиотиков в виде глазных капель, мазей, инъекций в клетчатку вокруг глазного яблока или под конъюнктиву глаза. Назначают «Офлоксацин», «Моксифлоксацин», «Левофлоксацин», «Офтаквикс». |
| Вирусное заражение | Приём антивирусных средств: «Флореналь», «Ацикловир», «Зовиракс», прочих. |
| Грибковое заражение | Приём противогрибковых средств: «Пимафуцин», «Амфотерицин В». |
| Аллергическая реакция | Приём антигистаминов: «Опатанол», «Аллергодил». |
В случае, если заболевание сопровождается иридоциклитом, дополнительно назначают капли для расширения зрачков ― мидриатики: «Атропин», «Цикломед», «Тропикамид» и другие. Их приём позволяет исключить формирование задних спаек, что исключит целый ряд нежелательных последствий для пациента.
Для быстрого заживления роговицы глаза назначают восстанавливающие капли и мази для глаз «Корнерегель» или «Таурин». Если у пациента выявлены помутнения, их рассасывание стимулируют такими процедурами, как фонофорез и электрофорез с применением протеолитических ферментов.
Кератит: профилактика
Профилактика данного заболевания достаточно проста и требует соблюдения следующих правил:
- Проведение работ, при которых могут быть травмированы глаза, в специальных защитных очках;
- Строгое соблюдение правил гигиены при пользовании контактными линзами;
- Работа со сваркой в защитной маске, исключение длительного пребывания на солнце;
- Своевременное лечение таких заболеваний глаз, как: конъюнктивит, блефарит, дакриоцистит;
- Своевременное лечение общих патологий, которые стимулируют развитее кератита.
Если Вы всё же отмечаете у себя первые признаки развития этого заболевания, немедленно обращайтесь за профессиональной врачебной помощью! Помните: залог успешности лечения в его своевременности!
Наши услуги в офтальмологии:
| Название услуги | Цена в рублях |
|---|---|
| Прием врача-офтальмолога (первичный) | 3 500 |
| Прием врача хирургического профиля (повторный, для комплексных программ) в течение 3-х месяцев после первичного | 1 800 |
| Ультразвуковое сканирование переднего отрезка глаза | 1 000 |
| Удаление инородных тел роговицы, конъюнктивы | 2 000 |
- Отслойка сетчатки
- Близорукость
Основные инфекционные заболевания и расстройства глаз: причины и лечение
Основные виды глазных инфекционных заболеваний — это разные виды конъюнктивита, блефарит, воспаление зрительного нерва, дакриоцистит, кератит, гнойные поражения, ячмень. Их могут вызывать вирусы, грибковые патогены или бактерии, которые попадают внутрь глаза. Именно они являются возбудителями болезней и основной причиной их развития.
Веки играют роль природного барьера, рефлекс моргания обеспечивает увлажнение и очищение конъюнктивы, состав слезной жидкости нейтрализует многие патогены. И все же нередко у человека развиваются инфекционные заболевания глаз. Из-за чего это происходит?
Инфекция может легко попасть в глаза при наличии ряда факторов:
- плохая гигиена (рук, лица, контактных линз);
- травма глаза любого характера;
- патологические состояния, которые приводят к нарушению состава и целостности слезной пленки;
- плохой иммунитет, а также заболевания, ослабляющие функции иммунной системы.
При вирусной этиологии заболевания назначают, соответственно, противовирусные и иммуностимулирующие препараты. Также в зависимости от сопутствующих симптомов в лечении могут применяться противовоспалительные, ранозаживляющие и другие медикаментозные средства.
Инфекционные заболевания глаз в запущенной стадии лечить гораздо сложнее, чем на раннем этапе
Также во время терапии любой глазной инфекции важно строго придерживаться рекомендаций врача, не использовать контактные линзы и соблюдать гигиену
Причины возникновения экзофтальма
Проптоз вызывают различные факторы. У женщин он обычно возникает на фоне нарушений эндокринной системы, у мужчин — после травм головы. Причинами могут выступать как офтальмологические патологии, так и системные. В числе первых:
- воспаление орбиты;
- травматическое поражение орбиты;
- болезни глазницы;
- дисфункция ресничной мышцы;
- опухолевые процессы;
- внутриглазные кровоизлияния;
- врожденная глаукома;
- высокая степень миопии;
- паралич глазных мышц.

Воспаление орбиты может возникнуть из-за панофтальмита, инфекционного поражения слезного мешка, гнойных процессов на веках и носу, стоматологических заболеваний, инфекций ушей и пр. Осложненные формы этих болезней способны привести к экзофтальму.
Если первичное заболевание развивается на одном глазном яблоке, возникает экзофтальм одного глаза. Двусторонние патологические процессы вызывают бинокулярный проптоз. Механические травмы, опухоли и повреждения вен, как правило, становятся причинами возникновения одностороннего экзофтальма. Врожденная глаукома поражает чаще всего оба глазных яблока, поэтому и пучеглазие возникает двустороннее.
Проптоз может быть следствием заболеваний и патологических состояний, которые изначально не связаны с органами зрения:
- дисфункции щитовидной железы;
- нарушения кровообращения;
- заболевания крови;
- неправильное строение черепа;
- гидроцефалия и пр.
Эти причины вызывают экзофтальм двусторонний, когда выпячиваются оба глаза. Проптоз не всегда развивается равномерно. Сначала симптомы могут проявляться только на одном глазном яблоке. Это еще более заметно, чем бинокулярная форма синдрома.
Факторы развития экзофтальма у детей и взрослых могут отличаться. У малышей проблемы с щитовидкой возникают реже. Проптоз у них может быть следствием врожденной глаукомы, неправильного строения черепа, прогрессирующей близорукости или травмы.
Искусственная роговица — Бостонский кератопротез
При серьезном повреждении роговой оболочки и нарушении зрения чаще всего требуется пересадка роговицы. Пациентам с заболеваниями роговицы глаза может помочь пересадка донорского трансплантанта. Сегодня это является основным способом лечения сильного помутнения роговицы. Но стоит отметить, что во многих случаях такое лечение не приносит успеха. Альтернативным и более эффективным способом лечения является Бостонский кератопротез, представляющий собой «искусственную роговицу». Протез разработал один из ведущих ученых доктор Клас Долман (Claes H. Dohlman).
Бостонский кератопротез можно использовать после неудачной попытки пересадки роговицы или же при отсутствии возможности провести подобную операцию. Таким образом, кератопротез разработан специально для пациентов с самыми сложными заболеваниями глаз, когда другие способы лечения являются неэффективными. Кератопротез находится в разработке с 1960-х годов и за это время был усовершенствован, получив в 1992 году одобрение FDA (Управления по контролю за качеством пищевых продуктов и лекарственных средств). С 2000 года было имплантировано более 7 тысяч Бостонских кератопротезов. Это наиболее широко используемая искуственная роговица в США и во всем мире.
Кератопротез изготовлен из прозрачного пластика с отличной тканевой переносимостью и оптическими свойствами. Он состоит из трех частей и в собранном виде имеет форму запонки.
Хирургия
Основными показаниями для кератопротезирования являются:
- Неудачная пересадка роговицы и малая вероятность успеха повторной пересадки
- Острота зрения поврежденного глаза менее 20/200 и нарушение зрения другого глаза
- Отсутствие конечной стадии глаукомы и отслоения сетчатки
Перед тем как начать хирургическое вмешательство тщательно изучается история болезни с целью оценить состояние роговицы и определить, необходимо ли пациенту подобная операция.
Протез помещается в роговичный трансплантат, который затем вшивается в роговицу пациента как при обычной пересадке. Если сохранен естественный хрусталик, он будет также удален. По завершению операции, вставляется мягкая контактная линза. Ее нужно носить беспрерывно, ежедневно, 24 часа в сутки, это не вызывает никакого чувства дискомфорта у пациента.
Такая единоразовая хирургическая операция проще и быстрее остальных процедур, используемых с другими моделями кератопротезов, и занимает в целом 1,5 часа. Обычно рекомендуется общая анестезия, но на деле часто применяется местная анестезия с внутривенным наркозом.
Улучшение зрения заметно, как правило, в течение нескольких дней или недель. Хотя протез является прозрачным, использование цветных контактных линз позволяет достигнуть природного цвета радужной оболочки другого глаза. Из-за возможных осложнений, возникающих после множества хирургических операций, пациенты с кератопротезом должны проходить регулярный офтальмологический осмотр в начале послеоперационного периода. Пациент осматривается на следующий день после операции, а также в течение первой и второй недели. Далее в течение первого года рекомендуется проходить осмотр каждые 2 месяца, после чего осмотры у хирурга проходят раз в 3-4 месяца.
Для долгосрочной послеоперационной безопасности пациентам рекомендуется постоянно носить мягкие контактные линзы (не доставляющие пациенту дискомфорт), и пользоваться профилактическими каплями 1-2 раза в день. Таким образом, режим ежедневного применения капель на основе антибиотика предписывается с целью не допустить попадания инфекции. Кроме того, в случае необходимости используются медикаменты для лечения воспалительных процессов и / или глаукомы.
Бостонский кератопротез известен своей превосходной многолетней прочностью и безопасностью. Его оптическая система обеспечивает нормальное зрение, если остальные части глаза не повреждены. Операция носит обратимый характер.
Читать также:
- Ознакомиться с оборудованием клиники
- Кератопластика
- Диагностика зрения
«Аллергия на белое» — бывает ли такое?
В офтальмологической практике бывают случаи, когда пациенты испытывают болезненные ощущения от вида всего белого. Такая «аллергия на белое» проявляется в следующих симптомах:
- боль в глазах, висках и лбу;
- красная сосудистая сетка на склере;
- «мушки» перед глазами;
- дискомфорт при движении глазными яблоками, попытке поднять взгляд вверх.
Еще человека беспокоит повышенная светочувствительность. Белый цвет очень яркий, поэтому и возникают перечисленные симптомы чаще всего тогда, когда человек смотрит на предметы этого цвета. Связано это может быть с инфекционными и воспалительными глазными недугами. Еще такие признаки могут свидетельствовать о проблемах с нервной системой. Если подобная «аллергия» возникает периодически при работе за компьютером, следует делать перерывы и глазную гимнастику. Однако точно причину болезненного восприятия белого цвета Вы сами определить, скорее всего, не сможете. Если симптом беспокоит часто, обратитесь к врачу.