Сердечно-сосудистые заболевания у онкологических больных
Содержание:
- Что такое сердечно-сосудистые заболевания
- Профилактика ССЗ и ее суть
- Органические аритмии
- Причины развития ССЗ
- Холодные руки и ноги лечение. Мерзнут ноги – лечение народными средствами
- Причины хронической ишемической болезни сердца (ХИБС)
- 4.Лечение
- Виды пороков сердца
- Сердечно-сосудистая система
- Диагностика и лечение
- Лечение хронической ишемической болезни сердца
- Основные методы диагностики кардиоваскулярной патологии
- Диагностика и лечение
- Симптомы кардиальной патологии
- Одинаково ли проявляются нарушения ритма сердца?
Что такое сердечно-сосудистые заболевания
Болезни сердца и сосудов – это группа патологий, затрагивающих функционирование сердечной мышцы и сосудов, включая вены и артерии. Самыми распространенными патологиями считают ишемическую болезнь сердца, заболевания сосудов головного мозга и периферических артерий, ревмокардиты, артериальную гипертензию, инсульты, инфаркты, сердечные пороки и многое другое. Пороки подразделяют на врожденные и приобретенные. Врожденные развиваются еще в утробе матери, приобретенные часто становятся следствием эмоциональных переживаний, неправильного образа жизни, различных инфекционных и токсических поражений.
Важно! Каждое заболевание требует своевременной диагностики и грамотного медицинского лечения, так как при халатном отношении возникает риск развития тяжелых осложнений и смерти больного
Профилактика ССЗ и ее суть
В основе предупреждения болезней сердца и сосудов лежит модификация образа жизни человека. Следует убрать вредные привычки, ввести в рутину занятия спортом, скорректировать массу тела, придерживаться низкосолевого рациона
Важно витаминизировать пищу. Пациенты с инфарктом миокарда должны соблюдать диету с пониженным калоражем
Важно не допустить и своевременно лечить инфекционные заболевания с целью профилактики ревматизма, возникающего в результате поражения организма бета-гемолитическим стрептококком группы А. Кардиологи настаивают на обязательной противогриппозной вакцинации лиц с повышенным риском ССЗ
Не стоит игнорировать и диспансерное обследование, в которое входит флюорография, УЗД, ЭКГ.
Органические аритмии
К органическим аритмиям относятся:
- Аритмии, возникающие при ишемической болезни сердца (инфаркте миокарда, стенокардии). В основе возникновения аритмии лежит повреждение сердечной мышцы. Оно затрудняет правильное распространение электрических импульсов по проводящей системе сердца. Иногда повреждение может затрагивать даже клетки основного водителя ритма — синусового узла. На месте погибших клеток формируется рубец из соединительной ткани (кардиосклероз), которая не способна выполнять функции здорового миокарда. Это, в свою очередь, приводит к формированию аритмогенных очагов и появлению нарушений ритма и проводимости.
- Нарушения ритма, возникающие после воспалительного процесса в сердечной мышце — миокардита. Как следствие после перенесения воспаления также происходит замещение миокарда соединительной тканью (кардиосклероз).
- Аритмии, наблюдающиеся при кардиомиопатиях. По невыясненной пока причине клетки миокарда повреждаются, нарушается насосная функция сердца, развивается сердечная недостаточность. Кроме того, очень часто присоединяются различные нарушения ритма.
- Аритмии, появляющиеся при различных пороках сердца (врождённых и приобретенных в течение жизни). Необходимо отметить, что бывают врожденные первичные заболевания самой проводящей системы сердца.
Причины развития ССЗ
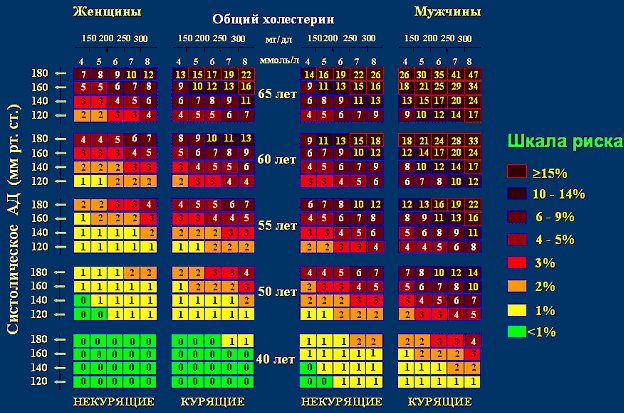
Поражения сердца и сосудов относятся к мультифакторным патологиям – возникают на фоне нескольких предрасполагающих условий. Основная причина подавляющего большинства сердечных и цереброваскулярных патологий – повышение в крови уровня липопротеинов низкой плотности (ЛПНП). Увеличение их концентрации приводит к избытку холестерина, формирующего бляшки на стенках сосудов, сужающего их просвет.
Немаловажную роль в развитии ССЗ играет наследственная предрасположенность – в группе риска лица, ближайшие родственники (братья, сёстры, родители) которых имеют соответствующее заболевание. Вероятность развития сердечно-сосудистых патологий повышает сахарный диабет, болезни почек и щитовидной железы, инфекции (чаще всего стрептококковые – ангина, скарлатина, рожистое воспаление, импетиго). У женщин пусковым фактором становятся состояния, сопровождающиеся гормональной перестройкой: чаще – климакс, реже – беременность.
К ведущим факторам риска относятся особенности образа жизни и их неблагоприятные последствия:
-
Гиподинамия. Малоподвижный образ жизни негативно влияет на состояние сосудистых стенок и миокарда, повышает риск тромбозов, способствует возникновению лишнего веса, сахарного диабета.
-
Погрешности диеты. Повышенное потребление соли повышает риск гипертонической болезни, избыток сладкого в рационе влечёт сахарный диабет, ожирение, повышает уровень ЛПНП. Злоупотребление животными жирами способствует развитию атеросклероза. Недостаток белков, микроэлементов (калия, магния, железа, меди, цинка, селена), большинства витаминов негативно влияет на состояние сосудов и сердца, функцию миокарда.
-
Психоэмоциональный стресс. Острый стресс сопровождается выбросом адреналина, повышающего нагрузку на сердце, что может привести к инфаркту миокарда. Хронический стресс сопровождается повышенным уровнем кортизола, замедляющего выработку гормона роста. Дефицит этого гормона у взрослых опосредованно провоцирует развитие ССЗ.
-
Избыточная масса тела – как правило, следствие воздействия перечисленных выше факторов. Ожирение является благоприятным условием возникновения тромбоэмболий, способствует повышению уровня ЛПНП, создаёт дополнительную нагрузку для сердца и сосудов.
-
Вредные привычки. Каждый эпизод злоупотребления спиртным влечёт снижение сократительной функции миокарда, нарушает кровообращение. Табакокурение приводит к повышению артериального давления, провоцирует тромбообразование, формирование атеросклеротических бляшек, увеличивает риск аритмии.
Часто одно первично возникшее ССЗ влечёт развитие другого. Так, атеросклероз и артериальная гипертония являются основными причинами ишемической болезни сердца, ревмокардит нередко приводит к приобретённым порокам, аритмии сердца, а нарушения сердечного ритма – к тромбоэмболии артерий, снабжающих кровью конечности и внутренние органы.
Холодные руки и ноги лечение. Мерзнут ноги – лечение народными средствами
Помню, как моя бабушка, когда я была совсем еще маленьким ребенком, чтобы согреть ноги, постоянно грела их над вареной картошкой. Она на чугунок с картошкой клала небольшую дощечку, а сверху закутывала свои ноги и чугунок с картошкой одеялом. Так она сидела примерно по 30 минут или до тех пор, пока не остынет картошка. После этого она всегда надевала теплые шерстяные носки.
Что-то подобное можно делать и с горчицей. Я нашла этот рецепт в интернете: я так поняла, что в умеренно горячую воду, чтобы не обжечь ноги, добавляют горчицу, и греют ноги в течение 20-30 минут, пока не остынет вода. После чего ноги вытирают насухо и надевают теплые шерстяные носки.
Делайте растирки – массаж для ступней. Делайте поглаживающие, разминающие, похлопывающие движения по 7-10 раз на каждой ноге. После этого нанесите на ноги и ступни яблочный уксус, лучше 6% (его уже не надо разводить), легкими движениями втерите уксус в кожу. Через 5-10 минут, после того как уксус хорошо впитался, наденьте на ноги теплые носки и еще полежите 15 минут.
Самое важное в данном случае свойство, это то, что он обладает сосудорасширяющим воздействием и разжижает кровь, рассасывает тромбы и сгустки в кровеносных сосудах. Подобные растирки можно сделать с теплой водкой, а кто-то даже «по старинке» делает растирки с тройным одеколоном
Судя по отзывам, подобные манипуляции помогают
Подобные растирки можно сделать с теплой водкой, а кто-то даже «по старинке» делает растирки с тройным одеколоном. Судя по отзывам, подобные манипуляции помогают.
Настойка с красным перцем. На 200 грамм водки возьмите 2 чайные ложки красного перца и поставьте в темное теплое место на 10 дней для настаивания. Готовую настойку процедите, втирайте в ступни ног перед сном каждый день.
Согревающий крем. В детский крем или вазелин добавьте экстракт красного перца, эфирное масло розмарина, камфорное масло. Крем следует наносить на сухие чистые ноги, после того как он немного впитается наденьте теплые носки. Будьте осторожны с красным перцем: он может дать аллергическую реакцию или вызвать раздражение.
Сделайте горячие ванночки для ног. К 1 литру горячей воды добавьте 10-15 капель эфирного масла розмарина, гвоздики или корицы и 2 столовые ложки молока для растворения эфирного масла. Длительность процедуры -20 минут, после чего ноги вытрите насухо и наденьте теплые носки.
Для улучшения общего состояния и восстановления кровообращения в целом рекомендуется раз в 3 месяца проводить профилактические курсы, выпивая медово-овощную смесь. Для ее приготовления возьмите:
- по стакану сока моркови, свеклы, хрена;
- сок одного лимона;
- 1 стакан меда.
Все смешайте, принимайте по 2 столовые ложки натощак перед едой каждый день. Храните смесь в холодильнике.
Я очень надеюсь, что мы с вами еще долго будем общаться, на блоге будет еще много интересных статей. Чтобы их не пропустить, подпишитесь на новости блога.
Будьте здоровы! С вами была Таисия Филиппова.
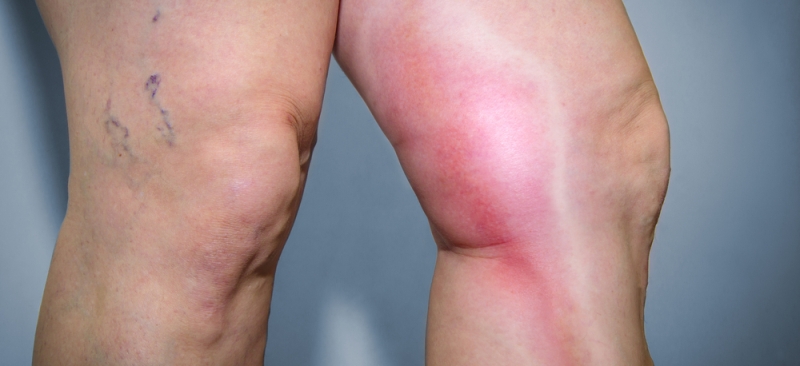
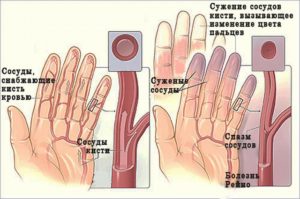
Причиной холодных рук и ног могут быть функциональные причины (вегето-сосудистая дистония (ВСД), но бывает что причины холодных рук и ног органического характера. Если состояние холодных ног часто сопровождается судорогами, болезненностью, может идти речь о симптомах недостаточности кровообращения нижних конечностей.Регулярное охлаждение ног свидетельствует прежде всего о каком-то системном заболевании. Скорее всего, имеет место патология сосудов и патология внутренних органов.Регулярное и длительное замерзание ног говорит прежде всего о нарушении кровообращения. Определить точно форму атеросклероза можно только при личном осмотре пациента
Например, очень важно для врача посмотреть на походку человека. Если он еще и прихрамывает, то у него облитерирующий атеросклероз нижних конечностей
Однако для уточнения диагноза необходимо сдать ряд анализов и пройти соответствующее обследование.Дело в том, что заболеваний, одним из симптомов которых является замерзание ног, очень много. Среди них и такое распространенное, как синдром Рейно.При атеросклерозе больному назначаются сосудорасширяющие средства, к которым, в частности, относятся препараты никотиновой кислоты. Более точно назначить лечение можно будет только при очной консультации. Кстати, помимо терапевта в данном случае потребуется также осмотр хирурга и ревматолога.
Причины хронической ишемической болезни сердца (ХИБС)
Исследования показывают, что ИБС начинается, когда определенные агенты повреждают внутренние слои коронарных артерий.
Основные причины способствующие развитию ХИБС:
- курение;
- высокий уровень определенных жиров и холестерина в крови;
- воспаление кровеносных сосудов;
- высокое АД;
- повышенный уровень сахара в крови из-за резистентности к инсулину или сахарного диабета;
- метаболический синдром;
- отсутствие физической активности;
- неправильное питание;
- пожилой возраст;
- семейная история ранней ИБС.
Также продолжаются изучения влияния других возможных факторов риска развития ХИБС:
- Высокий уровень С-реактивного белка (СРБ), являющийся признаком воспаления в организме.
- Высокий уровень триглицеридов в крови.
- Апноэ во сне. При отсутствии лечения апноэ повышает риск высокого АД, сердечного приступа, инсульта.
- Стресс. Исследования показывают, что «спусковым крючком» может стать эмоциональное расстройство, гнев.
- Алкоголь. Пьянство усугубляет другие факторы риска ИБС.
- Преэклампсия во время беременности.
4.Лечение
Терапия воспалений сердечной мышцы, как и симптоматика, зависит от причин, темпов, выраженности патологического процесса, а также от наличия сопутствующих заболеваний (особенно инфекционных очагов, которые подлежат безотлагательной санации) и общего соматического состояния пациента. Лечение носит этиопатогенетический характер, т.е. направляется на устранение непосредственных причин, – если и насколько это возможно.
Так, при инфекционных поражениях назначают антибиотическое, иммуностимулирующее, общеукрепляющее лечение, при наличии аллергического компонента – антигистаминные и десенсибилизирующие препараты. По показаниям назначается антиаритмическая терапия, принимаются меры по купированию симптомов острой сердечной недостаточности, профилактике и/или лечению осложнений. При необходимости к лечебно-диагностическому процессу привлекаются специалисты смежных профилей (инфекционист, эндокринолог, нефролог, аллерголог и др.).
Соответственно, прогноз также сугубо индивидуален; в этом плане важное значение имеет своевременность обращения за специализированной помощью. На сегодняшний день возможности ее эффективного оказания весьма широки, и во многих случаях воспаление удается устранить полностью, без каких-либо последствий и значимых осложнений, однако в более тяжелых ситуациях исходом может оказаться инвалидность или даже смерть пациента
Виды пороков сердца
В большинстве случаев, пороки сердца поражают клапанный аппарат. Появившиеся в результате этой патологии осложнения могут стать причиной ранней потери трудоспособности и даже смерти.
Основная роль клапанного аппарата — свободно пропускать кровь через себя при сокращении сердца и задерживать обратное движение крови через клапан при расслаблении, сохраняя ритмичный и непрерывный поток крови. Дефектные клапаны перестают полноценно выполнять эту работу и функции, из-за чего кровь с трудом поступает через суженный клапан в полость сердца и в полной мере не покидает камеры или поступает обратно через закрытый клапан.
Приобретенные пороки сердца:
- недостаточность клапана (неполное смыкание створок или повреждение створок) — вызывает обратный ток крови;
- стеноз клапана (сужение просвета между открытыми створками) — затрудняет кровообращение;
- пролабирование (выпячивание) клапана, в результате чего его створки выбухают в сердечную полость, и часто происходит обратный ток крови вследствие недозакрытия клапана.
В кардиологической практике часто встречаются комбинированные и сочетанные пороки, при которых поражены сразу несколько клапанов.
Чаще всего от аномальных изменений страдают митральный (митральный порок сердца) и аортальный (аортальный порок сердца) клапаны сердца.
Врожденные пороки сердца:
- дефект межпредсердной перегородки;
- дефект межжелудочковой перегородки;
- открытый артериальный проток;
- транспозиция (нарушение положения) крупных магистральных сосудов;
- коарктация аорты;
- стеноз легочной артерии и др.
Врожденные пороки сердца могут встречаться как по отдельности, так и в комбинациях друг с другом. Так, сочетание гипертрофии правого желудочка, транспозиции аорты, дефекта межжелудочковой перегородки и стеноза выходного тракта правого желудочка носит название тетрады Фалло (или синего порока сердца).
1
Рентгенография при пороках сердца
2
Диагностика пороков сердца с помощью рентгена
3
УЗИ при пороках сердца
Сердечно-сосудистая система
Сердце — мощный и неутомимый насос. Он состоит из мышечных камер, которые сжимают кровь через сосудистую систему, и ряда клапанов, которые обеспечивают эффективное движение крови в правильном направлении. Есть саморегулирующаяся электрическая система, которая определяет частоту сердечных сокращений и координирует последовательное биение различных камер сердца.
Чтобы выполнять всю эту мускулистую работу круглосуточно, сердцу необходим большой и непрерывный запас крови, богатой кислородом. Коронарные артерии — сосуды, которые снабжают кровью сердечную мышцу, поэтому они крайне важны для сердца и жизни.
Диагностика и лечение
Современная тактика лечения таких больных состоит в немедленной доставке в больницу, где есть возможность выполнить экстренное стентирование коронарной артерии, в которой произошла катастрофа. Действовать надо немедленно: около половины тех, кто умирает от инфаркта миокарда, умирает в первый час после появления первых его признаков.
Нестабильную стенокардию отличает от инфаркта миокарда обратимость поражения миокарда: при инфаркте часть миокарда, снабжаемого кровью из пораженной артерии отмирает и замещается рубцовой тканью, при нестабильной стенокардии этого не происходит.
При инфаркте миокарда имеются характерные изменения электрокардиограммы, рост, а затем снижение уровня нескольких белков — маркеров некроза миокарда, нарушения сократимости нескольких сегментов левого желудочка по данным эхокардиографии.
Для переднего инфаркта миокарда свойственны свои осложнения, для нижнего — свои. Так, при переднем инфаркте миокарда существенно чаще встречается кардиогенный шок, перикардит (так называемый эпистенокардитический перикардит), разрыв левого желудочка, ложные и истинные аневризмы левого желудочка, динамическая обструкция левого желудочка, блокада левой ножки пучка Гиса. Для нижнего инфаркта свойственны преходящие нарушения атриовентрикулярной проводимости, митральная недостаточность, разрыв межжелудочковой перегородки, поражение правого желудочка.
После периода госпитализации проводится реабилитация: вырабатывается режим физических нагрузок, назначаются препараты для постоянного приема. Все, кто перенес инфаркт миокарда, должны в отсутствие противопоказаний постоянно принимать минимум четыре препарата: бета-адреноблокатор (например, метопролол, бисопролол, надолол), антиагрегант (чаще всего — аспирин), статин (например, аторвастатин, розувастатин) и ингибитор АПФ (эналаприл, лизиноприл и другие). Перед выпиской из стационара или сразу после нее необходимо провести нагрузочный тест (желательно — стресс-эхокардиографию) и решить вопрос о целесообразности коронарной ангиографии.
Лечение хронической ишемической болезни сердца
При ИБС важна ранняя диагностика. Поскольку первые «звоночки» ХИБС сходны с симптомами других сердечно-сосудистых патологий, то необходима дифференциальная диагностика. Опытный кардиолог обязательно направит пациента на ЭКГ, УЗИ сердца, коронарографию, назначит холтеровское мониторирование и другие необходимые исследования и анализы. Только после этого составит схему лечения, даст правильные рекомендации.
Терапию обычно начинают с лекарственных препаратов и изменения образа жизни. Пища с низким содержанием жиров, регулярные умеренные физические нагрузки, потеря веса, отказ от курения – это только часть сражения за здоровые коронарные артерии. Чтобы предотвратить развитие ИБС и не допустить ухудшения, доктор назначит лекарства: нитраты, снимающие боль, антиагреганты, разжижающие кровь, статины, снижающие уровень холестерина, антоганисты кальция, бета-блокаторы и другие препараты, необходимые конкретному пациенту.
Для предотвращения внезапных угрожающих жизни аритмий может потребоваться имплантация дефибриллятора. Если врачи считают, что ХИБС у пациента достаточно серьезна, они предлагают хирургические или неинвазивные процедуры для улучшения состояния и спасения жизни.
Для получения подробных консультаций записывайтесь к кардиологам медицинских центров Президент-Мед
Основные методы диагностики кардиоваскулярной патологии
Ведущим в кардиологической практике остается физикальное обследование пациента.
Процесс включает в себя:
- общий осмотр рук, лица с целью выявления характерной бледности, отечности, синюшности, кровоизлияний под ногтями, желтухи;
- осмотр глазного дна;
- пульсометрия;
- измерение давления;
- пальпация ГК;
- прослушивание.
Описание инструментальных методов диагностики:
Мониторинг по Холтеру применяется как во взрослом, так и в детском возрасте. Он обнаруживает нарушения ритма, атриовентрикулярные блокады, слабость синусового узла.
Кардиоинтервалография – метод, математически анализирующий ЧСС и дающий представление о адаптационно-компенсаторных реакциях организма.
ЭКГ-ВР — перспективный метод оценки электрической нестабильности миокарда с целью прогноза развития аритмий.
При фонокардиографии регистрируются тоно-шумовые показатели.
Эхокардиография демонстрирует анатомо-гемодинамические нормы.
Рентгенография органов ГК дает наглядную информацию о системе строения миокарда, а также полноценности лёгочного кровотока.
МРТ – максимально объективный метод с целью получения детализации сердечных структур с определением патологически измененных тканей.
Кардиологический профиль исследований для сердечных больных:
- липидный фактор;
- коагулограмма;
- АсАТ;
- креатинкиназа;
- КФК-МВ;
- ЛДГ;
- общетерапевтический анализ крови.
Новые принципы в раннем выявлении ССЗ:
- определение количества циркулирующих атерогенных частиц;
- АпоВ;
- соотношения АпоВ/АпоА.
Лабораторные возможности в установке диагноза инфаркт миокарда:
- модифицированный альбумин;
- гликогенфосфорилаза BB;
- БСЖК;
- вчСРБ.
Инвазивные методы обследования сердца и сосудов:
- катетеризация. Цель манипуляции – измерение давления крови, оценка газового состава, ударного объема структур, фонокардиография;
- ангиокардиографические исследования. Задачи — оценка сосудов, клапанов, стенок миокарда;
- коронарография. Осмотр коронарной артерии.
Диагностика и лечение
Современная тактика лечения таких больных состоит в немедленной доставке в больницу, где есть возможность выполнить экстренное стентирование коронарной артерии, в которой произошла катастрофа. Действовать надо немедленно: около половины тех, кто умирает от инфаркта миокарда, умирает в первый час после появления первых его признаков.
Нестабильную стенокардию отличает от инфаркта миокарда обратимость поражения миокарда: при инфаркте часть миокарда, снабжаемого кровью из пораженной артерии отмирает и замещается рубцовой тканью, при нестабильной стенокардии этого не происходит.
При инфаркте миокарда имеются характерные изменения электрокардиограммы, рост, а затем снижение уровня нескольких белков — маркеров некроза миокарда, нарушения сократимости нескольких сегментов левого желудочка по данным эхокардиографии.
Для переднего инфаркта миокарда свойственны свои осложнения, для нижнего — свои. Так, при переднем инфаркте миокарда существенно чаще встречается кардиогенный шок, перикардит (так называемый эпистенокардитический перикардит), разрыв левого желудочка, ложные и истинные аневризмы левого желудочка, динамическая обструкция левого желудочка, блокада левой ножки пучка Гиса. Для нижнего инфаркта свойственны преходящие нарушения атриовентрикулярной проводимости, митральная недостаточность, разрыв межжелудочковой перегородки, поражение правого желудочка.
После периода госпитализации проводится реабилитация: вырабатывается режим физических нагрузок, назначаются препараты для постоянного приема. Все, кто перенес инфаркт миокарда, должны в отсутствие противопоказаний постоянно принимать минимум четыре препарата: бета-адреноблокатор (например, метопролол, бисопролол, надолол), антиагрегант (чаще всего — аспирин), статин (например, аторвастатин, розувастатин) и ингибитор АПФ (эналаприл, лизиноприл и другие). Перед выпиской из стационара или сразу после нее необходимо провести нагрузочный тест (желательно — стресс-эхокардиографию) и решить вопрос о целесообразности коронарной ангиографии.
Симптомы кардиальной патологии
В список признаков, по которым можно заподозрить ту или иную болезнь сердца, входят:
- Боли в грудной клетке.
- Чувство усиленного или учащенного сердцебиения.
- Чувство «замирания» в работе сердца, перебоев правильного ритма сердца.
- Нехватка воздуха совместно с учащением частоты дыхания – одышка.
- Отеки на нижних конечностях в сочетании с чувством тяжести в правом подреберье.
- Головокружение, мелькание мушек или кругов перед глазами, спутанность сознания до его потери.
Каждый из признаков не всегда встречается изолированно. Обычно наблюдается сочетание симптомов, что может сказать об одновременном существовании нескольких болезней сердца или о комплексном проявлении одной. Большинство пациентов коморбидны, т.е. имеют множество заболеваний одновременно, и сердечная патология практически всегда включена в их список.
Одинаково ли проявляются нарушения ритма сердца?
Все нарушения ритма и проводимости клинически проявляют себя по разному у разных пациентов. Часть больных никаких симптомов не ощущает и узнает о патологии только после планового проведения ЭКГ. Эта часть больных незначительна, так как в большинстве случаев пациенты отмечают явную симптоматику.
Так, для нарушений ритма, сопровождающихся учащенным сердцебиением (от 100 до 200 ударов в мин), особенно для пароксизмальных форм, характерно резкое внезапное начало и перебои в сердце, нехватка воздуха, болевой синдром в области грудины.
Некоторые нарушения проводимости, например пучковые блокады, ничем не проявляются и распознаются только на ЭКГ. Синоатриальная и атрио-вентрикулярная блокады первой степени протекают с незначительным урежением пульса (50-55 в мин), из-за чего клинически могут проявляться лишь незначительной слабостью и повышенной утомляемостью.
Блокады 2 и 3 степени проявляются выраженной брадикардией (меньше 30-40 в мин) и характеризуются кратковременными приступами потери сознания.
Кроме этого, любое из перечисленных состояний может сопровождаться общим тяжелым состоянием с холодным потом, с интенсивными болями в левой половине грудной клетки, снижением артериального давления, общей слабостью и с потерей сознания. Эти симптомы обусловлены нарушением сердечной гемодинамики и требуют пристального внимания со стороны врача.