Сосудистые заболевания головного мозга
Содержание:
Какие принципы лечения головной боли и головокружения, которое вызвано патологией сосудов?
- В зависимости от того, что показало МРТ обследование (спазм, атеросклероз, недоразвитие … и др.) определяется тактика лечения.
- Например, МРТ исследование показало снижение кровотока в одной из артерий. Доктор понимает, что в этом сосудистом бассейне не хватает крови для питания мозга, что вызвало головокружение или головную боль. Нужно улучшить кровоток в измененном кровеносном сосуде. Нередко случает так, что достаточно расширить сосуды или улучшить отток от мозга для решения проблемы головокружение или головной боли.
- Улучшить питание пострадавшего участка мозга из соседнего сосудистого бассейна – активировать резервный кровоток.
Почти каждая артерия имеет свою «подстраховочную» артерию. Это артерия — «дублер», которая страхует участок мозга на случай снижения кровотока в одной из этих артерий. Для лечения головокружение или головной боли достаточно усилить кровоток в соседней артерии-дублере и, таким образом, подпитать участок мозга. Если от этого участка мозга зависит головокружение или головная боль, то после такой лечебной процедуры эти ощущения пройдут.
Противопоказания
Рентгеновское облучение и контрастное вещество нельзя назвать совсем безвредными, поэтому существует ряд противопоказаний к КТ головного мозга. Нельзя проходить процедуру при сильных болевых синдромах или при гиперкинезе, когда не получается сохранять полную неподвижность. Противопоказанием к введению контраста является сахарный диабет, аллергия на йод и почечная недостаточность. Не получится узнать, что показывает томография головного мозга, если процедура необходима беременной женщине на любом сроке – излучение может отрицательно повлиять на плод. Кормящим матерям на двое суток придется отлучить ребенка от груди, пока не выведется контраст. Пациентам с острыми психическими заболеваниями, а также с клаустрофобией нужно будет либо подобрать иной метод исследования, либо проходить КТ под наркозом.
Как часто можно делать КТ головного мозга?
Узнавать, что показывает компьютерная томография головного мозга, просто так нельзя. Процедура назначается лечащим врачом при наличии ряда симптомов, свидетельствующих о нарушениях в работе головного мозга, как правило, не чаще раза в год. В тяжелых случаях можно проходить томографию до трех раз в году с интервалом не менее 4-х недель.
Альтернативные методы
Если по ряду причин нельзя узнать, что показывает КТ головного мозга, можно пройти МРТ. Эта процедура позволит детально рассмотреть строение мозга и выявить любые отклонения. КТ направлена на изучение химического строения тканей, которые поглощают рентгеновское излучение, в зависимости от плотности. МРТ же отлично справляется с задачей по визуализации мягких тканей. Нередко случается так, что КТ и МРТ назначают вместе для получения более детальной картины. Однако стоит знать, что магнитно-резонансная томография практически не дает возможности осмотреть кости черепа, в этом случае компьютерная томография лучше показывает все структурные изменения.
Преимущества и недостатки УЗИ при обследовании шейных сосудов
Данной диагностической методике свойственны следующие достоинства:
- Безопасность. УЗИ абсолютно неинвазивно, то есть исключает введение в обследуемую область датчиков через разрезы. Это минимизирует риск повреждения тканей и занесения инфекции. Кроме того, ультразвук не оказывает негативного воздействия на структуру тканей, генетический материал клеток, тем самым исключая вероятность появления новообразований.
- Информативность. Современная ультразвуковая аппаратура отличается высокой разрешающей способностью, наличием нескольких режимов сканирования, способностью отражать исследуемую область в статике и динамике. Это обеспечивает большой объем получаемой информации и повышает вероятность выявления патологии на ранней стадии ее развития, что существенно облегчает последующее лечение.
- Оперативность. Среднее время проведения процедуры — 15-30 минут. Как правило, этого достаточно для определения даже незначительных отклонений. В сложных случаях врач может назначить повторное обследование. Благодаря безопасности УЗИ проходить его можно столько раз, сколько необходимо для постановки точного диагноза.
- Простота проведения. Процедура УЗИ не требует специальной подготовки, не доставляет дискомфорта и болезненных ощущений пациенту. Это позволяет применять ее к людям любого возраста, в том числе к детям. Кроме того, простота метода обусловила доступную стоимость УЗИ сосудов шеи для всех категорий населения.
Несмотря на высокую эффективность данного метода, УЗИ имеет и ряд недостатков — в частности:
- меньшую детализацию обследуемой области в сравнении с МРТ;
- подверженность искажению данных из-за влияния посторонних факторов (непроизвольных движений, дыхания и т. д.);
- необходимость в расшифровке полученных данных, которую может выполнить только квалифицированный специалист.
Несмотря на эти недостатки, УЗИ шеи считается одной из наиболее эффективных и безопасных диагностических методик в медицинской практике. В нашей клинике вы также можете пройти эту процедуру на современном цифровом оборудовании, обеспечивающем быстрый и точный результат.
Методы диагностики атеросклероза
Начиная с 45-летнего возраста целесообразно проходить ежегодные профилактические осмотры, прежде всего, это относится к мужчинам.
Для диагностики атеросклероза применяются лабораторные и инструментальные исследования.
Чем раньше выявлено заболевание, тем меньше риск осложнений. Эффективное лечение способно затормозить развития атеросклероза и добиться улучшения состояния пациента. Для прохождения первичного обследования Вы можете обратиться, прежде всего, к врачу общей практики (терапевту или семейному врачу), а также к кардиологу
(если Вас беспокоит сердце) или неврологу (при наличии неврологических симптомов — ухудшения памяти, головокружения, снижения внимания, нарушений сна).
Лабораторная диагностика
«Семейный доктор» предлагает воспользоваться лабораторным
профилем «Диагностика атеросклероза», включающем необходимые виды анализов.
ЭКГ
ЭКГ в диагностике атеросклероза используется в комплексе с другими инструментальными исследованиями. Являясь базовой кардиологической процедурой, ЭКГ обычно предшествует другим видам диагностики.
Эхокардиография
Эхокардиография – это информативный метод инструментального обследования сердца и коронарных сосудов с помощью ультразвука. Эхокардиография (Эхо КГ) даёт возможность оценить в режиме реального времени характер повреждений стенок коронарных сосудов, наличие в них тромбов, а также скорость кровотока. Используется для диагностики атеросклероза коронарных сосудов.
Ультразвуковая допплерография сосудов
УЗДГ – ультразвуковая допплерография сосудов позволяет определить их диаметр, толщину стенок, выявить внутрипросветные образования (атеросклеротические бляшки, тромбы), оценить состояние венозных клапанов, обнаружить нарушения кровотока. В зависимости от ситуации проводится УЗДГ сосудов различной локализации (сосудов головного мозга, брахиоцефальных артерий, сосудов нижних или верхних конечностей, почечных артерий).
Ангиография
Суть метода ангиографии состоит в том, что в кровеносную систему вводится рентгеноконтрастное вещество, позволяющее визуализировать кровоток в проблемных сосудах.
С целью диагностики состояния сердца, аорты и её крупных ветвей могут использоваться рентгенография, компьютерная томография и МРТ-исследование органов грудной клетки.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Как проявляется
Причины инсульта
При инсульте нарушается ток крови через мозг и происходит повреждение мозговой ткани. Есть два основных типа инсульта. Самый распространенный тип — ишемический инсульт — результат блокады тока крови по артерии. Другой тип — геморрагический инсульт — происходит в результате кровоизлияния из сосуда мозга. Транзиторная ишемическая атака (ТИА) — иногда называют микроинсультом — возникает в результате временного нарушения кровотока через мозг.
Ишемический инсульт
Почти 90 процентов инсультов — ишемические инсульты. Они происходят, когда артерии вашего мозга сужаются или заблокированы, в результате чего резко сокращается кровоток в мозге (ишемия). Отсутствие кровотока лишает клетки мозга кислорода и питательных веществ, клетки могут начать умирать в течение нескольких минут. Наиболее распространенными видами ишемического инсульта являются:
- Тромботический инсульт. Этот тип инсульта возникает, когда сгусток крови (тромб) формируется в одной из артерий, снабжающих кровью мозг. Сгусток обычно формируется в участках, пораженных атеросклерозом — болезнью, при которой артерии забиты жировыми отложениями (бляшками). Процесс может происходить в одной из двух сонных артерий, проходящих по шее и несущих кровь к мозгу, а также в других артериях шеи или мозга.
- Эмболический инсульт. Эмболический инсульт возникает, когда сгусток крови формируется в кровеносных сосудах вне мозга — обычно в вашем сердце — и с током крови попадает в более узкие артерии мозга. Этот вид кровяного сгустка называется эмболом. Причина — нерегулярное сердцебиение (мерцательная аритмия). Это нарушение сердечного ритма может привести к формированию кровяных сгустков в камерах сердца, отсюда они путешествуют в другие части тела.
Геморрагический инсульт
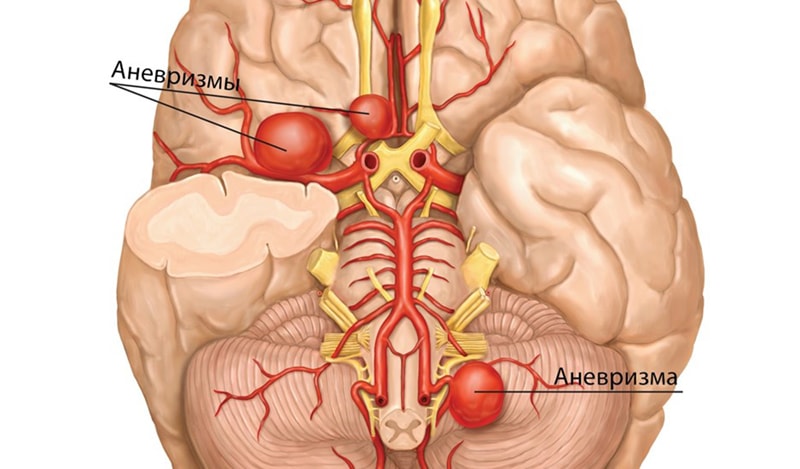
Кровоизлияние — это медицинский термин для кровотечения. Геморрагический инсульт происходит, когда кровеносный сосуд в мозге протекает либо разрывается. Кровоизлияния в мозг могут возникнуть в результате ряда причин, влияющих на кровеносные сосуды, в том числе неконтролируемое высокое кровяное давление (гипертония) и слабые места в стенках сосудов (аневризмы). Менее распространенной причиной кровоизлияния является разрыв артериовенозной мальформации (АВМ), представляющей собой клубок тонкостенных кровеносных сосудов и являющейся врожденной патологией. Есть два типа геморрагического инсульта:
- Внутримозговое кровоизлияние, при этом типе инсульта происходит излияние крови из кровеносного сосуда мозга в окружающие ткани с повреждением клеток. Клетки мозга повреждаются также вследствие нарушения кровоснабжения. Высокое кровяное давление является частой причиной этого типа геморрагического инсульта. При длительной гипертонии высокое кровяное давление может стать причиной трещин и разрушения мелких артерий внутри мозга, что приводит к кровоизлиянию.
- Субарахноидальное кровоизлияние, при этом типе инсульта кровотечение развивается в артериях вблизи поверхности мозга, и кровоизлияние происходит в пространство между поверхностью мозга и черепом. О кровотечении часто сигнализирует внезапная сильная головная боль. Этот тип инсульта обычно связан с разрывом аневризмы, которая может быть врожденной или развивается с возрастом. После кровоизлияния кровеносные сосуды мозга могут хаотично расширяться или сужаться (спазм сосудов), вызывая повреждение клеток мозга, дальнейшее ограничение притока крови к частям мозга.
Транзиторная ишемическая атака (ТИА)
Транзиторная ишемическая атака (ТИА) — иногда называют микроинсультом — это кратковременный эпизод появления симптомов, аналогичных тем, которые возникают при инсульте. Причиной транзиторной ишемической атаки является временное снижение притока крови к части мозга. В большинстве случаев ТИА длится меньше пяти минут.
Как и при ишемическом инсульте, при TИA тромб нарушает приток крови к части мозга. Но в отличие от инсульта, для которого характерно более длительное отсутствие кровоснабжения и часто необратимые повреждения тканей, TИA не вызывает значительных повреждений, поскольку блокирование сосуда является временным.
Вызывайте неотложную медицинскую помощь, даже если симптомы болезни начинают исчезать. Если у вас наблюдался эпизод TИA, это означает, что сосуды, идущие к мозгу, частично заблокированы или сужены и вы имеете большой риск развития инсульта со значительными повреждениями. Трудно дифференцировать инсульт и ТИА, руководствуясь только наличием симптомов болезни. Часть симптомов проходит даже при наличии инсульта с повреждением головного мозга.
Методы лечения атеросклероза
Эффективное лечение атеросклероза должно быть комплексным и включать в себя
как медикаментозные, так и немедикаментозные методы.
Медикаментозная терапия
Медикаментозное лечение при атеросклерозе в первую очередь направлено на
снижение синтеза холестерина организмом пациента, уменьшение его
внутриклеточного содержания, усиление выведения холестерина и его метаболитов
из организма, торможение абсорбции холестерина в кишечнике.
Немедикаментозные методы лечения
Немедикаментозное лечение атеросклероза направлено на устранение модифицируемых факторов заболевания. Прежде всего, это:
отказ от курения и злоупотребления алкоголем;
нормализация массы тела;
правильное питание. Необходимо сократить употребление пищи с высоким содержанием холестерина (от жирной и жареной пищи желательно отказаться). Оптимальное меню должно содержать значительное количество овощей и фруктов, богатых клетчаткой и витаминами. А мясо можно (и нужно) заменить рыбой;
повышение физической активности. Физические нагрузки необходимы, но они должны быть дозированными (согласованными с врачом)
Также важно следить, чтобы организм получал при этом достаточно кислорода (оптимально заниматься физкультурой на свежем воздухе);
исключение конфликтных ситуаций и переутомления (антистрессовая психотерапия).
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Флеботромбоз
Флеботромбоз – это первичное формирование тромба в глубоких сосудах ног, вена закупоривается тромбом, но при этом не наблюдается воспаления. Обычно болезнь сосредотачивается на глубоких венах голени, ее задней поверхности. Флеботромбоз опасен тем, что повышает риск развития легочной эмболии и посттромбофлебитического синдрома. Такая болезнь характерна для пожилых людей, но сейчас стремительно молодеет. К флеботромбозу могут приводить застои крови, повреждение стенки сосуда, повышенная свертываемость крови. Основные пусковые механизмы – это онкология и химиотерапия, беременность, сердечно-сосудистые нарушения, послеродовой период, ожирение, гормонотерапия или прием оральных контрацептивов.
Симптомы – это боль в ногах, которая становится сильнее при движениях, небольшие отеки, боль носит распирающий характер. Если поражаются несколько стволов вен, может посинеть кожа, усилиться отек. После физической нагрузки состояние ухудшается, человек старается меньше двигать больной ногой. При поражении бедренной вены быстро нарастает отек, становится четко видимым венозный рисунок, то есть вены переполняются, синеет кожа, повышается температура тела, увеличиваются лимфоузлы. При перечисленных симптомах больному срочно нужна помощь врача-ангиолога, который лечит это заболевание на начальных стадиях или дает направление к хирургу-ангиологу.
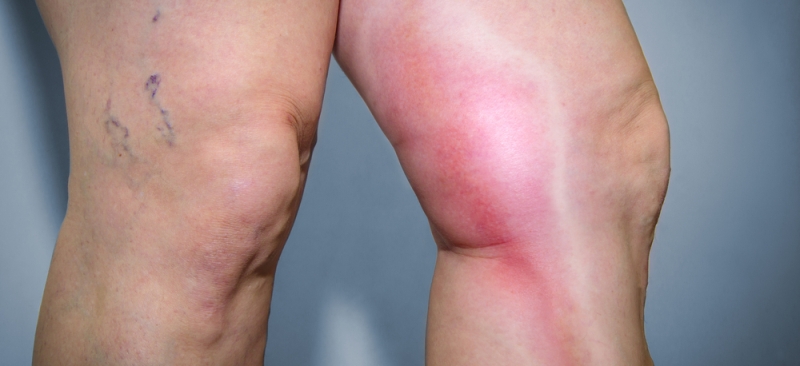 Флеботромбоз
Флеботромбоз