О чем говорит боль справа сзади со спины?
Содержание:
- Содержание статьи:
- Причины боли под правой лопаткой
- Причины болей в пояснице
- Болезни сердечно-сосудистой системы
- Боль в спине справа
- Лечение
- Причины болезненности в тазобедренном суставе
- Симптом дископатии
- Безобидная ситуация или серьезная проблема?
- Причины боли в спине под ребрами
- Лечение боли в спине
- Классификация болевых синдромов
- Как облегчить приступ боли под лопаткой справа
- Диагностика: методы постановки диагноза
- Химиотерапевтический метод
- Разновидности болевого синдрома
- Кто такой невролог, что он лечит?
Содержание статьи:
Самые важные сигналы, которые нельзя игнорировать:
- боль и напряжение в пояснице, особенно когда болезненность идет дальше – в пах, ноги, ягодицы;
- ощущение мурашек в ногах, онемение, чувство, что ноги будто «ватные»;
- судороги в ногах;
- боли в коленях и тазобедренных суставах;
- тревожность, «сосание под ложечкой»;
- у женщин – болезненные менструации, нарушение цикла, проблемы с зачатием;
- у мужчин – эректильная дисфункция, проблемы с потенцией;
- боли в области копчика, малого таза, особенно когда они усиливаются, если вы меняете положение тела и паритесь в бане;
- проблемы с ЖКТ, которые не получается вылечить у гастроэнтеролога;
- усиление боли при долгом положении сидя, что часто бывает у водителей и офисных работников;
- невозможность долго стоять из-за болей в спине.
Выяснить причины боли в пояснице вы можете на приёме у нашего специалиста. Адрес нашей клиники: Санкт-Петербург, ул. Большая Разночинная, 27 м. Чкаловская
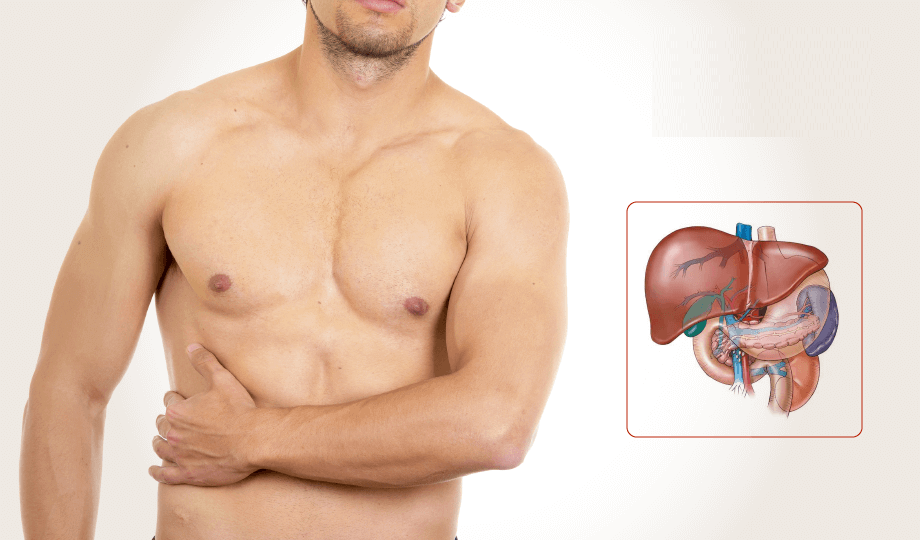
Причины боли под правой лопаткой
Наиболее часто боль под правой лопаткой вызывают такие причины, как:
- проблемы желчевыводящей системы. Острая боль под правой лопаткой может наблюдаться при остром холецистите или желчнокаменной болезни. Обычная локализация боли в этом случае – в правом подреберье. Боль может иррадиировать в лопатку или правое плечо. Сопутствующими симптомами являются горький привкус во рту, изжога, тошнота, приступы рвоты;
- заболевания почек – нефрит, пиелонефрит. При этом боль под правой лопаткой обычно сопровождается болью в области поясницы;
- заболевания печени. Печень находится в непосредственной близости к правой лопатке, и проблемы с печенью часто приводят к болевым ощущениям в этой области;
- ишемическая болезнь сердца (стенокардия, инфаркт миокарда);
- остеохондроз.
Также боль под правой лопаткой может вызываться и иными причинами, среди которых есть очень опасные заболевания — аневризма аорты, аппендицит и некоторые другие.
Причины болей в пояснице
Рассмотрим основные причины болей в пояснице с учетом их локализации.
Боль выше поясницы, но ниже лопаток
Основные причины, по которым болит в этой области:
- заболевания позвоночника (первичные боли);
- травма – от падения, неправильно выполненного упражнения, удара;
- перенапряжение мышц, спазм;
- сердечно-сосудистые заболевания;
- опухоли, в том числе злокачественные;
- заболевания ЖКТ.
Боль ниже поясницы
Болезненность низа спины возникает из-за заболеваний позвоночника или внутренних органов. Во втором случае боли называются «отраженные». Чаще всего боль возникает после долгой ходьбы, продолжительного сидения, ушибов и травм, перенесенных инфекционных заболеваний, поднятия тяжестей.
Зачастую боль ниже поясницы связана с нездоровой и неправильной нагрузкой на позвоночник. Реже это могут быть заболевания ЖКТ и мочеполовой системы – холецистит, цистит, пиелонефрит, гастрит, запор.
Признаки отраженной боли:
- редкое или частое и болезненное мочеиспускание;
- вздутие живота;
- боль внизу живота;
- повышение температуры тела;
- тошнота, рвота;
- диарея или запор.
У женщин причинами болей ниже поясницы могут быть: беременность и ее осложнения, климакс, менструация.
Если нет других симптомов, кроме боли, то говорят о том, что это связано с проблемами с опорно-двигательным аппаратом. Если боль локализуется в области таза, то это может быть следствием перенесенного заболевания тазобедренного сустава.
Боль в пояснице слева
Характер боли ноющий, она не проходит в покое, возникает при ходьбе, физической нагрузке, беге, после длительного сидения.
Если после отдыха боль не проходит, то ее причинами могут быть:
- сколиоз;
- остеохондроз;
- инфекции позвоночника;
- нарушение кровообращения.
Если боль возникает при ходьбе и проходит после отдыха, это может быть радикулит, сахарный диабет, смещение позвоночника, защемление нервного корешка.
Ноющая боль выше поясницы слева возникает при малоподвижном образе жизни и может говорить о наличии остеохондроза, о недавнем переохлаждении или неправильной осанке.
Острая, опоясывающая боль в боку, которая отдает в левую лопатку, может быть одним из симптомов инфаркта миокарда. В эту же область отдает язва желудка, боль при этом внезапная, резкая, режущая.
Боль в пояснице справа
- Схваткообразная боль характерна для заболеваний органов мочеполовой системы.
- Нарастающая болезненность говорит о воспалительном процессе, включая абсцесс.
- Кинжальная боль – это неотложные состояния, то есть внутреннее кровотечение, язва, разрыв какого-либо органа, тромбоэмболия.
- Прострелы характерны для заболеваний позвоночника, когда в процесс вовлечены спинномозговые корешки.
- Постоянная тупая и монотонная боль характерна для заболеваний паренхиматозных органов, например печени.
- Тянущая боль возникает при повреждениях опорно-двигательного аппарата, включая травмы.
Боль в пояснице при кашле
Самые главные причины болей при кашле:
- Грыжа – сопровождается потерей чувствительности конечностей. Боль появляется также при наклонах вперед.
- Стеноз. При этом трудно ходить, есть слабость в ногах. Обследование показывает снижение толщины дисков.
- Фасеточная артропатия. Поясница болит при кашле, но боль проходит, если согнуться в сторону травматического повреждения. С пораженной стороны перенапрягаются мышцы.
- Травмирование фиброзного кольца. Боль усиливается при наклонах, движениях, долгом сидении.
- Остеохондроз. При нем снижается функция позвоночника.
- Заболевания почек.
- Невралгии – опоясывающая боль.
Болезни сердечно-сосудистой системы
Инфаркт миокарда
Основной симптом – резкая боль в районе сердца.
Характерные сопутствующие признаки инфаркта:
• боль переходит на заднюю часть тела – в район лопатки;
• боль иногда распространяется на левый бок;
• переходит на левую руку, шею;
• тошнота;
• головокружение;
• одышка;
• предобморочное состояние;
• обильное потоотделение (пот холодный липкий).
При подобных признаках нужно безотлагательно вызывать скорую. Своевременно оказанная помощь сможет предупредить развитие инфаркта миокарда.
Аневризма аорты
В некоторых ситуациях боль вызывается тем, что сдавлены грудные спинальные нервы.
Симптомы:
• постоянная жгучая боль;
• прострелы в грудную клетку, левое плечо, спину.
Перикардит
Характеризуется болями разной интенсивности.
Характеристики боли:
• боль нарастает постепенно;
• может иррадиировать в спину, плечо, шею.
Больная селезенка
Болезни селезенки очень редки, это симптомы заболеваний крови.
Боль умеренная тупая отдает под левую лопатку, в плечо, поэтому такую боль часто принимают за сердечную.
Признаки больной селезенки:
• кожные высыпания;
• синяки;
• плохая свертываемость крови;
• при инфаркте селезенки – тошнота, рвота, озноб.
Различные характеристики боли, о которых нужно знать при диагностике:
• боль может быть временной (к примеру, при резком движении, при нахождении в неудобной позе) или периодической;
• острый приступ может возникнуть при попытке наклона или выпрямления туловища:
• боль схваткообразная, как правило, говорит о сокращении мышц полых органов;
• боль постоянная говорит о растяжении оболочки паренхиматозных органов;
• боль нарастающая говорит о воспалительном процессе;
• боль острая связана с разрывом образования, органа, с закупоркой сосудов, внутрибрюшинным кровотечением;
• прострел – проблема в спинном мозге либо в нервной системе;
• длительная боль;
• тянущая ноющая, тупая;
• короткая боль.
Боль в спине справа
Некоторые причины боли в спине с правого боку:
• справа центральная часть спины – проблемы почек;
• под лопаткой справа – возможно, защемление нерва или болезнь легкого (пневмония, плеврит, онкологические заболевания легких и бронхов);
• под ребрами в правом боку – поджелудочная железа, желчный пузырь, печень.
• сзади справа внизу спины – патология позвоночного столба или межпозвонковая грыжа либо нарушения в работе мочевыводящей системы;
• если боль бывает только утром, то, возможно, виноват неподходящий матрас, но не исключена и дистрофия мышц.
Несколько слов подробнее об отдельных причинах боли с правого боку спины.
Приступ холецистита
Характеристики боли и симптомы:
• боль может не затихать несколько дней;
• иногда боль в правом боку на спине отдает в правое плечо, лопатку или грудную клетку ссправа;
• боль сопровождается лихорадкой;
• тошнота, рвота;
• горечь во рту;
• мышцы брюшины напряжены;
• могут быть спазмы кишечника;
• иногда – ухудшение слуха;
• может быть насморк;
• иногда – головокружение;
• Все симптомы говорят о заболевании желчного пузыря. Не исключены и камни в желчном пузыре. Тогда пациенту необходима операция.
• Печеночная колика
• Приступ провоцируют значительные физические нагрузки и неправильное питание.
• Характерные симптомы:
• боль в животе внезапная, резкая;
• болевые ощущения в правом подреберье стремительно нарастают;
• боль отдает в спину, правое плечо, ключицу, лопатку;
• боль при глубоком вдохе усиливается;
• повышение температуры;
• тошнота, рвота.
Язва желудка и двенадцатиперстной кишки
Боль острая, сосредоточена вверху живота, отдает в спину, правое плечо, лопатку. При таких симптомах есть вероятность прободения язвы, эта ситуация опасна для жизни. Лучше быстрее вызывать скорую помощь. До приезда врачей пациенту нельзя давать пить и есть, нельзя принимать обезболивающие средства. Необходимо обеспечить покой.
Лечение
Боль с боку спины может возникнуть внезапно, а может иметь повторяющийся характер. В любом случае не стоит медлить с обращением в медицинское учреждение. И тем более не рекомендуется самостоятельно назначать себе обезболивающие препараты или физиопроцедуры, массаж.
Только после постановки диагноза врач назначит адекватное лечение – нужные обезболивающие средства и препараты для лечения основного заболевания. Иногда может понадобиться хирургическое вмешательство.
Не стоит забывать, что боль сбоку спины иногда может свидетельствовать о серьезной патологии, поэтому своевременное обращение за медицинской помощью поможет сохранить не только здоровье, но порой и жизнь.
И, наверное, лишне говорить, что при ушибе или падении, получении травмы нужно незамедлительно вызывать скорую помощь, обращаться к травматологу для оказания неотложной помощи.
Причины болезненности в тазобедренном суставе
Высокие нагрузки, оказываемые на естественные «шарниры» человеческого тела, приводят к развитию различных заболеваний. Последующим нарушениям способствуют как застарелые, так и недавно перенесенные травмы. Одной из распространенных аномалий выступает перелом или разрушение шейки бедра, сопредельного лобкового сочленения или крестцовой кости, которые можно распознать не только на рентгене, но и на МРТ. Тазобедренный сустав страдает при сильных ушибах, мышечных и связочных растяжениях.
В некоторых случаях происходит механическое стирание хрящевых волокон. Данной патологии подвержены лица, вынужденные заниматься тяжелым физическим трудом на профессиональном уровне, или занимающиеся спортом с высоким уровнем физического напряжения. Проблемы могут возникнуть и у лиц, обладающих врожденными аномалиями развития данного участка тела. Воспалительные процессы также приводят к поражению тканей и нервов.
Таз и его сопредельные сочленения страдают от системных и дегенеративных заболеваний. Костные волокна подвержены некрозу, если нарушается кровеносное питание отдела. Эндокринные сбои ведут к развитию суставных патологий, проявляющихся в следующих болезнях:
- Артриты, артрозы и коксартрозы – стирание и воспаление хрящевых прослоек и внешних поверхностей костей.
- Бурсит – воспаление в результате механического повреждения или внутреннего инфицирования суставной сумки, сопровождающееся сильным отеком и резкими болями.
- Тендинит – воспалительное раздражение связочного аппарата, охватывающего как суставные области таза, так и остальные участки ноги, вплоть до пальцев.
- Аномалии роста костей при врожденной предрасположенности и влиянии иных патологий.
- Иррадиация от близлежащих органов мочеполовой системы или ЖКТ.
- Опухолевые образования, оказывающие давление на нервные окончания.
При подозрениях на любое из указанных заболеваний назначается прицельное обследование, призвано дифференцировать патологии и выявить первопричину болезненного состояния.
Симптом дископатии
Заболевания межпозвоночных дисков, обычно известные как диски, являются наиболее частым источником боли в пояснице сверху по бокам. Диски состоят из твердых легочных ядер и окружающих их эластичных колец. Они расположены между позвонками, и их функция заключается в распределении и поглощении нагрузок, которым подвергается позвоночник.
С подросткового возраста дегенерация диска, которая называется дископатией, прогрессирует с возрастом. Когда мы перегружаем позвоночник, кольца могут разорваться, и ядра пульпозных дисков отодвигаются назад или выпадают (выпадение диска), что вызывает очень сильную боль. В таком случае обязательно лечение спины и позвоночника, а также суставов.
Выпадение межпозвоночного диска вызывает внезапную сильную боль, которая обычно проходит, когда вы ложитесь. Пациент также непроизвольно наклоняется в направлении, противоположном вытесненному диску, что немного уменьшает дискомфорт — то есть когда диск падает вправо, пациент наклоняется влево.
Односторонняя боль в поясничной области (в спине справа или слева) может быть вызвана заболеваниями мочевыделительной системы, особенно камнями в почках. Проявлением почечной колики могут стать:
- иррадиация боли в пах, половые губы или яички, внутреннюю поверхность бедра;
- тошнота, рвота;
- позыв к мочеиспусканию;
- частое мочеиспускание в небольших количествах;
- гематурия (иногда).
Когда инфекция мочевыводящих путей (нефрит) возникает после мочекаменной болезни, к ним добавляются лихорадка и озноб. Есть симптом Гольдфлама, то есть болезненность в области почек на стороне колики. Боль в боку и правой части спины также может быть вызвана увеличенными кистами в правой почке и опухолями почек.
Безобидная ситуация или серьезная проблема?
Причины боли в спине под ребрами
Боли спины в ребрах считаются трудно диагностируемыми, так как могут быть симптомами самых разнообразных болезней внутренних органов и опорно-двигательного аппарата.
Перечислим основные причины боли в спине под ребрами:
-
Межреберная невралгия, возникающая в следствии сдавливания межреберных нервов и сопровождается острой болью. Причиной боли в спине под ребрами может также стать остеохондроз.
-
Боли в спине в ребрах могут вызывать также и следующие болезни внутренних органов: заболевания кишечника и желудка – гастрит, язва, заболевания печени – цирроз, гепатит; различные болезни селезенки; инфаркт миокарда; нарушения в легких; заболевания и инфекции мочевыводящей системы.
-
Все эти органы могут быть подвержены множеству заболеваний. В первую очередь, нужно определить локализацию и характер боли в спине под ребрами.
-
Боль может возникать при резких движениях, чихании, напряжении, может иметь характер прострелов, ноющая, острая и т.д. каждый вид боли зависит от определенной проблемы.
-
Опоясывающая боль под ребрами является симптомом панкреатита. Острая боль в спине под ребром справа, отдающая в плечо и даже в шею – симптом острого холецистита или печеночной колики, во втором случае боли сопровождаются рвотой и тошнотой.
Можно сделать вывод, что боли в спине под ребрами вызываются серьезными заболеваниями печени, селезенки, желудка, почек и дыхательных путей.
Как видите, даже не сильные боли в спине – это достаточно веский повод, чтобы пройти обследование. Поставить диагноз вам помогут терапевт, ревматолог, невролог, кардиолог, нефролог, хирург, травматолог и другие профильные специалисты.
Лечение боли в спине
Лечение боли в спине проводится разными способами:
Фармакологическая терапия
Выраженный эффект оказывают нестероидные противовоспалительные средства, однако эффективность их применения в долгосрочной перспективе относительна из-за быстрого развития привыкания и риска развития побочных эффектов. Хорошо зарекомендовали себя мышечные релаксанты, в особенности — при применении в остром периоде. С хорошим эффектом в комплексном лечении боли применяются антидепрессанты, некоторые антиконвульсанты. Схема терапии подбирается врачом индивидуально для каждого пациента, зависит от переносимости пациентом лекарственных препаратов, индивидуальной чувствительности, выраженности эффекта терапии.
Лечебные блокады, проводимые под рентгенологическим контролем
В последнее десятилетие, в связи с быстрым и выраженным обезболивающим и лечебным эффектом, резко возросло использование минимально-инвазивных процедур, в том числе эпидуральных и внутрисуставных блокад. является процедурой, которую чаще всего назначают при корешковой болезни. При правильном установлении диагноза и наличии показаний к данной процедуре эффект от неё просто поразительный! Обезболивание достигается на срок от 6 недель до 6 месяцев, что позволяет во многих случаях избежать необходимости оперативного лечения.
Нейрохирургические операции
Спектр нейрохирургических операций при болях в спине широк. Используются такие техники, как декомпрессия спинного мозга, дискэктомия, фораминотомия, протезирование межпозвонковых дисков, минимально-инвазивная и микрохирургия, а также целый ряд других хирургических методик.
Радиочастотная денервация
(РЧА) — один из наиболее оптимальных методов лечения, позволяющих избежать или существенно отсрочить хирургическое вмешательство. Благодаря ему можно не только оперативно устранить болевые симптомы, но и минимизировать или вовсе исключить приём обезболивающих средств. Восстановление после данной процедуры происходит достаточно быстро, что позволяет быстро вернуться к обычному образу жизни.
- Пелена в глазах
- Боль в шее
Классификация болевых синдромов
Для постановки правильного диагноза и подбора подходящего лечения необходимо учитывать продолжительность, интенсивность и характер боли. В зависимости от этого все болевые синдромы можно условно разделить на несколько групп:
- Спазматический. Этот вид болевого синдрома обычно носит ноющий или тупой характер, увеличивает свою интенсивность при нагрузке и движениях. Обычно спазматический синдром характерен мышечным заболеваниям. Кроме того, такую боль в боку может сопровождать головная боль, отдающая в разные части спины.
- Проекционный. Причиной таких болей чаще всего становятся заболевания, связанные с неврологией. В этом случае боль отличается яркой выраженностью, разливается по всей спине или по отдельной её части, но может концентрироваться на очень маленьком участке. Характер боли – пульсирующий. Интенсивность может увеличиваться при движениях и поворотах, а также при увеличении нагрузки.
- Отражённый. Как правило, такая боль возникает при наличии травм или же патологических изменений внутренних органов. Она обычно имеет тянущий характер, проявляется не чётко и может даже на время пропадать. При прощупывании пальцами отражённая боль усиливается, как и при увеличении нагрузок на позвоночник.
- Корешковый. Такая боль, когда тело человека находится в состоянии покоя, может пропадать или изменять свою интенсивность. Обычно дискомфорт и боли в этом случае в состоянии покоя становятся тупыми, ноющими, а при движении и нагрузках они усиливаются, принимают пульсирующий или простреливающий характер. Такие боли могут отдавать в разные области спины, а также иррадиировать в ноги. Они часто являются симптомами болезней позвоночника и неврологических проблем.
- Локальный. Такая боль обычно не прекращается ни на секунду. Она усиливается при любом движении. А место, где находится очаг, можно точно определить. Человек обычно при локальном синдроме теряет свою подвижность, не может вести привычный образ жизни.
Как облегчить приступ боли под лопаткой справа
Если боль в области лопатки связана с заболеваниями позвоночника, мышц или травмой, то в качестве первой помощи необходим прием обезболивающих препаратов. С этой целью чаще всего применяют нестероидные противовоспалительные средства или НПВС. Они эффективно борются с болью любого происхождения, подавляя воспалительные реакции. Однако бесконтрольный и длительный прием НПВС увеличивает риск побочных эффектов этой группы препаратов, в виде язвы желудка, желудочного кровотечения или почечной недостаточности. Поэтому без назначения врача допустимо принимать анальгетики не более 5 дней, после чего необходимо обратиться к врачу для диагностики и лечения.
Местные средства в виде отвлекающих и обезболивающих мазей, гелей и пластырей, не имеют таких побочных эффектов, так как данная лекарственная форма ограничивается зоной применения. Особенно хорошо они помогают при миозитах, растяжении мышц, приступах невралгии и других болезнях с хроническим болевым синдромом. При заболеваниях позвоночника боли можно облегчить покоем, ограничением физических нагрузок и запретом на поднятие тяжестей.
Категорически запрещается применять обезболивающие препараты при подозрении на острый холецистит, панкреатит и другие болезни органов брюшной полости, требующие экстренной операции. Прием обезболивающих у таких больных может привести к временному облегчению симптомов и ложному чувству улучшения, что в результате способствует позднему обращению и тяжелому состоянию пациента из-за обширного воспаления брюшины или перитонита.
Если боли в области лопатки справа возникли на фоне сильных болей в животе, сопровождаются лихорадкой, тошнотой, рвотой, необходимо как можно быстрее обратиться за медицинской помощью.
Шпидонов Геннадий Станиславович
Врач-невролог
Ростовский государственный медицинский университет (неврология)
Стаж 10 лет
Диагностика: методы постановки диагноза
Если болит спина выше поясницы справа, причины можно найти методом тщательной диагностики. В зависимости от предварительного диагноза выбирают рентген или УЗИ. Практически всегда пациенту нужно сдавать кровь, мочу. Процесс выглядит следующим образом:
- Проблемы с почками выявляют через анализы крови и мочи, УЗИ. Нарушения органов влияют на состав мочи — в ней обнаруживается повышенное содержание солей, иногда находят также кровь. Анализы крови тоже хорошо помогают подтвердить диагноз (или опровергнуть его).
- Когда у пациента проблема с позвоночником, его кровь и моча обычно в норме. Чтобы проверить состояние позвонков, требуется рентгеновский снимок. На нем будут видны характерные изменения — остеофиты. Также можно будет увидеть проблемы с межпозвоночными дисками.
- УЗИ применяют в большинстве случаев для диагностики внутренних органов. Если болит спина справа выше поясницы сбоку, а анализы у больного нормальные, то доктор может назначить ультразвуковую диагностику. В большинстве случаев она дает хорошие результаты.
Поставить диагноз порой сложно — у пациента могут быть комплексные заболевания. Это особенно касается пожилых людей, у которых наблюдаются дегенеративные изменения в костной ткани, остеохондроз, а также заболевания органов.
Химиотерапевтический метод
Химиотерапия — это применение лекарственных средств, оказывающих повреждающее действие на опухолевую ткань. Чаще всего она является компонентом комплексного лечения и используется как дополнение к хирургическому методу лечения, расширяя его возможности. При некоторых злокачественных опухолях, в частности, при гемобластозах химиотерапия применяется как основной и часто единственный метод лечения. Химиочувствительность опухолевых клеток во многом зависит от особенностей их пролиферации. Активно делящиеся клетки наиболее чувствительны к противоопухолевым воздействиям, а временно или постоянно покоящиеся клетки к ним не чувствительны. Поэтому медленно растущие, высоко дифференцированные новообразования мало чувствительны к химиотерапевтическим воздействиям. Эффективность противоопухолевых препаратов во многом зависит от режима его применения (доза, ритм). Выбор химиопрепаратов, оптимальных доз и интервалов между введениями определяется их фармакокинетикой, гистологическим строением опухоли, её локализацией, а также индивидуальными особенностями организма.
Современная клиническая химиотерапия строится на использовании повторных курсов комбинаций противоопухолевых препаратов.
Дозирование химиотерапевтических препаратов
Дозировку каждого химиотерапевтического препарата необходимо подбирать таким образом, чтобы препарат оказывал цитотоксическое действие на клетки опухоли, при этом минимально повреждая клетки здоровых тканей. Как правило, медицинские дозировки не применимы для животных это связанно в первую очередь с невозможностью контроля тяжелых токсикозов и побочных эффектов, вызываемых высокими дозировками. Дозировку большинства химиотерапевтических препаратов рассчитывают относительно площади поверхности тела, а не относительно веса. Это связанно с тем, что кровоток через внутренние органы, в первую очередь через печень и почки, зависит больше от площади поверхности тела, чем от веса.
Зависимость площади поверхности тела от веса
Осложнения химиотерапии
Клиницист должен четко осознавать потенциальную токсичность химиотерапевтических препаратов, особенно для пациентов с сопутствующими заболеваниями, и внимательно следить за ходом лечения. Для этого необходимо до начала лечения оценить состояние внутренних органов, в первую очередь сердца печени и почек, состояние кроветворения, уровни гемоглобина, эритроцитов, лейкоцитов, лимфоцитов. На практике непосредственно перед проведением курса химиотерапии необходимо провести гематологический и биохимический анализы крови, снять кардиограмму. В дальнейшем для контроля возможных осложнений и своевременного купирования побочных эффектов необходимо проводить гематологический анализ один раз в неделю, биохимический — один раз в три — четыре недели. В связи с тем, что химиопрепараты обладают малой избирательностью действия и повреждает любую быстро растущую ткань, осложнения чаще всего наблюдаются со стороны органов и тканей содержащих большое количество делящихся клеток.
Непосредственно после введения химиотерапевтических препаратов наиболее распространенным осложнением является рвота.Онанаиболее характерна после введения препаратов платины и доксорубицина. В большинстве случаев рвоту можно купировать предварительным ведением противорвотных препаратов (церукал, торекан, ондансетрон и новобан) в комбинации с кортикостероидами, а также снижением скорости инфузии химиотерапевтических препаратов.
Следующим по частоте встречаемых осложнений является диарея. Для купирования данного осложнения необходимо назначение спазмолитиков, препаратов висмута, и антибиотиков и инфузионной терапии. Наиболее распространенное осложнение, присущее в той или иной степени всем цитостатикам (за исключением винкристина и блеомицетина), — возникающая через несколько дней после введения препаратов — миелосупрессия. Связанно это с тем, что химиотерапевтические препараты поражают костный мозг. Могут быть подавлены все предшественники лейкоцитов, тромбоцитов и эритроцитов, что приводит к лейкопении, тромбоцитопении и анемии. Основными последствиями тяжелой гранулоцитопении является риск инфекционных осложнений. Поэтому, при снижении гранулоцитов менее 3 — 4 тыс. в мл., необходимо назначение антибиотиков широкого спектра действия. С анемией борются назначением препаратов железа и эритропоэтинов. На практике, после проведения цикла химиотерапии, проводится инфузионная терапия в течение 5 — 7 дней, и контроль гематологических показателей, что позволяет предупреждать возникновение острых осложнений.
Разновидности болевого синдрома
Боли в спине правого подреберья могут иметь различный характер. Выделяются следующие разновидности синдрома:
- Схваткообразная — появляется в виде приступов и может исчезать. Чаще всего свидетельствует о поражении мочеполовых органов.
- Нарастающая — боль постепенно становится сильнее. Подобное наблюдается при наличии воспалительных процессов.
- Кинжальная — чаще всего говорит о наличии тяжелых внутренних повреждений и требует немедленной медицинской помощи.
- Стреляющая — может появляться при наличии поражения позвоночника.
- Постоянная — говорит о заболевании внутренних органов, например, печени.
- Тянущие боли — могут свидетельствовать о повреждении опорно-двигательного аппарата.
Кто такой невролог, что он лечит?
Специалист занимается лечением болезней центральной и периферической нервной системы. Боль в спине – это симптомы патологий ПНС, поэтому для поиска причины и установки диагноза обращаются к неврологу.
В компетенцию врача входит проверка:
- координации движений;
- силы мышц;
- чувствительности;
- указательных проб;
- рефлексов кожи и сухожилий;
- давления на тело разновесовыми предметами;
- равновесия при сомкнутых ногах, вытянутых руках и закрытых глазах.
Доктор изучает связи между нейронами, функции головного и спинного мозга.
К неврологу обращаются не только при боли в спине. Показания для визита к специалисту:
- частые головные боли и головокружения;
- потери сознания и обмороки;
- шум в ушах, мушки перед глазами;
- нарушенная координация движений и шаткость походки;
- судороги, покалывание рук и ног;
- мурашки;
- мышечная слабость;
- нарушения сна;
- плохая память, снижение остроты зрения и слуха.