Как снять шейные боли: лекарства, наружные средства, упражнения
Содержание:
- Причины боли в шее с левой стороны
- Головная боль сзади – какие могут быть причины
- Причины
- Профилактика боли в области шеи справа
- Причины болевого синдрома
- О чем говорит болезненность в шее?
- Наши медицинские центры
- Чувство жжения и его происхождение
- Химиотерапевтический метод
- Народные секреты
- Лечение у остеопата. Основные этапы:
- Диагностика
- Топ лекарств для устранения боли, обезболивающие
Причины боли в шее с левой стороны
Становится понятно, что болеть область около шеи слева может по многим причинам. Стоит подробнее узнать о каждом заболевании, определиться с симптоматикой, чтобы примерно понимать, что спровоцировало развитие болевого синдрома и дискомфортных ощущений в шее.
Остеоартроз и остеохондроз
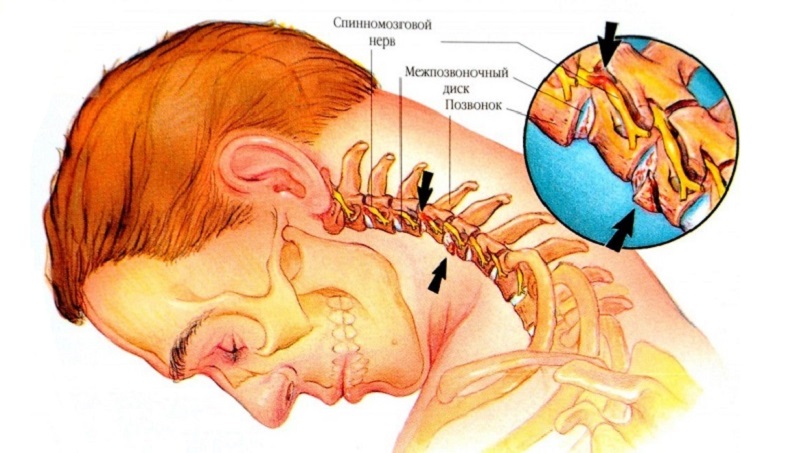
Остеохондроз проявляет себя тем, что постепенно начинают разрушаться хрящевые ткани позвоночного столба. Межпозвоночные диски становятся тоньше, расстояние между ними сокращается, происходят ущемления нервных корешков. Остеоартроз затрагивает также суставы позвоночного столба.
Повреждение мышц шеи
Одним из самых распространенных случаев, почему болит шея, считается повреждение мышечной ткани. Если вы ударились или просто перенапрягли мышцы, долго находясь в не очень удобной позе, или переохладились, может начаться воспаление, сопровождающееся болью и иногда повышением температуры.
Головная боль сзади – какие могут быть причины
Боли в затылке – это проблема, которую не стоит недооценивать. Причин болей в затылке и шее может быть очень много. Часто она сопровождается тошнотой, рвотой и светобоязнью. Эти симптомы могут указывать на субарахноидальное кровоизлияние, постгерпетическую невралгию или менингит.
Артериальная гипертензия – причина головной боли
За боль головы сзади могут отвечать заболевания сердечно-сосудистой системы, особенно артериальная гипотензия. Боли возникают, если давление растёт слишком быстро или постоянно высокое.
Развивается, в основном, в первой половине дня. Появляется пульсирующая боль сзади головы (в районе затылка), с ощущением сдавливания. Как правило, уменьшается в положении стоя и редко затрудняет нормальное функционирование. Сопутствующими симптомами являются звон или шум в ушах и неестественное общее возбуждение.
Иногда необходимо введение фармакотерапии. Процедуры этого типа основываются на приёме седативных средств и применении препаратов, снижающих артериальное давление.
Тупая боль в задней части головы
Тупая боль в затылке, которая излучает в область плеч и шеи, происходит от позвоночника. Жалуются на неё больные, страдающие от дегенерации шейного отдела позвоночника. Обычно возникает между 40 и 60 годами жизни.
Сопутствующими симптомами являются головокружение, учащенное сердцебиение, тошнота, шум в ушах, боли в шее и чрезмерное потоотделение. Этот тип боли может сохраняться неделями. Боли усиливаются во время длительного сидения или движения головой из стороны в сторону и назад.
Причины боли головы сзади – невралгия
Причиной головной боли в спине может быть постгерпетическая невралгия. Это очень серьезное осложнение герпеса лица или затылка. Болезнь поражает, в основном, пожилых людей. Невралгия диагностируется у 1 человека из 10, пораженных герпесом. Бывает, что это нарушает сон и вызывает депрессию.
От постгерпетической невралгии очень трудно избавиться. К сожалению, не существует надежных методов лечения такой боли. Терапия часто требует применения многих лекарственных средств, таких как антидепрессанты, противоэпилептические и опиоиды. Рекомендуется иглоукалывание и когнитивно-поведенческая терапия.
Головная боль сзади и затылке – возможные причины
Цереброспинальный менингит является общей причиной болей в голове и шее. Это болезнь, которая опасна для жизни и здоровья. Боли усиливаются при движении глаз.
Менингит можно легко спутать с мигренью, потому что он имеет схожие симптомы, такие как высокая температура, озноб, тошнота, рвота, сонливость и жесткая шея (вы не можете коснуться своего подбородка).
Ещё одной причиной может быть внутричерепное кровотечение. Острые и сильные боли головы в задней части, появляющейся неожиданно, могут указывать на субарахноидальное кровоизлияние.
Боль излучает в шею, что сопровождается её жесткостью. Может дойти до обморока, рвоты, потери сознания.
Головная боль может быть результатом опухоли головного мозга – до 30% больных считают её самой сильной. Усиливается вместе с разрастанием опухоли и при физической нагрузке. Наиболее сильная боль отмечается в первой половине дня. Больные жалуются на тошноту, нарушение зрения, частичный паралич, парез конечностей, судороги и нарушение сна.
Появление рвоты в течение нескольких недель до возникновения головной боли характерно для опухолей головного мозга в нижней части заднего черепа.
Боль в задней части головы и стиль жизни
Головная боль в затылке может быть вызвана чрезмерным мышечным напряжением, усталостью, стрессом, избытком негативных эмоций, переутомлением, плохим сном или отсутствием сна, злоупотреблением алкоголем и шумом.
Пульсирующая головная боль и послеоперационный синдром
Иногда послеоперационный синдром развивается у пациентов после поясничной пункции. Типичные симптомы включают пульсирующую головную боль, помутнение зрения, шум в ушах, головокружение, тошноту и рвоту.
Симптомы проявляются, в среднем, через 3 дня после обследования. Ослаблению симптомов помогает положение на спине с низко расположенной головой. Боль усугубляется внезапными движениями, длительным сиденьем и дрожанием головы. Она проходит через несколько дней.
Что делать, если болит голова сзади
В дополнение к фармакотерапии, рекомендованной врачом, когда голова болит в затылке, вы можете использовать другие решения, которые облегчают недуг.
К таким методам относятся, среди прочего, питьевая прохладная вода небольшими глотками, глубокое дыхание, холодные компрессы, акупрессура (массаж болящей части головы), массаж шеи и плеч, ароматерапия и отдых в затемненной комнате.
Причины
Наиболее частой причиной болей в плече и шее являются повреждения мягких тканей, включая мышцы, связки, сухожилия. Такие повреждения могут быть при хлыстовой травме или других травмах. При дегенеративном артрите в шейном отделе позвоночника может происходить компрессия корешков и появление болей в шее с иррадиацией в плечо и руку. При дегенеративных изменениях в межпозвонковых дисках может быть локальная боль или иррадиирущая боль при грыжах диска, когда происходит компрессия корешка грыжей диска. Боль в шее и плече может быть также обусловлена различными патологиями спинного мозга легких сердца, а иногда даже при заболеваниях органов брюшной полости.
Например, при таких состояниях как:
- Перелом ключицы. Как правило, перелом ключицы возникает при падении на вытянутую руку (например, это часто встречается у велосипедистов).
- Бурсит. При травме суставной сумки возникает воспаление, и появляются боль и скованность.
- Сердечный приступ (стенокардия или инфаркт) могут проявляться болями в шее и/или в плече, и боль носит отраженный характер.
- Перелом лопатки. Как правило, переломы лопатки возникают при форсированном воздействии на лопатку.
- Повреждение ротаторной манжеты. Ротаторная манжета представляет собой группу сухожилий, обеспечивающих поддержку плеча. Эти сухожилия могут быть повреждены при подъеме тяжестей занятиях видами спорта, где есть броски рукой или необходимость в повторяющихся движениях. Длительные повторяющиеся нагрузки приводят к появлению болей при движении плеча и развитию импинджмент синдрому и со временем к значительному снижению объема движений в плече (замороженное плечо).
- Отрыв плеча. Ключица и лопатка соединены связками и когда происходит травма, то связки могут растянуться или разорваться.
- Хлыстовая травма. Это повреждение связочно – мышечных структур шеи и плеча, которое возникает при резком переразгибании, например при ДТП на автомобиле.
- Тендинит. Сухожилия прикрепляют мышцы к костям. При растяжении сухожилий возникает воспаление сухожилий что может вызвать болевые проявления.
- Холецистит. Воспаление желчного пузыря может давать боль в правом плече.
- Воспаление диафрагмы вследствие различных причин также может быть источником отраженной боли.
Профилактика боли в области шеи справа
Для предотвращения возникновения неприятных ощущений в шее, а также ради скорейшего выздоровления следует принять во внимание перечисленные ниже советы по профилактике:
- Лучше не поднимать тяжести или не держать их длительное время.
- Регулярно выполнять физические упражнения для шеи, спины и рук.
- Защищать организм от возможного переохлаждения.
- Не сидеть долго в одной и той же позе, стараться менять положение тела.
- Во время сна использовать ортопедический матрас или ортопедическую подушку.
Профилактика поможет снизить риск возникновения болей в шее или устранить не очень серьезную причину возникновения подобных ощущений.
Причины болевого синдрома
Причин того, что болит спина и голова, может быть множество. Но чаще всего такие ощущения могут быть вызваны заболеваниями, которые мы рассмотрим ниже.
Острая спинальная блокада
Обычно острая спинальная блокада возникает из-за резких движений головы, травм, перегрузок шейного отдела позвоночника, неправильного распределения нагрузки при переноске тяжестей и выполнении физических упражнений.
Также появиться такое состояние может при неправильном положении во время сна, переохлаждении, застарелых травмах, которые дают о себе знать. Может стать причиной и длительное нахождение в неудобной вынужденной позе, например, пребывание за рулём автомобиля или монитором компьютера.
Острая спинальная блокада характеризуется сильной нестерпимой болью, которая отдаёт в голову и в спину. Причём болезненность многократно усиливается при попытке совершить движение. Человек больше не может вести привычный образ жизни.
Нервное и физическое перенапряжение
Нервное и физическое перенапряжение может спровоцировать возникновение болей в шее, спине и в голове разного характера и интенсивности. Нередко их сила нарастает во время ночного отдыха и немного спадает в течение дня. К тому же, такие боли могут мигрировать, например, с левой стороны шеи в правую и даже в другие зоны спины.
Болит спина и шея сильнее на фоне стресса, каких-либо событий, недостатка сна и других факторов. Может развиваться болезненность и без видимых причин. Как правило, боль из-за нервного перенапряжения вызывает спазм и ригидность мышц, чувство стянутости и скованности.
Болезненные ощущения из-за физического перенапряжения возникают после поднятия тяжестей, при слишком большой или недостаточной физической нагрузке, при выполнении одних и тех же движений или пребывании в неудобной позе в течение длительного времени.
Остеохондроз шейного отдела позвоночника
При остеохондрозе шейного отдела позвоночника боль может быть разной интенсивности, отдавать в голову, в плечи и в шею. Болезнь затрагивает хрящевую ткань межпозвоночных дисков, вызывая их сужение и разрастание костной ткани.
Чаще всего остеохондроз не останавливается на одном отделе позвоночника, распространяясь постепенно и на все остальные. Кроме болей, болезнь вызывает головокружения, тошноту, шум и заложенность в ушах, нарушения сна и зрения, чувство недостатка воздуха и сдавленности, обмороки, скачки артериального давления, подъём температуры тела.
Невралгия затылочного нерва
Это ещё одно заболевание, которое может стать причиной того, что появляются боли в спине выше лопаток и в голове.
Связано оно с раздражением или сдавливанием волокон затылочного нерва. Причём невралгия затылочного нерва может быть как самостоятельным заболеванием, так и симптомом одной из болезней позвоночника, например, остеохондроза или спондилёза.
Боль при этом приступообразная, сильная, локализуется преимущественно в области затылка. Может отдавать в шею или в уши. Кроме того, она может быть односторонней или же затрагивать обе стороны.
По своему типу такая боль похожа на жгучую пульсацию и прострелы. Она сильная, мешает человеку вести привычный образ жизни.
Шейный спондилез
Шейный спондилёз – это дегенеративное заболевание, вызывающее изменения в структуре позвонков. Сдавливание нервов позвонками и остеофитами нарушает нервную проводимость и кровоснабжение, что и вызывает спондилёз.
Боль при этом может быть разной интенсивности, но чаще локализуется именно в шее, отдавая в спину. При отсутствии лечения шейный спондилёз может стать причиной серьёзных осложнений.
Миогелоз
Миогелоз шейного отдела позвоночника – это заболевание, характеризующееся уплотнением в мышцах, что нарушает подвижность шеи и головы, приводит к болезненным ощущениям.
Из-за физического перенапряжения, неправильной позы во время работы или сна, переохлаждения возникает воспаление. А это приводит к передавливанию сосудов и нервов, образованию узелков в мышечной ткани, болезненность которых усиливается при пальпации.
Также человек может испытывать чувство давления на затылок, острую боль в плечах и шее.
Мигрень
Мигрень – это один из видов приступообразной боли головы. Она может сопровождаться аурой: светочувствительностью, мышечной болью, тошнотой и рвотой, нарушениями пищеварения, слабостью, головокружением, гиперчувствительностью к запахам и звукам, агрессивностью.
Длительность приступа может быть различной – от получаса до 3-4 суток и более. Причём у женщин такая головная боль возникает гораздо чаще, чем у мужчин. Это связано с гормональным фоном и изменениями в нём.
О чем говорит болезненность в шее?
Если появляется болезненность в шее во время наклона головы, это может быть признаком перенапряжения мышц. Часто такое возникает после продолжительного пребывания в одном положении, к примеру, при длительном сидении перед экраном монитора либо за рулем автомобиля. Вызвать такой симптом могут интенсивные физические нагрузки, спортивные тренировки, подъем и ношение тяжестей.
Также спровоцировать боль могут заболевания мышечного аппарата либо позвоночника. При продолжительном напряжении мышц происходит спазм. Другими провоцирующими факторами такого состояния могут стать:
- фибромиалгия – является хроническим заболеванием, для которого характерны болезненность, гиперчувствительность мышц, сухожилий и суставов;
- остеохондроз – характеризуется изнашиванием суставных тканей, сустав может смещаться;
- остеоартроз – характеризуется изнашиванием хрящевых тканей;
- аутоиммунные заболевания, которые вызывают дегенеративные процессы в костных тканях – артрит ревматоидного или псориатического характера, болезнь Бехтерева, полимиалгия;
- стеноз позвоночника;
- туберкулез или остеомиелит позвоночника;
- тиреоидит – болезнь щитовидной железы;
- лимфаденит – воспалительный процесс в лимфатических узлах;
- полиомиелит – паралич спинного мозга;
- опоясывающий лишай;
- менингит – воспалительный процесс в оболочках спинного мозга;
- болезни внутренних органов, при которых болевые ощущения иррадиируют в шею. Это патологические процессы в головном мозге, сердце, сосудах, легких, гнойные процессы в организме;
- травмы позвоночного столба либо шеи;
- новообразования доброкачественного или злокачественного характера либо метастатические поражения тканей;
- перенесенное ранее хирургическое вмешательство на позвоночном столбе.
При каждом из перечисленных заболеваний обязательно должны присутствовать дополнительные симптомы. Определить наличие какого-либо патологического процесса в организме может только врач после предварительно проведенного обследования. Не стоит самостоятельно ставить диагноз и использовать лекарственные средства. Чтобы определить причину болей, нужна дополнительная диагностика.
Наши медицинские центры
-
Северное отделение (МРТ и КТ)
Удельная
Развернуть
м. Удельная, пр-т Энгельса, д. 33
ПН-СБ: с 8.00 до 22.00ВС: с 9:00 до 18:00 (МРТ)
МРТ и КТ
-
Центральное отделение (Клиническое отделение)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.4
ПН-СБ: с 8.00 до 20.00ВС: 09.00 до 17.0002.05.2021 — выходной
Клиническое отделение
-
Центральное отделение (МРТ и КТ)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.5
ПН-ВС: с 8.00 до 22.00
МРТ и КТ
-
Южное отделение (МРТ и КТ)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-ВС: с 8.00 до 0.00 (МРТ)ПН-ВС: с 8:00 до 22:00 (КТ)
МРТ и КТ
-
Южное отделение (Клиническое отделение)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-СБ: с 8:00 до 17:00ВС: выходной
Клиническое отделение
Чувство жжения и его происхождение
Чувство жжения в теле и конечностях проявляется в виде покалывания, ощущения жара. Оно присутствует постоянно на протяжении дня либо имеет волнообразный характер, но, как правило, не беспокоит ночью.
Появлению данного симптома способствует поражение периферических нервов. Такое наблюдается, например, при сахарном диабете. В этом случае ощущение жжение концентрируется, прежде всего, в конечностях, присоединяются покалывание и онемение.
Ишиас – воспаление седалищного нерва, сопровождается ощущением жжения в ногах вплоть до стопы.
При рассеянном склерозе жжение объединяется с покалыванием. Распространяется такой альянс на конечности. Насторожить должно их одновременное возникновение с проблемами речи и координации.
Радикулопатия – поражение нервных корешков спинномозговых нервов. В этом случае патологическое чувство жара возникает также в руках и ногах.
Опасным является появление жжения в одной половине тела. Наряду с другими признаками, такими, как непонятная речь, головная боль, нарушение зрения, бред, галлюцинации, оно может стать признаком инсульта.
Жар в ногах нередко свидетельствует о сосудистой патологии.
К другим состояниям, способным вызвать подобное ощущение, относят:
- укусы пауков и змей;
- отравление химическими соединениями;
- авитаминоз;
- дефицит кальция;
- ожоги.
Особый дискомфорт вызывают зуд и жжение в интимной зоне у женщины (во влагалище, вульве и промежности).
Жжение во влагалище, наряду с сухостью, являются проявлениями климактерических изменений или атрофического его воспаления. Если причиной жжения стали разного рода выделения, то это говорит о кандидозе, воспалительных процессах или заболеваниях, передающихся половым путем. Умеренный зуд во влагалищной области может стать свидетельством аллергических реакций на латекс или медикаментозные средства.
Обсуждаемые симптомы в области вульвы (наружные половые органы) также проявляются на фоне половых инфекций. Другими причинами могут быть:
- вши;
- экзема и микозы;
- опухолевидные образования;
- глистные инвазии;
- болезни почек и печени.
Промежность включает в себя область вокруг половых органов и анального отверстия. Возникновение неприятных ощущений в ней говорит о наличии таких состояний:
- глистные инвазии;
- аллергия на порошок или белье;
- геморрой;
- опухоли прямой кишки;
- системные заболевания;
- половые инфекции;
- герпес, кандиды;
- неправильный гигиенический подход.
Химиотерапевтический метод
Химиотерапия — это применение лекарственных средств, оказывающих повреждающее действие на опухолевую ткань. Чаще всего она является компонентом комплексного лечения и используется как дополнение к хирургическому методу лечения, расширяя его возможности. При некоторых злокачественных опухолях, в частности, при гемобластозах химиотерапия применяется как основной и часто единственный метод лечения. Химиочувствительность опухолевых клеток во многом зависит от особенностей их пролиферации. Активно делящиеся клетки наиболее чувствительны к противоопухолевым воздействиям, а временно или постоянно покоящиеся клетки к ним не чувствительны. Поэтому медленно растущие, высоко дифференцированные новообразования мало чувствительны к химиотерапевтическим воздействиям. Эффективность противоопухолевых препаратов во многом зависит от режима его применения (доза, ритм). Выбор химиопрепаратов, оптимальных доз и интервалов между введениями определяется их фармакокинетикой, гистологическим строением опухоли, её локализацией, а также индивидуальными особенностями организма.
Современная клиническая химиотерапия строится на использовании повторных курсов комбинаций противоопухолевых препаратов.
Дозирование химиотерапевтических препаратов
Дозировку каждого химиотерапевтического препарата необходимо подбирать таким образом, чтобы препарат оказывал цитотоксическое действие на клетки опухоли, при этом минимально повреждая клетки здоровых тканей. Как правило, медицинские дозировки не применимы для животных это связанно в первую очередь с невозможностью контроля тяжелых токсикозов и побочных эффектов, вызываемых высокими дозировками. Дозировку большинства химиотерапевтических препаратов рассчитывают относительно площади поверхности тела, а не относительно веса. Это связанно с тем, что кровоток через внутренние органы, в первую очередь через печень и почки, зависит больше от площади поверхности тела, чем от веса.
Зависимость площади поверхности тела от веса
Осложнения химиотерапии
Клиницист должен четко осознавать потенциальную токсичность химиотерапевтических препаратов, особенно для пациентов с сопутствующими заболеваниями, и внимательно следить за ходом лечения. Для этого необходимо до начала лечения оценить состояние внутренних органов, в первую очередь сердца печени и почек, состояние кроветворения, уровни гемоглобина, эритроцитов, лейкоцитов, лимфоцитов. На практике непосредственно перед проведением курса химиотерапии необходимо провести гематологический и биохимический анализы крови, снять кардиограмму. В дальнейшем для контроля возможных осложнений и своевременного купирования побочных эффектов необходимо проводить гематологический анализ один раз в неделю, биохимический — один раз в три — четыре недели. В связи с тем, что химиопрепараты обладают малой избирательностью действия и повреждает любую быстро растущую ткань, осложнения чаще всего наблюдаются со стороны органов и тканей содержащих большое количество делящихся клеток.
Непосредственно после введения химиотерапевтических препаратов наиболее распространенным осложнением является рвота.Онанаиболее характерна после введения препаратов платины и доксорубицина. В большинстве случаев рвоту можно купировать предварительным ведением противорвотных препаратов (церукал, торекан, ондансетрон и новобан) в комбинации с кортикостероидами, а также снижением скорости инфузии химиотерапевтических препаратов.
Следующим по частоте встречаемых осложнений является диарея. Для купирования данного осложнения необходимо назначение спазмолитиков, препаратов висмута, и антибиотиков и инфузионной терапии. Наиболее распространенное осложнение, присущее в той или иной степени всем цитостатикам (за исключением винкристина и блеомицетина), — возникающая через несколько дней после введения препаратов — миелосупрессия. Связанно это с тем, что химиотерапевтические препараты поражают костный мозг. Могут быть подавлены все предшественники лейкоцитов, тромбоцитов и эритроцитов, что приводит к лейкопении, тромбоцитопении и анемии. Основными последствиями тяжелой гранулоцитопении является риск инфекционных осложнений. Поэтому, при снижении гранулоцитов менее 3 — 4 тыс. в мл., необходимо назначение антибиотиков широкого спектра действия. С анемией борются назначением препаратов железа и эритропоэтинов. На практике, после проведения цикла химиотерапии, проводится инфузионная терапия в течение 5 — 7 дней, и контроль гематологических показателей, что позволяет предупреждать возникновение острых осложнений.
Народные секреты
Применять средства народной терапии возможно лишь тогда, когда это разрешено лечащим специалистом. Устранить болезненные ощущения возможно:
- Посредством отвара ромашки лекарственной, мяты перечной, мелиссы, когда неприятные ощущения спровоцированы стрессом, психоэмоциональными потрясениями.
- Во время остеохондроза помогут компрессы: с тертым картофелем, тыквой. Они характеризуются противовоспалительным, незначительным обезболивающим эффектом.
- Мази, которые готовятся в домашних условиях: из зверобоя, мяты перечной, почек сосны, эвкалипта. Высушенная трава размельчается, заваривают и смешивают со сливочным маслом. Использование мази продолжительное, до 4 недель.
- Оказывает помощь настой из золотого уса. Пьется курсами, по 10 суток, повторяется употребление после промежутка в 4 недели.
Если у пациента болит в области шеи справа, и используются для терапии средства народной медицины, но неприятные ощущения не уходят, то необходимо прекратить самостоятельное лечение и обращаться к специалисту.
Лечение у остеопата. Основные этапы:
- Запись на прием к специалисту. При необходимости следует дать регистратору как можно более подробную информацию о состоянии здоровья.
- В целях полной диагностики возможны дополнительные направления на обследования и получение консультации профильных специалистов: неврологу, окулисту, мануальному терапевту и т.д..
- Опираясь на результаты анализов и заключений, остеопат разрабатывает план лечения. Коррекция может занять длительный период (от нескольких сеансов и более).
Противопоказаний к остеопатическим воздействиям немного, они связаны с острыми инфекционными, онкологическими, нейрохирургическими факторами, некоторыми психическими отклонениями.
Диагностика
Доктор проводит визуальный осмотр пациента для выявлений проблем с осанкой и недостаточной чувствительности в области, где защемлен нерв. При пальпации позвоночника врач выявит уровень спазма и болезненности в мышцах и локализацию заболевания. Пациенту может понадобиться наклониться и выпрямиться для оценки ограниченности двигательной активности. Далее оцениваются рефлексы коленного и ахиллового сухожилий.
Для точного определения размера и местоположения межпозвоночной грыжи шейного отдела позвоночника врач назначает прохождение КТ, МРТ и рентгенографического исследования в 2-х проекциях.
Топ лекарств для устранения боли, обезболивающие
Выделяют основные формы анальгетических или иных препаратов, устраняющих неприятное чувство в шее. Их употребляют по рекомендации врача.
Для некоторых из них нужен рецепт, без которого в аптеке препарат не продадут:
- Кеторолак. Это сильный анальгетик, его действие намного выше нестероидных противовоспалительных веществ. Пьют капсулы, вкалывают растворы. Действие происходит за счет блокировки передачи нервного импульса в центр головного мозга. Вызывает много негативных реакций, усиливающихся при продолжительном употреблении.
- Нимесулид, Найз. Анальгетики, по силе уступающие Кеторолу, Кеторолаку. Они имеют меньшее количество побочных влияний, устраняют дефекты на продолжительное время. Применяются в форме капсул, инъекций, порошков.
- Лорноксикам. По действию сравним с Нимесулидом. Это неселективный ингибитор циклооксигеназы, устраняющий болевой синдром. Сильно влияет на ЖКТ, вызывая диспепсию, рвоту, язвенные образования и другие симптомы. Пьют таблетки, делают инъекции. Вторая форма предпочтительнее при заболеваниях ЖКТ или в случае сильной болезненности.
- Диклофенак. Это нестероидное противовоспалительное средство, не влияющее токсично на организм. Инъекции применяют редко, в основном рекомендуют пероральное употребление. Подкожное введение запрещено, только внутримышечное. Диклофенак выпускают в мазях, наносимых местно. Это снижает количество побочных реакций.
- Баралгин. Это анальгетик, расслабляющий мышечные ткани. Эффективен при остеохондрозе, перенапряжении. Чаще употребляют в форме таблеток. Инъекции показаны при поражениях крайней степени, когда пероральные формы не действуют.
- Спазмалгон. Спазмолитик, в форме таблеток. Обладает менее выраженным эффектом, чем НПВС, ингибиторы циклооксигеназы. Зато и меньшим числом побочных эффектов.
- Аспирин. Болеутоляющее на основе ацетилсалициловой кислоты. Негативно влияет на слизистую оболочку ЖКТ, вызывая поражение. Помогает при головной и шейной патологии, снижает температуру. Чтобы исключить риск воспаления пищеварительного тракта, Аспирин запивают молоком. Это предотвращает язвенные образования.
- Анальгин. Пероральные капсулы, содержащие метамизол натрия. Это НПВС, дополнительно снижающее температуру тела, устраняющее спазмы. Имеет низкую цену, небольшое число побочных эффектов.
- Нурофен. Анальгетическое, противовоспалительное, жаропонижающее средство. Применяется при отклонениях, вызванных воспалительным процессом ЛОР-органов, суставов. Если дискомфорт сильный, лекарство не поможет.
- Новиган. Анальгетик на основе фенпивериния бромида, ибупрофена. Устраняет повышенное напряжение мышечной ткани, воспаление. Рекомендуют при болевом синдроме, вызванном напряжением. Кратковременно устраняет негативные ощущения при заболеваниях суставов, нервов.
Если синдром локализуется только в одном очаге, рекомендованы местные препараты – гели, мази, крема, действующие в области нанесения. Используют Некст Актив-гель, Быструмгель, Вольтарен, Фастум-гель, Диклак, Финалгон.
Часто развивается аллергическая реакция в виде сыпи, зуда, жжения, покраснения. При длительном применении они приводят к атрофии, некрозу кожи.