Обострение гастрита: как вылечить желудок и позабыть о боли
Содержание:
- Что нельзя есть при обострении гастрита
- Лечение
- Примерное меню на неделю
- Примерный рацион питания при гастрите
- Меню на время обострения гастрита
- Примерное меню при хроническом гастрите
- Необходимость соблюдения диеты
- Диетические столы при гастрите
- Рецепты блюд
- Как лечить панкреатит
- Какой режим питания при гастрите?
- Нужно ли бояться Helicobacter pylori
- «Жесткая диета №1» как первый шаг к здоровью.
- Диета при обострении эрозивного гастрита: примерное меню
- Коротко о диете
- Разрешенные продукты
- Симптомы
- Рецепты диеты при повышенной кислотности
Что нельзя есть при обострении гастрита
Чтобы человеку, страдающему гастритом, было проще составить своё ежедневное меню, ниже приводится список продуктов, которые нельзя употреблять в период обострения болезни:
Список продуктов, которые нельзя есть при обострении гастрита
- Алкогольные напитки, в том числе пиво;
- Приправы, маринады, соусы;
- Жирное мясо;
- Наваристые бульоны;
- Сметана и сливки;
- Солёные или копчёные сыры;
- Квашеная капуста или огурцы;
- Яйца жареные или сваренные вкрутую;
- Семечки, орехи, горох, бобы;
- Кофе, крепкий чай;
- Квас;
- Продукты фаст-фуда;
- Свежие хлебобулочные изделия;
- Мороженое;
- Соки цитрусовых;
- Свежий лук, щавель, шпинат;
- Сало, сливочное масло.
Лечение
В зависимости от клинической ситуации, выраженности воспалительного и атрофического гастрита при лечении применяют:
- ингибиторы протонной помпы (Омепразол, Рабепразол, Эзомепразол и др.)
- блокаторы H2-гистаминовых рецепторов (Ранитидин, Фамотидин).
- препараты висмута
- антацидные препараты
- антибактериальные препараты
- прокинетики
- препараты соляной кислоты и ферментов желудочного сока.
Учитывая наличие клинически и морфологически различающихся форм хронического гастрита, в Клинике ЭКСПЕРТ лечение подбирается в зависимости от этиологии, морфологии и стадии болезни.
Важный для нас принцип – соблюдение этапов лечения.
Первый этап
Врач назначает терапию:
- режим
- диету
- подбор основной терапии в зависимости от наличия избыточной секреции желудочного сока или ее недостаточности
- вспомогательные лекарственные препараты в зависимости от активности воспаления слизистой (антациды, препараты висмута)
- препараты, улучшающие перистальтику желудка (прокинетики) при наличии заброса желчи в него из двенадцатиперстной кишки
- при наличии инфекции Хеликобактер Пилори по необходимости — антибактериальные препараты
- при выявлении железо- или фолиеводефицитной анемии у больного с атрофическим гастритом, проводится терапия витамином В12, препаратами железа.
Второй этап
Оценка эффективности проводимой терапии:
- Если на фоне применения препаратов активность заболевания снижается, самочувствие улучшается, то диета расширяется, дозы и кратность приема препаратов уменьшаются, назначается дата повторного визита к врачу. При недостаточной эффективности лечения производится коррекция терапии.
- Если проводилось лечение Хеликобактер Пилори, то через месяц после окончания курса терапии пациент повторно обследуется на наличие данной инфекции с помощью дыхательного теста. Если курс проведен успешно и микроб не выявляется, самочувствие больного хорошее, то оговаривается план дальнейших профилактических визитов к врачу. При не успешности лечения инфекции решается вопрос о назначении стандартной второй линии антибактериальных препаратов, либо посев бактерии для выявления ее чувствительности к конкретным антибиотикам.
- После нормализации самочувствия и успешного излечения от Хеликобактер Пилори пациент продолжает наблюдаться у лечащего врача; определяется кратность профилактических визитов к доктору, а также частота проведения эндоскопического и лабораторного обследования.
Примерное меню на неделю
Обычно врачи дают рекомендации больному по выбору продуктов и особенностям приготовления блюд. Но меню при заболевании поджелудочной приходится составлять самостоятельно
Тут важно учитывать, чтобы каждый день организм получал достаточное количество белка, который необходим для восстановления слизистой пищеварительного тракта. Ежедневно нужно включать в рацион также углеводы в виде каш, овощи и фрукты
Чтобы питание было разнообразным, желательно каждый день готовить разнообразные блюда, это возможно даже при использовании ограниченного количества разрешенных продуктов. Основой этой диеты будет 5 разовое питание: завтрак, ланч, обед, полдник и ужин, иногда рекомендуется перед сном выпивать натуральный йогурт. Ланч и полдник простые, в основном состоят из фруктов. На завтрак, обед и ужин допустимо съедать по кусочку подсушенного белого хлеба или галетное печенье. Запивать отваром шиповника, компотом из сухофруктов, киселем или чаем из трав.
Фото: bandy2016.ru
Какое же может быть примерное меню на семь дней для больного панкреатитом?
- На завтрак можно приготовить белковый омлет. Потом съедается запеченное яблоко. На обед – овощной суп-пюре и паровая котлета с гречей. На полдник делается молочный коктейль с бананом, а для ужина запекается филе семги и делается картофельное пюре.
- Утром съедается сладкий плов с сухофруктами, потом – нежирный протертый творог. На обед можно сделать суп с брокколи, суфле из мяса птицы и пюре из кабачка. Днем кисель и галетное печенье. Вечером готовится запеканка из овощей с сыром.
- На завтрак – овсяная каша на воде с яблоками, потом морковное суфле. На обед рисовый суп с фрикадельками и кабачок, фаршированный овощами. Полдник состоит из сырников с чаем, а ужин – из тыквенного пюре и отварной рыбы.
- Утром гречневая каша, чай с молоком, днем – печеные яблоки. На обед уха из семги, а также запеканка с макаронами, овощами и сыром. На полдник съедается творог, а на ужин – куриное суфле с морковным пюре.
- Утром творожная запеканка и кисель, потом – салат из вареной моркови и яблока. Днем овощной суп с фрикадельками и запеканка из макаронов, брокколи и сыра. На полдник можно приготовить белковый омлет, а на ужин – тефтели.
- Овсяная каша с фруктами, потом – сырники. Днем куриная лапша и картофельное пюре с паровой котлетой. Для полдника подойдет клубничный коктейль, а вечером – запеченное филе палтуса с морковью, кабачком и брокколи.
- Белковый паровой омлет, ланч – яблочное пюре. Обед состоит из овощного супа-пюре и тефтелей. Днем можно сделать суфле из творога, а на ужин – отварную рыбу с гречневой кашей.
Это примерное меню поможет больному разнообразить свой рацион, получать с пищей все необходимые питательные вещества и витамины, не нагружая при этом поджелудочную железу.
Еще больше рекомендаций по питанию при панкреатите смотрите в видео
Примерный рацион питания при гастрите
Завтрак 7.00
- Омлет
из 2-3-х яиц с овощами - Овсяная
каша на миндальном молоке с бананом и орешками - Каша
гречневая (+5г сливочного масла) с паровой котлетой из индейки, овощным салатом с оливковым маслом - Дикий
рис отварной (+5г сливочного масла) с отварным куриным филе, овощным салатом с
льняным маслом - Киноа
отварная с овощами , (+5г сливочного масла), кролик тушеный
Перекус 10.00
- Печеное
яблоко с грецкими орехами - Печеная
груша с миндалем
Обед 13.00
- Суп-пюре
из тыквы, отварное филе индейки - Каша
из булгура (+5г кокосового масла), телятина тушеная, свекла отварная - Гречневая
каша (+5г кокосового масла), жирная рыба запеченная, икра из кабачков - Картофельное
пюре на молоке и с маслом, паровая котлета из курицы, овощное рагу с тыквой и
овощами - Суп картофельный с крупой на курином бульоне, рисовый
хлебец, отварная курица
Перекус 16.00
- Миндальное
молоко - Натуральный
йогурт - Творожная
запеканка - Паровые
сырники - Кефир
1%
Ужин 19.00
- Рыба
нежирная на пару с тушеными овощами - Рыбная
котлета паровая с овощной запеканкой - Кролик
тушеный с овощным рагу - Салат
из авокадо и пекинской капусты, огурца и морепродуктовф - Рис
с морепродуктами и запеченными овощами
Меню на время обострения гастрита
В период обострения гастрита перечень допустимых продуктов достаточно ограничен. Нередко ото дня ко дню меню повторяется, но можно пофантазировать и приготовить другие, но аналогичные по свойствам блюда. Предлагаем пример меню на разных этапах обострения, например, гиперацидного гастрита:
- в первую неделю обострения:
- 2 яйца всмятку, стакан молока;
- фруктовое желе, стакан молока;
- протертый рисовый суп, суфле из телятины, кисель из абрикосов;
- ½ стакана отвара шиповника, стакан молока;
- 1 яйцо всмятку, манная каша-размазня со сливочным маслом;
- стакан молока перед сном;
-
на второй неделе обострения:
- протертая гречневая каша, рыбные фрикадельки на пару, стакан молока;
- кисель из ягод малины;
- протертый вермишелевый суп на молоке, паровая мясная котлета с картофельным пюре с добавлением сливочного масла, желе из фруктов, белые сухарики;
- отвар шиповника с медом;
- мясное суфле, кисель из фруктов, белые сухарики;
- стакан молока перед сном;
- при стихающем обострении гастрита:
- яйцо всмятку, манная каша на молоке со сливочным маслом;
- протертый творог с добавлением сметаны;
- картофельный суп с сухариками, запеченное куриное филе под белым соусом, морковное пюре, чай с молоком;
- отвар шиповника, фруктовое желе;
- рыбная котлета с вермишелью, компот из сухофруктов, сухарики;
- стакан молока.
Примерное меню при хроническом гастрите
| Время принятия пищи | Блюдо |
| 07:00 | Рисовая каша, яйцо всмятку, компот |
| 09:00 | Печеное яблоко |
| 12:00 | Суп на молоке с перловкой, отварное куриное филе, вермишель, жидкий чай |
| 15:00 | Отвар шиповника, галетное печенье |
| 18:00 | Суфле из минтая, тыква с морковью на пару, кисель |
| 21:00 | Подогретое молоко |
| Время принятия пищи | Блюдо |
| 07:30 | Паровой омлет, мюсли, жидкий чай |
| 10:30 | Свежий творог |
| 13:30 | Протертый овощной суп-пюре, макароны с сыром, хек на пару, компот |
| 16:30 | Печеная тыква с медом |
| 18:30 | Вареники с индейкой, отвар боярышника |
| 21:00 | Стакан домашнего йогурта |
| Время принятия пищи | Блюдо |
| 07:30 | Тыквенная запеканка, кисель |
| 10:30 | Домашние сладкие сухари, банан |
| 13:30 | Молочный суп с макаронными изделиями, отварной кролик, пшеничная каша, компот |
| 16:30 | Запеченный сырник, некрепкий чай |
| 18:30 | Отварной картофель с треской на пару, свежевыжатый разбавленный сок |
| 21:00 | Стакан теплого молока |
Необходимость соблюдения диеты
Ни одно лекарство не способно полностью излечить острый гастрит или привести к стойкой ремиссии при наличии хронического гастрита.
Все рекламируемые препараты, доступные каждому человеку, без рецептов продаются в аптеках. Но они лишь устраняют (временно) неприятные симптомы (изжогу, боль, отрыжку).
Соблюдение диеты при гастрите не только облегчает жизнь больному, но и дисциплинирует человека.
Лечебный стол при гастрите – это полноценная и здоровая пища, это нормализация образа жизни, отказ от вредных привычек и некачественных продуктов. Кроме того, диета при гастрите помогает нормализовать вес (похудевшим поправиться, а людям с избыточной массой тела похудеть), так как своевременное и полноценное питание не только нормализует работу желудочно-кишечного тракта, но и все обменные процессы, а, следовательно, укрепляет иммунитет.
Диетические столы при гастрите
Кроме того, существуют лечебные столы при нестойком выздоровлении или при гастрите с пониженной кислотностью.
№1 — при хронической форме заболевания
- потребляемые продукты проходят тепловую обработку;
- пища принимается в виде пюре, суфле, биточков или в жидкой форме;
- используется дробное питание с перерывами в 2-3 часа.
Особенности лечебной диеты №1.
- Супы. Овощные, молочные из проваренных круп, густые, в виде пюре.
- Каши. Из овсянки, риса, манки.
- Вареные макароны.
- Овощи. Продукты вареные или приготовленные на пару.
- Мясо, субпродукты, рыба. Говядина, телятина, индейка, курица, печень. Треска, окунь, щука, минтай, хек, кефаль на пару или в запеченном виде.
- Яйца всмятку, омлет.
- Сладкие протертые фрукты и ягоды.
- Молоко, сливки, кефир, простокваша, творог.
- Десерты. Кисель, желе из фруктов, мед, некислое варенье.
- Хлебобулочные изделия. Сухое печенье, несдобные булки, подсушенный хлеб.
- Напитки. Некрепкие чай, какао, компот; свежевыжатый сок.
- жирное мясо, рыбу;
- некоторые виды овощей (белокочанную капусту, репу, брюкву и т.д.);
- соленья, маринады;
- свежие хлебобулочные изделия;
- соленые сыры;
- острые, пряные соусы;
- напитки с газами.
№1а — при острой форме
- Слизистые супы. Для их приготовления разрешено использовать крупы, молоко, сливочное масло.
- Слизистые каши на молоке.
- Нежирные мясо и рыбу, прокрученные без кожи, жира, сухожилий.
- Яйца всмятку, омлет на пару.
- Печеные сладкие фрукты, желе, кисели.
- Сливочное и растительное масла.
- Напитки: отвары, компоты, слабые чай, кофе, какао.
Диета №1a назначается при остром и хроническом гастрите.
- любые бульоны;
- маринады, квашеные продукты;
- овощи, зелень;
- мучные изделия,
- жирные мясо и рыба;
- соусы, приправы;
- газированные напитки, алкоголь.
№1б — при нестойком выздоровлении
- Супы. Слизистые и протертые с крупой, мясным пюре, сливочным маслом, овощами.
- Высушенный хлеб из муки высшего сорта.
- Нежирные мясо, рыба, птица.
- Крупы. Ячневая, перловая каши.
- Овощные блюда. Паровые суфле, баночное детское питание.
- Яйца всмятку, паровой омлет.
- Молоко, творог, сливочное и растительное масла.
- Напитки: молочные и ягодные кисели, слабо заваренный чай, морковный сок.
Общая характеристика лечебной диеты №1б.
- любых бульонов;
- жирных, жареных блюд, грибов;
- сырых ягод;
- кисломолочных продуктов, сыра, сметаны;
- кетчупа, майонеза, уксуса;
- газированных и спиртных напитков.
№2 — гастрит со сниженной кислотностью
- Основа рациона — супы. Все его составляющие должны быть хорошо разварены.
- Разная кулинарная обработка продуктов, даже жарка (не в панировке).
- Использование мелко рубленной, протертой нежирной пищи.
- Супы на мясном бульоне, овощные отвары.
- Нежирные мясо, рыба, птица, молочные сосиски, морепродукты.
- Гарниры. Каши, макароны со сливочным маслом.
- Овощные салаты, зелень.
- Яйца (вареные всмятку или жареные).
- Молочные продукты.
- Фрукты и ягоды в протертом виде. Арбузы без дополнительной обработки. Цитрусовые в виде джема.
- Мед, мармелад, пастила.
Диета №2 разработана для больных, страдающих гастритом с пониженной кислотностью.
- свежий хлеб;
- молочные супы;
- бобовые;
- грибы;
- мороженое, торты, пирожные с кремом;
- приправы;
- алкоголь, газированную воду.
Рецепты блюд
Тилапия с картофелем
- филе рыбы — 5 шт.;
- картофель — 5 шт.;
- морковь — 1 шт.;
- куриное яйцо — 1 шт.;
- сметана — 1 ст.л.;
- твердый сыр — 60 г;
- оливковое масло — 1 ст.л.;
- соль — небольшое количество.
Кнели из хека
- филе рыбы — 350 г;
- куриное яйцо — 1 шт.;
- молоко — 0,5 ст.;
- мука пшеничная — 2 ч.л.;
- сливочное масло — 2 ч.л.;
- соль — небольшое количество.
Кнели из хека входят в состав диеты при гастрите.
Слизистый суп с овощами
- постная говядина — 200 г;
- вода — 2 л;
- корень петрушки — 50 г;
- морковь — 1 шт.;
- отварной рис — 0,5 ст.;
- сливочное масло — 0,5 ч.л.;
- соль — небольшое количество.
Меню при гастрите включает в себя слизистый суп с овощами.
Как лечить панкреатит
При появлении приступа панкреатита нужно обратиться за помощью к
квалифицированному врачу-гастроэнтерологу. Он проведет комплексную диагностику, определит характер заболевания и назначит эффективный план терапии с учетом особенностей организма. Самолечение при болях в животе или других нарушениях пищеварительной системы категорически противопоказано, поскольку панкреатит имеет схожую симптоматику с другими заболеваниями ЖКТ.
Медикаментозное лечение
В большинстве случаев специалист назначает фармакологическую терапию, нацеленную на снятие боли и восстановление функций поджелудочной железы. Виды консервативных методов:
- Устранение болевого синдрома. Для купирования панкреатической боли используются анальгетики, для профилактики боли в поджелудочной назначаются антиоксиданты. При развитии болезни из-за инфекции потребуется антибактериальная терапия;
- Ферментная терапия. Этот метод незаменим при недостаточности внешнесекреторной функции ПЗ. Он применяется для разгрузки и восстановления пищеварительной функции органа, чтобы обеспечить хорошую усвояемость пищи. Среди тех, кто вылечил панкреатит, отзывы положительные о таблетках с содержанием панкреатических ферментов. В сложных случаях могут использоваться лекарства для подавления желудочной секреции;
- Лечение панкреатического диабета. При эндокринной недостаточности врач-гастроэнтеролог назначает диету с дробным питанием как при сахарном диабете I типа и контролирует уровень глюкозы. Если этот метод не дает результата, больному назначается инсулин.
Хирургическая терапия
Оперативное вмешательство потребуется при обострении панкреатита спустя 3 месяца после начала консервативного лечения или подозрении на рак поджелудочной железы.
В соответствии с медицинскими протоколами, хирургическое лечение панкреатита может быть двух типов:
- 1. Прямое. Операции проводятся для удаления камней, дренажа кист или резекции ПЖ.
- 2. Непрямое. К этому лечению относятся операции на ЖКТ и желчных путях.
Хирургическое лечение особенно показано при сложной форме болезни, образовании кисты и острых болях, которые не исчезли после медикаментозного лечения.
Диета при панкреатите
При любой форме и методе лечения, врач-гастроэнтеролог составляет индивидуальную диету. Согласно режиму правильного питания, из рациона нужно исключить следующие продукты питания:
- Копченое и жареное мясо;
- Острая пища;
- Соленые продукты;
- Какао, кофе и крепкий чай;
- Сладкая газированная вода;
- Хлебобулочные изделия;
- Грибы.
Во время диеты пациентам показано 5-разовое дробное питание и употребление полезных минеральных вод.
Пациентам рекомендовано употребление пищи с высоким содержанием белков и углеводов, если после них не обостряются симптомы.
При обострении болезни придется поголодать в течение 3-5 дней для снижения секреции ПЖ.
Если Вы проходите лечение от панкреатита и у Вас болит поджелудочная железа, немедленно обращайтесь к врачу-гастроэнтерологу. Он назначит дополнительные исследования и скорректирует план терапии с учетом текущего состояния организма.
Какой режим питания при гастрите?
- Питание
5 раз в день. Три основных приема пищи и два перекуса. - Способы
приготовления еды – варка, тушение, на пару, запекать в рукаве, су-вид. Нельзя
запекать до румяной корочки. Жарить на антипригарной сковороде или пергаменте
для выпечки. - Приготовление
еды на огне и гриль – нездоровые
способы. - Воду
пить за 30 минут до приема пищи или через 40 минут после. - Орехи
(кроме кедровых и фисташек) перед
употреблением замачивать в воде минимум на три часа, можно и на ночь, потом
просушить и можно употреблять. - Жирную
рыбу включать в рацион 1-2 раза в неделю. - Яйца
можно включать в рацион 3 -4 раза в неделю. - 80%
овощей при гастрите с повышенной кислотностью должны быть в рационе после тепловой обработки.
При гастрите с пониженной кислотностью 50% сырых овощей и 50% — овощей после
тепловой обработки. - Первые
блюда готовятся на втором-третьем бульоне.
Нужно ли бояться Helicobacter pylori
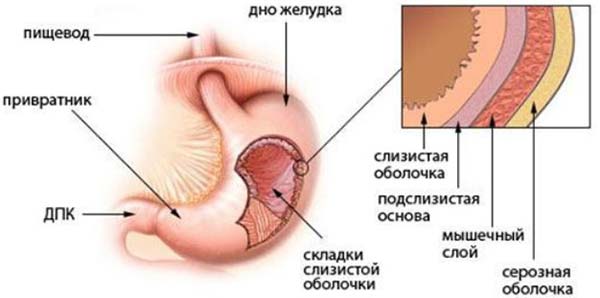
Бактерия Helicobacter pylori (хеликобактер) способна расщеплять слизь, обнажая стенку желудка. Ее «цель» — добраться к последней и спровоцировать постоянное воспаление или язву, а затем вызвать предраковое состояние — метаплазию. Интересно, что хеликобактер есть у большинства людей (например в России — у 80 % населения) — и это продолжается уже больше пятидесяти тысяч лет.
На вопрос «почему человечество до сих пор не вымерло от рака желудка?» ответ простой: у большинства носителей инфекции воспаление все-таки не развивается. Это происходит благодаря тому, что иммунная система и хеликобактер достигают «вооруженного нейтралитета»: бактерии сложно взаимодействуют с иммунитетом человека и побеждают лишь иногда. Однако риск все равно остается — а облегчить микроорганизмам доступ к желудку несложно, если часто пьешь обезболивающие или злоупотребляешь алкоголем.
Всего несколько лет назад считалось, что выявлять и уничтожать хеликобактер нужно только в отдельных случаях. Сегодня это показано почти всем взрослым пациентам: эксперты уверены, что бактерия — главный провокатор рака желудка. Согласно рекомендациям Киотского глобального соглашения по Helicobacter pylori-ассоциированному гастриту, обследоваться и лечиться необходимо с двенадцати лет. Европейские консенсусные рекомендации немного отличаются: избавляться от хеликобактера следует всем, кто живет в странах высокого риска по раку желудка (в частности в России и Японии), пациентам, у которых есть плохая наследственность, гастрит, язвенная болезнь, любые «желудочные» жалобы, железодефицит, дефицит витамина В12, а также тем, кто принимает обезболивающие и противосвертывающие препараты.
Алексей Парамонов обращает внимание, что ущерб, наносимый хеликобактером, у разных людей разный, но риск развития злокачественной опухоли желудка повышен у каждого носителя
По словам врача, особенно важно устранить бактерию тем, кто вынужден долго принимать противокислотные средства (омепразол, лансопразол, эзомепразол). Эти препараты способствуют развитию атрофии слизистой желудка — а это первый шаг к раку, если микробы не уничтожены
Но есть и хорошая новость: своевременные методы борьбы с этими бактериями позволяют слизистой полностью восстановиться.
Эти препараты способствуют развитию атрофии слизистой желудка — а это первый шаг к раку, если микробы не уничтожены. Но есть и хорошая новость: своевременные методы борьбы с этими бактериями позволяют слизистой полностью восстановиться.
«Жесткая диета №1» как первый шаг к здоровью.
Именно для тех, кому, к сожалению, пришлось столкнуться с проблемами желудка, разработана специальная диета, которая содержит вкусные, полезные и питательные блюда, несмотря на свое противоречивое название. Ее назначают при язве желудка и при реабилитации после лечения острого гастрита. Но даже если таких глобальных проблем не возникло, такая диета наоборот поможет пищеварению и станет основой здорового питания во избежание дальнейших заболеваний.
Рекомендации специалистов:
- Основное правило, которого стоит придерживаться в этой диете, основано на том, что все блюда необходимо варить или готовить на пару.
- Далее следует убрать из рациона предельно холодные и горячие блюда, которые своей температурой разрушают хрупкие стенки желудка, еда должна быть теплой.
- Также стоит ограничить потребление соли, ведь ее употребление свыше 5 г в день ведет к риску размножения бактерий, способных вызвать рак желудка.
- Так называемое дробное питание при такой диете предполагает 5-6 разовый прием пищи в небольших количествах, суммарно составляющих 2800-3000 ккал. в день.
- В рамках диеты неограниченное разнообразие полезных супов, которые можно приготовить на овощном бульоне, добавив вермишель или рис. В качестве заправки рекомендуется использовать сливки.
- Вместо обычного хлеба лучше использовать либо подсушенный, либо сухари, которые можно добавлять непосредственно в готовый суп.
- Говоря о мясе, стоит упомянуть нежирное и постное мясо, как курица или кролик, которые также нужно готовить на пару. То же касается и рыбы, но только два-три раза в неделю.
Не стоит забывать о том, что молоко оказывает целительное действие на желудок, обволакивая и защищая его, именно поэтому в такой диете необходимо потреблять молочные продукты.
Диета при обострении эрозивного гастрита: примерное меню
Ниже представлено приблизительное меню на 7 дней, сформированное из продуктов, которые можно есть пациентам с эрозиями ЖКТ.
День первый:
- 8.00: одно отварное яйцо, кусочек хлеба из белой муки, 150 г обезжиренного творога, слабо заваренный чай без добавления сахара.
- 12.00: 100 грамм натурального несладкого йогурта.
- 15.00: легкий вегетарианский бульон. Напиток — кисель.
- 17.00: немного печенья, 200 г кисломолочного напитка (например, простокваша).
- 19.00: 120 г паровых тефтель, небольшая порция отваренных макарон, слабо заваренный чай.
День второй:
- 8.00: порция овсянки на воде, сдобренная сливочным маслом. Напиток — несладкий чай.
- 12.00: печенье + молоко (1 стакан).
- 15.00: пюрированный вегетарианский суп, 80 г вареного куриного филе.
- 17.00: один небольшой спелый банан (если идет период ремиссии).
- 19.00: порция гречневой каши, 100 г постной ветчины или отварного мяса, 1 стакан киселя.
День третий:
- 8.00: 150 г обезжиренного творожка, сдобренного 1 ст. ложкой сметаны. Напиток — какао или несладкий чай.
- 12.00: 100 грамм натурального йогурта без добавок.
- 15.00: суп с фрикадельками, кусочек хлеба из белой муки. Напиток — из шиповника.
- 17.00: одно запечённое яблоко сладкого сорта.
- 19.00: 120 г вареной говядины с овощным гарниром.
День четвертый:
- 8.00: порция овсянки + чай.
- 12.00: 150 грамм желе.
- 15.00: отварной картофель (пюре), 100 г постной ветчины, напиток из плодов шиповника.
- 17.00: 150 г рисового пудинга.
- 19.00: кусочек вареной рыбы с гарниром из гречки + чай.
День пятый:
- 8.00: омлет из двух яиц. Напиток — чай.
- 12.00: печенье (галеты) + нежирное молоко.
- 15.00: вегетарианский бульон и кисель.
- 17.00: сухарики из черствого хлеба + 1 стакан некрепкого чая.
- 19.00: сырники + 1 стакан напитка из плодов шиповника.
День шестой:
- 8.00: 150 грамм обезжиренного творога + стакан какао / некрепкого чая.
- 12.00: порция натурального йогурта.
- 15.00: отварной картофель (пюре), 100г постной ветчины, напиток из плодов шиповника.
- 17.00: печенье + кисломолочный напиток.
- 19.00: тефтели с гарниром из макарон, стакан чая.
День седьмой:
- 8.00: овсянка + некрепкий чай.
- 12.00: сухарик и порция молока.
- 15.00: овощной суп с фрикадельками + кусок хлеба с маслом.
- 17.00: запечённое в духовке сладкое яблоко.
- 19.00: вареная рыба, гречка, отвар шиповника.
Соблюдение перечисленных выше правил вкупе с правильно подобранным лечением позволит быстро улучшить самочувствие и снять болевой синдром.
Коротко о диете
Причина проблем с пищеварением иногда остается для нас загадкой. Мы о них и не подозреваем, пока не появятся явные симптомы, меняющие качество нашей жизни. Факторы риска повышенной кислотности:
- редкие или несистематические приемы пищи
- перекусы неподходящими продуктами
- излишний прием пищи (большие порции)
- еда «на ходу»
- фаст-фуд (Макдональдс и пр.)
- полуфабрикаты
Крепкие наваристые бульоны (даже грибные) при диете людям с повышенной кислотностью противопоказаны. Хотя некоторые горе-специалисты советуют «горяченькое». Если состояние обострилось (симптомы усугубились), замените рассольники и борщи на кремы-супы и супчики слизистой структуры, для приготовления которых берут такие крупы как рис или овсянка.
Для готовки еды предпочитайте овощи с минимальным содержанием клетчатки:
- морковь
- картошка
- тыква
Не рекомендуются такие овощи:
- щавель
- редис
- белокачанная капуста
- редис
- имбирь
Фрукты при повышенной кислотности допустимы, но они должны быть больше сладкими, чем кислыми. При обострении симптоматики нельзя кушать сырые фрукты, их запекают или отваривают, в интернете есть рецепты даже фруктовых супов, которые подойдут людям с повышенной кислотностью. Можно пюрировать фрукты или делать из них суфле.
Мясо в диете при повышенной кислотности можно, но только не жирные сорта. Мясо можно приготовить такими способами:
- варение на пару (или в пароварке)
- тушение
- отваривание
Ни в коем случаев при проблемах с кислотностью нельзя кушать жирное мясо (например, жирные части свинины и кролика). Нельзя использовать такой способ обработки мяса как жарка. Жирные блюда вредны тем, что такая еда долгое время находится в ЖКТ, что может ухудшить состояние человека с повышенной кислотностью. Жир мы получаем также из масла (подсолнечного и сливочного), майонеза, различных орехов, сливок, арахисового масла, картофельных чипсов и т.п.
Разрешенные продукты
- овощные бульоны и супы (в первые блюда можно добавлять разваренные крупы, тонкую лапшу, протертое мясо);
- филе нежирных сортов рыбы (как морской, так и речной);
- диетическое мясо (индейка, куриное филе, крольчатина, говядина);
- разваренные крупы и каши (белый рис, овсяные хлопья, гречка);
- овощи в отварном виде (картофель, свекла, морковь, цветная капуста, кабачки, тыква);
- сухое печенье, сухари (в небольших количествах);
- некислые молочные продукты (молоко, греческий йогурт, нежирный творог);
- ягоды и фрукты в запеченном виде, а также в форме пюре, муссов, киселей;
- некоторые сладости, включая пастилу, варенье, зефир;
- куриные яйца в виде парового омлета;
- негазированные напитки, включая фруктовые компоты, отвар из ягод шиповника, чай с молоком.
Рекомендованный рацион при гастрите.
Симптомы
Симптомы гастрита разнообразны, их выраженность зависит от формы и характера течения заболевания. Для хронического течения характерна периодическая боль в желудке, изжога. Период обострения сменяется длительной и кратковременной ремиссией, когда человека не беспокоит дискомфорт в желудке, и он не спешит обращаться к врачу.
Первые признаки гастрита
Зачастую первые признаки воспаления слизистой оболочки желудка не вызывают у человека особых опасений, и он может списать их на некачественную пищу или общее переутомление.
Важно! Прием обезболивающих препаратов при приступах гастрита только на короткое время улучшит состояние. Длительное использование анальгетиков приведет к усилению воспаления и быстрому распространению патологического процесса
На какие симптомы следует обратить внимание в первую очередь:
- Чувство тяжести в верхней части живота через 20-30 минут после любого приема пищи.
- Изжога — жжение под грудиной, поднимающееся к глотке. Изжога характерна для гастрита с повышенной кислотностью желудка.
- Тошнота сразу после еды или при большом перерыве между приемами пищи. Состояние может сопровождаться приступами рвоты с остатками еды.
- Металлический привкус во рту, отрыжка с неприятным запахом.
- Белый налёт на языке.
- Ухудшение аппетита.
- Тянущая боль в области пупка, отдающая в спину. Это может быть сигналом о проблемах с поджелудочной железой.
В периоды обострений возможно повышение температуры до субфебрильных значений (37,2 — 37,5), общая слабость, озноб, головокружение.
Симптомы могут проявляться комплексно или по отдельности, но каждый из них — повод для обращения к врачу-гастроэнтерологу.
Важно! Широко известные средства от изжоги и боли в желудке, могут нанести непоправимый вред здоровью и дать противоположный результат. Существуют и неспецифические признаки гастрита, которые также требуют внимательного отношения
К этим симптомам относятся: трещины в уголках губ, повышенная потливость, ломкость ногтей, секущиеся волосы, излишняя сухость кожи
Существуют и неспецифические признаки гастрита, которые также требуют внимательного отношения. К этим симптомам относятся: трещины в уголках губ, повышенная потливость, ломкость ногтей, секущиеся волосы, излишняя сухость кожи.
Более поздние признаки
Если игнорировать первые симптомы болезни и не лечить ее на начальной стадии, гастрит переходит в более тяжелые формы. Значительное поражение слизистой оболочки желудка сопровождается симптомами, требующими экстренной медицинской помощи:
- постоянная острая боль в желудке, жжение в верхней части живота, отдающая в другие органы;
- рвота с примесью гноя или крови — признак избыточного выделения кислоты и тяжелого изъязвления слизистой;
- стул черного цвета из-за желудочно-кишечного кровотечения;
- рвота, похожая по цвету на кофейную гущу — признак разрушения слизистой и кровотечения.
Потеря времени при обращении за экстренной помощью грозит серьезными осложнениями, вплоть до летального исхода.
Рецепты диеты при повышенной кислотности
Овсяные кексы
Для приготовления нужно:
- овсяные хлопья — 200 грамм
- сахар — 60 грамм
- молоко — 230 мл
- растительное масло — 2 столовые ложки
- разрыхлитель
- горсть изюма без косточек
- яйцо — 1 шт
- щепотка соли
Шаг 1. Смешать хлопья с молоком, вмешать туда яйцо и сахар. Затем добавить соль и масло.
Шаг 2. Вымесить полученную массу, отставить на десять минут.
Шаг 3. Всыпать в массу запаренный изюм и разрыхлитель.
Шаг 4. Взять формочки для кексов и равномерно распределить по ним тесто (заполнена должна быть не вся форма, а чуть больше половины ее уровня).
Шаг 5. Поставить в духовку, разогретую до 180°C и выпекать 40 минут. Время может отличаться в зависимости от размера ваших формочек и особенностей духового шкафа.
Котлеты на пару
Для приготовления нужно:
- телятина — 1 кг
- молоко — 100 мл
- яйцо — 3 шт
- хлеб — 150-200 грамм
- луковица — 2 шт
- вода — 100 мл
- сливочное масло — 50 грамм
- соль по вкусу
Шаг 1. Очистить мясо от жировой прослойки и пленок, нарезать на кусочке и пропустить 2 раза через мясорубку.
Шаг 2. В ту же массу перемолоть лук. Вымочить хлеб в молоке, также пропустить его через мясорубку.
Шаг 3. Растопить масло.
Шаг 4. Взбить яйца, пока не появится пена.
Шаг 5. В фарш примешать соль, влить яйца и масло, далее влить воду.
Шаг 6. Из фарша сформировать котлетки и заложить в пароварку. Время приготовления примерно 40 минут. Котлеты лучше переворачивать один раз в 6-8 минут.
Шаг 7. Подаем с гарниром: овощи, картофель, каши из круп.