Бочкообразная грудная клетка: причины у ребенка и взрослого
Содержание:
- Диагностика
- Как ЛФК влияет на процесс выздоровления?
- Для некоторых взрослых пациентов требуется проводить операцию по Равичу в следующих случаях:
- Нехирургические методы лечения впалой грудной клетки
- Мое животное не ест после операции. Что можно сделать?
- Бочкообразная грудная клетка: причины и лечение
- Причины
- Психогенная одышка – откуда берется
- Классификация
- Симптомы
- Лечение межреберной невралгии
- Консервативная терапия
- Абсцесс
- Особенности болезни
- Признаки рака груди у женщин
- Клинические проявления грудного кифоза
- Наши врачи
- Диагностика заболевания
- Лечение
- Какие пластины вы используете?
Диагностика
Постановка диагноза воронкообразной грудной клетки – начальный этап диагностики, не составляющий трудностей: обычный визуальный осмотр пациента поможет вынести врачебный вердикт. Более важными и сложными являются:
- оценка компенсаторных возможностей организма и его общего состояния;
- выявление осложнений – в частности, со стороны жизненно важных органов (сердца и легких);
- анализ прогрессирования патологии;
- прогноз для здоровья и жизни такого больного.
Поэтому обследование пациента травматологи и ортопеды проводят с привлечением консультативной помощи смежных специалистов – торакального хирурга, сосудистого хирурга, кардиолога, пульмонолога, невропатолога. При этом осматривают не только место деформации, но и позвоночник.
Физикальное обследование включает осмотр и пальпацию (прощупывание) грудной клетки. При этом определяют симметричность, форму, тип и степень деформации, стадию патологии и возможные проявления других (сопутствующих) врожденных пороков развития. Для оценки характера и степени нарушения при воронкообразной грудной клетке используются:
- торакометрия – измерение параметров грудной клетки (высоты, окружности, ширины межреберных промежутков и так далее);
- специальные индексы.
Для определения последних учитываются:
- выраженность (объем) впадины в области грудины;
- эластичность (податливость) грудной клетки;
- ее способность к экскурсии (поступательным движениям при выполнении вдоха и выдоха);
- ширина грудной клетки
и ряд других показателей.
При помощи измерения пульса, артериального и венозного давления оценивается гемодинамика (ток крови) – при данной патологии наблюдаются:
- стойкая тахикардия – учащение пульса (сердцебиения);
- повышение венозного и артериального давления.
Инструментальные методы исследования, которые привлекаются в диагностике воронкообразной грудной клетки, следующие:
- рентгенография грудной клетки в двух проекциях – поможет проанализировать анатомические особенности костного остова грудной клетки. Также метод позволит оценить расположение сердца и легких;
- компьютерная томография (КТ) – компьютерные срезы позволят получит больше информации про патологические изменения в структурах грудной клетки, вызванные ее деформацией;
- магнитно-резонансная томография (МРТ) – ее цели и задачи практически те же, что и цели и задачи КТ;
- электрокардиография (ЭКГ) – с ее помощью можно выявить смещение электрической оси сердца, а также снижение амплитуды зубцов, которое свидетельствует о нарушении функций миокарда;
- эхокардиография – у ряда больных нередко обнаруживается пролапс митрального клапана. Это несостоятельность и «проваливание» клапана, который отделяет левое предсердие от левого желудочка и в норме не позволяет крови возвращаться против своего тока, в полость левого предсердия во время сокращения левого желудочка;
- спирометрия – измерение различных объективных показателей внешнего дыхания, которое проводится с помощью прибора спирометра. Больной держит во рту мундштук спирометра, ему закрывают нос специальным зажимом и предлагают выполнить ряд дыхательных проб (подышать с разной интенсивностью, частотой и так далее).
Спирометрия является очень важным методом исследования дыхания, который помогает полноценно проанализировать дыхательную функцию. При проведении данного метода определяются такие параметры, как:
- дыхательный объем легких;
- минутный объем дыхания;
- резервные объемы вдоха и выдоха;
- емкость вдоха;
- жизненная емкость легких;
- форсированная жизненная емкости легких;
- максимальная вентиляция легких.
Нарушение двух и более параметров свидетельствует о влиянии деформации грудной клетки на дыхательную функцию.
Из лабораторных методов информативным в диагностике описываемой патологии является определение газового состава крови – при этом выявляются уменьшение количества кислорода и повышение уровня углекислого газа, которые свидетельствуют о нарушенном газообмене в частности и ухудшении дыхательной функции в целом.
Все перечисленные исследования необходимо повторять в динамике – как правило, с возрастом нарушения со стороны органов грудной клетки, возникшие из-за воронкообразной деформации, прогрессируют.
Дифференциальная диагностика не проводится. Грудная клетка имеет характерный вид, поэтому дифференциальная диагностика не требуется.
Как ЛФК влияет на процесс выздоровления?
Специальные упражнения при воронкообразной груди будут незаменимы при восстановлении грудной клетки в нормальное состояние. Будь то приобретенная или не запущенной форме. Выполняемые упражнения сконцентрированы непосредственно на пораженный участок.
Тем не менее, при серьезных запущенных формах заболевания используется исключительно оперативный метод лечения с фиксацией положения грудной клетки. При этом в восстановительный метод также включены лечебные упражнения.
Лечебная физкультура со специальным комплексом упражнений позволяет вытянуть (растянуть) вдавленную грудную клетку в нормальное состояние. Кроме того, она поможет укрепить мышечный каркас, восстановить и усилить позвоночник.
Точно так же, ЛФК, лечебные упражнения при воронкообразной груди, помогают органам сердца и легких правильно функционировать. Кроме того, в комплекс упражнений включена дыхательная гимнастика, которая предназначена для нормализации дыхания.
Для некоторых взрослых пациентов требуется проводить операцию по Равичу в следующих случаях:
- Когда пациент возрастной и грудина очень жесткая
- Когда имеется асимметричность с одновременным присутствием Pectus Carinatum (килевидной деформации) и Pectus Excavatum (воронкообразной деформции). Хирург выравнивает грудину путем отсоединения некоторых ребер и соединения их титановыми пластинами. Затем заново собранный каркас выгибает наверх за счет пластин Насса.
В мире пока еще много хирургов, которые рекомендуют операцию по Равичу в силу того, что они не владеют методом Насса. Но количество овладевающих данной методикой с каждым годом растет, хотя отработка навыков такой операции требует опыта на разновозрастных пациентах, а также специализированного персонала больницы для послеоперационного ухода за пациентом.
Операция по Нассу считается «методом №1» для коррекции вогнутой грудной клетки. Однако в руках опытных хирургов хорошие результаты дает также модифицированная операция по Равичу на взрослых пациентах.
Нехирургические методы лечения впалой грудной клетки
Мое животное не ест после операции. Что можно сделать?
Бочкообразная грудная клетка: причины и лечение
С медицинской точки зрения, бочкообразная грудная клетка — это состояние, при котором грудная клетка расширена как будто человек делает глубокий вдох. Человеку с бочкообразной грудной клеткой трудно нормально дышать. Бочкообразная грудная клетка может быть результатом артрита или серьезным заболеванием дыхательной системы, известной как хроническая обструктивная болезнь легких (ХОБЛ).
Бочкообразная грудная клетка не всегда требует лечения, но когда появляются проблемы с дыханием, то это состояние необходимо лечить.
К ХОБЛ относятся группа заболеваний дыхательных путей, таких как эмфизема и хронический бронхит. Это серьезное состояние, которое ухудшается с течением времени. ХОБЛ является третьей ведущей причиной смерти. Людям с ХОБЛ трудно дышать.
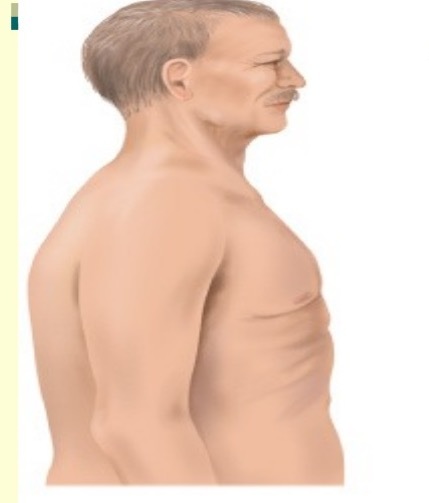
Причины ХОБЛ
- Это происходит потому, что заболевание влияет на легкие четырьмя различными способами:
- Различные области легких не способны расширяться и сжиматься;
- Стенки альвеол, где происходит обмен кислорода и углекислого газа, имеют повреждения;
- Дыхательные пути имеют отеки и раздражение;
- Слизь закупоривает дыхательные пути.
Если легкие не в состоянии нормально функционировать, человеку становится трудно перевести дыхание или глубоко дышать, и они не могут полностью выдохнуть. Легкие остаются частично расширенными, и грудная клетка также расширяется. Это состояние приводит к развитию бочкообразной грудной клетки, и, как правило, происходит на поздних стадиях ХОБЛ.
Симптомы эмфиземы, приводящие к бочкообразной грудной клетке
Эмфизема также может привести к формированию бочкообразной грудной клетке. Хронический кашель и одышка после физической нагрузке являются двумя наиболее распространенными признаками и симптомами эмфиземы.
- Другие симптомы включают в себя:
- Затрудненный вдох;
- Высокие уровни углекислого газа в крови;
- Тяжелая одышка.
На сегодняшний день лечения эмфиземы и ХОБЛ нет, но изменения образа жизни могут помочь больным. Им необходимо бросить курить, начать выполнять физические упражнения и здоровое питание, все это может помочь людям с заболеваниями дыхательной системы.
Артроз — причина бочкообразной грудной клетки
Артроз (остеоартрит) — это заболевание суставов, когда происходит изнашивание хряща. Заболевание развивается медленно, и чаще встречается у пожилых людей. Наиболее часто поражается позвоночник, суставы рук, бедра и колени.
Скованность и припухлость являются двумя наиболее распространенными симптомами остеоартроза. Бочкообразная грудь может развиваться если остеоартрит поражает ребра, которые прикрепляются к позвоночнику.
В этом случае ребра теряют свою мобильность.
Муковисцидоз — причина бочкообразной грудной клетки
У детей бочкообразная грудная клетка может быть симптомом муковисцидозома — генетическое заболевание, которое вызывает накопление слизи во всех органах. В 75% случаев диагноз ставиться в возрасте до 2-х лет. Слизь в легких может вызвать частые инфекции и повреждение легких и это может привести к формированию бочкообразной грудной клетки.
Дети с тяжелыми формами астмы также имеют связь между эмфизематозным легким и формированием бочкообразной грудной клетки.
Для пациентов с ХОБЛ или остеоартритом, а также для детей с муковисцидозом, развитие бочкообразной грудной является признаком того, что их состояние ухудшается.
Список используемой литературы:
-
- Gibson G. J. Pulmonary hyperinflation a clinical overview //European Respiratory Journal. – 1996. – Т. 9. – №. 12. – С. 2640-2649.
- McNicol K. N., Williams H. E., Gillam G. L. Chest deformity, residual airways obstruction and hyperinflation, and growth in children with asthma I: prevalence findings from an epidemiological study //Archives of disease in childhood. – 1970. – Т. 45. – №. 244. – С. 783-788.
- Thomas M., Decramer M., O’Donnell D. E. No room to breathe: the importance of lung hyperinflation in COPD //Primary Care Respiratory Journal. – 2013. – Т. 22. – С. 101-111.
Причины
Ямочка – основной симптом воспалительного рака. Это III или IV стадия редкой формы рака молочной железы, где нет конкретного образования или опухоли. В этом случае раковые клетки просто перекрывают лимфатический дренаж в ткани груди.
Обычно эта форма рака молочной железы встречается у женщин до 60 лет и имеет тенденцию развиваться в молочных протоках в груди.
Первыми признаками воспалительного рака молочной железы могут быть небольшая раздраженная шишка, как после укуса насекомого, зуд или сыпь.
В конце концов, симптомы прогрессируют и могут включать:
- Болезненность;
- Боль или жжение;
- Припухлость;
- Покраснение;
- Ямки кожи.
Могут наблюдаться изменения соска, такие как инверсия.
Ямки также могут быть симптомом жирового некроза, при котором в груди умирает жировая ткань. Хотя это не имеет ничего общего с раком молочной железы, при этом также появляются шишки и ямочки. Если жировой некроз образовался около поверхности груди, то ямочки довольно частое явление.
Для определения причин появления ямочек грудной ткани требуется обследование с врачом и биопсия груди.
По теме: Неодинаковая грудь. Что делать, если одна грудь больше другой?
К содержанию
Психогенная одышка – откуда берется
Одышка – это нарушение частоты, ритма и характера дыхания. Различают ее патологический и нервный тип.
При патологической одышке причина кроется в нарушении работы внутренних органов.
Психогенная или нервная одышка развивается, прежде всего, на фоне психических и нервных расстройств:
- острый или хронический стресс;
- психогении детства – возможно, в детском возрасте человек стал свидетелем возникновения приступа удушья по различным причинам. Например, картина утопления сопровождается судорожным заглатыванием ртом воздуха утопающим, характерным выражением лица;
- неврастения, невроз, истерия;
- депрессия;
- фобии, тревожные расстройства;
- нарушения работы вегетативной нервной системы – нейроциркуляторная дистония;
- расстройства сна.
Симптом проявляется затрудненным дыханием. Оно становится поверхностным, с осложненным коротким вдохом и продолжительным выдохом. Ускоряется его темп, и даже если человеку удается вдохнуть глубоко, это не приносит ему особого облегчения. Такую работу легких называют дыханием загнанной собаки.
После неконтролируемых ускоренных дыхательных движений следует пауза, а после нее возвращается судорожное дыхание. Все это вызывает у человека тревожность и страх приближающейся смерти. Нередко возникает приступ панической атаки.
Искажение дыхательного ритма вызывает гипервентиляцию легких и напряжение межреберных мышц. Из-за этого развиваются ложные признаки стенокардии, кардионевроза. Пациента сопровождает слабость и недомогание, повышенная потливость, головокружение, холодные конечности и судороги.
Естественно, подобные симптомы наталкивают на мысль о сердечном недуге, но дело все в нервном перенапряжении.
К другим признакам невротической одышки относят:
- ощущение сжатия в грудной клетке;
- чувство нехватки воздуха;
- контроль над процессом дыхания;
- ощущение кома в горле;
- приступы невротического кашля — он становится сухим и назойливым;
- нервная зевота;
- боль в межреберных промежутках;
- рефлекторные движения для раскрытия грудной клетки, которые должны помочь сделать вдох — размах руками, выравнивание плеч, но они не приносят результата;
- страх смерти.
Одышка на нервной почве ухудшает психическое состояние человека. Она способна вызвать депрессию, ипохондрию, расстройства настроения.
Классификация
Вогнутая грудная клетка бывает симметричной либо заметной только с одной стороны. Обычно диагностируются такие отклонения:
- воронкообразная грудь;
- расщелина грудины;
- килевидная грудь;
- синдром Поланда.
Чаще всего у детей диагностируется воронкообразная грудь. Она отмечается у 85-90% пациентов. Ее признаком является вмятина грудины, что приводит к уменьшению объема грудной полости. Впоследствии у больного смещается сердце и искривляется позвоночник.
Такая патология бывает не сильно выраженной, когда грудина вдавливается на глубину до 2 см. При этом положение сердца у больного не меняется. Если заметно вдавливание на 2-4 см, это приводит к смещению сердца на 3 см. Более глубокое западение является причиной смещения органа больше чем на 3 см.
Килевидная грудь называется еще голубиной или куриной. Ее характерный признак – присоединение ребер к грудине под углом 90 градусов. Это приводит к увеличению размера грудной клетки. По форме она напоминает киль. Такая патология вызывает проблемы с дыханием и работой сердечно-сосудистой системы. Диагностируется она чаще у мальчиков. По степени выпячивания груди она бывает:
- костального типа, когда деформация практически незаметна;
- манубриокостальная, когда рукоятка грудины выпячивается, а ее тело западает;
- корпокостального типа, признаком чего является выпячивание в нижней, а иногда и средней трети грудины.
Расщелина грудины является врожденным дефектом и появляется при неполном смыкании грудины при развитии эмбриона. Синдром Поланда также формируется при нарушении развития эмбриона. Такой диагноз ставится, если отсутствуют некоторые грудные мышцы или ребра.
Симптомы
Заподозрить врожденный дефект грудной клетки можно уже в родильном зале при осмотре новорожденного. В месте соединения грудины с ребрами отмечается незначительное западение костей. Со временем это углубление увеличивается.
ВДГК — врожденный порок, прогрессирующий по мере роста
Своего пика деформация достигает к 3-5 годам, когда становятся заметными другие сопутствующие изменения скелета:
- кифоз – искривление позвоночника в грудном отделе с изгибом назад и возможным образованием горба;
- кифосколиоз – добавляется искривление позвоночника справа налево;
- опущение плеч;
- выступание живота вперед;
- гипотрофия (недоразвитие) дыхательных мышц.
После 5-6 лет прогрессирование болезни замедляется, однако уже имеющиеся изменения не пропадают. Окончательно деформация формируется к подростковому возрасту.
Выделяют три степени тяжести заболевания:
- 1 степень – западение грудной клетки до 2 см;
- 2 степень – 2-4 см;
- 3 степень – более 4 см.
3 степени тяжести заболевания
В клинической практике также определяют различные типы ВДГК, что позволяет не просто выставить диагноз, но и определиться с дальнейшей тактикой лечения.
Лечение межреберной невралгии
Как лечить межреберную невралгию? Терапию проводят по двум направлениям:
- Нужно облегчить основной симптом болезни — боль в грудной клетке.
- Параллельно нужно выявить причину — заболевание, которое привело к сдавлению или раздражению нерва — и лечить его.
В острой стадии болезни врач назначает постельный режим, рекомендует спать на ровной и твердой постели. Для борьбы с болью применяют нестероидные противовоспалительные препараты, помогают различные мази. При сильных болевых ощущениях проводят новокаиновую блокаду: место, где находится пораженный нерв, обкалывают раствором анестетика. Также существуют специальные пластыри с анестетиками.
Назначают витамины для улучшения состояния нервной ткани, миорелаксанты для снятия мышечного спазма. Длительная боль приводит к тому, что человек становится чрезмерно возбудимым, нервным, в этом случае прописывают успокоительные средства.Помогают физиопроцедуры: соллюкс, электрофорез, УВЧ. Невролог может назначить сеансы массажа, иглоукалывания.
Можно ли справиться с болезнью самостоятельно? Безрецептурные обезболивающие препараты и народные средства помогают на какое-то время снять боль. Но для того чтобы назначить по-настоящему эффективное лечение межреберной невралгии справа или слева, нужно понимать, чем она вызвана. Неправильное самолечение может навредить.
Основной признак межреберной невралгии – боль. Она распространяется по ходу ребра, как бы опоясывает правую или левую половину грудной клетки, может быть острой, колющей, жгучей, либо тупой, ноющей. Болевые ощущения усиливаются во время вдоха, из-за этого человек не может глубоко дышать. Также к усилению приводят движения, смена положения тела, кашель, чихание.
Болезненные ощущения возникают, если надавить на определенные точки между двумя соседними ребрами по их ходу. Этот симптом проверяет невролог во время осмотра.
Другие возможные симптомы межреберной невралгии справа и слева (так же, как и боль, возникают в области пораженного нерва):
- подергивание мышц грудной клетки;
- усиленное потоотделение;
- покраснение или бледность кожи;
- онемение.
При межреберной невралгии слева человек может жаловаться, что у него болит сердце, желудок. Болевые ощущения могут отдавать под лопатку, в область ключицы.
Похожие боли в груди могут возникать при заболеваниях сердца, легких, плевры, позвоночника. Неправильно установленный диагноз и упущенное время способны приводить к серьезным последствиям.
Консервативная терапия
Обычно при данной патологии не назначают консервативную терапию, так как она не дает ожидаемый эффект.
Гимнастика и массаж оказывают стимулирующее воздействие на гипотоничные мышцы и уменьшают деформации костей.
Для маленького ребенка нужно подготовить стол для массажа и спортивный инвентарь: гимнастический мяч и коврик. Ребенку делают массаж грудной клетки и живота по 12 курсов.
Маленьким детям до года назначают общий массаж. Начинают лечение воронкообразной груди с массажа передней поверхности грудной клетки. Его выполняют в несколько этапов:
- поглаживание;
- растирание грудины и ребер;
- постукивание по передней поверхности грудной клетки ребенка подушечками пальцев.
Для восстановления правильного функционирования внутренних органов и правильного дыхания используются специальные упражнения.
Например, несколько раз выполняют движение на вдохе и возвращаются в исходное положение на выдохе.
Также выполняют упражнение, сидя на полу с расставленными в стороны ногами. Нужно при этом хорошо прогибать корпус и поднимать таз. Еще одно популярное упражнение для исправления деформации груди — «велосипед». Можно заниматься и с гимнастической палкой.
Абсцесс
Абсцессом называют скопление гноя в ограниченной полости (орган, ткани). Абсцесс груди чаще возникает у кормящих матерей, что связано со снижением защитного уровня организма, гормональным сбоем, чрезмерным выделением молока после родов, индивидуальными особенностями.
Причина. Абсцесс груди зачастую является следующей стадией инфекционного мастита, когда женщина не долечила заболевание. В случае развития абсцесса в груди формируется полость, заполненная гноем. Непосредственные виновники таких абсцессов – стафилококк и стрептококк, проникшие извне (например, при несоблюдении личной гигиены молодой матери). Они могут быть занесены и эндогенным путем, т.е. из другого органа.
Симптомы абсцесса груди. На стадии абсцесса грудь продолжает оставаться увеличенной, припухлой, горячей на ощупь. Пациентка может ощущать давление внутри груди, чувство распирания и боли при прикосновении. Внешне грудь покрасневшая, лоснящаяся, распухшая. На груди при прикосновении остаются вмятины.
Лечение заболевания зависит от стадии процесса. Практически всегда врачи прибегают к оперативному вмешательству, поскольку с помощью ультразвуковой диагностики можно оценить размер гнойной полости, выбрать наилучший доступ с минимальными послеоперационными осложнениями. Полость абсцесса дренируется, обрабатывается антисептиком, для оттока гноя в полости оставляется ватно-марлевый тампон. После того, как гной перестает выделяться, края раны ушивают. Рубец остается незначительный. В результате оперативного вмешательства и устранения абсцесса, грудь принимает нормальную форму, а впадины на груди больше не появляются.
К какому специалисту обращаться – хирург.
Особенности болезни
Воспалительный процесс, развивающийся в мышцах спины, который провоцирует нарушение их работы, сократительной способности, питания и кровотока – это миозит. Болезнь провоцирует множество факторов. Она может протекать среднетяжело и тяжело, иметь острую или хроническую форму.
Воспалиться могут такие мышцы:
- трапециевидные;
- задние зубчатые мышцы;
- мышца, которая отвечает за выпрямление позвоночника;
- ромбовидная;
- широчайшая.
Миозит может появиться самостоятельно, а может быть спровоцирован различными болезнями. Таким провокатором есть туберкулёз. Довольно часто миозит сопутствует системной красной волчанке и ревматоидному артриту. Самой тяжёлой формой миозита есть дерматомиозит, который также называется недугом Вагнера. При этой форме вместе с мышцами поражается кожный эпителий.
Наиболее распространён шейный миозит. К нему причисляют половину всех случаев миозита. Вторым по распространённости есть поражение поясницы
Важно, что заболевание никак не зависит от возраста. Оно может возникнуть практически у любого человека, но есть представители, которые входят в группу риска, о них будет сказано ниже
Причины возникновения
Причин, которые способны спровоцировать миозит, немало. Таковой может стать переохлаждение мышц. Специалисты считают, что главной причиной есть перенапряжение мышечного скелета. Его могут вызвать движения, повторяющиеся множество раз.
Часто данный недуг поражает людей определённой спецификации. К ним относятся водители, работники конвейерных предприятий, швеи и операторы пультового управления. В основе этиологии миозита, возникшего у этих людей, лежит не воспаление, а нарушение процесса микроциркуляции в мышцах. Сначала может появиться ощущение тяжести. Затем боли, а если не начать вовремя лечение, то мышцы вовсе атрофируются, и те, что на поверхности и те, что в глубине спины.
Также причинами считаются:
- Инфекционные болезни, паразитарные инфекции, влияние различных токсинов и всевозможные изменения обмена веществ. Например, миозит спины, а именно поясничного отдела позвоночника, может возникнуть из-за хронического бруцеллеза (зонная инфекция, передающаяся человеку от заражённых животных).
- Ещё постоянные стрессы могут сыграть определённую роль в развитии миозита. Если они ещё сопровождаются частыми мышечными судорогами и метеоусловия неблагоприятны в данный период жизни, то велика вероятность появления недуга.
- Считают, что воспаление может быть спровоцировано аутоиммунными реакциями нашего организма или аутоиммунными процессами в скелетной мускулатуре.
- Предпосылкой может стать травма или длительное пребывание в неудобном положении.
Симптомы
Важными симптомами, благодаря которым можно сориентироваться и распознать миозит мышц спины, есть такие:
- боль ноющего характера в спине (часто она локализуется в области поясничных мышц);
- усиление болезненности во время движения и пальпации мышц;
- болевые ощущения беспокоят постоянно, даже когда человек отдыхает;
- ограниченная подвижность;
- мышечное напряжение;
- болезненные узлы и уплотнение в мышечной толще (если произошло диффузное поражение мышечных тканей).
Могут также наблюдать значительную припухлость, гиперемию кожи, рост температуры. Эта симптоматика часто проявляется при гнойной форме миозита. Ещё больные жалуются на ухудшение общего состояния и повышенную усталость. Возникает она по утрам из-за рефлекторного сокращения воспалённой мышцы и её напряжения. Учёные объясняют такие проявления отёками мышечных тканей в ночное время, из-за чего ухудшается кровоток, и возникают спазмы.
Диагностика
Подтверждать прогрессирующий миозит не так легко, как поначалу кажется. Признаки могут долго не проявляться, а также они становятся явными только в моменты приступов. Обычно болезненность в спине воспринимается, как перенапряжение мышц. Это и есть главной ошибкой, потому что синдром бывает, вызван воспалением диска меж позвонков. Помимо этого, боли и судороги могут быть связаны с другими заболеваниями органов и двигательного аппарата.
Именно поэтому диагностируют миозит не только согласно внешней симптоматике, но и при помощи таких обследований, как:
- общий биохимический анализ;
- анализ крови на антитела, ферменты;
- МРТ (позволяет определить локализацию поражённых мышц);
- электромиография (позволяет измерить мышечный биоэлектрический потенциал);
- биопсия тканей мышц (самый точный метод диагностирования, благодаря которому можно выяснить, насколько повреждены мышечные волокна).
Признаки рака груди у женщин
Шишки и уплотнения в груди и в подмышках
Иногда их видно, иногда можно только почувствовать, а порой понять, что в груди появилось нечто непонятное, можно только на ощупь, руками. Поэтому грудь надо осмотреть и аккуратно помассировать.
Только не пытайтесь давить на грудь и пытаться раскопать что-то подозрительное, а то примете ткань железы за рак и начнёте переживать.
Вопросы, на которые нужно ответить, прежде чем бежать к врачу:
- Вы чувствуете уплотнение?
- Где именно: в груди, над грудью или в подмышке?
- Вы чувствуете, какого оно размера, где его края?
- Вместе с уплотнением появилась боль в любой части груди?
Даже если вы уже что-то такое нашли, не пугайтесь заранее. Большая часть таких уплотнений — это не злокачественные опухоли, а что-то другое. Но на обследование запишитесь.
Грудь меняет размер и форму
Одно дело, если вы поправились или похудели, а от этого у вас изменился размер. Но если одна грудь стала больше или меньше другой, если грудь поменяла форму (стала больше или меньше в одной части) — пройдите обследование.
Появились выделения из сосков
Тут всё просто. Вообще любые выделения из сосков — ненормально и надо проконсультироваться. Единственное исключение — беременные на поздних сроках и кормящие мамы, им положено выделять молозиво и молоко.
Ямки на коже груди
Если на коже появилась ямка, если кожа груди стала похожа на лимонную или апельсиновую корку, если вы заметили складки и морщинки на одном участке, покажите их доктору.
Измениться может не только текстура кожи, но и её цвет — появятся участки темнее или светлее общего тона.
Высыпания или корка на сосках
Если на сосках и ареолах появляются непонятные высыпания, меняется структура кожи, то это такой же опасный признак, как изменения на коже груди.
Боль в груди
Сама по себе боль без дополнительных симптомов редко сигнализирует о раке, поэтому его и находят поздно — ничего же не болит. Но не пейте обезболивающие, а лучше найдите удобное бельё и покажитесь врачу.
Клинические проявления грудного кифоза
Кифоз грудного отдела позвоночника характеризуется целым рядом клинических проявлений, которые зависят от степени развития патологии. Начальная стадия проявляется следующим:
- боли в районе спины и шеи, которые появляются время от времени;
- спазмы спинных мышц;
- ощущение слабости в ногах;
- онемение ног.
При дальнейшем развитии патологии наблюдаются нарушения в работе органов дыхания, желудочно-кишечного тракта и сердца. Сутулость постепенно переходит в горбатость, что негативно влияет на внешний вид больного. Клинические проявления при запущенном кифозе грудного отдела включают в себя:
- формирование горба;
- опущение диафрагмы;
- снижение подвижности рёбер и экскурсии грудной клетки;
- ухудшение вентиляции лёгких и, как следствие, их частые заболевания;
- затруднённость дыхания;
- сдавливание внутренних органов;
- изменение положения почек;
- нарушения в работе сердца и, как следствие, сердечно-сосудистая недостаточность;
- нарушение кровотока в сосудах шеи и головном мозге.
Наши врачи
Ходневич Андрей Аркадьевич
Врач-нейрохирург, кандидат медицинских наук
Стаж 36 лет
Записаться на прием

Кувшинов Константин Владимирович
Врач — нейрохирург
Стаж 27 лет
Записаться на прием
Диагностика заболевания
Специалисты клиники ЦЭЛТ распознают кифоз грудного отдела позвоночника визуально даже в его начальной стадии. Для этого они проводят осмотр, направленный на выявление любых искривлений верхнего отдела спины. Для того чтобы правильно установить степень выраженности патологии, проводятся рентгенография и . Помимо этого, применяются следующие диагностические исследования:
- осмотр у — позволяет определить наличие, характер и степень выраженности расстройств нервной системы. (двигательных и чувствительных нарушений);
- спирометрия — направлена на определение состояния лёгких и их деятельности;
- — позволяет выявить наличие изменений в нервных корешках и спинном мозге.
Лечение
План грудного отдела позвоночника составляется индивидуально после того, как проведены все диагностические исследования. В случае, если речь идёт о начальном этапе развития патологии, применяются лечебная физкультура и мануальная терапия. Правильно подобранные физические упражнения позволяют минимизировать боли, исправить осанку и укрепить мышечный корсет, поддерживающий позвоночник.
Если заболевание сопровождается сильными болями, то применяют медикаментозное лечение нестероидными противовоспалительными препаратами, анальгетиками. Они не только обеспечивают снижение болевой симптоматики, но и устраняют воспалительные процессы.
Помочь пациентам с запущенными формами заболевания можно только путём хирургического вмешательства. Оно направлено на устранение дефекта и обеспечение позвоночнику стабильного положения. Последнее достигается за счёт применения специальных пластин, винтов и стержней. Такой подход позволяет обеспечить длительный и стойкий эффект.
Обращайтесь в отделение ЦЭЛТ и получайте высококвалифицированную профессиональную медицинскую помощь!
- Поясничный кифоз
- Шейный кифоз
Какие пластины вы используете?
Нам приходилось оперировать с использованием многих тип пластин – немецкие МедХперт (в рамках клинических испытаний), американскими – Биомет (тоже в испытательном режиме), польскими стальными и титановыми, российским титановыми Т-образными и разработанными нами. К сожалению, немецкие и американские пластины так и не завершили регистрацию в России, так что в настоящее время мы можем использовать только польские и российские пластины. С титановыми пластинами работать несколько сложнее, чем со стальными, но они реже дают аллергические реакции, хотя и титан в этом отношении не застрахован на 100%.