Диабетическая ангиопатия нижних конечностей
Содержание:
- Ожирение
- Диабетическая стопа
- Механизм развития диабетической ангиопатии
- Диагностика
- Диагностика диабетической ангиопатии
- Показания и симптомы, при которых точно стоит проверить сосуды шеи и головы
- Принципы лечения диабетической ангиопатии
- Часто задаваемые вопросы пациентов в интернете о трофической венозной экземе
- Диагностика диабетической ретинопатии
- Симптомы диабетической макроангиопатии
- Трофическая венозная экзема — лечение лазером (ЭВЛО, ЭВЛК), лечение радиочастотой (РЧА, РЧО)
- Анатомия сосудов
- Тиреотоксикоз
- Ранняя симптоматика
- Лечение диабетической ретинопатии
- Причины возникновения
Ожирение
Тяжелые формы ожирения, в особенности по мужскому типу (фигура пациента по форме напоминает яблоко), значительно повышают риск смерти от сердечно-сосудистой патологии.
Основные причины:
- артериальная гипертония;
- повышенный уровень холестерина и триглицеридов, коронарный атеросклероз;
- жировая дистрофия миокарда;
- сердечная недостаточность, застой в легких.
При ожирении увеличивается объем циркулирующей крови, т.к. этого требует кровоснабжение избыточной жировой ткани, в результате возрастает нагрузка на сердце.
Наиболее часто встречающиеся симптомы со стороны сердечно-сосудистой системы при ожирении:
- артериальное давление в покое, как правило, находится в пределах верхней границы нормы, но при нагрузке резко повышается;
- нередко развиваются отеки;
- ночные остановки дыхания;
- переносимость физических нагрузок понижена, отмечается одышка и сердцебиение.
Лечение:
- низкокалорийная и низкосолевая диета;
- умеренные регулярные физические нагрузки;
- медикаментозная терапия: сердечные гликозиды, антигипертензивные средства, диуретики, статины;
- хирургические методы – например, шунтирование желудка, могут применяться только после того как достигнут прогресс с помощью других средств, а также компенсация нарушений сердечной деятельности.
При поступлении в медицинский центр пациентов с такими патологиями в обязательном порядке рекомендуется кроме эндокринолога консультация кардиолога, а также прохождение полного кардиологического обследования, которое может включать в себя как инструментальные, так и лабораторные методы диагностики.
Минимальное кардиологическое обследование должно включать:
- осмотр врачом-кардиологом;
- ЭКГ;
- суточное мониторирование артериального давления и ЭКГ (холтер);
- УЗИ сердца (ЭХОКГ);
- возможно, нагрузочные пробы (тредмил-тест, фармакологические пробы и другие);
- лабораторные исследования.
Для записи на прием к врачу нашего центра можете позвонить по телефону + 7 (495) 540-46-56
Наши врачи всегда открыты для общения с пациентами — внимательно вас выслушивают, охотно ответят на все возникшие вопросы, подробно объяснят ход предстоящего лечения и процедур, подберут самые эффективные терапевтические схемы.
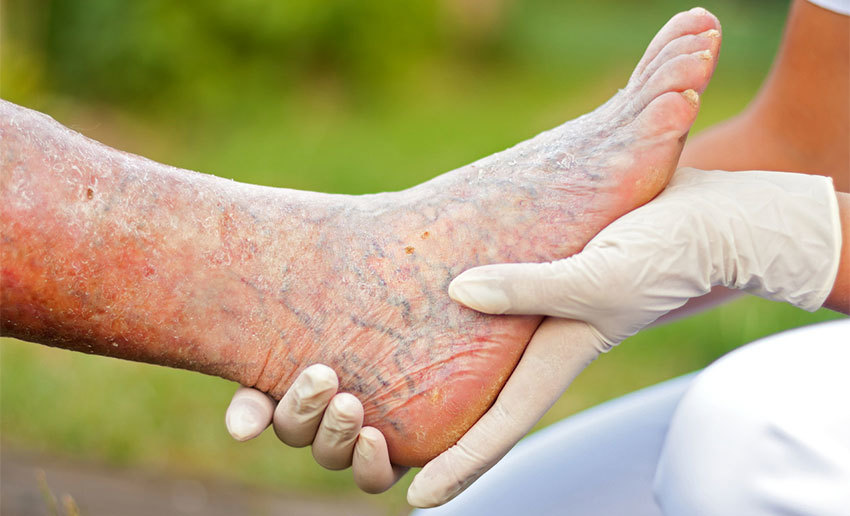
Диабетическая стопа
Одним из самых опасных и трудноизлечимых осложнений сахарного диабета является диабетическая стопа. Она возникает спустя десятилетия после начала заболевания и в той или иной форме встречается у большинства больных диабетом. Это осложнение развивается вследствие характерного для диабета нарушения кровоснабжения и иннервации тканей конечности. Воздействуя на мягкие ткани, суставы и кости, диабетическая ангио- и нейропатия приводит к их отмиранию. В результате диабетическая стопа зачастую влечет за собой ампутацию конечности.
Синдром диабетической стопы — явление комплексное. Оно состоит из:
- поражения артерий малого и сверхмалого диаметра;
- повреждения нервных волокон;
- прогрессирующего атеросклероза сосудов;
- разрушения костной ткани;
- снижение устойчивости к инфекциям;
- нарушению процессов заживления и восстановления тканей.
Симптомы диабетической стопы
На первых порах признаки диабетической стопы выглядят несерьёзными. Чувство жжения, «беганья мурашек», покалывания и онемения стоп многие больные оставляли без внимания, тем самым позволяя синдрому диабетической стопы прогрессировать, что приводит в итоге к печальным последствиям.
В результате больные диабетом теряют чувствительность ног. А раз так, травмы стоп становятся практически неизбежными. И это приводит к опасным осложнениям. Пониженный иммунитет провоцирует развитие инфекций, поэтому раны гноятся, воспаляются и долго заживают.
Специалисты различают три формы синдрома диабетической стопы:
- ишемическая форма — преобладают нарушения кровообращения. Характерны боли, формируются язвы;
- нейропатическая форма характеризуется диабетическим повреждением периферических нервов, снижением чувствительности;
- нейроишемическая, смешанная — объединяет симптомы двух вышеперечисленных форм диабетической стопы.
Только цифры
Диабетическая язва стопы — самая частая причина госпитализации людей с диабетом в мире.
Чаще всего синдром диабетической стопы встречается у пациентов в возрасте старше 40 лет.
Ампутации нижних конечностей у больных сахарным диабетом производятся в 17-45 раз чаще, чем у лиц, не страдающих диабетом. При этом 6-30% больных после первой ампутации подвергаются ампутации второй конечности в течение 1-3 лет, через 5 лет — 28-51%.
Диагностика синдрома диабетической стопы включает в себя исследование тактильной и температурной, а также вибрационной чувствительности; измерение давления в артериях ног, рентгенологическое исследование костей стопы, проведение ангиографии сосудов; исследование выделений из ран на бактерии; развернутый анализ крови.
Лечение диабетической стопы
Поскольку диабетическая стопа развивается на фоне сахарного диабета, в первую очередь, необходимо нормализовать углеводный обмен. Пациент должен находиться под наблюдением эндокринолога, строго выполнять его назначения самостоятельно контролировать уровень глюкозы крови. При наличии язв пациенту назначаются антибиотики, длительность их приема составляет от двух недель до нескольких месяцев. Чтобы разгрузить больную ногу, используются костыли, коляски или ортопедическая обувь. Для улучшения состояния сосудов при лечении диабетической стопы нужно регулярно ходить, принимать спазмолитики и витамин В, проходить сеансы физиотерапии. Зачастую назначаются средства для повышения иммунитета.
Тем не менее, прогрессирование синдрома диабетической стопы даже при правильном лечении далеко не всегда можно остановить. До сих пор развитие гнойно-некротического процесса на фоне диабетической стопы более чем в 50-75% случаев приводит к ампутациям.
| В нашей клинике применяются самые современные малоинвазивные методы рентгенангиохирургического, эндовазального лечения синдрома диабетической стопы. Баллонная дилатация пораженных диабетом артерий голени позволяет остановить инфекционный процесс, заживить язвы и избежать диабетической гангрены и ампутации на 1-3 стадиях заболевания. Восстановление проходимости артерий голени у больных с уже начавшейся диабетической гангреной (4-5 стадии) дает возможность ограничить объём операции удалением только необратимо пораженных тканей стопы (чаще всего — одного или двух пальцев), избежать «высокой» ампутации и сохранить ногу. |
Механизм развития диабетической ангиопатии
Механизм развития данного заболевания весьма сложен и на сегодняшний день изучен недостаточно. Происходит повреждение стенок капилляров, нарушение гуморального и тромбоцитарно-сосудистого звеньев системы свертывания крови. Кроме того, наблюдается нарушение водно-солевого, азотистого и энергетического обмена, накопление фруктозы и сорбитола в стенках сосудов. В результате этих процессов развивается отек, сужается просвет микрососудов, изменяется проницаемость сосудистой стенки и усугубляются дистрофические процессы, что приводит к снижению секреции эндотелиального релаксирующего фактора и факторов, которые регулируют состояние системы свертывания крови и тонус сосудов. Массовое поступление глюкозы в сосудистую стенку (вследствие диабетической гипергликемии) влечет за собой нарушение ее структуры.
Диагностика
При возникновении у больного СД одностороннего отека стопы, особенно при неповрежденных кожных покровах, с учетом присутствующих вышеперечисленных факторов риска (длительное течение СД, выраженная диабетическая нейропатия и др.), в первую очередь следует исключить ДОАП.
Часто клиническая картина ДОАП может быть расценена как флегмона, тромбоз глубоких вен, подагрический артрит, что требует проведения качественной дифференциальной диагностики, обеспечивающей правильное лечение и предотвращение необратимой инвалидизации пациента.
Диагноз базируется на комплексной оценке клинической картины, анамнеза и обследовании, включающем в себя оценку состояния нервной, сосудистой систем и опорно-двигательного аппарата нижних конечностей.
У большинства пациентов с ДОАП при помощи неврологических инструментов (камертона, монофиламента, неврологической иглы, тип-терма) и допплерографии выявляется дистальная сенсорно-моторная нейропатия с сохранным или повышенным артериальным кровотоком на стопах.
Важным компонентом объективной диагностики ДОАП и оценки активности процесса на фоне лечения является кожная термометрия, которая проводится с помощью бытового инфракрасного термометра согласно протоколу в симметричных точках на обеих стопах. Разница кожной температуры более 2°С по сравнению с контралатеральной конечностью указывает на острую стадию ДОАП .
Рентгенография – это основной метод в первичной диагностике костно-суставных изменений, кроме того, это легкодоступное и недорогое исследование, визуализирующее структуру и степень минерализации кости. К сожалению, рентгенография не всегда информативна, особенно в отношении микропереломов и вывихов на ранних стадиях ДОАП (рентгенонегативная стадия). В связи с этим при наличии клинических признаков ДОАП и нормальной рентгенографической картины рекомендуется использовать магнитно-резонансную томографию (МРТ). Преимуществом МРТ перед рентгенографией является ее уникальная способность визуализировать мягкую ткань, что позволяет диагностировать ДОАП уже на этапе образования отека костного мозга, внутрикостных кист и микропереломов, а также проводить дифференциальную диагностику между остеомиелитом и остеартропатией .
Компьютерная томография (КТ) в отличие от МРТ не показывает состояние костного мозга, но белее четко, чем рентгенография, выявляет переломы на этапе реакции надкостницы, а трехмерная реконструкция КТ-изображений позволяет наблюдать за процессом заживления и точно определить степень смещения костей друг относительно друга, что может потребоваться при планировании реконструктивного оперативного вмешательства на стопе (рис.7) .
Среди методов лучевой диагностики представляет интерес сцинтиграфия костей с технецием-99m, чувствительная к активной костной патологии, но при этом необходимо помнить, что снижение микроциркуляции может привести к ложно-отрицательным результатам, а в присутствии остеомиелита дифференциальная диагностика с ДОАП невозможна без меченых лейкоцитов, что показывает низкую специфичность этого метода. В некоторых исследованиях показана эффективность позитронно — эмиссионной томографии (ПЭТ) в дифференциальной диагностики остеоартропатии и остеомиелита. Тем не менее, ПЭТ малодоступна как в России, так и за рубежом .
Диагностика диабетической ангиопатии
кровь, мочапочки, сетчатка, сердце, головной мозгЛабораторные методы исследования диабетической ангиопатии:
- определение остаточного азота крови;
- общий анализ мочи (определение глюкозы, белка и кетоновых тел);
- определение скорости клубочковой фильтрации;
- выявление в моче b2-микроглобулина;
- липидный спектр крови.
Липидный спектр крови
Инструментальные методы исследования диабетической ангиопатии:
- комплексный офтальмологический экзамен, который включает прямую офтальмоскопию, гониоскопию, исследование глазного дна, стереоскопическое фотографирование сетчатки и оптическую когерентную томографию (ОКТ).
- электрокардиограмма;
- эхокардиография;
- коронароангиография;
- допплерография нижних конечностей;
- артериография нижних конечностей;
- ультразвуковое исследование почек;
- допплерография сосудов почек;
- магнитно-ядерный резонанс мозга.
Офтальмологический экзамен
Прямая офтальмоскопиярубеозГониоскопияОКТфундус-камерыИсследование глазного днаСтадии диабетической ретинопатии:
- непролиферативная диабетическая ретинопатия (первая стадия);
- препролиферативная диабетическая ретинопатия (вторая стадия);
- пролиферативная диабетическая ретинопатия (третья стадия).
Офтальмологическая картина глазного дна при первой стадии:
- микроаневризмы (расширенные сосуды);
- кровоизлияния (маленькие и средние, единичные и множественные);
- экссудаты (скопление жидкости с четкими или размытыми границами, различного размера, белого или желтоватого цвета);
- отек макулярной зоны различной формы и величины (диабетическая макулопатия).
третьей
Показания и симптомы, при которых точно стоит проверить сосуды шеи и головы
Показаниями к исследованию сосудов головного мозга могут являться:
- Наличие у пациента высокого внутричерепного давления;
- Мигрени;
- Гипотония;
- Нарушение правильной циркуляции крови в мозге, вследствие которого у больного наблюдаются такие проблемы, как:
- Ухудшение памяти, зрения и слуха;
- Снижение работоспособности;
- Головные боли.
- Факторы риска по здоровью, к которым можно отнести:
- Атеросклероз;
- Наследственность;
- Ожирение;
- Пониженное давление;
- Сильноепристрастие к курению или алкоголю.
- Опухолиили травмы головного мозга;
- Пороки сердца;
- Подготовка к операции на сердце;
- Возрастклиента больше 50 лет;
- Инфаркт миокарда, который перенес больной;
- Наличие хотя бы одного инсульта в анамнезе пациента.
Здесь мы уже подробно освещали вопрос о болезнях сосудов головного мозга.
В группу риска сосудистых заболеваний головы, в первую очередь, попадают люди старше 50 лет. С возрастом эластичность сосудов снижается, в их стенках развиваются дегенеративные процессы, которые приводят к аневризмам, стенозам, тромбозам и новообразованиям. Первыми симптомами, которые потребуют анализа состояния кровеносных сосудов, могут быть:
Учащение головных болей, головокружения. Снижение остроты и четкости зрения без видимых причин. Снижение слуха, проблемы с речью
Ухудшение памяти, когнитивных и мнестических функций, рассеянное внимание, расстройство координации. Предобморочные состояния, шум в ушах, «мушки» перед глазами. Онемение, покалывание в области лица и шеи, судорожные подергивания (фасцикуляции)
Тремор (дрожание рук в покое или при участии мелкой моторики кистей). Повышенные цифры артериального давления
Онемение, покалывание в области лица и шеи, судорожные подергивания (фасцикуляции). Тремор (дрожание рук в покое или при участии мелкой моторики кистей). Повышенные цифры артериального давления.
Подобные жалобы могут быть признаками ряда серьезных заболеваний, в число которых входят:
- Болезнь Альцгеймера. Характеризуется злокачественным, необратимым снижением памяти, человек становится рассеянным, мнительным, постепенно развивается деменция и разрушение ядра личности. Дебют заболевания может протекать в виде несвойственной утомляемости, проблем с кратковременной памятью, цефалгиями.
- Сахарный диабет. Это заболевание очень многогранно, в зависимости от стадий, гормонального уровня и характера терапии, оно имеет разные проявления. Такие жалобы, как тревога, тремор, обморочное или предобморочное состояние, могут быть признаками гипогликемии. Кроме прочего, на почве сахарного диабета со временем повышается уровень холестерина и атеросклероз сосудов.
- Атеросклероз. Патология, при которой основной деструктивный процесс запускается в сосудистых стенках. При повышении в липидограмме (анализе крови) уровня холестерина, он накапливается в клетках эндотелия, вызывая воспаление и облитерацию. Приводит это к стенозу, окклюзии или полной облитерации сосуда. Нарушение гемодинамики ведет к ишемии и всем вышеперечисленным жалобам.
- Новообразования, сосудистые мальформации (опухолевые изменения) или аневризмы.
- Инсульт или прединсультное состояние.
Сосуды головы проверить в домашних условиях невозможно, поэтому при наличии симптомов, следует как можно скорее обратиться к доктору, которые подберет самый подходящий метод обследования кровяного русла.
Принципы лечения диабетической ангиопатии
Не существует специфических методов предупреждения развития диабетической ангиопатии, однако строгий контроль уровня глюкозы в крови (не более 6,0 ммоль/л) с помощью использования инсулина и соблюдения диеты – надежное средство ее профилактики.
Консервативная терапия:
- Ангиопротекторы
- Спазмолитические средства
- Препараты, улучшающие мозговое кровообращение
- Антикоагулянты
- Антиагреганты
- Препараты, обладающие анаболическим действием
- Биогенные стимуляторы
- Препараты, обладающие липотропным
- Антиоксиданты
- Ферментные препараты
- Иммуномодуляторы
- Фитопрепараты
Хорошие результаты дает УФ-терапия, плазмаферез или лазерная гемоперфузия, водо- и грязелечение.
Часто задаваемые вопросы пациентов в интернете о трофической венозной экземе
Уважаемая Наталья! Для хорошего лечения венозной экземы нижних конечностей в Москве необходимо обратиться к грамотному специалисту, флебологу. Доктор проведёт подробную диагностику, включающую ультразвуковое исследование. Только после этого можно говорить о современном лечении. Лучшим решением будет найти хороший городской флебологический центр, где ультразвук выполнит сам флеболог.
Уважаемая Екатерина! В Москве хорошее современное, отвечающее европейским стандартам, лечение венозной экземы включает инновационные технологии, как диагностики, так и лечения. Ведущие городские флебологические центры, в том числе наш Московский Инновационный Флебологический Центр, успешно занимаются лечением венозной экземы. Сначала выполняется подробное дуплексное ангиосканирование венозной системы нижних конечностей. Только потом назначается лечение, включающее борьбу с локальным воспалением и современное лечение истинной причины экземы, варикозной болезни.
Уважаемая Елена! Специалисты Московского городского флебологического центра имеют хороший опыт в работе с различными трофическими нарушениями при венозных заболеваниях, в том числе и венозной экземой. Ведущие флебологи нашего центра не рекомендуют лечение венозной экземы народными средствами. Заболевание хорошо поддаётся лечению при помощи современных технологий, но мы нередко встречали и серьёзные осложнения после лечения народными средствами.
Уважаемый Николай! Если вы подозреваете, что в Вашей мамы венозная экзема, лучше сначала обратиться к хорошему флебологу, доктору, специализирующемуся на диагностике и лечении патологии вен. Для начала необходимо понять причину воспаления на нижних конечностях. Возможно, потребуется помощь дерматолога. Если экзема имеет венозное происхождение, то сейчас существуют современные европейские технологии, с помощью которых вылечить Вашу маму не представит особых проблем.
Уважаемая Ольга! С позиций современной науки и медицины причина венозной экземы – это нарушение оттока крови нижних конечностей, формирование на фоне застойных явлений аутоиммунного воспаления. К имеющемуся отёку, вследствие венозной недостаточности прибавляется воспалительный отёк, зуд, покраснение, боль.
Диагностика диабетической ретинопатии
При диагнозе «сахарный диабет» нужно проходить обследование у офтальмолога чаще, чем здоровые люди — хотя бы два раза в год. Как мы сказали выше, первые признаки ретинопатии становятся заметны уже на последних стадиях. Ранняя диагностика поможет выявить изменения в глазном дне и своевременно заняться лечением патологии.
Вот какие процедуры проводит специалист с целью исследовать состояние глазных структур.
- Опрос пациента и визометрия — проверка остроты зрения с помощью таблиц Сивцева-Головина.
- Тонометрия — измерение внутриглазного давления (особенно у пациентов со стажем заболевания более 10 лет).
- Офтальмоскопия — осмотр глазного дна.
- Биомикроскопия сетчатки, хрусталика, стекловидного тела.
- Ретинография — фотографирование сетчатки специальной камерой.
- Инструментальный осмотр зрительного нерва, макулы.
- При выявлении помутнения какие-либо оптических сред — стекловидного тела, хрусталика, роговицы — назначается УЗИ сетчатки.
- Оптическая когерентная томография. Этот способ позволяет получить снимки глазных структур настолько высокого разрешения, что на них можно рассмотреть самые тонкие слои тканей толщиной в 1 мкм.
- Флуоресцентная ангиография.
- Периметрия.
При необходимости также назначается диагностика у других специалистов, в частности, у эндокринолога, поскольку диабет входит в группу эндокринных заболеваний. После сбора анамнеза и получения всех результатов исследований специалист принимает решение о методе лечения в зависимости от состояния глаз.
Симптомы диабетической макроангиопатии
При атеросклерозе коронарных артерий появляется ишемическая болезнь сердца в острых или хронических формах. Диабетическая микроангиопатия часто диагностируется вместе с аневризмами и аритмией, сердечной недостаточностью. Пациенты, болеющие сахарным диабетом, умирают от инфарктов в два раза чаще, чем пациенты, у которых отсутствует диабет.
Атеросклероз церебральных артерий часто сопровождается хронической ишемией головного мозга.
Диабетическая микроангиопатия характеризуется онемевшими стопами, хромотой в походке, отечностью конечностей, болевыми ощущениями в мышцах бедер и ягодиц при физических нагрузках. Резкое нарушение кровотока вызывает критическую ишемию, при развитии которой наступает некроз стопы и голени. Гангрена наступает и на фоне поражения кожи при трещинах стоп или грибковом поражении. В более незначительных нарушениях кровотока развивается хроническая трофическая язва.
Трофическая венозная экзема — лечение лазером (ЭВЛО, ЭВЛК), лечение радиочастотой (РЧА, РЧО)
Учитывая, что радикальное лечение варикозной экземы – это лечение венозной патологии, именно современные способы удаления варикозных вен и будут главным способом борьбы с самой экземой. Сегодня, бесспорными лидерами, находящимися в авангарде инновационного лечения варикоза являются методики термооблитерации, лазерная и радиочастотная. Если сравнивать обе технологии, то каких-либо принципиальных различий для пациента попросту нет.
Лечение трофической экземы радиочастотой
Какими же преимуществам обладают технологии термооблитерации:
- Радикальность и эффективность (при использовании опытными специалистами, результат, практически, 100 %).
- Малая инвазивность, процедура осуществляется через проколы кожи.
- Высочайшая косметичность.
- Полная амбулаторность, нет нужды в наркозе и госпитализации.
- Безопасность и комфорт проведения процедуры для пациента.
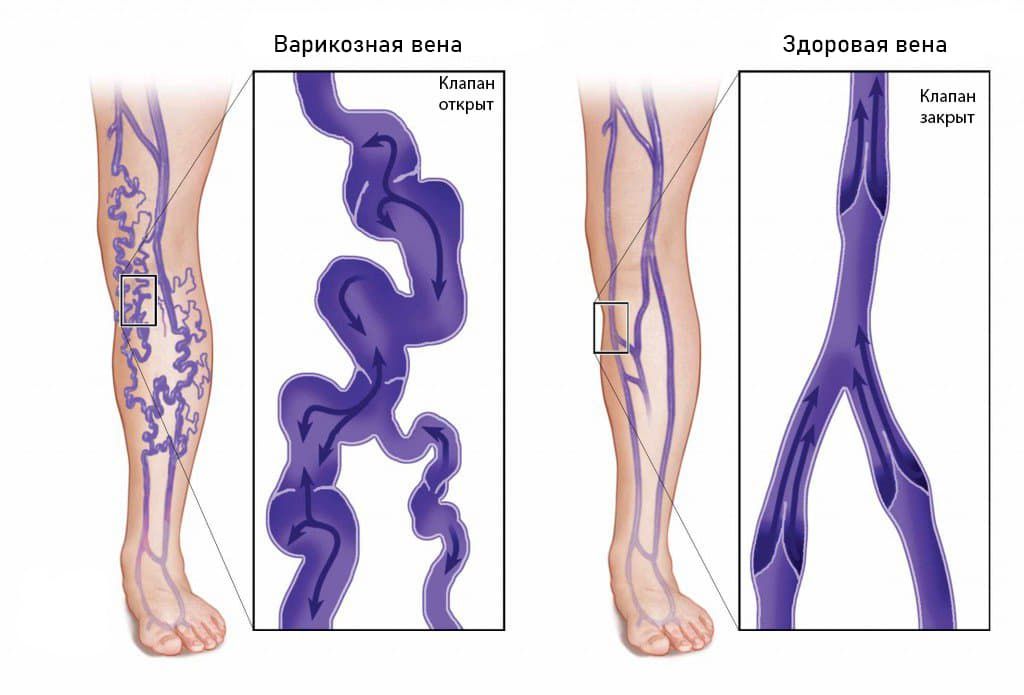
Анатомия сосудов
Строение стенки кровеносных сосудов:
- внутренний слой (tunica intima);
- средний слой (tunica media);
- наружный слой (tunica externa).
Внутренний слой
сорбитол, фруктозачто наблюдается при сахарном диабетеФункции эндотелия:
- препятствует образованию тромбов в сосудах;
- регулирует проницаемость сосудистой стенки;
- регулирует кровяное давление;
- осуществляет барьерную функцию, препятствует проникновению инородных веществ;
- участвует в реакциях воспаления, синтезируя медиаторы воспалительной реакции.
липидов
Механизм поражения сосудов при сахарном диабете
а точнее, эндотелияглюкозыобразование тромбовкислородное голоданиепочечная недостаточностьтромбамианевризмывыпячивание сосудистой стенкичаще всего на сетчатке глаза
Тиреотоксикоз
Гормоны щитовидной железы (трийодтиронин, тироксин) стимулируют обмен веществ, их избыток приводитк повышению потребности в кислороде и энергии. Сердечная мышца к этому особенно чувствительна и начинает страдать в первую очередь: развивается дистрофия миокарда, как следствие – специфическая кардиомиопатия (“тиреотоксическое сердце”). Тиреоидные гормоны также оказывают на сердце “подстегивающее” влияние: увеличивают частоту сердечных сокращений, сердечный выброс.
Возможно развитие следующих симптомов:
- ощущение сердцебиения, учащенный пульс даже в состоянии покоя, выраженная утомляемость;
- повышение артериального давления, в особенности – систолического (“верхнее” давление), обычно стабильное, без кризов;
- нередко отмечается существенный разброс между значениями систолического и диастолического давления;
- при выслушивании сердечных тонов врач может определить характерные шумы, а ультразвуковое исследование сердца часто обнаруживает пролапс (провисание, выпячивание) митрального клапана;
- чаще всего присутствует т.н. синусовая тахикардия;
- если у пациента изначально имелась сердечная патология, на фоне тиреотоксикоза она усугубляется: приступы стенокардии, мерцательная аритмия, устойчивая к лекарственной терапии (у пожилых это иногда единственный симптом тиреотоксикоза).
Со временем стенки сердца утолщаются, расширяются его полости, сердечная мышца частично замещается соединительной тканью, формируется фиброз, нарушается сократительная способность сердца, что может привести к сердечной недостаточности, фибрилляции предсердий.
Лечение:
- медикаментозное – тиреостатики, бета-блокаторы, сердечные гликозиды, диуретики, антиагреганты и др.;
- радиойодтерапия;
- к хирургическому вмешательству прибегают в тяжелых случаях, при низкой эффективности консервативного лечения – выполняется так называемая субтотальная резекция щитовидной железы – т.е. удаление большей ее части. Гипотиреоз
При пониженной функции щитовидной железы частота сердечных сокращений, сердечный выброс, артериальное давление, напротив, снижаются. Изменяется липидный состав крови, отмечается повышенное содержание холестерина, распространенный атеросклероз, в особенности сосудов сердца. Формируется специфическая кардиомиопатия – «гипотиреоидное» или «микседематозное сердце».
Возможно появление следующих симптомов:
- редкий слабый пульс;
- боли в области сердца;
- систолическое давление обычно понижено, в то время как диастолическое может оставаться нормальным;
- иногда возможно развитие сопутствующей гипертонии;
- общая отечность;
- слабость, вялость, остановки дыхания во сне;
- рентгенографическое исследование выявляет увеличение размеров сердца.
Самым распространенным видом аритмии при гипотиреозе является синусовая брадикардия. Страдает сократительная функция сердца, есть риск развития сердечной недостаточности. В мышечной стенке и в сердечной сумке скапливается слизистая жидкость, развивается муцинозный отек, также затрудняющий кровоснабжение сердца, все это может приводить к появлению очагов ишемии, повышению риска развития инфаркта.
Лечение:
- Основное лечение – заместительная терапия тиреоидными гормонами;
- При сопутствующей артериальной гипертензии – гипотензивные препараты, диуретики;
- Существуют и хирургические инновационные методы – например, трансплантация донорских клеток щитовидной железы.
Ранняя симптоматика
ДЭП начинается малозаметно и развивается достаточно медленно. В первую очередь отмечаются проблемы в эмоциональной сфере. Около 65% пациентов страдают от депрессий, которые в отличие от депрессивного невроза возникают на фоне незначительных психотравмирующих ситуаций, при этом больные не склонны отмечать подавленность и пониженное настроение. Они фиксированы на различных соматических нарушениях, как и больные с ипохондрическим неврозом. Жалобы могут включать:
- Артралгии;
- Боли в спине;
- Невралгии;
- Шум в голове;
- Звон в ушах;
- Боли различной локализации.
Отличительная их особенность в том, что они не укладываются в клинику предполагаемых соматических патологий. Депрессия при ДЭП плохо поддается психокоррекции и лечению антидепрессантами.
Начальная стадия ДЭП часто проявляется в повышенной эмоциональной лабильности, которая включает:
- Резкие перепады настроения;
- Случаи неудержимого плача по незначительному поводу;
- Раздражительность;
- Приступы агрессивного отношения к окружающим.
Кроме того отмечаются нарушения сна, утомляемость, головные боли, рассеянность. Симптоматическая картина сходна с неврастенией, но при дисциркуляторной энцефалопатии симптоматика сочетается с нарушением когнитивной сферы.
Причем у 90% пациентов когнитивные нарушения наступают на начальной стадии болезни. К ним можно отнести:
- Снижение концентрации;
- Ухудшение памяти;
- Снижение скорости мышления;
- Затруднения при планировании деятельности;
- Утомляемость при умственных усилиях;
- Проблемы с речевым воспроизведением информации при сохранности памяти.
Также могут отмечаться двигательные нарушения, например головокружение и неустойчивость при ходьбе. ДЭП нужно дифференцировать от вестибулярной атаксии, так как тошнота и рвота могут присутствовать, но только в момент ходьбы.
Лечение диабетической ретинопатии
Если диагностирована первая стадия, то есть непролиферативная ретинопатия, то обычно назначается медикаментозное лечение препаратами, уменьшающими ломкость сосудов — ангиопротекторами
В это время очень важно строго придерживаться назначенной схемы инсулинотерапии. При диабетической ретинопатии также необходима определенная диета, включающая продукты с большим содержанием витаминов группы B, Р, Е, А, а также прием аскорбиновой кислоты и антиоксидантов
При этом из рациона следует исключить животные жиры и быстрые углеводы. Обязательно регулярно проводить контрольные замеры уровня сахара в крови, чтобы не допустить длительной гипергликемии.
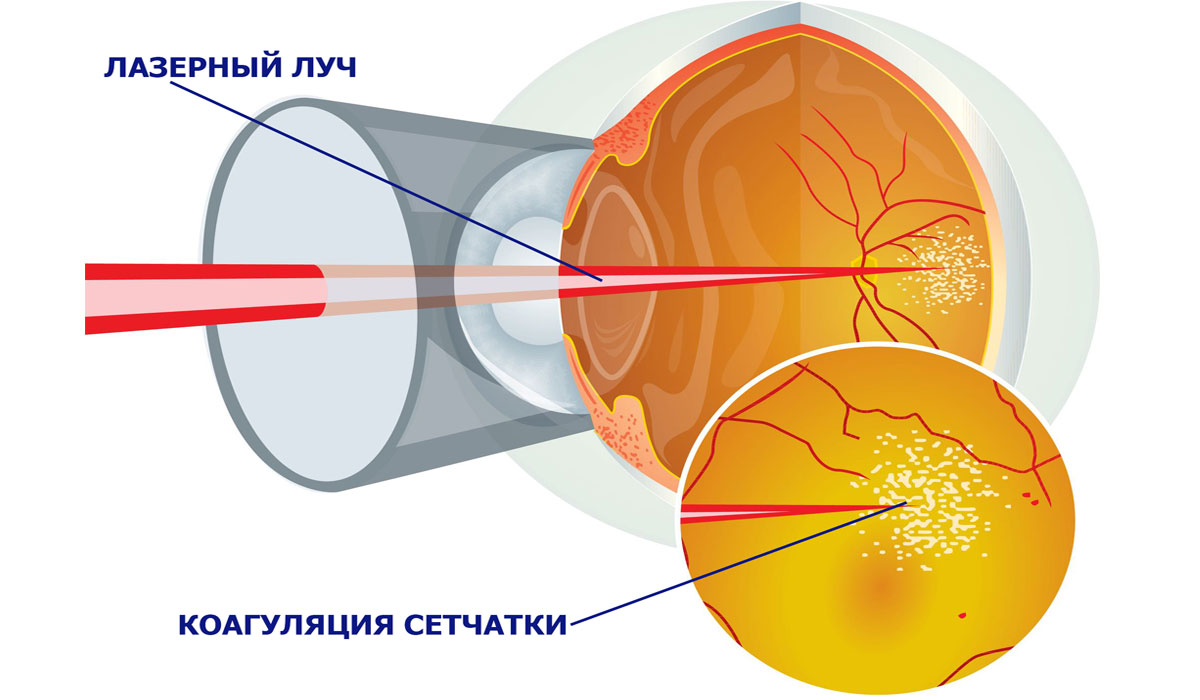
Если врач обнаружит у больного препролиферативную ретинопатию или пролиферативную, при которых наблюдается неоваскуляризация, кровоизлияния, развивается отек макулы и прочие поражения глазного дна, то назначается хирургическое лечение при отсутствии противопоказаний. Один из эффективных способов приостановить прогрессирование заболевания — лазерная коагуляция сетчатки. Эта процедура позволяет обойтись без разреза глазного яблока и наименее травматична.
Коагуляция проводится амбулаторно и занимает всего 15-20 минут под местной анестезией. Операция легко переносится пациентами разного возраста и не оказывает негативного влияния на состояние сердца, сосудов и других органов. Суть ее в следующем: луч лазера резко повышает температуру тканей, что вызывает их свертывание — коагуляцию. Происходит «приваривание» сетчатки к сосудистой оболочке органов зрения в слабых местах и вокруг разрывов, вследствие чего возникает их прочная связь. Таким образом удается остановить процесс разрастания новых сосудов, убрать уже разросшиеся капилляры, уменьшить макулярный отек.
При сильных нарушениях в глазных структурах может быть назначена витрэктомия — удаление части и целого стекловидного тела, вместо которого в глаз вводится специальное вещество. Процедура позволяет восстановить оптические функции и существенно повысить качество зрения. Стекловидное тело отделяется и высасывается через проколы, удаляются патологически измененные ткани, вызывающие натяжение сетчатки, а затем освободившееся пространство в глазном яблоке наполняют каким-либо составом — это могут быть пузырьки газа и силиконовое масло, солевые растворы, специальные синтетические полимеры. После того, как поверхность сетчатой оболочки таким образом будет очищена, ее расправляют и накладывают на сосудистую — так, как это должно быть правильно анатомически. Далее офтальмохирург проводит лазерную коагуляцию сетчатки — укрепление поврежденных участков лазером для надежного соединения с сосудистой оболочкой. Эта процедура минимально травматична и позволяет сохранить зрительные функции, избавить пациента от негативных симптомов, приостановив прогрессирование диабетической ретинопатии.
На основе вышесказанного можно сделать вывод: первые заметные признаки сахарного диабета проявляются уже на развитых стадиях, и тогда лечение будет довольно затруднено. При наличии заболевания следует регулярно проходить профилактические осмотры у врача, придерживаться правильного питания, соблюдать назначенную схему инсулинотерапии. При бережном отношении к своему здоровью его удастся сохранить как можно дольше даже при наличии сахарного диабета.
Причины возникновения
Основная причина появления – хроническая ишемия головного мозга, вызванная различными нарушениями работы сосудов:
- Около 60% случаев ДЭП взывают атеросклеротические изменения в стенках сосудов головного мозга;
- Артериальная гипертензия занимает второе место в списке причин возникновения. Она может наблюдаться при ряде патологий: хроническом гломерулонефрите, гипертонической болезни, поликистозе почек, болезни Иценко-Кушинга, феохромоцитоме и т.д.
- Гипертония провоцирует энцефалопатию из-за возникновения спазма сосудов центральной нервной системы, приводящего к обеднению кровотока;
- Патология позвоночных артерий также может стать причиной возникновения болезни, так как отвечает за 30% мозгового кровообращения. В случае если первичным заболеванием выступает нестабильность шейного отдела диспластического характера, остеохондроз, аномалия Кимерли, пороки развития или перенесенная травма позвоночника, наблюдается симптоматическая картина нарушения кровообращения в вертебро-базилярном бассейне;
- Часто ДЭП возникает, как сопутствующее заболевание при диабетической микроангиопатии. В случае если при сахарном диабете пациенту не удается корректировать уровень глюкозы в крови до верхних границ нормы.
Также причинами вызывающими дисциркуляторную энцефалопатию могут выступать:
- Хроническая или стойкая гипотония;
- Аритмия;
- Наследственная ангиопатия;
- Черепно-мозговые травмы;
- Системные васкулиты.