Sos: у вас — заброс
Содержание:
- Запрещенные продукты
- Острый эзофагит
- Диета при катаральном рефлюкс эзофагите
- Таблица разрешенных продуктов
- Признаки гастроэзофагеальной рефлюксной болезни, ГЭРБ
- Лечение Эзофагита:
- Частично ограниченные продукты
- Реабилитация после лучевой терапии: тактика, препараты, диета
- Диета при хроническом течении болезни
- Восстановление печени после облучения
- Лечение ГЭРБ
- Лечение пациента с ГЭРБ
- Основные правила диеты
- Особые указания
- Виды фундопликации
Запрещенные продукты
Некоторые продукты при диагностированном рефлюксе эзофагите категорически запрещено употреблять, так как они могут оказывать на слизистую оболочку пищевода раздражающий эффект, который чреват ухудшением состояния пациента. Только правильно составленное меню позволяет предупредить развитие гиперацидного состояния.
Запрещенные продукты:
- Орехи.
- Кислые фрукты, ягоды (апельсин, лимон, вишни).
- Варенье, конфеты, мороженое.
- Мята.
- Острые приправы.
- Колбасы и сосиски.
- Вяленая и копченая рыба, жирные сорта свежей рыбы.
- Алкогольные напитки.
- Копченое мясо.
- Перловая, пшеничная, кукурузная крупа.
- Выпечка.
- Крепкий кофе.
- Еда быстрого приготовления.
- Газированные напитки.
- Жареная яичница.
Острый эзофагит
Различают следующие морфологические формы острого эзофагита: катаральный, фибринозный, эрозивный, язвенный, флегмонозный, геморрагический, гангренозный (некротический).
- Катаральный эзофагит — наиболее распространённая форма воспаления пищевода. Эндоскопически отчётливо видны гиперемия, отёк и гиперпродукция слизи. При микроскопии: нарушения микроциркуляции в виде межклеточного отёка и диапедеза в слизистой оболочке и подслизистой основе, незначительные повреждения эпителия и усиление его слущивания.
- Эрозивный эзофагит — как правило, осложнение катарального эзофагита, возникает обычно при инфекционных заболеваниях.
- Фибринозный эзофагит (чаще как осложнение дифтерии и скарлатины) характеризуется наличием мощного слоя фибрина на поверхности слизистой оболочки. Тяжёлая форма фибринозного эзофагита может привести к стриктуре пищевода.
- Язвенный эзофагит возникает при значительной глубине некротического процесса. Характерны единичные или множественные дефекты слизистой оболочки и подслизистой основы, макро- и микроскопические очаги кровоизлияний.
- Флегмонозный эзофагит развивается при инфицировании механических повреждений задней стенки пищевода и быстро распространяется по слизистой оболочке. Типично появление гноя в крае дефекта слизистой оболочки, резкое утолщение стенки пищевода, сглаживание складок. Микроскопически: мощная нейтрофильная инфильтрация всех слоёв стенки пищевода и множественные диапедезные кровоизлияния.
- Геморрагический эзофагит обычно сопровождает инфекционные заболевания. Видны множественные кровоизлияния во всех оболочках пищевода.
- Гангренозный (некротический) эзофагит диагностируют при тяжёлом течении ряда инфекционных заболеваний (корь, скарлатина, сыпной тиф). Макроскопически: гнойно-кровянистые наложения на слизистой оболочке, множество покрытых некротическими массами очагов и язвенные дефекты с неровными краями.
Перепончатый эзофагит — особая форма острого эзофагита с отторжением слепка слизистой оболочки пищевода. Исход глубокого перепончатого эзофагита при химических ожогах — рубцовые стенозы пищевода.
Кандидозный эзофагит протекает с образованием бляшки, иногда вся поверхность пищевода покрывается серовато-белыми фибринозными пленками, переполненными гифами гриба. Герпетические и цитомегаловирусные поражения проявляются в виде штампованных язв. По краям таких язв в эпителиальных клетках видны внутриядерные включения вируса герпеса, в то время как включения цитомегаловируса находят в клетках эндотелия капилляров и соединительной ткани в основании язвы.
Осложнения и исходы острого эзофагита. При выраженном остром эзофагите возможны перфорация пищевода и кровотечение. При перфорации пищевода возникает пневмомедиастинум, подкожная эмфизема в области шеи, медиастинит, периэзофагеальный абсцесс. При кандидозном эзофагите не исключён кандидамикозный сепсис. Исходы острого эзофагита зависят от формы воспаления. Все виды воспаления, кроме катарального, приводят к образованию рубцов и стриктур.
Диета при катаральном рефлюкс эзофагите
Правильно составленный рацион должен быть направлен на устранение болезненной симптоматики заболевания. В запущенной форме патология может спровоцировать гиперемию и отек пищевода.
При составлении ежедневного рациона лучше придерживаться правил, которые описаны в диетическом столе No1 по Певзнеру.
Пищу можно готовить на пару или варить. Основу рациона должны составлять каши, паровые омлеты, супы и кисели. Блюда могут быть жидкими либо перетертыми через сито. К категории строго запрещенных продуктов относятся сладости, специи, сахар, жирные блюда, газированные напитки.
Таблица разрешенных продуктов
При рефлюксе эзофагите необходимо готовить пищу пюреобразной консистенции. Лучше всего слизистая оболочка пищеварительного тракта воспринимает каши, супы-пюре, протертые через сыто фрукты и овощи. Перечисленные в таблице продукты помогут пациентам разнообразить свое диетическое меню.
| Разрешенные продукты | |
| Мясо | Рубленое постное мясо кролика, курицы, индейки |
| Хлебные изделия | Галетное печенье, подсушенный хлеб |
| Яичные блюда | Яйца всмятку, паровые омлеты |
| Крупы | Гречневая, манная, овсяная и рисовая каши |
| Овощи | Пюре из овощей (свёкла, картофель, цветная капуста) |
| Молокопродукты | Обезжиренные молокопродукты (простокваша, творог, йогурт и нежирный твердый сыр) |
| Десерты | Мармелад, суфле |
| Фрукты | Сладкие фрукты (спелый абрикос, бананы, малина, арбуз, груши, персики, дыня, клубника) |
| Масло | Рафинированное растительное и сливочное масло |
Правильно составленное меню позволяет пациенту полноценно питаться. Разнообразить рацион можно запеченными с медом яблоками или грушами.
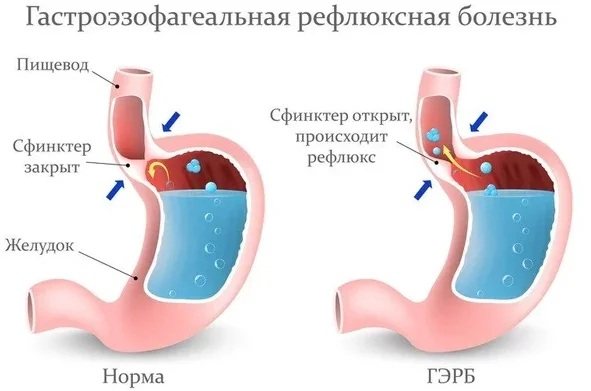
Признаки гастроэзофагеальной рефлюксной болезни, ГЭРБ
К атипичным проявлениям гастроэзофагеальной рефлюксной болезни (ГЭРБ) относятся икота, жжение и боли в языке, дисфония, зловонный запах изо рта, спонтанное ночное апноэ, ночные приступы бронхоспазма, ночной кашель, упорный хронический фарингит, боли в спине и грудной клетке, повреждения зубов.
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) без эзофагита (неосложненный вариант ГЭРБ) проявляется только клинически, чаще отрыжкой и изжогой, верифицируется зондовой рН-метрией, эзофагомиометрией, эзофаготонометрией.
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) с эзофагитом характеризуется изжогой, отрыжкой, болью, дисфагией, отдельными атипичными проявлениями.
Язвы пищевода выявляются при 4-й степени тяжести эзофагита. Чаще язвы неглубокие, их осложнения в виде пенетрации, перфорации, кровотечений, постъязвенной деформации с развитием стриктур и малигнизации наблюдаются редко.
Нет четкой корреляционной взаимосвязи между выраженностью клинических симптомов гастроэзофагеальной рефлюксной болезни (ГЭРБ) и ее степенью тяжести.
Основными методами диагностики гастроэзофагеальной рефлюксной болезни (ГЭРБ) являются рентгенологическая диагностика, ультразвуковая диагностика, эндоскопическая диагностика, эзофагоманометрия, интраэзофагеальное рН мониторирование, морфологическая диагностика.
Лечение Эзофагита:
Лечение острого коррозивного эзофагита, а также абсцесса и флегмоны проводят в стационаре. При остром и подостром эзофагите назначают щадящую диету № 1 (в ряде случаев на нестолько дней рекомендуется голодание или питание через зонд). При абсцессе и флегмоне пищевода назначают антибиотики. При остром, подостром и хроническом эзофагите полезны вяжущие средства (висмута нитрат основной по 1 г или 0,06% раствор нитрата серебра по 20 мл 4-6 раз в день до еды).Лечение рефлюкс-эзофагита в основном проводят консервативными мерами. С целью предотвращения желудочно-пищеводного рефлюкса запрещают физическую работу, связанную с наклоном туловища и напряжением брюшного пресса. Спать рекомендуется с приподнятой верхней половиной туловища. Из медикаментозных средств назначают вяжущие и антацидные препараты (магния окись, кальция карбонат осажденный, алюминия гидроокись по 1 г 5 раз в день после еды, альмагель и др.). При резко выраженном сопутствующем эзофагоспазме показаны спазмолитические и холинолитические средства. При коррозивных эзофагитах во избежание формирования стриктуры рано начинают бужирование пищевода.При рефлюкс-эзофагитах, обусловленных грыжей пищеводного отверстия диафрагмы и не поддающихся консервативному лечению, проводят операцию, направленную на устранение грыжи и восстановление замыкательного механизма кардии.
Хирургическое лечение. Показаниями к оперативному лечению являются:
- безуспешность консервативного лечения,
- осложнения эзофагита (стриктуры, повторные кровотечения),
- частые аспирационные пневмонии,
- пищевод Барретта (из-за опасности малигнизации).
Частично ограниченные продукты
Рефлюксная болезнь характеризуется забросом желудочного содержимого в пищевод, что сопровождается изжогой, тошнотой и болью за грудной клеткой. В период обострения при наличии дискомфортных ощущений питание пациента должно быть максимально щадящим, поэтому гастроэнтерологи назначают стол No1 А.

В первой половине дня в рацион можно добавить частично ограниченные продукты:
- Квашеные овощи, маринованные грибы.
- Рыбный бульон, консервы.
- Макаронные изделия.
- Некрепкий чай.
- Соусы из томатов и грибов.
Диета при рефлюксе эзофагите зависит от состояния пациента. Если заболевание не находится в стадии обострения, тогда можно употреблять небольшое количество частично запрещенных продуктов, но только в первой половине дня.
Реабилитация после лучевой терапии: тактика, препараты, диета
Онкологию абсолютно заслуженно называют чумой 21 века. Несмотря на глубину погружения научного сообщества в проблему рака, однозначно сказать, что человечество победило рак – нельзя. Скорость распространения злокачественного процесса пугающе высокая, в отсутствии грамотного лечения исход один – трагический.
Остановить развитие опухоли позволяет комплексное воздействие на проблему. Современные способы лечения рака включают медикаментозную и лучевую терапию. Под лучевыми методами подразумевают дозированное облучение организма с целью остановить деление и уничтожить «плохие» клетки. Основная загвоздка кроется в опасности последствий радиации. Реабилитация после лучевой нужна каждому пациенту, так как само лечение сопровождается серьезными последствиями, отражающимися на здоровье.
Диета при хроническом течении болезни
Диета при диагностированном хроническом рефлюксе эзофагите основана на том, что из рациона убирают все продукты, которые обладают раздражающим эффектом. Блюда подают в жидком либо желеобразном виде. Питаться нужно 5 раз в день мелкими порциями с ограниченным количеством соли. Содержание углеводов в блюдах сокращают на 30%, отказавшись от выпечки, сладостей.
В рацион добавляют цельное козье молоко, супы из овсянки или гречневой крупы с добавлением пшеничных отрубей.
Можно употреблять:
- яйца всмятку;
- мясное суфле;
- творог;
- котлеты из нежирной рыбы и мяса;
- простоквашу;
- сыр;
- овощное рагу.
Фрукты и овощи должны проходить предварительную обработку.
Восстановление печени после облучения
Печень – один из самых чувствительных к облучению органов. Даже если лечение было направлено не устранение опухоли, локализованной в тканях печени, страдает она достаточно серьезно. Между тем, нормально функционирующая печень является одним из столпов здоровья и определяет качество жизни любого человека, особенно – онкологического больного. Обеспечить регенерацию тканей органа поможет прием препаратов группы гепатопротекторов. Эта категория средств включает большой перечень наименований, препараты можно разделить по основному действующему веществу.
-
Комплекс флавоноидов расторопши. На основе силимарина и других флавоноидов выпускаются препараты Гепабене, Легалон, Дарсил. Они эффективно восстанавливают мембраны клеток печени, укрепляют их. Работоспособность органа улучшается, в частности активизируется его способность обезвреживать токсины, синтезировать белок.
-
Экстракты лекарственных растений и растительное сырье. В эту группу можно отнести ЛИВ 52 (корни каперсов, семена цикория, семена кассии, кора аржуна, паслен и пр.), Тыквеол (концентрат тыквенного масла), Хофитол (листья полевого артишока). Эти препараты имеют действие, обусловленное входящими в их состав растениями, помогают регенерации гепатоцитов, улучшают отток желчи и пр.
-
Компоненты животного происхождения. На основе сублимированных клеток печени, полученных от свиней, производят средство Гепатосан. Препарат обладает комплексным действием: детоксикационным, белоксинтетическим, мембраностабилизирующим. Донорские клетки являются родственными тканям печени человека, что обуславливает позитивный эффект от использования препарата.
-
Эссенциальные фосфолипиды. Самая многочисленная группа препаратов, в нее входят Эссенциале, Эссливер, Фоссфонциале и пр. Длительный, в течение нескольких месяцев прием фосфолипидов позволяет достигать позитивного эффекта относительно состояния клеточных мембран печени. Благодаря молекуле линолевой кислоты фосфолипиды встраиваются в ткани печени, укрепляя их.
-
Низкомолекулярные сахара. В состав препарата Гептронг входят низкомолекулярные сахара, аффинные человеческим гепатоцитам. Это натуральное и безопасное средство, показывающее целый спектр оздоравливающих печень эффектов: стабилизацию мембран, антиоксидантное воздействие, уменьшение активности печеночных ферментов, уменьшение воспаления. Инъекционная форма особенно актуальна для пациентов, страдающих тошнотой.
-
Орнитин. Высокий уровень аммиака в результате нарушения ее обезвреживания в печени отравляюще действует на весь организм. Препарат Гепа-Мерц на основе аминокислоты орнитина устраняет эту проблему.
Лечение ГЭРБ
Лечение гастроэзофагеального рефлюкса с эзофагитом предполагает строгое соблюдение предписаний врача. Курс терапии начинается с рекомендаций по изменению образа жизни пациента. К ним относят следующие:
-
частое, дробное питание;
-
прием пищи не позднее, чем за 3 часа до сна;
-
вертикальное положение тела после принятия пищи (не рекомендовано ложиться, чтобы не допустить заброса содержимого желудка в пищевод);
-
отказ от шоколада, кофе, прочих продуктов, влияющих на тонус нижнего сфинктера пищевода;
-
подъем головного края кровати для обеспечения нужного положения тела во сне;
-
ограничение физической активности, предусматривающей наклоны корпуса;
-
приведение веса в норму при наличии избыточной массы тела.
Врач назначит антациды на основе алюминия и магния. Эрозивные формы эзофагитов при ГЭРБ требуют назначения высоких доз блокаторов протонного насоса на срок от 8 до 12 недель. При отсутствии язвенного поражения врач порекомендует принимать стандартные дозы в течение 8 недель, после чего при наступлении облегчения достаточно поддерживающего приема.
При осложненном течении ГЭГБ – повторяющихся кровотечениях, развитии стриктур, объемных образований и неэффективности лекарственных методов показано хирургическое вмешательство. Плановая операция может проводиться с помощью лапароскопического доступа.
+7 (495) 775 75 66
Лечение пациента с ГЭРБ
- комплекс рекомендаций по немедикаментозной терапии (питание, образ
жизни); - медикаментозную терапию:
ГЭРБ без эзофагита:
- индукционная терапия: при редких (не чаще 2 раз в неделю) симптомах – антациды
или Н2-блокаторы (ранитидин 150–300 мг/сут, фамотидин 20–40 мг/сут) в режиме «по
требованию»; при частых симптомах – ИПП в стандартной дозе (стандартная доза
определяется согласно таблице 11 приложения 6 к настоящему клиническому протоколу)
1 раз в сутки утром за 30–60 мин до еды 4 недели. При недостаточном эффекте доза
увеличивается в 2 раза (двойная доза). Дополнительно при необходимости назначаются
антациды в режиме «по требованию». При неэрозивной ГЭРБ с внепищеводными
проявлениями (хронический кашель, бронхоспазм, осиплость голоса) – ИПП в двойной
дозе 12 недель; - поддерживающая терапия: терапия «по требованию» – при появлении клинической
симптоматики однократный прием антацида или Н2-блокатора или ИПП в стандартной
дозе (одного из перечисленных) либо непрерывная поддерживающая терапия в виде
ежедневного приема половинной дозы ИПП.
ГЭРБ с эзофагитом степени А-В:
- индукционная терапия: ИПП в двойной дозе (стандартная доза 2 раза в день или
двойная доза утром) – 4 недели, затем в стандартной дозе еще 4 недели. При отсутствии
эффекта доза увеличивается в 2 раза. Дополнительно при необходимости – антациды в
режиме «по требованию» или прокинетики в стандартных дозах; - поддерживающая терапия: ИПП в стандартной дозе в режиме «по требованию», при
неэффективности (рецидивы эзофагита) – непрерывная терапия половинной или
стандартной дозой ИПП. Минимальная длительность непрерывной терапии – 6 месяцев.
При необходимости постоянного многолетнего применения ИПП следует перед началом
профилактического лечения оценить наличие инфекции Нр, и если она имеется – провести
эрадикационную терапию.
ГЭРБ с эзофагитом степени C-D:
- индукционная терапия: ИПП в двойной дозе (стандартная доза 2 раза в день или
двойная доза утром) – 8–12 недель. При недостаточном эффекте доза увеличивается в
2 раза. При необходимости дополнительно – антациды в режиме «по требованию»; - поддерживающая терапия: непрерывный прием ИПП в стандартной или половинной
от стандартной дозе (назначается доза, обеспечивающая отсутствие изжоги).
Минимальная длительность непрерывной терапии – 6 месяцев. Перед началом
профилактического лечения следует оценить наличие инфекции Hр, и если она имеется –
провести эрадикационную терапию.
Контроль эффективности лечения ГЭРБ
- эффективность индукционной терапии неэрозивной ГЭРБ контролируется по
исчезновению симптомов рефлюкса в сроки 2–4 недели, внепищеводных симптомов – в
сроки 8–12 недель; - заживление эзофагита контролируется эндоскопически в сроки 4–12 недель (в
зависимости от тяжести эзофагита). Допускается ведение пациента без эндоскопического
контроля при эзофагите степени А-В и полном исчезновении симптомов рефлюкса на
фоне лечения.
Диспансерное наблюдение ГЭРБ
Пациенты с ГЭРБ с эзофагитом С-D или пищеводом Баррета относятся к группе
диспансерного наблюдения Д(III) и подлежат наблюдению врачом-гастроэнтерологом,
врачом-терапевтом участковым (врачом общей практики) постоянно.
Объем и сроки обследования пациента с гастроэзофагеальной рефлюксной болезнью с эзофагитом C-D при диспансерном наблюдении составляют:
- 1 раз в год: медицинский осмотр в определением ИМТ, ОАК, БИК (билирубин, АСТ,
АЛТ, железо), ЭГДС; - 1 раз в 2 года: ЭГДС с множественной биопсией пищевода.
Другие случаи ГЭРБ, кроме выше перечисленных, относятся к группе Д(II).
Критериями эффективности лечения и диспансерного наблюдения при ГЭРБ
являются отсутствие клинической и эндоскопической симптоматики, раннее выявление
осложнений.
Основные правила диеты
Диета при эзофагите является физиологически полноценной, она должна включать в себя необходимое количество белков жиров и углеводов, а также быть сбалансированной с точки зрения содержания витаминов и микроэлементов.
Основной задачей лечебного питания при данном заболевании является механическое и химическое щажение слизистой желудка и пищевода, поэтому диета исключает продукты, которые повышают выработку желудочного сока (соляной кислоты) и раздражают слизистые пищевода и желудка.
В соответствии с классификацией лечебных столов по Певзнеру диета при эзофагите — это стол №1.
Суточное количество питательных веществ составляет:
- белки – 85-90г, из них 40-45г белков животного происхождения;
- жиры — 70-80г, из них 25-30г растительных жиров;
- углеводы – 300-350г, из них простые сахара — до 50-60г.
Энергетическая ценность лечебного стола составляет 2170-2480 килокалорий в сутки.
Основные принципы диеты при эзофагите:
- Режим питания.
Питание должно быть дробным: прием пищи рекомендован каждые 3-4 часа, то есть 5-6 раз в день. Частая еда небольшими порциями не позволяет желудку вырабатывать соляную кислоту в большом количестве, а также препятствует излишнему растяжению желудка и забросу его содержимого в пищевод. Последний прием пищи должен быть не позднее, чем за два часа до сна. Кроме того, нельзя принимать горизонтальное положение после еды и днем или заниматься деятельностью, которая требует наклонов: так соляная кислота вместе с пищей легко попадает в пищевод. - Температурный режим.
Помимо химического и механического щажения диета предусматривает и обеспечение термического покоя ЖКТ. Оптимальный температурный режим еды должен соответствовать 15-60°C. Пища в теплом виде не раздражает воспаленную слизистую пищевода и не усугубляет заболевание в отличие от излишне горячих или холодных блюд, которые стимулируют выброс соляной кислоты. - Правила приема пищи.
Есть следует не спеша, тщательно пережевывая еду до состояния кашицы, тем самым облегчая работу пищеварительного тракта в целом и желудка в частности. Крупные куски дольше перевариваются и задерживаются в желудке на более длительное время, что подстегивает его продуцировать желудочный сок. Торопливо проглоченная пища и разговоры во время еды способствуют заглатыванию воздуха (аэрофагии), что впоследствии вызывает отрыжку и изжогу. Перед каждым приемом пищи рекомендуется выпить ? стакана картофельного сока или сжевать пару ломтиков сырого картофеля, это снизит концентрацию кислоты в желудке. - Алкоголь.
При эзофагите, тем более остром, следует отказаться или хотя бы ограничить прием алкоголя. Спиртные напитки ни в коем случае нельзя употреблять натощак, так как они стимулируют выработку соляной кислоты, а это, в свою очередь, приводит к забросу ее в пищевод. Кроме того, этиловый спирт раздражает поврежденную слизистую пищевода. - Соль и жидкость.
Лечебный стол при воспалении пищевода подразумевает некоторое ограничение поваренной соли: около 8-10г. Излишек соли разъедает поврежденную слизистую пищевода, а также усиливает синтез соляной кислоты. Потребление жидкости ограничивают до 1,5 литров в день, причем не рекомендуется пить сразу после еды, чтобы не переполнять желудок. - Кулинарная обработка.
Блюда должны подаваться в отварном виде, приготовленными на пару, запеченными или тушеными. Жарка исключается, так как корочка, которая образуется при жарении, раздражает и травмирует слизистую пищевода, а сами продукты надолго задерживаются в желудке. Пища должна быть протертой, разваренной или мелко порубленной.
Особые указания
Перед началом терапии необходимо исключить наличие злокачественного процесса (особенно при язве желудка), т.к. лечение, маскируя симптоматику, может отсрочить постановку правильного диагноза.
Прием одновременно с пищей не влияет на его эффективность.
При возникновении трудностей с проглатыванием целой капсулы, можно проглотить ее содержимое после вскрытия или рассасывания капсулы, а также можно смешать содержимое капсулы со слегка подкисленной жидкостью (соком, йогуртом) и использовать полученную суспензию в течение 30 мин.
В обычных дозировках препарат не оказывает влияния на скорость психомоторных реакций и концентрацию внимания.
По результатам исследований отмечено фармакокинетическое/фармакодинамическое взаимодействие между клопидогрелом (нагрузочная доза 300 мг и поддерживающая доза 75 мг/сут) и омепразолом (80 мг/сут внутрь), которое приводит к снижению экспозиции к активному метаболиту клопидогрела в среднем на 46 % и снижению максимального ингибирования АДФ-индуцированной агрегации тромбоцитов в среднем на 16 %. Поэтому следует избегать одновременного применения омепразола и клопидогрела.
Вследствие снижения секреции соляной кислоты повышается концентрация хромогранина А(CgA). Повышение концентрации CgA в плазме крови может оказывать влияние на результаты обследований для выявления нейроэндокринных опухолей. Для предотвращения данного влияния необходимо временно прекратить прием омепразола за 5 дней до проведения исследования концентрации CgA.
Препарат следует принимать с осторожностью, если присутствует один из следующих симптомов или состояний: наличие «тревожных» симптомов — значительное снижение массы тела, повторяющаяся рвота, рвота с примесью крови, нарушение глотания, изменение цвета кала (дегтеобразный стул).
Ингибиторы протонного насоса, особенно при применении препарата в высоких дозах и при длительном применении (> 1 года), могут умеренно повышать риск переломов бедра, костей запястья и позвонков, особенно у пожилых пациентов или при наличии других факторов риска.
В рандомизированных, двойных слепых, контролируемых клинических исследованиях омепразола и эзомепразола, включая два открытых исследования с длительностью терапии более 12 лет, не была подтверждена связь переломов на фоне остеопороза с применением ингибиторов протонного насоса.
Хотя причинно-следственная связь применения омепразола/эзомепразола с переломами на фоне остеопороза не установлена, пациенты с риском развития остеопороза или переломов на его фоне должны находиться под соответствующим клиническим наблюдением. У пациентов, получавших омепразол на протяжении, как минимум, трех месяцев, была зарегистрирована тяжелая гипомагниемия, проявляющаяся такими симптомами, как: утомляемость, бред, судороги, головокружение и желудочковая аритмия. У большинства пациентов гипомагниемия купировалась после отмены ингибиторов протонного насоса и введением препаратов магния.
У пациентов, которым планируется длительная терапия или которым назначен омепразол с дигоксином или другими препаратами, способными вызвать гипомагниемию (например, диуретики), следует оценить содержание магния до начала терапии и периодически контролировать его во время лечения.
Омепразол, как и все лекарственные средства, снижающие кислотность, может приводить к снижению всасывания витамина В12 (цианокобаламина). Об этом необходимо помнить в отношении пациентов со сниженным запасом витамина В12 в организме или с факторами риска нарушения всасывания витамина В12 при длительной терапии.
У пациентов, принимающих препараты, понижающие секрецию желез желудка, в течение длительного времени, чаще отмечается образование железистых кист в желудке, которые проходят самостоятельно на фоне продолжения терапии. Эти явления обусловлены физиологическими изменениями в результате ингибирования секреции соляной кислоты.
Снижение секреции соляной кислоты в желудке под действием ингибиторов протонной помпы или других кислотоингибирующих агентов приводит к повышению роста нормальной микрофлоры кишечника, что в свою очередь может приводить к незначительному увеличению риска развития кишечных инфекций, вызванных бактериями рода Salmonella spp. и Campylobacter spp., а также, вероятно, бактерий Clostridium difficile у госпитализированных пациентов.
Виды фундопликации
1. Открытую фундопликацию. Доступ при этом может быть:
• Торакальный – разрез проводится по межреберью слева. В настоящее время приме-няется очень редко.
• Абдоминальный. Проводится верхне-срединная лапаротомия, отодвигается левая доля печени и проводятся необходимые манипуляции.
2. Лапароскопическую фундопликацию. Наиболее современным, малотравматичным, обладающим хорошими функциональными и косметическими результатами обладает ме-тод «Лапароскопической фундопликации. В «Профессорской клинике» мы предлагаем своим пациентам именно такой способ лечения ГЭРБ.
слева: открытая фундопликация, справа: лапароскопическая фундопликация









