Дилатация левого предсердия: причины и степени, симптомы и лечение
Содержание:
- Введение
- Атрезия легочной артерии с интактной межжелудочковой перегородкой
- Блокада правой ножки пучка Гиса — Нарушения ритма и проводимости сердца
- Прогноз
- Причины, вызывающие дилатацию
- Трехпредсердное сердце
- Расширение правого предсердия (ПП)
- Норма и патология в сокращении
- Причины
- Методы лечения
- Профилактика и прогноз при ППС
- Правое предсердие
- Клинические проявления
- Классифиация: степени и формы
- Причины гидронефроза
- Причины развития
- Увеличение левого предсердия
Введение
Дилатацией левого предсердия называют увеличение объема левого предсердия, при этом толщина стенок сердца обычно не изменяется.
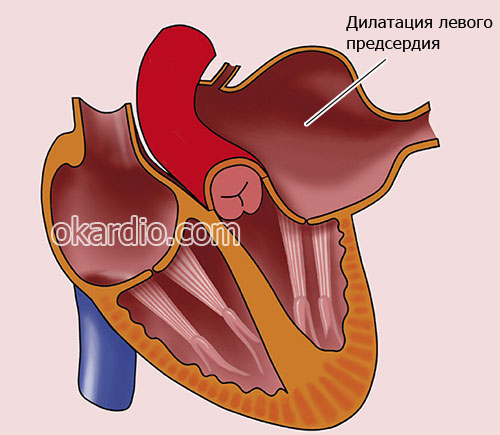
Дилатация левого предсердия
Как увеличивается объем предсердия? По разным причинам (заболевание, патологии клапана, физическая нагрузка, врожденный порок) циркуляция крови между предсердием и желудочком нарушается, объем крови превышает допустимый, в результате камера предсердия растягивается и увеличивается в объеме. Это затрудняет работу и нарушает ритм сердца.
Патологию не считают самостоятельным заболеванием, чаще это признак или следствие основного заболевания (мерцательной аритмии, пороков сердца).
Умеренная дилатация никак себя не проявляет, часто ее обнаруживают случайно. Но при сочетании факторов (например, врожденного увеличения левого предсердия и гипертонической болезни) патология становится более выраженной и может стать причиной нарушения работы сердца. Ее нельзя игнорировать, так как со временем она развивается до состояний, серьезно угрожающих работоспособности и жизни пациента (сердечно-сосудистая недостаточность, аритмия, тромбоз легочных артерий).
Полное выздоровление наступает, если причину дилатации левого предсердия (сокращенно ЛП) вовремя выявить и устранить. В 90% случаев это невозможно, поэтому осуществляют симптоматическое лечение (по симптомам основного заболевания), назначение и наблюдение за пациентом в этом случае производит кардиолог.
Атрезия легочной артерии с интактной межжелудочковой перегородкой
При этом пороке отсутствует сообщение между стволом легочной артерии
и правым желудочком, выживание возможно при наличии ОАП или ДМПП.
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Дилатация аорты.
- Дилатация левого желудочка и левого предсердия.
- Уменьшение выходного отдела правого желудочка.
- Усиление эхосигнала от эндокарда правого желудочка.
- Невозможность визуализации клапана легочной артерии.
- Дилатация правого предсердия (особенно при сопутствующей
недостаточности трикуспидального клапана). - Гипертрофия межжелудочковой перегородки.
- Уменьшение экскурсии трикуспидального клапана.
Двухмерная ЭхоКГ:
- Гипоплазия правого желудочка.
- Гипоплазия правого атриовентрикулярного отверстия.
- Гипоплазия или атрезия легочной артерии, створки
клапана легочной артерии не визуализируются. - Дефект межпредсердной перегородки.
- Открытый артериальный проток.
- Атрезия легочной артерии с ДМЖП.
- Синдром гипоплазии правого желудочка.
Блокада правой ножки пучка Гиса — Нарушения ритма и проводимости сердца
10.4. Нарушения внутрижелудочковой проводимости
10.4.1. Блокада правой ножки пучка Гиса (БПНПГ)
Блокада правой ножки пучка Гиса (БПНПГ) у молодых людей встречается в 0,1—0,2% случаев. С возрастом ее частота возрастает, достигая у людей старше 40 лет 0,3—0,24—4,5%. БПНПГ чаще возникает у мужчин.
При остром инфаркте миокарда БПНПГ появляется в 2—3,7% случаев и в основном при переднем инфаркте, чаще при трансмуральном. Частичная БПНПГ встречается и при заднем инфаркте миокарда.
Этиология. У молодых людей блокада правой ножки пучка Гиса часто (21— 50% случаев) доброкачественная, не связана с сердечной патологией. В остальных случаях, особенно у пожилых людей,
БПНПГ обусловлена гипертонической болезнью (60% случаев), ИБС (хотя она чаще вызывает блокаду левой ножки пучка Гиса). Реже причиной БПНПГ могут быть врожденная аномалия — недоразвитие начального сегмента правой ножки пучка Гиса; врожденные пороки сердца (дефект межпредсердной, реже межжелудочковой перегородки, стеноз устья легочной артерии); растяжение правого желудочка при тромбоэмболии легочной артерии или при обструктивных хронических заболеваниях легких (тогда чаще возникает частичная блокада правой ножки пучка Гиса); болезни Lev и Lenegre; острый инфаркт миокарда; кардиомиопатии; тупая травма грудной клетки; гиперкалиемия, прогрессирующая мышечная дистрофия; передозировка новокаинамида, хинидина, реже сердечных гликозидов; новообразования сердца; хирургические операции на сердце, например вертикальная вентрикулотомия; сифилитическая гумма.
Клиническая картина.
Могут выявляться клинические признаки органического заболевания, вызвавшего БПНПГ. Кроме того, у 1/з больных определяются некоторые изменения при аускультации: расщепление II тона, встречаемое чаще, и расщепление I тона, встречаемое реже (из-за асинхронного сокращения желудочков).
Диагностические ЭКГ-критерии. Полная БПНПГ: продолжительность комплекса #Я5>0,12 с; высокий зубец R или R’ в отведении Vi, иногда и в V2, з (перед зубцом R обычно регистрируется маленький п. В aVR отведении часто бывает глубокий зубец Q и широкий, зазубренный зубец R. В I и левых грудных отведениях обычно выявляется различной величины зубец R и широкий, зазубренный зубец S); ST и Т отклонены дискордантно от основного направления комплекса QRS. При отклонении электрической оси влево в отведении Vj регистрируются формы rR зазубренный R или qR. При отклонении электрической оси вправо в отведении V1 наблюдается форма qR.
Частичная БПНПГ: морфология комплекса QRS идентична полной БПНПГ, однако продолжительность его 0,11 с. При увеличении степени блокады продолжительность комплекса QRS увеличивается и R’ дефлексия в отведении Vi становится более высокой. Чаще (в 87% случаев) БПНПГ бывает постоянной, реже— интермиттирующей.
Лечение.
блокада правой ножки пучка Гиса в специальном лечении не нуждается. Появление БПНПГ в остром периоде инфаркта миокарда профилактической эпдокардиальной стимуляции не
требует. Если необходимо, проводят лечение основного заболевания, вызвавшего БПНПГ.
Прогноз: у молодых людей без органического заболевания сердца относительно благоприятный. Большинство авторов считают, что изолированная БПНПГ никогда не переходит в полную АВ блокаду и даже совместная находка атриовентрикулярной блокады I степени не имеет прогностического значения, так как при ЭФИ в таких случаях, как правило, находят лишь удлинение интервала А—Н, указывающее на ухудшение АВ проводимости в АВ соединении. Однако некоторые авторы указывают на редкое (1,8—6%) прогрессирование БПНПГ в АВ блокаду II или III степени.
Присоединившаяся БПНПГ на фоне гипертопической болезни или ИБС ухудшает прогноз, увеличивая летальность почти в 3 раза. Прогноз ухудшают кардиомегалия, сердечная недостаточность, удлинение интервала Н—V. Прогноз при БПНПГ всегда лучше, чем при блокаде левой ножки пучка Гиса.
На фоне острого инфаркта миокарда появившаяся полная или частичная БПИПГ не переходит, по нашим данным , в полную АВ блокаду и не ухудшает исход заболевания. Некоторые авторы при БПНПГ отмечают увеличение летальности, но только при обширном трансмуральном инфаркте миокарда с сердечной недостаточностью. На отдаленный прогноз инфаркта БПНПГ не влияет, хотя есть и противоположное мнение.
Прогноз
Прогноз благоприятен в одном случае, если нарушение работы сердечно-сосудистой системы выявлено на 1 или 2 стадии. Пациент будет находиться на поддерживающем лечении, поэтому последующие несколько десятков лет будет продолжать хорошо себя чувствовать и не ощущать симптомов, характерных для этого заболевания.
Если болезнь диагностирована уже на 3-4 стадии, то прогноз неблагоприятен. Даже при поддержании лечения сердечная мышца продолжает изнашиваться, что приводит к летальному исходу. Максимальный срок жизни с такой патологией составляет 10 лет, но даже при соблюдении правильного лечения до этого времени доживает лишь четверть пациентов.
Причины, вызывающие дилатацию
Пролапс митрального клапана
Среди причин, которые могут способствовать расширению левого предсердия, выделяют сужение или недостаточность двустворчатого клапана. Например, при пролапсе двустворчатого клапана, происходит возврат крови в предсердие при сокращении левого желудочка через неплотно прикрытое атриовентрикулярное отверстие. Таким образом, кровенаполнение предсердия в фазу его расслабления происходит не только из лёгочных вен, а еще и из левого желудочка.
Камера сердца страдает от избыточного кровенаполнения, вначале, пытаясь справиться с нагрузкой, она утолщается, а когда резервные способности истощаются — расширяется, дилатируется. При стенозе, напротив, кровь не может свободно излиться из предсердия, при его сокращении, в желудочек. Левое предсердие не опустошается полностью, остаётся полунаполненным, а в это время из лёгочных вен поступает новая порция крови — возникает перенаполнение, и как следствие расширение полости.
Стеноз митрального клапана
Помимо стеноза и недостаточности двустворчатого клапана, увеличение левого предсердия наблюдается при:
- пороках сердца,
- выраженной физической нагрузке,
- осложнениях инфекционных заболеваний (вирусных, бактериальных, грибковых),
- интоксикациях медикаментами или алкоголем, хроническом алкоголизме,
- артериальной гипертензии,
- опухолях и опухолевидных заболеваниях,
- ревматизме,
- разрыве сухожильных хорд,
- нарушениях ритма сердца,
- аутоиммунных заболеваниях,
- некоторых эндокринных нарушениях,
- дилатационной кардиомиопатии.
Трехпредсердное сердце
Дополнительная камера в левом предсердии, разделяющая его полость
на две части: полость, принимающую легочные вены и собственно полость
левого предсердия (рис.89).
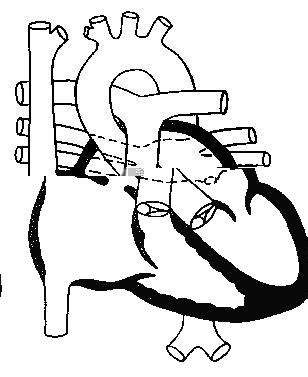
Рис.89.
Трехпредсердное
сердце.
Вторичный дефект
межпредсердной
перегородки (схема).
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Дилатация правого желудочка.
- ЭхоКГ-паттерн легочной гипертензии.
- Нормальный ЭхоКГ-паттерн митрального клапана (дифференциальный
признак от надклапанного митрального кольца). - Уменьшение полости левого желудочка.
Двухмерная ЭхоКГ:
- Фибромышечная перегородка в левом предсердии, разделяющая
полость на две неравные части. - ЭхоКГ-паттерн легочной гипертензии (см).
- Надклапанное митральное кольцо.
- Тотальный аномальный дренаж легочных вен.
- Опухоль левого предсердия.
Расширение правого предсердия (ПП)
Если человек страдает бронхолегочными заболеваниями, бронхи его могут спазмироваться. Повышается давление в сосудах малого круга кровообращения, и компенсаторно расширяется правое предсердие. Среди иных причин: инфекционные поражения миокарда, легочная гипертензия, нарушения в легочных кровеносных сосудах, патологические изменения сердечной мышцы.
Пороки сердца (врожденные и приобретенные) могут стать причиной повышения количества крови в предсердии и, следовательно, дилатации.
Чтобы избавить больного от патологии, необходимо купировать причины, ее вызвавшие. Борьба с дилатацией сводится к борьбе с основным заболеванием, которое к ней привело. Если болезнь будет прогрессировать, сердечная мышца также пострадает. Разовьется дилатационная гипертрофия, а в итоге – сердечная недостаточность.
Одним из способов коррекции расширенного правого предсердия является оперативное вмешательство. Однако без лечения основного заболевания положительного эффекта от операции ждать не приходится. При тяжелой сердечной недостаточности, сопровождающей дилатацию, рекомендуется операция по трансплантации сердца.
Норма и патология в сокращении
Нормальный диастолический объем правого предсердия в 18–25 лет составляет около 105 см3, левого — 90–135 см3. К шестидесяти годам увеличивается на 5–10 см3. У женщин он обычно на 3–6 см3 больше. При сокращении полости уменьшаются почти вдвое. Любые объемы выше нормативных определяются как дилатация предсердий.
В правое предсердие поступает кровь из полых вен, венечного синуса сердца и множества малых вен, в левое — из легких. В местах впадения легочных и полых вен нет клапанов. Обратный ток крови прекращается за счет сокращения кольцевидных мышечных образований.
Перерастяжение камер вызывается затруднением перехода потока крови через атриовентрикулярные отверстия, расположенные между желудочками и предсердиями. Механическое препятствие может стать причиной дилатации в связи с нарушенной работой клапанного аппарата, заболеваниями эндокарда.
За способность к сокращению в предсердиях отвечают клетки миоциты. Процесс сократимости обеспечивается механизмом соединения волокон актина и миозина при участии электролитов и получении энергии. Любые болезни сердца, связанные с поражением миокарда, обязательно отражаются на наджелудочковых образованиях.
Причины

К причинам растяжения стенок левого предсердия относятся:
- чрезмерные физические нагрузки, в группу риска попадают спортсмены, деятельность которых направлена на увеличение мышечной массы;
- неправильное функционирование митрального клапана, что сопровождается обратным забросом крови;
- наследственный фактор, чем больше в роду у пациента людей, страдающих заболеваниями сердца, тем выше риск, что у него разовьется эта патология;
- анатомическое изменение кардиальных структур – артериальная гипертензия;
- доброкачественные или злокачественные опу4холи;
- нехватка выброса крови в главную артерию мышечного органа, из-за чего образуется застой в желудочках.
Методы лечения
Терапию следует начинать как можно раньше. Осуществляться она может двумя основными методами: медикаментозным и хирургическим. Выбор методики делается исключительно врачом. При этом специалист учитывает целый ряд факторов, в числе которых: степень развития заболевания, функциональность органа, возраст и другие индивидуальные особенности пациента, причина гидронефроза и др.
Оставьте заявку
Вам будет совершен обратный автоматический звонок, дождитесь ответа оператора.
Политика в отношении обработки персональных данных
Согласие на обработку персональных данных
Запишитесь на прием
Выбрать время
Консервативная терапия
Такое лечение направлено на устранение болевых ощущений, а также на борьбу с инфекцией и предотвращение осложнений
Очень важно не допустить развития мочекаменной болезни и почечной недостаточности
Врачи могут назначать препараты следующих групп:
- антибактериальные
- уросептические
- противовоспалительные
Важно! Следует понимать, что в большинстве случаев консервативная терапия не позволяет избавиться от причины заболевания. Она направлена только на устранение симптомов и не допускает хронизации патологии
Терапию следует начинать как можно раньше. Осуществляться она может двумя основными методами: медикаментозным и хирургическим.
Хирургические вмешательства
Операции проводятся с целью обеспечения нормального оттока мочи и функционирования почки.
При серьезных нарушениях, спровоцированных затрудненным оттоком мочи, проводят:
- Стентирование. В мочеточник устанавливают стент, который представляет собой гибкую и тонкую трубку. Она обеспечивает свободный отток мочи из почки в мочевой пузырь. Трубочка начинается в зоне лоханки и заканчивается в пузыре. Показанием для установки стента является необходимость в обеспечении оттока мочи при закупоривании мочевыводящих путей. Снимается стент сразу же после того, как устраняется причина закупоривания
- Нефростомию. Данное вмешательство подразумевает целый комплекс хирургических методик. Процедура является временной и предшествует полноценной хирургической операции по устранению гидронефроза. При вмешательстве в область почечной лоханки вводится дренаж в виде катетера. Наружный конец катетера соединяется с мочеприемником
Важно! Обе эти меры являются временными. Они только обеспечивают нормальный отток мочи, но не справляются с причиной гидронефроза
Патология устраняется исключительно оперативным путем.
Операции проводятся с целью обеспечения нормального оттока мочи и функционирования почки.
Сегодня могут проводиться:
- Лапароскопические вмешательства
- Манипуляции с применением робота да Винчи
Опытные врачи, владеющие современными методиками работы, стараются проводить вмешательства малоинвазивными способами. Это позволяет снизить риски возникновения различных осложнений и сократить период реабилитации пациента
Особое внимание уделяется органосохраняющим технологиям
Вмешательства направлены на пластику лоханки или мочеточника, удаление новообразований, дробление камней или их изъятие из органов и полостей. Если во время обследования выясняют, что работа почки частично или полностью нарушена, могут проводить операции, направленные на ее удаление.
Важно! Даже после удаления почки пациент может вернуться к привычной жизни (с некоторыми ограничениями в физической активности и питании). Перед началом лечения гидронефроза почки у взрослых и детей проводится обследование, оценивающее причину возникновения симптомов, определяющее степень поражения и другие особенности течения заболевания.
Перед началом лечения гидронефроза почки у взрослых и детей проводится обследование, оценивающее причину возникновения симптомов, определяющее степень поражения и другие особенности течения заболевания.
Профилактика и прогноз при ППС
Таких мер профилактики, которые бы на сто процентов спасали бы от приобретенного порока сердца, нет. Но есть ряд мер, которые позволят снизить риск развития пороков сердца. Имеются ввиду следующие:
- своевременная терапия инфекций, вызванных стрептококком (в частности ангины);
- бициллинопрофилактика при факте ревматической атаки;
- прием антибиотиков перед хирургическими и стоматологическими манипуляциями при наличии риска инфекционного эндокардита;
- профилактика сифилиса, сепсиса, ревматизма: санация инфекционных очагов, правильное питание, режим труда и отдыха;
- отказ от вредных привычек;
- наличие умеренной физической нагрузки, доступные физические упражнения;
- закаливание.
Прогноз для жизни и трудоспособности людей с пороками сердца зависит от общего состояния, тренированности человека, физической выносливости. Если отсутствуют симптомы декомпенсации, человек может жить и работать в обычном режиме. Если же развивается недостаточность кровообращения, труд должен быть или облегчен, или прекращен, показано санаторное лечение на специализированных курортах.
Необходимо наблюдаться у кардиолога, чтобы отслеживать динамику процесса и при прогрессировании заболевания вовремя определить показания к кардиохирургическому лечению порока сердца.
Правое предсердие
Функциональная анатомия правого предсердия
Правое предсердие имеет цилиндрическую форму; у новорожденных объем
полости составляет 6,5-10 см3, к концу 1 года жизни — 11-18
см3, в 7-9 лет — 22-36 см3, в 18-25 лет — 100-150
см3.
Правое предсердие изучают в двухмерном режиме из проекции 4-х камер
с верхушки или субксифоидально. При субксифоидальном доступе можно
визуализировать место впадения нижней полой вены, а также ее заслонку
(складка эндокарда высотой 5-10 мм) и межвенозный бугорок (на границе
устьев верхней и нижней полой вены). На латеральной стенке правого
предсердия в ряде случаев удается визуализировать мышечный валик (пограничный
гребень ушка правого предсердия). При дилатации ушка могут визуализироваться
гребенчатые мышцы в виде трабекулярных образований, обычно соединяющихся
с устьем полых вен.
Размеры правого предсердия зависят от возраста: у новорожденных и
детей до года переднезадний размер колеблется от 1,1 до 2,1 см, у
детей 1-6 лет — 1,1-2,5 см, у детей 7-12 лет — 1,3-2,5 см, 13-17
лет — 1,4-2,5 см. Ширина предсердия у новорожденных и детей до 1
года от 1,2 до 1,9 см, у детей 1-6 лет — 1,2-2,3 см, у детей 7-12
лет — 1,3-2,3 см, у 13-17-летних — 1,4-2,3 см.
Двухмерная эхокардиография правого предсердия
Правое предсердие визуализируют в нескольких продольных и поперечных
сечениях. Из субкостального доступа определяют место впадения нижней
полой вены в полость камеры (situs solitus). В проекции 4-х камер
из апикального или субкостального доступа устанавливают форму камеры,
наличие в ней дополнительных образований, взаимосвязь с желудочковой
камерой.
Дилатация правого предсердия
- Идиопатическая аневризма правого предсердия.
- Аномальный дренаж легочных вен.
- Дефект межпредсердной перегородки.
- Открытый атриовентрикулярный канал.
- Аномалия Эбштейна.
- Стеноз трикуспидального клапана.
- Недостаточность трикуспидального клапана.
- Опухоль правого предсердия.
- Рестриктивная кардиомиопатия.
- Аритмогенная дисплазия правого желудочка.
- Частичное врожденное отсутствие перикарда.
- Легочное сердце.
- Застойная сердечная недостаточность.
- Констриктивный перикардит.
- Прорыв аневризмы синуса Вальсальвы в правое предсердие.
- Портальная гипертензия.
Уменьшение полости правого предсердия
- Сдавление при опухолях средостения.
- Синдром гипоплазии правого желудочка.
- Большой лево-правый шунт на уровне желудочков (ДМЖП)
или магистральных сосудов (ОАП).
Дополнительные эхосигналы в полости правого предсердия:
- Опухоли правого предсердия (чаще миксомы).
- Заслонка венечного синуса.
- Заслонка нижней полой вены (Евстахиев клапан).
- Заслонка овального отверстия.
- Гребенчатые мышцы ушка правого предсердия.
- Тромб в правом предсердии.
- Пролапс трикуспидального клапана.
- Пролапс клапана нижней полой вены.
- Аневризма межпредсердной перегородки.
Клинические проявления
Одышка при физической нагрузке
Бесконечно сердце человека не способно справляться с повышенной нагрузкой. На смену тоногенной дилатации приходит миогенная, появляются признаки недостаточности кровообращения. Если перегружаются левые отделы сердца, говорят о недостаточности по левожелудочковому типу, если перегрузка падает на правые камеры, развивается правожелудочковая недостаточность.
Основными проявления левожелудочковой недостаточности являются одышка при физической нагрузке, боли в области сердца, ощущение перебоев и сердцебиения, утомляемость, слабость, головокружение, отеки голеней и стоп.
При недостаточности по правожелудочковому типу пациенты жалуются на учащенное сердцебиение, одышку, набухание шейных вен, низкое артериальное давление, тяжесть в правом подреберье, отеки конечностей.
Классифиация: степени и формы
Дилатация предсердий бывает двух типов:
- Тоногенная. Возникает в результате высокого давления и наличия большого объема жидкости в камере. Чаще всего данная форма сопровождается гипертрофией миокарда.
- Миогенная. Такой вид изменений возникает из-за разнообразных болезней сердца и приводит к ослаблению сократительной функции миокарда. Подобные отклонения в полостях имеют необратимый характер.
Чаще всего увеличению подвергается только одна сердечная камера. Опасность такого состояния заключается в риске развития аритмии или хронической сердечной недостаточности.
Расширение левого предсердия типизируется по группе оснований. Исходя из происхождения патологического процесса, выделяют:
- Врожденную форму. Удельный вес подобного состояния в общем количестве зафиксированных клинических ситуаций составляет 35-40%, это меньшинство. Патологические процессы диагностируются уже на развитых стадиях, поскольку маленький пациент не способен сформулировать свои жалобы до момента взросления, а родители трактуют объективные проявления неверно ввиду невнимательности или недостатка опыта. Перспективы лечения в связи с этим несколько хуже.
- Приобретенная форма. Обусловлена течением того или иного заболевания. Внимательный пациент может провести причинно-следственную связь между перенесенным состоянием и развитием симптоматики дилатации, которая достаточно выражена со второй стадии.
Другое основание для классификации — степень патологических отклонений. Соответственно говорят о 3 или 4 этапах развития болезни.
Указанные классификации играют большую роль в деле разработки тактики диагностики и дальнейшей терапии.
Причины гидронефроза
Лапароскопическая пластика гидронефроза
- Стоимость: 140 000 — 200 000 руб.
- Продолжительность: 1-3 часа
- Госпитализация: 3-4 дня в стационаре
Подробнее
Заболевание правильнее называть гидронефротической трансформацией, поскольку при нарушении оттока мочи изменения происходят не только с чашечно-лоханочной системой, но и с паренхимой, мочеточником, сосудами, мочевым пузырем и всей выделительной системой в целом. Правая и левая почки поражаются примерно с одинаковой частотой, двусторонний процесс бывает лишь в 5-9% случаев.
Основная причина патологии – затруднение оттока мочи из почки в связи с сужением мочевыводящих путей. Сужение может произойти на любом уровне, начиная от лоханки и заканчивая наружным отверстием уретры. Такое сужение бывает врожденным и приобретенным.
Встречаются следующие врожденные причины:
- аномалия расположения почечной артерии или ее ветвей, сдавливающих мочеточник;
- внутренние клапаны мочеточника;
- недоразвитие мочеточника;
- спиралеобразное расположение мочеточника, когда он охватывает нижнюю полую вену;
- уретероцеле – мешотчатое расширение участка мочеточника;
- атрезия мочеиспускательного канала или полное либо частичное заращение;
- мешковидные выпячивания мочеточника или дивертикулы.
- нефролитиаз или , при которой конкремент механически закупоривает мочеточник;
- длительно текущие хронические воспаления, при которых изменяется стенка мочеточника, развивается стриктура мочеточника;
- опухоли органов мочевыделения – доброкачественные и злокачественные;
- у женщин – хронические воспаления и опухоли органов малого таза;
- у мужчин – растущая ;
- метастазирование опухолей различного происхождения в забрюшинное пространство;
- травмы органов брюшной полости и таза;
- болезни спинного мозга, связанные с нарушением иннервации почек и мочевого пузыря.
То есть всегда причиной гидронефроза является появление анатомической преграды на пути движения мочи.
Причины развития
Разбираясь в том, что такое дилатация правого желудочка сердца, необходимо изначально определить природу ее происхождения. Когда у больного имеются гипертрофированные участки в сердечной мышце, это влечет за собой утолщение стенок миокарда и увеличение массы правого сердечного отдела. Подобные проблемы приводят к объемным и структурным изменениям отделов миокарда, гипоксии органов, повышению давления в правом предсердии.
 У младенцев эта патология может быть следствием врожденного порока сердца. Гипертрофия у грудничка возникает из-за дефекта желудочковой перегородки, в результате чего кровь не поступает в аорту, а выбрасывается в правый желудочек. Это вынуждает предсердие ребенка испытывать серьезные нагрузки при перекачивании большого объема крови.
У младенцев эта патология может быть следствием врожденного порока сердца. Гипертрофия у грудничка возникает из-за дефекта желудочковой перегородки, в результате чего кровь не поступает в аорту, а выбрасывается в правый желудочек. Это вынуждает предсердие ребенка испытывать серьезные нагрузки при перекачивании большого объема крови.
Дилатацию правого желудочка у взрослых людей, в частности, у профессиональных спортсменов, обычно связывают с легочным сердцем, а именно с проблемами дыхания. На фоне нехватки воздуха в легочных артериях повышается АД, а правое предсердие увеличивается в объеме.
Дилатация может быть вызвана несколькими причинами. Чаще всего они представлены изменениями миокарда и сверхнагрузками, которые испытывает данный отдел в результате сужения митрального клапана. Патологические состояния обычно вызваны воспалительным процессом в сердце – миокардитом. Нередко причиной патологии становится ишемическая болезнь, гипертония.
Увеличение левого предсердия
При увеличении левого предсердия (дилатация или гипертрофия) также изменяется форма зубца Р. Обычно сначала происходит деполяризация правого предсердия, затем – левого. Таким образом, при увеличении левого предсердия удлиняется общее время деполяризации предсердий, что проявляется патологически широким зубцом Р продолжительностью не менее 0,12 с (как минимум, три маленьких деления). При увеличении левого предсердия амплитуда (высота) зубца Р может быть нормальной или увеличенной.
У ряда больных, особенно с ишемической болезнью сердца (ИБС), могут быть широкие зубцы Р без заметного увеличения левого предсердия, что, вероятно, связано с задержкой проведения импульса по предсердию нормального размера. По этой причине для описания патологически широких зубцов Р чаще используют термин «перегрузка левого предсердия».
Зубцы Р, характерные для перегрузки левого предсердия
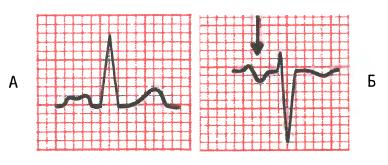
Рис. 6-4. А – широкие, иногда двугорбые зубцы Р в одном и более отведениях от конечностей; Б – широкие, двухфазные зубцы Р в отведении V1.
Зубец Р иногда бывает двугорбым или зазубренным (рис. 6-4, А). Вторая его вершина соответствует отсроченной деполяризации левого предсердия. Двугорбые зубцы Р обычно лучше видны в отведениях от конечностей (рис. 6-5).
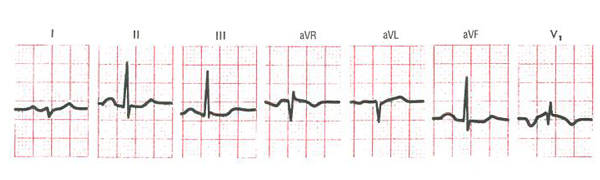
Рис. 6-5. Широкие двугорбые зубцы Р у больного с увеличением (перегрузкой) левого предсердия.
Иногда для описания широких зубцов Р используют старый термин «P-mitrale», поскольку эти изменения впервые выявили у больных с поражением митрального клапана при ревматической болезни сердца.
У больных с перегрузкой левого предсердия в отведении V1 иногда наблюдают двухфазный зубец Р (рис. 6-6,6-4, Б).
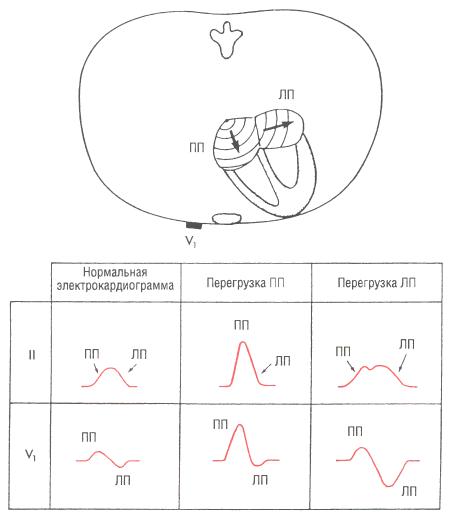
Рис. 6-6. Признак перегрузки ПП – высокие заострённые зубцы Р в грудных отведениях; признаки перегрузки ЛП – широкие, часто двугорбые зубцы Р в отведениях от конечностей, двухфазные зубцы Р в отведении V1 с выраженной отрицательной фазой (задержка деполяризации ЛП).
Он имеет небольшую начальную положительную и широкую отрицательную фазу. Продолжительность отрицательной фазы составляет более 0,04 с, глубина – не менее 1 мм. Выраженная отрицательная фаза соответствует отсроченному возбуждению увеличенного левого предсердия. Анатомически ЛП расположено сзади, напротив пищевода, а ПП – спереди, за грудиной. В отведении V1 начальная положительная фаза зубца Р отражает деполяризацию ПП, а глубокая отрицательная фаза – следствие того, что при деполяризации ЛП электрические потенциалы направлены кзади (от положительного полюса отведения V1).
Иногда при перегрузке ЛП наблюдают широкий, часто двугорбый зубец Р в I и II отведениях и двухфазный зубец Р в отведении V1. В других случаях видны только широкие зазубренные зубцы Р.
Иногда двухфазный зубец Р в отведении V1 – единственный признак перегрузки ЛП на электрокардиограмме.
Клинические причины перегрузки левого предсердия:
- Пороки клапанов сердца, особенно аортальный стеноз, аортальная недостаточность, митральная недостаточность и митральный стеноз. При митральном стенозе препятствие току крови через клапан из ЛП в ЛЖ вызывает повышение давления в лёгочных сосудах и ПЖ. По этой причине ЭКГ-проявлением выраженного митрального стеноза служит сочетание перегрузки ЛП (или ФП) и признаков гипертрофии ПЖ ().
- Артериальная гипертензия, которая приводит к развитию гипертрофии ЛЖ и перегрузке ЛП.
- Кардиомиопатии.
- ИБС.
Признаки перегрузки ЛП и ПП приведены схематично на . У больных с увеличением обоих предсердий возможно сочетание перечисленных признаков (например, высокие и широкие зубцы Р).