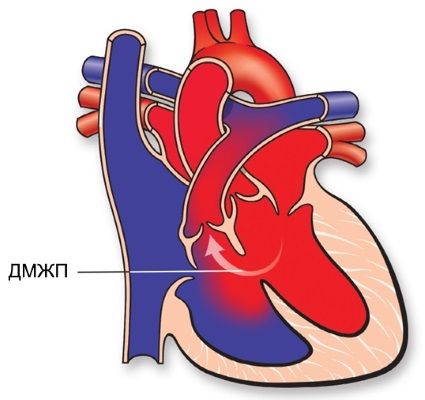
Гипертрофия левого желудочка неясной этиологии
Содержание:
- Лечение кардиомиопатии
- Вопросы пользователей (4)
- Найти ближайшую к вам клинику
- Правый желудочек
- Аномалия Эбштейна
- Атрезия легочной артерии с интактной межжелудочковой перегородкой
- Аритмогенная кардиомиопатия
- Диагностика
- Как диагностируется гипертрофическая кардиомиопатия?
- Общий артериальный ствол
- Что такое дилатационная кардиомиопатия?
- Транспозия магистральных сосудов
- Классификации кардиомиопатий
- Правое предсердие
- Атрезия легочной артерии с дефектом межжелудочковой перегородки
- Двойное отхождение магистральных сосудов от правого желудочка
- Гипертрофическая кардиомиопатия
Лечение кардиомиопатии
Лечебная тактика зависит от вида заболевания:
Первичную кардиомиопатию лечат симптоматически, так как не удается выявить причину патологии и устранить ее.
При вторичных формах кардиомиопатии с ясной этиологией и патогенезом упор делается на лечение основного заболевания (совместно со специалистами соответствующих специальностей).
Когда диагностируется наследственная форма КМП, лечение заключается лишь в компенсации сердечной недостаточности, поскольку устранить причину недуга — генетическую мутацию — медицина пока не в состоянии.
При тяжелых кардимиопатиях с прогрессирующим разрушением миокарда единственный выход — радикальная операция по пересадке сердца.
Немедикаментозное лечение КМП подразумевает диету, щадящие физические нагрузки, сохранение психоэмоционального равновесия, отказ от вредных привычек.
Медикаментозная терапия может включать:
- ингибиторы АПФ;
- бета-блокаторы;
- нитраты;
- мочегонные средства;
- сердечные гликозиды и др.
Подбирать комбинации лекарств и их дозы при лечении кардиомиопатии может только врач! «Самодеятельность» в данном случае опасна для жизни!
Хирургическое лечение при КМП осуществляется по индивидуальным показаниям. Это могут быть следующие методы:
- иссечение избытка гипертрофированной мышечной ткани;
- имплантация кардиовертера-дефибриллятора;
- имплантация кардиостимулятора и ресинхронизирующих устройств;
- трансплантация сердца и другие методы оперативного лечения.
Вопросы пользователей (4)
-
оксана
2017-05-20 16:50:57здравствуйте.мой возраст 46 лет у меня впс ,мпп-до 2см.с незначительным шунтом слево на право(тяжелаяЛГ),можно ли посиавить акклюдер?зарпнее благодарю -
наталья
2016-09-29 17:07:04При обследовании на электрокардиограмме поставили заключение » гипертрофия межжелудочковой перегородки». Что делать дальше? какие обследования нужно еще пройти чтобы опровергнуть или подтвердить… -
Георгий
2015-03-27 20:39:26Мне 18 лет, недавно обнаружили гипертрофическую кардиомиопатию. занимаюсь бодибилдингом уже 3 года, как говорят врачи, теперь физические нагрузки мне противопоказаны. можно ли заниматься в пол силы… -
Дониёр
2014-11-11 01:24:07Здравствуйте. Меня поставили гепиртарифическая кардимапития.эхокг делали. Аорта не уплотнена-3,2.на уровне створок-2,0.корень-2,6.Аортальный клапан-трехстворчатный,уплотнен систолическое…
Найти ближайшую к вам клинику
Детская поликлиника
400074 г. Волгоград, ул. Козловская, 33
понедельник-пятница с 8.00 до 20.00
суббота с 09.00 до 18.00
воскресенье c 9.00 до 14.00
Клиника на Невской
400087, г. Волгоград, ул. Невская, 13а
понедельник-пятница
с 08.00 до 12.00 медицинские осмотры;
с 12.00 до 18.00 оформление справок;
с 14.00 до 16.00 выдача заключений
суббота — с 09.00 до 14.00
воскресенье-выходной
Клиника на Ангарской
400049 г. Волгоград, ул. Ангарская, 13л
понедельник-пятница с 08.00 до 20.00 )
суббота-воскресенье с 08.00 до 20.00
Клиника на Кубанской
400131 г. Волгоград, ул. Кубанская, 15а
понедельник-пятница с 7.00 до 20.00
суббота с 07.30 до 19.00
воскресенье с 08.00 до 18.00
Правый желудочек
Функциональная анатомия правого желудочка
Объем правого желудочка у новорожденных составляет 8,5-11 см3,
у детей первого года жизни — 13-20 см3, в 7-9 лет — 28-40 см3,
к 18 годам достигает 150-225 см3. У новорожденных и детей до
1 года длина правого желудочка составляет 4,3-6,2 см, ширина 2,1-3,2
см, у 7-12 летних детей длина желудочка увеличивается до 5-7,2 см,
ширина — до 2-3,5 см. К 18 годам длина правого желудочка достигает
7,3-9,2 см, ширина — 3-5 см. Толщина свободной стенки правого желудочка
у детей до 1 года равна 0,1-0,16 см, к 6 годам она возрастает до 0,2
см, а к 12 годам достигает 0,32 см. Полость правого желудочка имеет
выраженную трабекулярность, при этом основания сосочковых мышц располагаются
в толще трабекул.
Одномерная эхокардиография правого желудочка
Приточный отдел правого желудочка изучают в I стандартной позиции,
отточный в IV позиции. Поперечный размер правого желудочка по данным
эхометрии не соответствует анатомическому поскольку ультразвуковой
луч пересекает полость желудочка в зоне соответствующей 1/3 максимального
поперечного диаметра сферы. Толщина свободной стенки правого желудочка
в одномерном и двухмерном изображении обычно больше, чем анатомическая
из-за выраженной трабекулярности полости. Нормальные значения полости
правого желудочка и толщины его свободной стенки представлены в таблицах
5, 8, 15.
Семиотика правого желудочка
Дилатация правого желудочка
- Идиопатическая дилатация легочной артерии.
- Врожденное отсутствие клапана легочной артерии.
- Частичное отсутствие перикарда.
- Дефект межпредсердной перегородки (первичный, вторичный).
- Аномальный дренаж легочных вен (частичный, тотальный).
- Аномалия Эбштейна (имеется в виду увеличение атриализированной
порции желудочка). - Недостаточность трикуспидального клапана.
- Недостаточность клапана легочной артерии.
- Фистула правой коронарной артерии в правый желудочек.
- Врожденное отсутствие клапана легочной артерии.
- Опухоль правого желудочка.
- Синдром гипоплазии левого желудочка.
- Транспозиция магистральных сосудов.
- Легочная гипертензия (первичная, вторичная).
- Миокардит.
- Застойная сердечная недостаточность.
- Рестриктивная кардиомиопатия.
- Изменение позиции сердца (ротация правого желудочка
кпереди).
Уменьшение полости правого желудочка
- Атрезия трикуспидального клапана.
- Тампонада перикарда.
- Атрезия легочной артерии с интактной межжелудочковой
перегородкой. - Концентрическая гипертрофия правого желудочка.
- Аневризма межжелудочковой перегородки.
- Сдавление правого желудочка объемным образованием
средостения. - Изменение позиции сердца (ротация правого желудочка
кзади).
Гипертрофия свободной стенки правого желудочка
(увеличение толщины стенки более 3 — 5 мм)
- Стеноз легочной артерии (инфундибулярный, клапанный,
надклапанный, стеноз левой или правой ветви легочной артерии). - Легочная гипертензия (первичная, вторичная).
- Рестриктивная кардиомиопатия.
- Опухоль правого желудочка.
- Тетрада Фалло.
- Транспозиция магистральных сосудов.
- У новорожденных, рожденных от матерей,страдающих
диабетом. - Гипертрофическая кардиомиопатия с обструкцией выходного
тракта правого желудочка.
Дополнительные эхосигналы в полости правого желудочка
- Аномальные мышечные пучки.
- Опухоли правого желудочка (чаще рабдомиомы).
- Разрыв аневризмы синуса Вальсальвы в полость правого
желудочка. - Аневризма межжелудочковой перегородки.
- Тромб в правом желудочке.
Двухмерная эхокардиография правого желудочка
Правый желудочек визуализируют во взаимно перпендикулярных осях сканирования:
приточную порцию — в проекции 4-х камер с верхушки и поперечном парастернальном
сечении; отточную — в парастернальной проекции выходного тракта
правого желудочка и поперечном сечении на уровне магистральных сосудов.
Объемная перегрузка правого желудочка
- Дилатация правого желудочка.
- Парадоксальное движение межжелудочковой перегородки
(см) (при наличии легочной гипертензии может не определяться). - Увеличение экскурсии передней створки трикуспидального
клапана. - Систолическое трепетание трикуспидального клапана.
- Уменьшение амплитуды и скорости открытия передней
створки митрального клапана.
Гипертрофия правого желудочка
- Увеличение толщины свободной стенки правого желудочка
более 5 мм. - Гипертрофия (правосторонняя) межжелудочковой перегородки.
- Повышенная трабекулярность полости правого желудочка.
Аномалия Эбштейна
В норме крепление септальных створок митрального и трикуспидального
клапана на одном уровне, при аномалии Эбштейна эта дистанция увеличена
до 1,4-3,2 см, трикуспидальное отверстие (фиброзное кольцо) сохраняется
в нормальной позиции. Смещенные створки трикуспидального клапана в
правый желудочек делят его на две части: атриализированную (порция
правого желудочка между фиброзным кольцом и смещенными створками)
и собственно полость правого желудочка. Порок сочетается со вторичным
ДМПП или открытым овальным окном (рис.112).
Рис.112.
Аномалия Эбштейна
(схема).
Рис.113.
Аномалия Эбштейна.
Открытое овальное
окно.
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Замедленное закрытие трикуспидального клапана (свыше
0,03 с). - Увеличение экскурсии передней створки трикуспидального
клапана. - Одновременная визуализация двух атриовентрикулярных
клапанов. - Пологий EF наклон передней створки трикуспидального
клапана. - Задержка закрытия трикуспидального клапана.
Двухмерная ЭхоКГ:
- Смещение септальной створки в полость правого желудочка
в проекции 4-камер с верхушки (более 20 мм у взрослых и 15 мм у детей)
(рис.113). - Наличие атриализированной порции правого желудочка
(дистанция между смещенным клапаном и трикуспидальным кольцом). - Дилатация правого атриовентрикулярного отверстия.
- Визуализация открытого овального окна или ДМПП (наблюдается
в 85% случаев).
- Выявляет недостаточность трикуспидального клапана.
- Оценка величины легочной гипертензии.
- Определение сопутствующих аномалий (ДМПП, открытое
овальное окно).
Атрезия легочной артерии с интактной межжелудочковой перегородкой
При этом пороке отсутствует сообщение между стволом легочной артерии
и правым желудочком, выживание возможно при наличии ОАП или ДМПП.
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Дилатация аорты.
- Дилатация левого желудочка и левого предсердия.
- Уменьшение выходного отдела правого желудочка.
- Усиление эхосигнала от эндокарда правого желудочка.
- Невозможность визуализации клапана легочной артерии.
- Дилатация правого предсердия (особенно при сопутствующей
недостаточности трикуспидального клапана). - Гипертрофия межжелудочковой перегородки.
- Уменьшение экскурсии трикуспидального клапана.
Двухмерная ЭхоКГ:
- Гипоплазия правого желудочка.
- Гипоплазия правого атриовентрикулярного отверстия.
- Гипоплазия или атрезия легочной артерии, створки
клапана легочной артерии не визуализируются. - Дефект межпредсердной перегородки.
- Открытый артериальный проток.
- Атрезия легочной артерии с ДМЖП.
- Синдром гипоплазии правого желудочка.
Аритмогенная кардиомиопатия
Эту кардиомиопатию также называют правожелудочковой – из-за специфического расположения патологических изменений. Она развивается, в основном, на фоне брадикардии, тахикардии или других видов хронической аритмии. Заболевание достаточно редкое, его частота составляет 1:5000 всех случаев кардиомиопатии сердца, а причины медицине до конца не ясны.
Патология состоит в том, что миокард правого желудочка постепенно замещается жиром или соединительной тканью. В редких случаях может частично поражаться и левый желудочек, при этом межжелудочковая перегородка остается здоровой.
Этот вид патологии также зачастую носит семейный характер, может наследоваться ближайшими родственниками и проявляться уже в подростковом возрасте. Существует своя классификация аритмогенной кардиомиопатии:
- заболевание в чистой форме;
- болезнь Naxos, сопровождающаяся злокачественной желудочковой аритмией;
- венецианская форма с вовлечением левого желудочка и проявлением в детском возрасте;
- болезнь Поккури с изменениями в ЭКГ;
- доброкачественные правожелудочковые экстрасистолы;
- аномалия Уля с полным отсутствием мышечных волокон в миокарде;
- бивентрикулярная дисплазия с поражением обоих желудочков;
- дисплазия с осложнением в виде миокардита.
Большинству пациентов при своевременно начатом лечении предстоит пожизненный контроль кардиолога с медикаментозной терапией.
Диагностика
Инструментальные данные
• ЭКГ •• Признаки гипертрофии и перегрузки левого желудочка (депрессия сегмента ST и отрицательные зубцы T в I, aVL, V5, V6), левого предсердия •• У 20% больных ДКМП обнаруживают фибрилляцию предсердий •• Возможны нарушения проводимости, в частности блокада левой ножки пучка Хиса (до 80% больных), наличие которой коррелирует с высоким риском внезапной сердечной смерти (появление блокады левой ножки пучка Хиса связывают с развитием фиброзного процесса в миокарде) •• Характерно удлинение интервала Q–T и его дисперсия •• Реже возникает АВ — блокада.
• Мониторирование по Холтеру позволяет выявить угрожающие для жизни аритмии и оценить суточную динамику процессов реполяризации.
• ЭхоКГ позволяет выявить основной признак ДКМП — дилатацию полостей сердца с уменьшением фракции выброса левого желудочка. В допплеровском режиме можно обнаружить относительную недостаточность митрального и трёхстворчатого клапанов (может иметь место и относительная недостаточность аортального клапана), нарушения диастолической функции левого желудочка. Кроме того, при ЭхоКГ можно провести дифференциальную диагностику, выявить вероятную причину сердечной недостаточности (пороки сердца, постинфарктный кардиосклероз), оценить риск тромбоэмболии при наличии пристеночных тромбов.
• Рентгенологическое исследование помогает выявить увеличение размеров сердца, признаки лёгочной гипертензии, гидроперикарда.
• Радионуклидные методы исследования — диффузное снижение сократительной способности миокарда, накопление радионуклида в лёгких.
• МРТ позволяет выявить дилатацию всех отделов сердца, снижение сократительной способности миокарда левого желудочка, венозный застой в лёгких, структурные изменения миокарда.
Диагностика. Диагноз ДКМП ставят путём исключения других заболеваний сердца, проявляющихся синдромом хронической систолической сердечной недостаточности.
Дифференциальная диагностика. У ДКМП нет каких — либо патогномоничных клинических или морфологических маркёров, что затрудняет дифференциальную диагностику её со вторичными поражения миокарда известной природы (при ИБС, артериальной гипертензии, микседеме, некоторых системных заболеваниях и т.д.). Последние при наличии дилатации камер сердца называют вторичными кардиомиопатиями. Особенно трудной иногда бывает дифференциальная диагностика ДКМП с тяжёлым ишемическим поражением миокарда у относительно пожилых людей при отсутствии характерного болевого синдрома в виде стенокардии
При этом следует обращать внимание на наличие факторов риска атеросклероза, наличие атеросклеротического поражения аорты и других сосудов, но решающим могут быть данные коронарографии, позволяющей исключить стенозирующее поражение коронарных артерий. Тем не менее благодаря позитронной эмиссионной томографии миокарда появилась возможность очень точной дифференциальной диагностики между ДКМП и ишемической кардиомиопатией
Как диагностируется гипертрофическая кардиомиопатия?
Электрокардиограмма (ЭКГ). Визуальные тесты, которые могут помочь врачу определить данное состояние, включают МРТ, рентгенографию грудной клетки и эхокардиограмму.
УЗИ сердца. Сердце будет оцениваться на наличие признаков обструкции клапана, на толщину сердечной мышцы, размер камеры, диапазон движения клапана и кровоток.
Анализ крови. Образцы крови могут помочь идентифицировать определенные генные мутации.
Наблюдение за тем, как организм реагирует на физические нагрузки, является способом проверки состояния сердца. Наблюдение проводится во время или сразу после тренировки или в обоих случаях.
Стресс-тест на беговой дорожке контролирует сердечный ритм, артериальное давление и дыхание во время ходьбы или бега человека.
Тест на потребление кислорода измеряет использование кислорода пациентом, когда он использует маску во время тренировки.
Катетеризация сердца включает в себя вставку мягкой тонкой трубки, называемой катетером, в бедренную артерию. Катетер будет направлен в восходящую аорту и левый желудочек сердца, чтобы измерить разницу давления между ними. У человека с гипертрофической кардиомиопатией давление будет отличаться.
Общий артериальный ствол
При этом пороке от основания сердца отходит один сосуд, который обеспечивает
системное, коронарное и легочное кровоснабжение.
Существует 4 типа порока (классификация K. Collett, J Edwards):
1 тип — легочные артерии отходят от задней или латеральной
стенки трункуса коротким общим стволом (рис.118),
2 тип — легочные артерии отходят от задней стенки
трункуса раздельно,
3 тип — легочные артерии отходят от латеральных стенок трункуса
раздельно, гипоплазированы,
4 тип — нет пульмональных артерий, легочная циркуляция осуществляется
через бронхиальные артерии.
Рис.118.
Общий артериальный
ствол 1 тип.
Дефект
межжелудочковой
перегородки.
Дефект межпред-
сердной перегородки.
Левосторонняя дуга
аорты.
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Широкий магистральный сосуд, диаметр которого обычно
больше 4 см (отличительный признак от тетрады Фалло). - Отсутствие переднего продолжения.
- Отсутствие заднего продолжения (при преимущественном
отхождении трункуса от правого желудочка, при отхождении от левого
желудочка — заднее продолжение сохранено). - Перерыв сигнала от межжелудочковой перегородки (дефект
МЖП). - Недостаточность клапана трункуса (см недостаточность
аортального клапана). - Дилатация левого предсердия.
- Невозможность визуализации второго (легочного) полулунного
клапана. - Диастолическое трепетание передней створки митрального
клапана (при недостаточности клапана трункуса).
Двухмерная ЭхоКГ:
- В поперечном сечении на уровне магистральных сосудов
виден один большой магистральный сосуд. - Визуализация дефекта межжелудочковой перегородки
в продольном сечении. - Визуализация места отхождения легочных артерий от
трункуса из надгрудинного доступа.
Допплер-ЭхоКГ:
- Определение величины регургитантного потока при
недостаточности клапана трункуса. - Турбулентный поток крови через дефект межжелудочковой
перегородки с определением градиента и правожелудочкового давления.
- Тетрада Фалло.
- Транспозиция магистральных сосудов.
Что такое дилатационная кардиомиопатия?
Дилатационная кардиомиопатия (ДКМП) представляет собой состояние, при котором способность сердца качать кровь снижается из-за увеличения и ослабления левого желудочка, главной насосной камеры сердца. Зачастую это не позволяет сердцу наполниться кровью, как следует. Со временем это может повлиять также на другие камеры сердца.
Симптомы дилатационной кардиомиопатии
Многие люди с ДКМП не имеют либо никаких признаков болезни, либо только незначительные симптомы, и живут абсолютно нормальной жизнью. У других же пациентов симптомы могут прогрессировать и обостряться, ухудшая тем самым работу сердца.
Симптомы дилатационной кардиомиопатии могут возникнуть в любом возрасте и включают в себя:
- симптомы сердечной недостаточности (одышка и усталость)
- отек нижних конечностей
- усталость (чувство чрезмерной усталости)
- прибавка в весе
- обморок, возникающий в связи с нерегулярными сердечными ритмами, неправильной работой кровеносных сосудов, или вовсе без какой либо причины
- учащенное сердцебиение (из-за нарушения сердечного ритма)
- головокружение — при дилатационной кардиомиопатии образуются сгустки крови из-за которых кровь течет медленнее. Если этот кровяной сгусток отрывается, он может достичь легкие (легочная эмболия), почки (почечная эмболия), головной мозг (мозговая эмболия или инсульт) или конечности (периферическая эмболия)
- боль или давление в груди(происходит обычно при физической нагрузке на организм, но также может произойти во время отдыха или после еды).
Причины дилатационной кардиомиопатии
Дилатационная кардиомиопатия может быть унаследована (семейная ДКМП), но в первую очередь эта болезнь сердца может быть вызвана рядом других факторов, в их числе:
- тяжелое заболевание коронарной артерии
- алкоголизм
- заболевания щитовидной железы
- диабет
- вирусные инфекции сердца
- аномалии клапанов сердца
- прием наркотиков
- ДКМП также может возникнуть у женщин после родов (послеродовая кардиомиопатии).
Транспозия магистральных сосудов
При транспозиции аорта находится справа и спереди от легочной артерии
(D-транспозиция) или спереди и слева (L-транспозиция и сообщается
с правым желудочком; легочная артерия находится слева и сзади и сообщается
с левым желудочком. Связь между легочной и системной циркуляцией осуществляется
через ДМЖП, ДМПП, ОАП или большие бронхиальные артерии (рис.119).
Рис.119.
Транспозиция
магистральных
сосудов (схема).
Рис.120.
Транспозиция
магистральных
сосудов в двухмерном
режиме.
Рис.121.
Транспозиция
магистральных
сосудов в одномерном
режиме.
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Одновременная запись двух полулунных клапанов,при
этом клапан легочной артерии имеет более короткий период изгнания. - Дилатация правого желудочка.
- Гипертрофия правого желудочка.
- Увеличение экскурсии передней створки трикуспидального
клапана.
Двухмерная эхоКГ:
- Идентификация спереди и справа (D-транспозиция)
или спереди и слева (L-транспозиция) аорты и сзади легочной артерии.
Эти сосуды лежат один под другим. Легочная артерия лежит кзади и можно
видеть ее бифуркацию. - В продольном сечении видна параллельная ориентация
выводных трактов обоих желудочков и обоих магистральных сосудов, при
этом легочная артерия не огибает аорту. - Легочная артерия отходит от левого желудочка и формирует
митрально-полулунное продолжение. - Аорта отходит от правого желудочка.
- Выявление сопутствующих внутрисердечных аномалий:
большой дефект межжелудочковой перегородки, открытый артериальный
проток, общий атриовентрикулярный канал, стеноз или атрезия легочной
артерии, гипоплазия (атрезия) атриовентрикулярного клапана.
- Турбулентный поток крови через дефект межжелудочковой
перегородки. - Оценка степени легочного кровотока (ТМС с усиленным
легочным кровотоком, ТМС с ослабленным легочным кровотоком). - Выявление сопутствующих врожденных аномалий.
Классификации кардиомиопатий
Классификация кардиомиопатий по происхождению
По происхождению различают первичную (заболевания миокарда неясного генеза) и вторичную кардиомиопатию (причина поражения миокарда известна или связана с заболеваниями других органов).
Причины первичной кардиомиопатии:
- Генетические нарушения;
- вирусные инфекции (Коксаки и др.);
- замещение сердечной мышцы соединительной или жировой тканью.
Причины вторичной кардиомиопатии:
- эндокринные нарушения (тиреотоксикоз, сахарный диабет);
- интоксикации (токсическая, алкогольная и др.);
- стресс (кардиомиопатия такоцубо).
Классификация кардиомиопатии по клиническим признакам (основные формы):
Дилатационная кардиомиопатия — наиболее тяжелая и распространенная. При этом заболевании имеет место кардиомегалия — значительное увеличение полостей миокарда. В результате сердце теряет способность полноценно перекачивать кровь. Дилатационная КМП неизбежно приводит к развитию сердечной недостаточности.
Перипартальная (послеродовая) кардиомиопатия — одна из разновидностей дилатационной кардиомиопатии. Как ни парадоксально, развитие у женщины сердечной недостаточности и характерных для нее симптомов — практически основной признак перипартальной формы. Среди других распространенных вариантов — алкогольная.
Гипертрофическая кардиомиопатия (ГКМП) — одна из главных причин внезапной смерти у молодых, физически активных людей (спортсменов, военнослужащих). Эта кардиомиопатия связана с утолщением миокарда (гипертрофия сердечной мышцы). Рост толщины стенки опережает развитие сосудов и как следствие-нарушается кровоснабжение мышцы сердца, также страдает наполнение желудочков кровью.
ГКМП чаще встречается у мужчин.
Обструктивная кардиомиопатия (субаортальный подклапанный стеноз) -разновидность гипертрофической кардиомиопатии, при которой ограничен кровоток, проходящий в аорту из левого желудочка, локально утолщенной межжелудочковой перегородкой.
Рестриктивная кардимиопатия — редкая патология, при которой ухудшаются эластичные свойства сердечных стенок. Миокард теряет способность к растяжению и расслаблению, что нарушает его способность наполняться кровью. Итогом становится застой крови в венах и нехватка ее в артериях. Вероятная причина этого — аномальное разрастание соединительной ткани.
Аритмогенная правожелудочковая кардиомиопатия (болезнь Фонтана) — сопровождающаяся жизнеугрожающими аритмиями.
Аритмогенная КМП может стать причиной желудочковой аритмии у детей и молодых людей с внешне неизмененным сердцем, а также у более взрослых пациентов. Исходом этого заболевания часто является внезапная смерть, особенно в молодом возрасте.
Кардиомиопатия такоцубо (синдром разбитого сердца) — весьма редкое заболевание, при котором развивается внезапное преходящее снижение сократимости миокарда. Форма левого желудочка из-за патологического расширения внешне уподобляется такоцубо — ловушке для осьминогов в Японии (именно в этой стране данный синдром был обнаружен и описан).
КМП такоцубо является причиной острой сердечной недостаточности. Чаще выявляется у женщин в постменопаузе, развивается на фоне тяжелого психоэмоционального потрясения. На ЭКГ может маскироваться под инфаркт миокарда.
1
Анализы при кардиомиопатиях
2
Диагностика кардиомиопатии
3
ЭКГ при кардиомиопатиях
Правое предсердие
Функциональная анатомия правого предсердия
Правое предсердие имеет цилиндрическую форму; у новорожденных объем
полости составляет 6,5-10 см3, к концу 1 года жизни — 11-18
см3, в 7-9 лет — 22-36 см3, в 18-25 лет — 100-150
см3.
Правое предсердие изучают в двухмерном режиме из проекции 4-х камер
с верхушки или субксифоидально. При субксифоидальном доступе можно
визуализировать место впадения нижней полой вены, а также ее заслонку
(складка эндокарда высотой 5-10 мм) и межвенозный бугорок (на границе
устьев верхней и нижней полой вены). На латеральной стенке правого
предсердия в ряде случаев удается визуализировать мышечный валик (пограничный
гребень ушка правого предсердия). При дилатации ушка могут визуализироваться
гребенчатые мышцы в виде трабекулярных образований, обычно соединяющихся
с устьем полых вен.
Размеры правого предсердия зависят от возраста: у новорожденных и
детей до года переднезадний размер колеблется от 1,1 до 2,1 см, у
детей 1-6 лет — 1,1-2,5 см, у детей 7-12 лет — 1,3-2,5 см, 13-17
лет — 1,4-2,5 см. Ширина предсердия у новорожденных и детей до 1
года от 1,2 до 1,9 см, у детей 1-6 лет — 1,2-2,3 см, у детей 7-12
лет — 1,3-2,3 см, у 13-17-летних — 1,4-2,3 см.
Двухмерная эхокардиография правого предсердия
Правое предсердие визуализируют в нескольких продольных и поперечных
сечениях. Из субкостального доступа определяют место впадения нижней
полой вены в полость камеры (situs solitus). В проекции 4-х камер
из апикального или субкостального доступа устанавливают форму камеры,
наличие в ней дополнительных образований, взаимосвязь с желудочковой
камерой.
Дилатация правого предсердия
- Идиопатическая аневризма правого предсердия.
- Аномальный дренаж легочных вен.
- Дефект межпредсердной перегородки.
- Открытый атриовентрикулярный канал.
- Аномалия Эбштейна.
- Стеноз трикуспидального клапана.
- Недостаточность трикуспидального клапана.
- Опухоль правого предсердия.
- Рестриктивная кардиомиопатия.
- Аритмогенная дисплазия правого желудочка.
- Частичное врожденное отсутствие перикарда.
- Легочное сердце.
- Застойная сердечная недостаточность.
- Констриктивный перикардит.
- Прорыв аневризмы синуса Вальсальвы в правое предсердие.
- Портальная гипертензия.
Уменьшение полости правого предсердия
- Сдавление при опухолях средостения.
- Синдром гипоплазии правого желудочка.
- Большой лево-правый шунт на уровне желудочков (ДМЖП)
или магистральных сосудов (ОАП).
Дополнительные эхосигналы в полости правого предсердия:
- Опухоли правого предсердия (чаще миксомы).
- Заслонка венечного синуса.
- Заслонка нижней полой вены (Евстахиев клапан).
- Заслонка овального отверстия.
- Гребенчатые мышцы ушка правого предсердия.
- Тромб в правом предсердии.
- Пролапс трикуспидального клапана.
- Пролапс клапана нижней полой вены.
- Аневризма межпредсердной перегородки.
Атрезия легочной артерии с дефектом межжелудочковой перегородки
Порок включает 5 компонентов (рис.117):
- атрезию легочного ствола;
- окклюзию выводного отдела правого желудочка;
- большой ДМЖП;
- декстрапозицию корня аорты;
- какой-либо источник коллатерального кровоснабжения легких
(ОАП, аортолегочные коллатеральные артерии).
Рис.117.
Атрезия легочной
артерии.
Дефект
межжелудочковой
перегородки.
Открытый
артериальный проток.
Данный вариант порока нередко определяется как крайняя
форма тетрады Фалло.
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Отсутствие переднего продолжения.
- Перерыв эхосигнала от межжелудочковой перегородки
при М-сканировании от верхушки к основанию сердца. - Дилатация аорты.
- Декстрапозиция аорты.
- Невозможность визуализации клапана легочной артерии.
- Гипертрофия межжелудочковой перегородки.
- Гипертрофия передней стенки правого желудочка.
- Нормальный или уменьшенный (в 40%) размер левого
желудочка.
Двухмерная ЭхоКГ:
- Непосредственная визуализация большого ДМЖП обычно
в подаортальной зоне. - Невозможность визуализации ствола легочной артерии
или резкая его гипоплазия. - Декстрапозиция аорты.
- Выявление сопутствующих врожденных аномалий (ОАП,
ДМПП, аномальный дренаж легочных вен).
Допплер-ЭхоКГ:
- Турбулентный поток через дефект межжелудочковой
перегородки с определением градиента давления в правом желудочке. - Выявление сопутствующих врожденных аномалий.
- Общий артериальный ствол.
- Тетрада Фалло.
Двойное отхождение магистральных сосудов от правого желудочка
При этом пороке легочная артерия и аорта сообщаются с правым желудочком,
ДМЖП обеспечивает выход из левого желудочка. Классифицируют порок
в зависимости от положения межжелудочкового дефекта и наличия или
отсутствия легочного стеноза (рис.124).
I тип ДОС с подаортальным ДМЖП
- А. без стеноза легочной артерии
- Б. со стенозом легочной артерии
II тип ДОС с подлегочным ДМЖП
- А. без стеноза легочной артерии (аномалия Тауссиг-Бинга)
- Б. со стенозом легочной артерии.
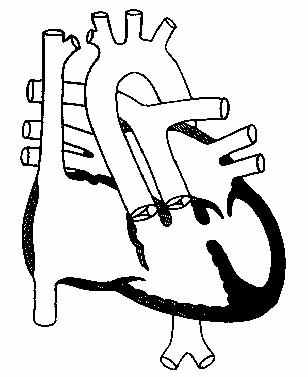
Рис.124.
Двойное отхождение
магистральных
сосудов от правого
желудочка, дефект
межжелудочковой
перегородки.
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Отсутствие переднего продолжения.
- Отсутствие заднего продолжения.
- Перерыв эхосигнала от межжелудочковой перегородки.
- Гипертрофия правого желудочка.
- Уменьшение полости левого желудочка.
Двухмерная эхоКГ:
- Визуализация двух параллельных магистральных сосудов, отходящих
от правого желудочка (задним сосудом является легочная артерия). - Определение локализации ДМЖП: подаортальный, подлегочный,
под обоими магистральными сосудами, отдаленный от магистральных сосудов. - Подтверждение наличия или отсутствия стеноза легочной
артерии.
- Определение систолического градиента между левым
и правым желудочком. - Определение систолического градиента между аортой
и правым желудочком. - Определение систолического градиента между легочной
артерией и правым желудочком.
Гипертрофическая кардиомиопатия
Этот вид патологии проявляется увеличением, гипертрофией сердечной ткани в левом желудочке (может произойти увеличение и правого желудочка, но крайне редко).
-
При этом в сердце развивается явная асимметрия: например, полость желудочка значительно уменьшается, а левое предсердие расширяется.
-
Диастолическое заполнение желудочка происходит с нарушениями и диастолическая функция выполняется недостаточно.
-
Часть желудочка, а также межжелудочковая перегородка может гипертрофироваться.
-
Из-за увеличения диастолического давления в легочных венах в легких нарушается газообмен.
Заболевание также весьма часто проявляется у 30-летних пациентов. Для поздних стадий характерны одышка (в 90% случаев), аритмия и стенокардия, а давление на выходе левого желудочка может подниматься до 185 мм рт.ст. Поэтому основными диагностическими методами для данного вида кардиомиопатии являются ЭКГ различных типов и УЗИ сердца.
Среди характерных признаков – продолжительные боли в груди, являющиеся типичными для стенокардии. При физической нагрузке больной может упасть в обморок. Страдает и кровообращение головного мозга, что проявляется краткими ухудшениями внимания, памяти, речи.
Прогноз кардиомиопатии достаточно негативный, если стадия заболевания уже не позволяет внести положительные изменения в работу сердца. Если же диагностика пройдена вовремя и лечение начато на ранних стадиях, то посредством лекарственной терапии (бета-адреноблокаторы, мочегонные средства и т.д.) можно продлить жизнь больного на достаточно долгий срок.