Дислипидемия — что это такое
Содержание:
- Профиль липопротеина предоставляет информацию о:
- Лечение
- Риски 1-4 при ГБ крайнего этапа
- Что такое дислипидемия
- Механизмы развития заболевания
- Типы дислипидемий
- Основные методы диагностики
- Лечение и профилактика
- Лечение Гиперхолестеринемии:
- К какому врачу обратиться
- Критерии диагноза сахарного диабета 2 типа
- Правильное питание
Профиль липопротеина предоставляет информацию о:
- Общий холестерин;
- Липопротеины низкой плотности (ЛПНП) или плохой холестерин;
- Липопротеины высокой плотности (ЛПВП) или хороший холестерин;
- Триглицериды.
Липопротеины очень низкой плотности известны как ЛПОНП (VLDL) холестерин, который является холестероподобной формой, которая помогает распределять триглицериды через кровоток. Некоторые из этого типа холестерина превращаются в холестерин ЛПНП или белки низкой плотности, которые могут заполнять кровеносные сосуды, что приводит к ряду проблем со здоровьем. Из-за этого преобразования необходимо следить за уровнем холестерина ЛПОНП вместе с холестерином ЛПНП и холестерином ЛПВП, а их балансировка помогает минимизировать вероятность инсультов, сердечных приступов и других состояний, связанных с коронарной системой.
Для взрослых оптимальный уровень холестерина, ЛПНП, ЛПВП и триглицеридов:
- Общий холестерин <200 мг/дл;
- ЛПНП<100 мг/дл;
- ЛПВП>60 мг/дл;
- Триглицеридов <150 мг/дл.
Семейная история, ксантомы, ксантеласмы, очень высокие уровни ЛПНП холестерина или триглицеридов (более 1000 мг/дл) ориентируют на генетические причины дислипидемии.
Высокий уровень холестерина в крови обусловлен аномальными уровнями липопротеинов и может быть связан с:
- Отсутствие физической активности;
- Вес;
- Диета для похудения;
- Генетические факторы;
- Наличие других заболеваний (диабет, щитовидная железа, сердце и т.д.).
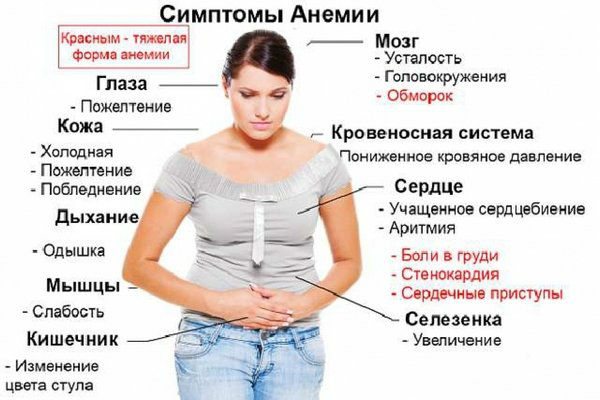
Дислипидемия обычно не имеет симптомов, но может приводить к симптоматическим заболеваниям сосудов, включая заболевания коронарных артерий, инсульт и периферическую артериальную болезнь. Высокий уровень триглицеридов (> 1000 мг/дл (> 11,3 ммоль/л)) может вызвать острый панкреатит. Высокие уровни ЛПНП могут вызывать сухожильные ксантомы в локте и сухожилиях колена и над метакарпофалангальными суставами. Пациенты с гомозиготной семейной гиперхолестеринемией могут иметь вышеуказанные результаты, плоские или клубневые ксантомы. Плоские ксантомы или слегка приподнятые желтоватые пятна.
Туберозная ксантома — безболезненные бляшки и узлы, обычно расположенные на поверхностях расширений суставов. Пациенты с тяжелым увеличением триглицеридов могут иметь эруптивные ксантомы по телу, спине, локтям, ягодицам, коленям, кистям и стопам. Тяжелая гипертриглицеридемия (> 2000 мг/дл (> 22,6 ммоль/л)) может приводить к сетчатым артериям и венам бело-кремового вида (ретинальная липемия). Чрезвычайно высокие уровни липидов также дают молочный вид плазмы в крови. Симптомы могут включать парестезию (покалывание, онемение, жало), одышку (тяжелое дыхание) и путаницу (отсутствие ориентации).
Лечение
На сегодняшний день практикуется несколько эффективных методик воздействия на жировой состав крови при дислипидемии. Лечение может быть следующим: Изменение характера питания (строгая диета с ограничением животных жиров). Оптимизация режима труда и отдыха (дозированные физические нагрузки, качественный ночной сон в течение 7-8 часов, избегание стрессов и эмоционального перенапряжения, недопущение развитие депрессии). Употребление лекарственных препаратов: медикаменты группы статинов, фибраты, анионообменные смолы, низкомолекулярные гепарины, никотиновая кислота, рыбий жир. Экстракорпоральное очищение крови, внутривенное лазерное облучение крови (ВЛОК). Диагностировать дислипидемию может помочь анализ крови на холестерин липопротеинов низкой плотности (холестерин ЛПНП). Своевременная диагностика дислипидемии и лечение заболевания позволяют избежать развитие такого серьезного заболевания как атеросклероз сосудов.
Риски 1-4 при ГБ крайнего этапа
В зависимости от вероятности развития осложнений, угрожающих здоровью и жизни больного, в кардиологической практике различают 4 фактора риска, у каждого из которых свои особенности и характер течения.
Риск 1 (низкий)
Развивается крайне редко при артериальной гипертензии 3 стадии. Зачастую диагностируется у пациентов, которые только встретились с патологией. Своевременное лечение и коррекция образа жизни помогают контролировать состояние и предупредить более серьезные осложнения. При гипертонической болезни, протекающей на последней стадии, такое состояние в принципе невозможно, потому что болезнь все время дает о себе знать и протекает почти всегда непредсказуемо.
Риск 2 (средний)
Средний риск тоже нехарактерен для гипертонической болезни, протекающей на 3 стадии. В этом случае опасность развития осложнений со стороны сердечнососудистой системы, а также поражение органов-мишеней не превышает 10 – 12%. Средний риск чаще встречается при антериальной гипертензии 1 – 2 стадии при условии наличия нескольких факторов, под влиянием которых исход болезни может ухудшиться.
Риск 3 (высокий)
Чтобы сохранить жизнь и здоровье больного, необходима регулярная медикаментозная терапия и изменение образа жизни. Риск 3 степени все еще не смертельный приговор, но уже и не указание на благоприятный исход заболевания.
Риск 4 (крайне высокий)
Риск 4 при гипертоническом заболевании 3 стадии – это наиболее вероятная картина течения патологии на данном этапе прогрессирования. Вероятность тяжелых осложнений и летального исхода находится в пределах 30 – 50% и выше. Комплексная медикаментозная терапия и регулярный контроль АД помогут снизить показатель до 25 – 30%, однако гарантировать стопроцентную выживаемость врачи не смогут.
При крайне высоких рисках развиваются тяжелые осложнения, сопровождающиеся поражением органов-мишеней. Смена схемы терапии проводится регулярно, в среднем 2 – 4 раза в год. На период лечения пациенту показана госпитализация. В условиях стационара врач сможет наблюдать за динамикой лечения и при необходимости вносить коррективы.
Что такое дислипидемия
Когда уровень баланса липидов повышен, то такое состояние называют гиперлипидемией, если же снижен – гиполипидемией.
Дислипидемия – это патологическое состояние, при котором уровень содержания в крови жиров находится в дисбалансе, то есть пациент с этим заболеванием имеет либо завышенные, либо заниженные показатели холестериновых фракций.
Холестерин делится на подвиды:
ЛПВП – липопротеины высокой плотности. Данная фракция отвечает за выработку основных половых гормонов – тестостерона, эстрогена и кортизола. ЛПВП участвует в создании новых клеток, обеспечивает питание всех тканей организма полезными веществами и кислородом. Помимо этого, данная фракция собирает весь остаточный холестерол по всему телу, перевозит его в печень, где в дальнейшем излишки перерабатываются и утилизируются
Поэтому важно сохранять параметры ЛПВП в норме.
ЛПОНП – липопротеины очень низкой плотности. Данный вид холестерина выступает в роли транспорта для доставки триглицеридов из печени ко всем органам
Данная фракция наиболее атерогенна, поэтому содержание ЛПОНП в крови не должно превышать допустимых значений.
ЛПНП – липопротеины низкой плотности. Данный вид выделяется из предыдущего в процессе синтеза. Основная его функция – доставка холестерола во все ткани организма. Нормативные значения его содержания в крови очень малы, необходимо сохранять их нормальные показатели.
Механизмы развития заболевания
Довольно часто липедема сопровождается лимфатическим отеком. Без ее лечения может развиваться слоновость, не позволяющая нормально ходить. Такую проблему легко решить с помощью правильно подобранного компрессионного белья.
Липедема точно не будет реагировать на какое-либо медикаментозное лечение. Не существует никакой волшебной таблетки, которая могла бы растворить жировую ткань. Для лечения липедемы применяют консервативные методики и хирургическое лечение. К консервативным способам относится: спорт, коррекция питания, ношение компрессионного белья и общая противоотечная терапия: бандажирование, аппаратный лимфодренаж, ручной лимфодренаж. Нужно выбирать вид физической активности, которая оказывает минимальную нагрузку на суставы ног. Лучшим видом спорта при липедеме будет водная гимнастика или плавание. К хирургическим методам лечения относится: процедура липосакции, то есть удаление лишней жировой ткани.
Типы дислипидемий
Что это такое и как лечить? Дислипидемия (гиперлипидемия) — это повышение содержания липидов и липопротеинов относительно оптимальных значений и/или возможное снижение уровней липопротеинов высокой плотности или альфа-липопротеинов
В группе дислипидемий основное внимание уделяется гиперхолестеринемии, так как повышенный уровень холестерина (липопротеинов низкой плотности) напрямую связан с повышенным риском возникновения ИБС
В плазме две основные фракции липидов представлены холестерином и триглицеридами. Холестерин (ХС) — важнейший компонент клеточных мембран, он формирует «каркас» стероидных гормонов (кортизол, альдостерон, эстрогены и андрогены) и желчных кислот. Синтезируемый в печени ХС поступает в органы и ткани и утилизируется самой печенью. Бόльшая часть ХС в составе желчных кислот оказывается в тонком кишечнике, из дистальных отделов которого абсорбируется примерно 97 % кислот с последующим возвратом в печень (так называемая энтерогепатическая циркуляция холестерина). Триглицериды (ТГ) играют важную роль в процессе переноса энергии питательных веществ в клетки. ХС и ТГ переносятся в плазме только в составе белково-липидных комплексов — липопротеинов (в состав комплексов входит простой белок — протеин).
В настоящее время существует несколько классификаций дислипидемий. Одна из них разделяет дислипидемии на виды по факторам возникновения на первичные и вторичные.
Первичные дислипидемии — нарушения липидного обмена, чаще всего связанные с генетическими отклонениями. К ним относят: обычные (полигенные) и семейные (моногенные) дислипидемии, семейную гиперхолестеринемию, семейную эндогенную гипертриглицеридемию, семейную хиломикронемию, семейную комбинированную дислипидемию.
Классификация первичных липидных нарушений была разработана еще в 1965 году американским исследователем Дональдом Фредриксоном. Она принята ВОЗ в качестве международной стандартной номенклатуры дислипидемий/гиперлипидемий и остается самой распространенной их классификацией (см. таблицу 1).
|
ТТип |
Наименование |
Этиология |
Выявляемое нарушение |
Встречаемость в общей популяции, % |
|
Тип I |
Первичная гиперлипопротеинемия, наследственная гиперхиломикронемия |
Пониженная липопротеинлипаза (ЛПЛ) или нарушение активатора ЛПЛ – апоС2 |
Повышенный уровень ХМ |
0,1 |
|
Тип IIa |
Полигенная гиперхолестеринемия, наследственная гиперхолестеринемия |
Недостаточность ЛПНП-рецептора |
Повышенные ЛПНП (ТГ в норме) |
0,2 |
|
Тип IIb |
Комбинированная гиперлипидемия |
Снижение ЛПНП-рецептора и повышенный апоВ |
Повышенные ЛПНП, ЛПОНП и ТГ |
10 |
|
Тип III |
Наследственная дис-бета-липопротеинемия |
Дефект апоЕ (гомозиготы апоЕ 2/2) |
Повышенные ЛППП, увеличение уровня ХМ |
0,02 |
|
Тип IV |
Эндогенная гиперлипидемия |
Усиленное образование ЛПОНП и их замедленный распад |
Повышенные ЛПОНП |
1 |
|
Тип V |
Наследственная гипертриглицеридемия |
Усиленное образование ЛПОНП и пониженная липопротеинлипаза |
Повышенные ЛПОНП и ХМ |
1 |
Вторичные дислипидемии — нарушения липидного обмена, развивающиеся на фоне следующих заболеваний:
- ожирение (повышение уровня ТГ, снижение ХС-ЛПВП);
- малоподвижный образ жизни (снижение уровня ХС-ЛПВП);
- сахарный диабет (повышение уровня ТГ, общего ХС);
- употребление алкоголя (повышение уровня ТГ, ХС-ЛПВП);
- гипотиреоз (повышение уровня общего ХС);
- гипертиреоз (снижение уровня общего ХС);
- нефротический синдром (повышение уровня общего ХС);
- хроническая почечная недостаточность (повышение уровня общего ХС, ТГ, снижение ЛПВП);
- цирроз печени (снижение уровня общего ХС);
- обструктивные заболевания печени (повышение уровня общего ХС);
- злокачественные новообразования (снижение уровня общего ХС);
- синдром Кушинга (повышение уровня общего ХС);
- ятрогенные поражения на фоне приема: оральных контрацептивов (повышение уровня ТГ, общего ХС), тиазидных диуретиков (повышение уровня общего ХС, ТГ), b-блокаторов (повышение уровня общего ХС, снижение ЛПВП), кортикостероидов (повышение уровня ТГ, повышение общего ХС). Значения уровня холестерина см. в таблице 2.
|
Общий ХС, ммоль/л |
ХС-ЛПНП, ммоль/л |
|
|
Нормальный уровень |
ниже 5,2 (200 мг/дл) |
ниже 3,0 (115 мг/дл) |
|
Пограничная (легкая) гиперхолестеринемия |
5,2–6,2 (200–250 мг/дл) |
3,4–4,0 (130–159) |
|
Гиперхолестеринемия |
выше 6,2 (250 мг/дл) |
4,1–4,8 (160–189) |
|
Целевой уровень для больных ИБС, имеющих клинические проявления ССЗ, и больных сахарным диабетом |
менее 4,5 (175 мг/дл) |
менее 2,5 (100 мг/дл) |
Основные методы диагностики
Постановка диагноза происходит при визуальном осмотре и сборе анамнеза. Но основным методом диагностики является липидограмма – биохимическое исследование крови, позволяющее выявить не только общий уровень холестерола, но и соотношение всех его фракций.
При выявлении дисбаланса липидов в составе крови, врач может назначить дополнительные методы инструментальной и лабораторной диагностики, для того, чтобы выявить природу патологических изменений.
Это:
- УЗИ сердца;
- Ангиография;
- Электрокардиограмма;
- Доплерография сосудов;
- Общий анализ мочи;
- Исследования эндокринной системы;
- Генетические тесты;
- ОАК, биохимия крови;
- Иммунологические исследования.
Перечисленные виды исследований назначают после липидограммы и возможных ее отклонений от норм.
Лечение и профилактика
Терапия начинается с диеты, если она неэффективна, назначаются лекарственные препараты — статины.
Терапия имеет смысл только при постоянном приеме препаратов. Контролировать уровень холестерина и липидный профиль нужно не менее чем раз в квартал. Вместе с анализом назначается контроль печёночный функции, для этого сдают: АЛТ, ГГТП, АСТ, общий билирубин. Значительное повышение АЛТ АСТ и говорит в пользу отмены лечения или консультации гепатолога.
Кроме классических лекарств используют дополнительные и альтернативные. Применяют блокаторы всасывания холестерина. Они эффективны только при внешнем поступлении плохого холестерина.
Еще один тип препаратов – фибраты. Они были разработаны для лечения гиперхолестеринемии, но используются реже из-за выраженных побочных эффектов.
Профилактика
Практические советы для снижения холестерина:
-
Старайтесь употреблять достаточное количество овощей и фруктов;
-
Следите, чтобы питание было полноценно;
-
Откажитесь от ежедневного употребления мяса, молочных продуктов.
Вводите в свой рацион морскую или речную рыбу. Лучше, если это будут отварные или запечённые блюда из рыбы.
Пейте достаточное количество жидкости, употребляйте в пищу больше овощей и фруктов.
Используйте все возможности ЛФК и старайтесь вести активный образ жизни.
Если есть подозрение на гиперлипидемию, обратитесь к врачу. Он проведет тщательную диагностику, подберет курс терапии.
Список литературы:
1. Дробот Е. В., Алексеенко С. Н., “Профилактика заболеваний”.
2. Журнал Трудный пациент “Преддиабет: диагностика и лечение”.
3. Литвицкий П.Ф. “Алгоритмы образовательных модулей по клинической патофизиологии”.
4. Кумар В., Аббас А.К., Фаусто Н., Астер Дж.К. “Основы патологии заболеваний по Роббинсу и Котрану”.
5. Педиатрия. Национальное руководство / Под ред. А.А. Баранова.
6. Дедов И.И., Мельниченко Г.А., Фадеев В.Ф. “Эндокринология”.
Лечение Гиперхолестеринемии:
По результатам завершенных клинических исследований, остаточный сердечно-сосудистый риск при лечении статинами составляет 60-70%. Следовательно, необходим поиск новых подходов, направленных на дальнейшее снижение смертности при фармакотерапии атеросклероза. На научных сессиях Американской кардиологической ассоциации (Чикаго, ноябрь 2006 г.) и заседаниях Американского колледжа кардиологии (Новый Орлеан, март 2007 г.) активно обсуждались вопросы снижения целевых уровней липидов для больных очень высокого риска и стратегии по повышению уровня ХС ЛПВП. Особый интерес вызвал доклад, посвященный основным результатам рандомизированного исследования METEOR (Measuring Effects on Intima Media Thickness: an Evaluation Of Rosuvastatin). Это классическое регрессионное исследование проводилось на популяции больных, имеющих гиперхолестеринемию с низким риском осложнений атеросклероза. Обоснованием для его проведения были следующие положения: определяемая ультразвуковым методом ТИМ является достоверным маркером атеросклеротического поражения сосудов, относящимся к кардиоваскулярным факторам риска и предикторам сердечно-сосудистых событий; влияние статинов на прогрессирование ТИМ изучено в рамках вторичной профилактики у пациентов высокого риска с повышенным уровнем ХС ЛПНП; необходимы дальнейшие исследования для оценки эффективности применения статинов у пациентов низкого риска с субклиническим атеросклерозом.
Согласно дизайну исследования METEOR, 702 пациента принимали розувастатин по 40 мг/сут, 282 — плацебо. Через 2 года наблюдения исследование завершили 530 и 208 больных соответственно. Первичной конечной точкой исследования было изменение максимальной ТИМ в 12 сегментах сонных артерий. Средний возраст больных (60% мужчины) составлял 57 лет, курили 16-22% пациентов, артериальная гипертензия выявлена у 20% участников исследования. Средний исходный уровень ХС ЛПНП – 155 мг/дл (3,96 ммоль/л). Среднее снижение уровня ХС ЛПНП за 2 года терапии в группе розувастатина составило 49%, повышение уровня ХС ЛПВП – 8%, снижение уровня ТГ — 15,7%. На фоне приема розувастатина был достигнут достаточно низкий средний уровень ХС ЛПНП – 78 мг/дл (2,01 ммоль/л). Максимальный показатель ТИМ в группе розувастатина уменьшился на 0,0014 мм, а в группе плацебо возрос на 0,0131 мм (р <0,001). Лечение розувастатином хорошо переносилось, частота серьезных и несерьезных побочных реакций в группах плацебо и розувастатина не различалась. Таким образом, у больных среднего возраста с низким риском ИБС (<10% по Фремингемской шкале 10-летнего риска) и доказанным субклиническим атеросклерозом терапия розувастатином в течение 2 лет предупреждала увеличение ТИМ. На фоне приема плацебо наблюдалось статистически значимое прогрессирование атеросклероза. В группе больных, получавших розувастатин, прогрессирование атеросклероза отсутствовало и, напротив, отмечалась тенденция к его регрессу (статистически недостоверная); статистически значимый регресс прослеживался только в отношении максимальной ТИМ сегментов общей сонной артерии.
Большой интерес специалистов вызвали результаты вторичного анализа данных исследования ASTEROID, в котором оценивалась гиполипидемическая терапия у 1455 пациентов. Показано, что шансы на регрессию коронарного атеросклероза, по данным внутрикоронарного ультразвукового исследования, существенно возрастают, если уровень ХС ЛПНП на фоне терапии статинами снижается в течение 2 лет не менее чем на 37% с одновременным повышением уровня ХС ЛПВП на 7-8%. Чаще всего обратное развитие атеросклероза наблюдалось у пациентов, у которых удавалось достичь (и поддерживать!) содержание ХС ЛПНП не более 87 мг/дл (<2,3 ммоль/л). Средние показатели липидного спектра у пациентов со значительной регрессией коронарного атеросклероза (n=370) были следующими: общий ХС – 4,02 ммоль/л, ТГ – 1,46 ммоль/л, ХС ЛПВП – 1,15 ммоль/л, ХС ЛПНП – 2,08 ммоль/л. Данные современных регрессионных исследований (ASTEROID, REVERSAL, METEOR) позволяют говорить о возможности проведения эффективного и безопасного «курсового» лечения статинами. Они также свидетельствуют о том, что чем меньше уровень ХС ЛПНП, тем это лучше, по крайней мере, для лиц с документированным коронарным атеросклерозом и высоким риском его осложнений. В нынешнем научном сезоне впервые сделан акцент на том, что при выборе статинов следует учитывать не только уровень ХС ЛПНП, но и влияние такого лечения на состояние обратного транспорта ХС (повышение уровня ХС ЛПВП).
К какому врачу обратиться
При ухудшении общего самочувствия, при каких-либо подозрениях о проблемах со здоровьем, в первую очередь, необходимо обратиться к участковому терапевту. Выслушав жалобы пациента, собрав данные анамнеза, он назначит необходимые анализы. По результатам тестов и исследований терапевт определяет лечение.
Если же будут зафиксированные значительные отклонения от норм, либо выявлены какие-то серьезные патологии, то терапевт может назначить дополнительные консультации у узкопрофильных докторов.
Это могут быть:
- Кардиолог;
- Иммунолог;
- Нефролог;
- Диетолог;
- Ангиолог;
- Гепатолог;
- Генетик;
- Гастроэнтеролог;
- Флеболог;
- Сосудистый нейрохирург.
Данные специалисты способны назначить терапию, в связи с выявленными сопутствующими нарушениями.
Критерии диагноза сахарного диабета 2 типа
СД 2 типа развивается постепенно и характеризуется малосимптомным или бессимптомным течением у большинства больных зрелого и пожилого возраста. В связи с этим диагноз нередко устанавливают поздно, когда у пациента уже имеются тяжелые сосудистые или инфекционные осложнения, в том числе диабетическая ретинопатия, нефропатия, трофические незаживающие язвы на ногах, коронарная болезнь сердца. Развитие кетоацидоза при СД 2 типа в первые годы обычно не отмечается. Характерные симптомы гипергликемии – жажда и учащенное мочеиспускание, однако они, как правило, появляются при снижении инсулин-секретирующей массы β-клеток поджелудочной железы более чем на 50%, в то время как нарастание клинических симптомов (жажды, немотивированной слабости) и снижение массы тела до 10-15 кг наблюдают только при потере более 70% массы β-клеток поджелудочной железы. Первыми проявлениями СД 2 типа могут быть гнойничковые заболевания кожи, фурункулез, кожный зуд, кандидоз, плохое заживление ран.
| Гликемия, ммоль/л* | ||
| Цельная капиллярная кровь | Венозная плазма | |
| Примечание: *Диагноз сахарного диабета всегда следует подтверждать повторным определением гликемии в последующие дни, за исключением случаев несомненной гипергликемии с острой метаболической декомпенсацией или с очевидными симптомами. | ||
| Норма | ||
| натощак и | <5,6 | <6,1 |
| через 2 ч после нагрузки глюкозой | <7,8 | <7,8 |
| Сахарный диабет | ||
| натощак или | ≥6,1 | ≥7,0 |
| через 2 ч после нагрузки глюкозой | ≥11,1 | ≥11,1 |
| или случайное определение (при наличии симптомов гипергликемии) | ≥11,1 | ≥11,1 |
| Нарушенная толерантность к глюкозе | ||
| натощак и | <6,1 | <7,0 |
| через 2 ч после нагрузки глюкозой | ≥7,8 и <11,1 | ≥7,8 и <11,1 |
| Нарушенная гликемия натощак | ||
| натощак и | ≥5,6 и <6,1 | ≥6,1 и <7,0 |
| через 2 ч после нагрузки глюкозой | <7,8 | <7,8 |
Повышение гликемии натощак или после еды у пациентов с СД 2 типа нередко выявляют случайно или при диспансерном обследовании. Следует учитывать, что у трети больных СД 2 типа гликемия может быть ниже порогового значения, необходимого для установления диагноза. Поэтому при подозрении на СД 2 типа необходимо проводить пероральную пробу с нагрузкой 75 г безводной глюкозы и определять уровень гликемии до и через 2 ч после ее приема. С 2011 г. ВОЗ одобрила использование уровня гликированного гемоглобина ≥6,5% как критерия диагностики СД (нормальным считается уровень до 6%) (табл. 1) .
Активный скрининг для исключения СД необходимо проводить в группах риска, в том числе у людей пожилого возраста с ожирением или избыточной массой тела, дислипидемией, артериальной гипертонией, сердечно-сосудистыми заболеваниями, отягощенным анам незом (при наличии близких родственников, страдающих СД 2 типа), женщин, перенесших гестационный СД (т.е. возникший во время беременности).
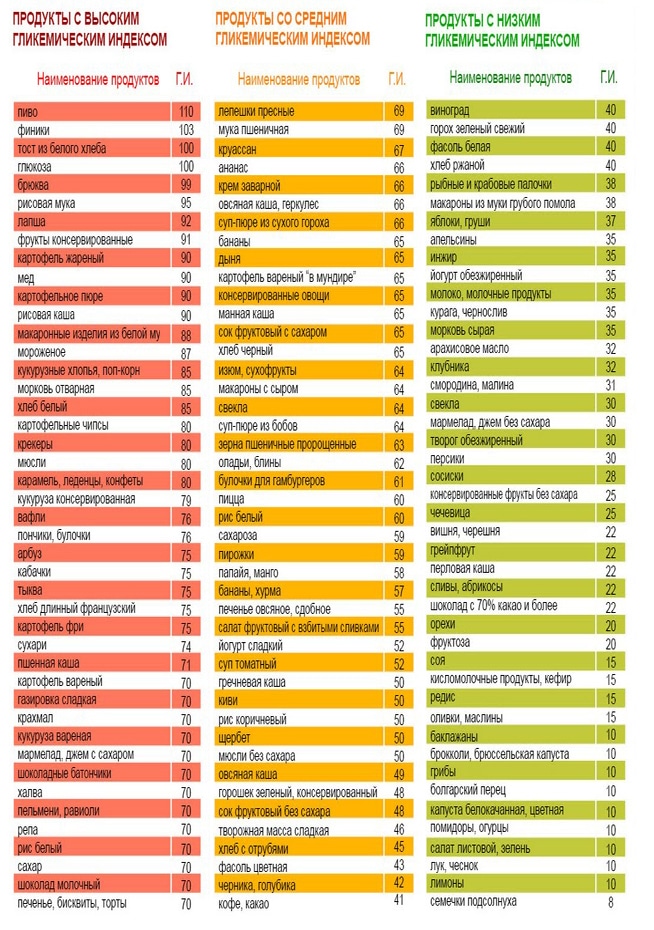
Правильное питание
Данный вид терапии является начальным и постоянно используемым. Коррекция питания очень важна при повышенных значениях холестерола. Врачи рекомендуют не исключить, но значительно снизить пищу с содержанием животных жиров.
Например, такой продукт, содержащий животные жиры, как творог, не нужно исключать. Он богат многими полезными питательными веществами, витаминами и минералами. Не стоит отказываться от его употребления, нужно просто выбирать творог с низкой процентовкой жирности. Так, возможно не только не повысить, но и снизить липопротеины низкой плотности.
То же самое касается мяса. Мясо – источник белка, который необходим организму. Но при гиперхолестеринемии не нужно выбирать жирные сорта мяса, а лучше отдать предпочтение белому мясу.
Способ приготовления продуктов тоже играет немаловажную роль. Мясо, например, лучше всего готовить на пару или отваривать. Творог есть в чистом виде, добавляя к нему свежие фрукты и ягоды. Блюда не нужно обильно солить и сдабривать приправами и усилителями вкуса.