Инфекционный эндокардит
Содержание:
- Причины кардитов и их диагностика
- 2.Причины
- Лечение ИЭ
- Online-консультации врачей
- Также в разделе
- Лечение кардиомиопатии
- Патогенез (что происходит?) во время Кандидозного эндокардита:
- К каким докторам обращаться, если у Вас эндокардит
- 2.Как проводится малоинвазивная операция для лечения заболеваний сердечных клапанов?
- Симптомы
- Какими препаратами лечить эндокардит?
- Причины
- Методы диагностики сердечных пороков
- Располагающие факторы развития инфекционного эндокардита.
- Виды
- Эмпирическая антибактериальная терапия
- Средства местного действия
- Заключение
Причины кардитов и их диагностика
Диагностировать кардит в домашних условиях, а тем более вылечить народными средствами, невозможно. Для эффективного лечения кардитов необходимо выявить причину развития:
- Аутоимунные заболевания являются причиной кардита в том случае, когда иммунные клетки организма «путают» собственные ткани с чужеродными агентами и стараются от них избавиться. Аутоимунные кардиты могут быть следствием системной красной волчанки (СКВ), ревматоидного артрита, болезни Бехтерева и т.д., в т.ч. протекающих скрыто, без явного поражения суставов.
- Недиагностированная инфекция (вирусная, бактериальная, грибковая, внутриклеточная). Типичной инфекцией, вызывающей кардит, является стрептококковая, однако в некоторых случаях развитие кардита провоцируют микоплазмы, хламидии, боррелии, бруцеллы, йерсинии, вирусы группы герпес (вирус Эпштейн-Барр, герпес 6 типа, цитомегаловирус). Некоторые инфекционные агенты не поражают сердце, а провоцируют аутоиммунные реакции.
- Аллергическая реакция. В некоторых случаях развитие кардита вызывает применение некоторых лекарственных средств или введение вакцин и сывороток.
Выявление причины, вызвавшей кардит, проводится в несколько этапов:
- Биохимическое исследование крови;
- Микробиологические исследования (культуральные бактериологические посевы, иммунофлуоресцентный анализ, ПЦР) для выявления возбудителя, вызвавшего кардит.
- Иммунологические исследования: иммунограмма проводится для того, чтобы найти неработающее звено иммунитета, выпадение функции которого позволило развиться кардиту.
- Исследование функции сердца необходимо провести потому, что кардиты в любом случае сопровождаются нарушением функции сердца.
Лечение кардитов. Не откладывайте визит к врачу, доверьте ему Ваше здоровье.
2.Причины
Основные причины гиперхолестеринемии сегодня известны далеко за пределами медицины: ожирение и ассоциированные заболевания желчевыводящих путей (одним из частых следствий является, в свою очередь, конкрементогенез в желчном пузыре), гиподинамия, курение, алкоголь, перекосы в современном питании (в частности, потребление в пищу исключительно опасных продуктов с высоким содержанием трансгенных жиров). Менее обсуждаемыми являются такие факторы, как эндокринные заболевания, нарушения обмена веществ, дисфункции печени и почек, наследственность, продолжительный прием гормональных препаратов, гестация (вынашивание беременности).
Однако все эти причины обусловливают вторичную холестеринемию. Механизм развития первичной, идиопатической гиперхолестеринемии, – самостоятельного, изолированного патологического феномена, когда он не может быть объяснен ни одной из перечисленных причин, – неизвестен по сей день. Строго говоря, далеко не достаточно прояснен также механизм образования атеросклеротических бляшек, что нередко имеет место при нормальном или даже сниженном уровне «плохого» холестерина (ЛПНП).
Лечение ИЭ
1. использовать антимикробные препараты (АМП), активные в отношении потенциальных и установленных возбудителей;
2. применять бактерицидные АМП, так как в вегетациях микро-организмы находятся в состоянии низкой метаболической активности;
3. использовать комбинации АМП, обладающих синергизмом;
4. вводить АМП парентерально для получения более высоких и предсказуемых сывороточных концентраций;
5. антимикробная терапия должна быть длительной для обеспечения стерилизации вегетаций клапанов.
Длительность комбинированной терапии должна составлять не менее 4 нед.,
а для осложнившихся случаев, у пациентов с симптомами на протяжении более 3 мес. и при наличии
протезированного клапана – не менее 6 нед.
Online-консультации врачей
| Консультация нефролога |
| Консультация диетолога-нутрициониста |
| Консультация маммолога |
| Консультация аллерголога |
| Консультация онколога |
| Консультация психоневролога |
| Консультация оториноларинголога |
| Консультация нарколога |
| Консультация семейного доктора |
| Консультация эндокринолога |
| Консультация косметолога |
| Консультация пластического хирурга |
| Консультация педиатра |
| Консультация психолога |
| Консультация трихолога (лечение волос и кожи головы) |
Новости медицины
Устройство и принцип работы магнитной мешалки,
26.05.2021
Быстрая доставка лекарств на сервисе mednex.com.ua,
30.04.2021
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Также в разделе
| Стеноз устья аорты Стеноз устья аорты — порок, который выявляется у 25 % больных с хроническими заболеваниями клапанов сердца, примерно 80 % взрослых больных с клинически… | |
| Артериальная гипертензия: лечение Согласно единым международным критериям (принятым в 1999 году), артериальная гипертензия (АГ) представляет собой состояние, при котором систолическое… | |
| Констриктивный перикардит Констриктивный перикардит назван так от латинского слова, которое переводится как «сдавление». Заболевание характеризуется утолщением и сращением… | |
| Нарушение ритма сердца Нарушения ритма сердца (аритмии сердца) — аномалии частоты, регулярности или места возникновения возбуждения, а также нарушения проведения импульсов, включая… | |
| Транзиторная артериальная гипотензия Артериальная гипотензия — заболевание, при котором у человека понижается артериальное давление; может быть вызвано разными причинами. В данной статье… | |
|
Трепетание предсердий Трепетание предсердий — это значительное учащение сокращений предсердий (до 200-400 в минуту) при сохранении правильного регулярного предсердного ритма. В… |
|
| Желудочковая пароксизмальная тахикардия При желудочковой пароксизмальной тахикардии источник эктопических импульсов расположен в проводящей системе желудочков — пучке Гиса, ветвях пучка Гиса или… | |
| Хроническая сердечная недостаточность Единое определение хронической сердечной недостаточности до сегодня не разработано, не смотря на множественные дорогостоящие исследования, которые были… | |
| Аритмия: скорая помощь Аритмия – это сбой в работе последовательных сокращений сердечной мышцы. У здорового человека частота сокращения сердца составляет примерно 60–70 ударов… | |
| Желудочковая тахикардия: неотложная помощь При желудочковой тахикардии больному должна быть незамедлительно оказана грамотная помощь во избежание летального исхода. Ниже описана последовательность… |
Лечение кардиомиопатии
Лечебная тактика зависит от вида заболевания:
Первичную кардиомиопатию лечат симптоматически, так как не удается выявить причину патологии и устранить ее.
При вторичных формах кардиомиопатии с ясной этиологией и патогенезом упор делается на лечение основного заболевания (совместно со специалистами соответствующих специальностей).
Когда диагностируется наследственная форма КМП, лечение заключается лишь в компенсации сердечной недостаточности, поскольку устранить причину недуга — генетическую мутацию — медицина пока не в состоянии.
При тяжелых кардимиопатиях с прогрессирующим разрушением миокарда единственный выход — радикальная операция по пересадке сердца.
Немедикаментозное лечение КМП подразумевает диету, щадящие физические нагрузки, сохранение психоэмоционального равновесия, отказ от вредных привычек.
Медикаментозная терапия может включать:
- ингибиторы АПФ;
- бета-блокаторы;
- нитраты;
- мочегонные средства;
- сердечные гликозиды и др.
Подбирать комбинации лекарств и их дозы при лечении кардиомиопатии может только врач! «Самодеятельность» в данном случае опасна для жизни!
Хирургическое лечение при КМП осуществляется по индивидуальным показаниям. Это могут быть следующие методы:
- иссечение избытка гипертрофированной мышечной ткани;
- имплантация кардиовертера-дефибриллятора;
- имплантация кардиостимулятора и ресинхронизирующих устройств;
- трансплантация сердца и другие методы оперативного лечения.
Патогенез (что происходит?) во время Кандидозного эндокардита:
Кандидоз является, прежде всего, эндогенной инфекцией. Кандиды могут заселять кожу, слизистую ротоглотки, кишечник, и транслокация их происходит через эпителий кишечника. При подобном варианте диссеминации, через кишечник, возникает инвазия кандидами, в первую очередь печени, селезенки, легких. Другие входные ворота для кандид – венозные катетеры. Инфицирование катетеров происходит с кожи больного или через руки медперсонала. При этом пути диссеминации грибов органами–мишенями становятся, как правило, почки, сердце, легкие. Циркуляция кандид в крови проходит непродолжительное время, затем, повреждая эндотелий, они внедряются в органы, приводя к образованию небольших абсцессов.
Предрасполагающими факторами в развитии кандидозного эндокардита является катетеризация центральных вен, внутривенное введение наркотических препаратов (у наркоманов). При кандидозном эндокардите наиболее часто, в 40% случаев, вовлекается аортальный клапан, затем – митральный, реже – трикуспидальный, у наркоманов чаще всего – трикуспидальный клапан.
К каким докторам обращаться, если у Вас эндокардит
Методы диагностики инфекционного эндокардита:
- посев крови — следует провести за 24 часа до начала антибактериальной терапии, 3 раза с интервалом 10-15 минут из разных участков гемоциркуляции;
- ЭхоКГ — это основной метод выявления вегетаций на клапанах, эндотелии аорты, хордах, сосцевидных мышцах; позволяет верифицировать клапанные поражения, выяснить степень регургитации, контролировать динамику фракции выброса и др.
Гематологические проявления представляют собой:
- нормохромную анемию;
- увеличенную СОЭ;
- лейкоцитоз;
- тромбоцитопению;
- повышенный уровень сывороточного глобулина;
- анализ мочи без изменений или с проявлениями гематурии, протеинурии, эритроцитарных цилиндров.
Электрокардиография позволяет определить состояние коронарного кровообращения, повреждения проводящей системы и тому подобное. Рентгенография органов грудной клетки нужна для определения размеров сердца, его конфигурации (аортальный, митральный, шаровидная), легочного застоя, выявления пневмонии, инфарктов и абсцессов легких.
При поражении клапана аорты I тон над верхушкой сердца обычно ослаблен, сопровождается мягким систолическим шумом относительной митральной недостаточности. Иногда над верхушкой выслушивается диастолический (пресистолический) шум Флинта (вследствие сужения митрального отверстия створкой митрального клапана в период диастолы левого желудочка, когда створки митрального клапана должны быть открыты). Над аортой, как правило, слушают убывающий протодиастолический шум в сочетании с ослабленным II тоном над аортой. Иногда внезапно появляется громкий музыкальный шум (вследствие перфорации клапана).
Если инфекционный процесс локализуется на митральном или трикуспидальном клапане, то развивается клиника митральной и/или трикуспидальной недостаточности. Поражение миокарда проявляется ослаблением тонов, тахикардией с протодиастолическим ритмом галопа, аритмиями, блокадами.
Клиническая картина инфекционного эндокардита обусловлена:
- бактериемией — вызывает возникновение неспецифических системных признаков воспаления (лихорадки, недомогания, потери аппетита, рвоты, анемии, спленомегалии);
- инфицированием клапанов, приводящим к клапанной регургитации, хронической застойной сердечной недостаточности, образованию свищей, развитию перикардитов с тампонадой сердца, дефектам проводящей системы сердца;
- эмболизацией сосудов, что приводит к инсульту, инфаркту миокарда, инфаркту легких, почек, селезенки;
- метастатической инфекцией, которая вызывает развитие абсцессов и аневризм сосудов головного мозга, селезенки, почек, коронарных артерий, верхней брыжеечной артерии.
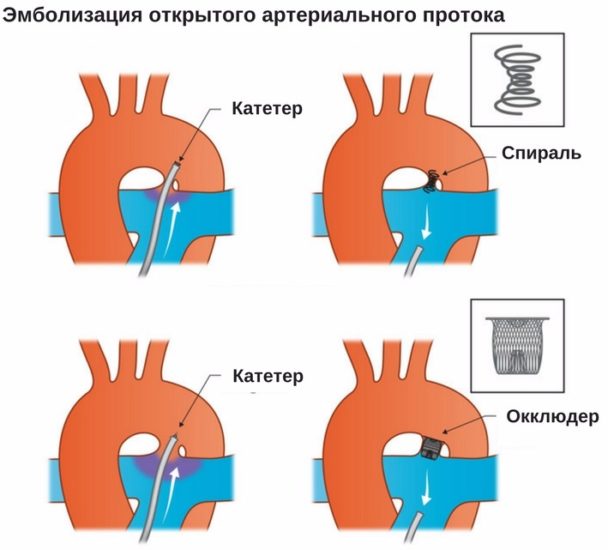
2.Как проводится малоинвазивная операция для лечения заболеваний сердечных клапанов?
Смысл малоинвазивной операции в том, что хирургическое вмешательство осуществляется через гораздо меньший по размеру разрез. Этот тип операции уменьшает кровопотерю, травматичность и сокращает время пребывания в больнице. В любом случае хирурги скажут, можно ли делать малоинвазивную операцию именно вам. Часто для того, чтобы определить, как функционируют клапаны сердца до и после операции, хирург и кардиолог проводят трансэзофагеальную эхокардиографию, при котором датчик зонда УЗИ вводится в пищевод.
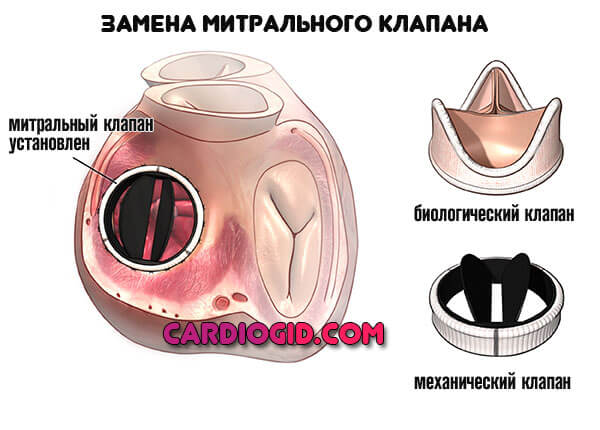
Во время операции на сердце клапан может быть «отремонтирован». Чаще всего это происходит при лечении митрального клапана сердца. Но для коррекции работы аортального, легочного и трикуспидального клапана некоторые из операций тоже выполняются.
Если клапан можно «отремонтировать» без замены, хирург может выполнить одну из следующих процедур:
- Комиссуротамия. Во время этой операции на сердце спайки створок (лепестков) клапана разделяются, тем самым отверстие клапана расширяется.
- Декальцификация. Это процедура удаления отложений кальция на створках клапана, в результате чего увеличивается их гибкость и способность плотно закрываться.
- Изменение формы створок клапана. Эту процедуру еще называют четырехугольной резекцией. Смысл ее в том, что если одна из створок клапана западает назад при закрытии, из клапана вырезается сегмент, и створки сшиваются вместе, позволяя клапану закрываться плотнее.
- Кольцевая поддержка клапана. Операция на сердце проводится в том случае, если кольцо из ткани, поддерживающей клапан, слишком широко. В этом случае его можно затянуть с помощью кольца из ткани или синтетического материала.
- Ремонт разрывов и отверстий в клапанах сердца.
В чем преимущества операции на сердце, когда проводится ремонт клапана? В том, что вам не потребуется пожизненно принимать лекарства для разжижения крови (антикоагулянты). Кроме того, такое вмешательство позволяет сохранить мышечную силу сердца.
Симптомы
От пациентов с ИЭ поступают различные жалобы. В основном такие:
- озноб
- лихорадка
- повышенная утомляемость
- потливость в ночные часы
- миалгии
- артралгии
Нужно учитывать, что такие симптомы характерны также для эндартериита артериовенозного шунта.
Симптомы инфекционного эндокардита:
- высыпания на коже
- повышение температуры тела (в основном до субфебрильных значений)
- увеличение селезенки
- изменения дистальных фаланг пальцев и ногтей
- артралгии
- протеинурия
- анемия
- тромбоэмболии и тромбоваскулиты
- повышение уровня у-глобулинов
- увеличение СОЭ
Сердечные проявления ИЭ
- шумы
- диффузный миокардит
- абсцесс фиброзного кольца
- инфаркт миокарда
- сердечная недостаточность
Внесердечные проявления ИЭ
- гепатоспленомегалия и лимфаденопатия
- гнойные осложнения в виде абсцессов
- пальцы в виде «барабанных палочек» и ногти в виде «часовых стекол»
- тромбоэмболии, приводящие к инфарктам различных органов
На сегодняшний день отмечают такие особенности болезни:
- у человека может не быть лихорадки
- может начаться длительная лихорадка, при которой не будет явного поражения клапанов сердца
- чаще всего инфекционный эндокардит фиксируют у людей пожилого возраста, у тех, кто потребляет наркотики, у больных с протезированными клапанами сердца
- может быть длительное течение с поражением одного органа или ткани
- лицам из группы высокого риска часто рекомендована профилактика при помощи антибиотиков
Какими препаратами лечить эндокардит?
В лечении инфекционного эндокардита ведущую роль отводят антибактериальным препаратам, среди которых:
- бензилпенициллин — по 20000000 — 30000000 ЕД в сутки, разделенные на равные дозы, вводят через каждые 4 часа;
- мефоксин — 3-6 или 8-12 г в сутки, в зависимости от степени тяжести;
- тиенам — при среднетяжелых и тяжелых формах 1,5-2 г в сутки (по 500 мг каждые 8 или 6 часов);
- пефлоксацин (абактал) — по 400 мг 2 раза в сутки;
- ванкомицин — в дозе 15 мг/кг 1-2 раза в сутки, а при пониженной функции почек раз в 3 суток;
- нафцилин — по 200 мг/кг в сутки внутривенно инфузионно через каждые 4 часа;
- пиперациллин — вводят инфузионно по 3 г каждые 4 часа;
- рифампицин — по 300 мг внутрь каждые 8 часов;
- тобрамицин — вводят внутривенно по 1,7 мг/кг каждые 8 часов;
- флуконазол — по 200-600 мг внутрь 1 раз в сутки;
- фторцитозин — по 100-150 мг/кг в сутки внутрь в 3-4 приема.
- цефазолин — вводят инфузионно по 2 г через каждые 6-8 часов.
Причины
Среди факторов, способных вызвать болезнь, выделяют инфекционные и неинфекционные.
- Симптомы фарингита в 70% случаев вызваны вирусной инфекцией. Частые возбудители патологии – аденовирус, риновирус, коронавирус, энтеровирус, вирус гриппа, парагриппа. Патология обычно возникает в холодное время года, когда увеличивается заболеваемость ОРВИ.
- У 20% больных причиной болезни становятся бактерии – гемофильная палочка, моракселла, возбудитель дифтерии, стрептококки, гонококки, микоплазмы, хламидии.
- Среди неинфекционных причин болезни – аллергическая реакция, травмы, инородные тела глотки, действие раздражающих паров, облучение.
- Воспаление глотки могут спровоцировать курение, переохлаждение, злоупотребление алкоголем.
- Переходу фарингита в хроническую форму способствуют синуситы, тонзиллит, кариес зубов, искривление носовой перегородки, аденоиды и другие заболевания носоглотки.
- Причиной хронизации болезни могут стать эндокринные заболевания, патология желудка, кишечника, туберкулез, ВИЧ-инфекция.
Причина заболевания во многом определяет симптомы и лечение фарингита.
Методы диагностики сердечных пороков
Для того чтобы установить диагноз порока сердца, собирается анамнез, выявляется наличие заболеваний, которые могли привести к деформации сердечного клапана: ревматические болезни, инфекционные, воспалительные процессы, аутоиммунные заболевания, травмы.
-
Обязательно проводится осмотр пациента, выявляется присутствие одышки, цианоза, отеков, пульсации периферических вен. С помощью перкуссии выявляют границы сердца, проводят прослушивание тонов и шумов в сердце. Выявляют размеры печени и селезенки.
-
Основным методом диагностики клапанной патологии является эхокардиография, которая позволяет выявить порок, определить площадь отверстия между предсердием и желудочком, размеры клапанов, сердечную фракцию, давление в легочной артерии. Более точную информацию о состоянии клапанов можно получить при проведении чреспищеводной эхокардиографии.
-
Также используется в диагностике электрокардиография, которая позволяет оценить наличие гипертрофии предсердий и желудочков, выявить признаки перегрузки отделов сердца. Суточное холтеровское мониторирование ЭКГ позволяет выявить нарушения ритма и проводимости.
-
Высокоинформативными методами диагностики пороков сердца являются МРТ сердца или МСКТ сердца. Компьютерные томографии дают точные и многочисленные срезы, по которым можно точно диагностировать порок и его вид.
-
Не последнюю роль в диагностике занимают лабораторные исследования, среди которых – анализы мочи, крови, определение сахара в крови, уровня холестерина, ревматоидные пробы. Лабораторные анализы позволяют выявить причину заболевания, что играет важную роль для последующего лечения и поведения больного.
Располагающие факторы развития инфекционного эндокардита.
Кардиогенные факторы
1. врожденные и приобретенные пороки сердца
2. перенесенный инфекционный эндокардит
3. клапанные протезы
4. гипертрофическая кардиомиопатия (обструктивная)
5. пролапс митрального клапана
Факторы, способствующие возникновению бактериемии
1.медицинские манипуляции (стоматологические, хирургические, урогинекологические, гастроэнтерологические и др.)
2. центральные венозные катетеры
3. внутривенное употребление наркотиков
4. очаговая инфекция
5. травмы, ранения
Состояния, сопровождающиеся снижением иммунитета
1. сахарный диабет
2. наркомания, токсикомания (в том числе алкоголизм)
3. ВИЧ-инфекция
4. онкопатология
5. лечение иммунодепрессантами
6. дистрофии, переохлаждения
7. пожилой возраст
Виды
Острый фарингит обычно является катаральным, то есть поверхностным. Реже встречаются гнойные формы.
Разновидности хронического фарингита:
- катаральный, сопровождающийся длительным поверхностным воспалением и нарушением кровообращения, что приводит к венозному застою и постоянной отечности тканей;
- гипертрофический, при котором происходит утолщение всех слоев глоточной стенки, а также гипертрофия лимфоидных фолликулов;
- атрофический с уменьшением числа слизистых желез, истончением, сухостью и повышенной травмируемостью стенок глотки.
Способы лечения фарингита зависят от его формы: если при остром процессе назначаются антимикробные и противовоспалительные препараты, то при хроническом большее значение имеет локальная терапия и физиотерапевтические методы, направленные на регенерацию нормальных тканей глотки.
Эмпирическая антибактериальная терапия
Но далеко не во всех случаях врачу удается определить природу возбудителя. Также при тяжелом течении рассматриваемой болезни начало антибактериального лечения не может быть отложено до получения результатов микробиологического исследования крови. В таких случаях медики антибактериальную терапию назначают эмпирически, с учетом того, что наиболее часто (до 90%) ИЭ вызывают возбудители таких групп как стафилококки, стрептококки и энтерококки.
Разработано большое количество рекомендаций разного уровня по эмпирической терапии инфекционного эндокардита. Но если подходить к проблеме с точки зрения безопасности больного, в условиях, когда мониторинг концентрации антибиотиков в крови не проводится, рекомендации British Society for Antimi-crobial Chemotherapy являются наиболее подходящим вариантом. Медикам на заметку: отсутствие положительной динамики (изменений) на протяжении 5-7 суток говорит о потребности в коррекции схемы антибактериальной терапии.
Средства местного действия
При вирусном фарингите, а также как дополнение к лечению бактериального назначаются препараты местного действия:
- Антисептики предотвращают размножение болезнетворных микроорганизмов, очищают слизистую носоглотки. К ним относятся Фарингосепт (таблетки для рассасывания), Антиангин-Формула (пастилки), Септолете нео (пастилки), растворы Вокадин и Мирамистин, аэрозоли Гексаспрей и Гексорал, таблетки Фарингосепт.
- Антибиотики для локальной терапии: Грамицидин С, Граммидин.
- Противовоспалительные и обезболивающие средства – Стрепсилс Интенсив, Тантум Верде.
- Растительные препараты: растворы Ромазулан (с ромашкой), Ротокан (с ромашкой, календулой и тысячелистником), Эвкалимин (с эвкалиптом).
- Стимуляторы местного иммунитета – Имудон.
Часто одно средство содержит несколько действующих компонентов:
- пастилки Ангидин: два антисептика и витамин С;
- таблетки Анти-Ангин: обезболивающее, антисептик, витамин С и ментол;
- таблетки Гексализ: обезболивающее, противовоспалительное, антисептик;
- пастилки Дрилл: обезболивающее и антисептик;
- аэрозоль Ингалипт: антимикробное, антисептик, эфирные масла;
- аэрозоль Каметон: камфора, ментол, эвкалиптовое масло, антисептик;
- леденцы Нео-ангин: обезболивающее, охлаждающее, антисептическое;
- аэрозоль Пропосол: прополис, глицерин, этанол;
- таблетки Себидин: антисептик и витамин С;
- таблетки Септогал и пастилки Септолете: ментол, антисептик, эфирные масла.
Выбирать эти средства лучше по назначению врача. Препараты с содержанием хлоргексидина нежелательно использовать у детей, растительные компоненты – у лиц с аллергической предрасположенностью.
Заключение
Проблема неврологических осложнений ИЭ остается одной из наиболее серьезных в кардионеврологии. Для ее успешного
решения необходимы усилия широкого круга специалистов – кардиологов, кардиохирургов, неврологов, нейрохирургов,
врачей функциональной диагностики и других. Современная диагностика ИЭ основывается на предложенных в 1994 г. и
впоследствии дополненных Duke критериев, согласно которым ключевая роль отводится бактериологическому
исследованию крови и визуализирующим методам диагностики. Вместе с тем, в Российской Федерации отмечается
чрезвычайно низкая частота выделения этиологически значимых возбудителей из крови, а также недостаточно широкое
использование чреспищеводной эхокардиографии, позволяющей диагностировать поражение клапанов сердца на начальных
стадиях заболевания. Ранняя диагностика ИЭ и назначение адекватной АМТ способствуют максимальному сокращению
риска неврологических осложнений. В случае развития таких осложнений показания к хирургическому лечению
сохраняются, но потенциальная польза его должна быть сопоставлена с операционным риском и послеоперационным
прогнозом.
Среди неврологических осложнений ИЭ чаще всего встречается ишемическое поражение головного мозга вследствие
тромбоэмболии церебральных сосудов. Наиболее высокий риск тромбоэмболических осложнений наблюдается в первые 2
недели заболевания и ассоциирован с размерами и подвижностью вегетаций, наличием в анамнезе эпизода
тромбоэмболии, а также видом этиологически значимого микроорганизма. Знание вариантов поражения нервной системы
при ИЭ, которое может маскировать основное заболевание, позволит в более ранние сроки поставить правильный
диагноз и своевременно назначить лечение, способствующее снижению смертности и улучшению прогноза у данной
категории пациентов.