Стрептококковый фарингит
Содержание:
- Подробнее об операции
- Филиалы и отделения, в которых лечат рак гортани
- Лечение острого эпиглоттита
- Симптомы Стрептококкового фарингита:
- Обезболивание
- Анатомические области и части гортани
- Когда обращаться за медицинской помощью
- Клинические проявления
- Литература:
- Воспаление надгортанника или эпиглоттит – симптомы и лечение взрослых и детей – ЛОР плюс
- Online-консультации врачей
- К каким докторам следует обращаться если у Вас Гортанная ангина:
- Лечение острого эпиглоттита
- Лечение Стрептококкового фарингита:
- Экстренная помощь при первых симптомах
- Другие заболевания из группы Болезни органов дыхания:
Подробнее об операции
Опухоли гортаноглотки могут образовываться из самых разных тканевых структур — сосудистой, соединительной и хрящевой тканей, железистой и т. д. Бывают приобретенными и врожденными. В зависимости от структурного строения, выделяют следующе виды образований:
- фиброма, полип — соединительнотканные опухоли;
- папиллома — образуется из эпидермальных клеток;
- хондрома — имеет хрящевую структуру;
- лимфангиома, гемангиома — возникают из тканей сосудов;
- липома — образуется из жировой ткани;
- невринома — формируется из нервных стволов и окончаний;
- цилиндрома — развивается из эпителия слюнных желез;
- киста, аденома, тератома — образуются из железистого слоя слизистой;
- экстрамедуллярная плазмоцитома — полиморфно-клеточное образование с преобладанием плазмоцитов.
Также нередко встречаются смешанные виды опухолей, образующиеся из нескольких тканевых структур — фиброангиомы, нейрофибромы и т. д. Терапевтическая тактика состоит в хирургическом удалении образования. Метод вмешательства подбирается в зависимости от типа опухолей, их размеров, структурного строения, места расположения.
Филиалы и отделения, в которых лечат рак гортани
ФГБУ «НМИЦ радиологии» Минздрава России обладает всеми необходимыми технологиями лучевого, химиотерапевтического и хирургического лечения, включая расширенные и комбинированные операции. Все это позволяет выполнить необходимые этапы лечения в рамках одного Центра, что исключительно удобно для пациентов.
1. Отделение микрохирургии МНИОИ имени П.А. Герцена – филиала ФГБУ «НМИЦ радиологии» Минздрава России
Заведующий — д.м.н. ПОЛЯКОВ Андрей Павлович
тел.: +7(495) 150-11-22
2. Отдел лучевого и хирургического лечения заболеваний головы и шеи МРНЦ имени А.Ф. Цыба – филиала ФГБУ «НМИЦ радиологии» Минздрава России г. Обнинск, Калужской области
Заведующий — к.м.н. СЕВРЮКОВ Феликс Евгеньевич
тел.: +7 (484) 399-31-30
Лечение острого эпиглоттита
Лечение назначается только после подтверждения диагноза врачом-специалистом в условиях стационара, палаты интенсивной терапии. Применяется медикаментозное (антибактериальное, противовоспалительное, десенсибилизирующее) и хирургическое лечение.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.
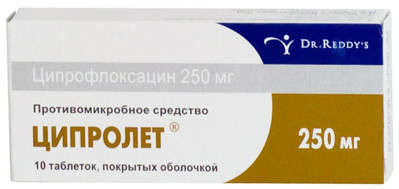
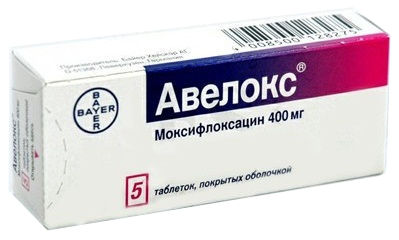
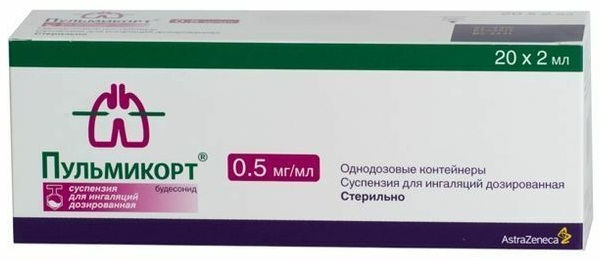
- Амоксициллин/клавуланат (антибактериальное средство). Режим дозирования: внутрь, в дозе 625 мг 3 раза/сут. Курс лечения 5-7 дней.
- Ципролет (антибактериальное средство). Режим дозирования: внутрь, в дозе 500 мг 2 раза/сут, при тяжелом течении заболевания по 750 мг 2 раза/сут. Курс лечения до 4–6 нед.
- Авелокс (антибактериальное средство). Режим дозирования: внутрь, в дозе 400 мг 1 раз/сут. Курс лечения 7 дней.
- Пульмикорт (глюкокортикостероид для местного применения). Режим дозирования: дозированный аэрозоль или небулайзер — дети от 6 месяцев и старше в дозе 0,25–0,5 мг/сут. При необходимости доза может быть увеличена до 1 мг/сут. Взрослые и пожилые пациенты в дозе 1–2 мг/ сут. Дозу, превышающую 1 мг/сут, рекомендуется разделить на два приема.
| • | Ведущие специалисты и учреждения по лечению данного заболевания в России: |
| Богомильский М.Н., РНИМУ им. Н.И. Пирогова, Москва; з.о. д.м.н. Артюшкин С.А., Покровская больница, Санкт-Петербург; з.о. Астащенко С.В., Санкт-Петербургский НИИ уха, горла, носа и речи. | |
| • | Ведущие специалисты и учреждения по лечению данного заболевания в мире: |
| ICHILOV MEDICAL CENTER, Тель-Авив. |
Симптомы Стрептококкового фарингита:
Инкубационный период при стрептококковом фарингите составляет обычно 2-4 дня. У детей старшего возраста и у взрослых в классических случаях типично довольно острое начало с болями в глотке, особенно при глотании. Наряду с этим появляются головная боль, чувство недомогания, повышается температура тела на фоне анорексии. Часто больной жалуется на познабливание, однако настоящий озноб встречается редко. У детей часты тошнота, рвота и боли в животе.
Общее состояние больного довольно удовлетворительно, у него определяется тахикардия, температура тела часто превышает 38,3°С. Задняя стенка глотки покрасневшая, отечная с гиперплазией лимфоидных элементов. Миндалины увеличены, покрасневшие, покрыты точечным или сливным экссудатом, который может быть желтого, серого или белого цвета. На гипертрофированных лимфоидных фолликулах задней стенки глотки могут быть видны отдельные участки с экссудатом размером с булавочную головку. Иногда на мягком небе появляются мелкие красные, приподнятые фолликулы с желтоватым центром (в форме бублика). Передние шейные лимфатические узлы в углах нижней челюсти увеличены и болезненны. Кашель и охриплость голоса выражены умеренно и при отсутствии упомянутых ранее признаков и симптомов могут служить основанием для постановки диагноза стрептококкового фарингита. Вовлечение, в процесс гортани с потерей голоса не типично для стрептококковой инфекции.
Развернутая клиническая картина острого экссудативного тонзиллофарингита часто отмечается во время крупных вспышек стрептококковой инфекции, особенно в организованных коллективах, таких как военные казармы для новобранцев. Однако в эндемических условиях среди гражданского населения заболевание протекает часто значительно легче. И действительно, примерно только у половины детей с болями в горле и определением стрептококков группы А в посевах на миндалинах видны налеты, а у 1/3 или менее температура тела превышает 38,3°С или выражен лейкоцитоз. У больных после тонзиллэктомии заболевание протекает легче. У детей при стрептококковой инфекции верхних дыхательных путей отмечается тенденция к менее четкой локализации патологического процесса в лимфоидной ткани зева и задней стенки глотки. Инфекция у них характеризуется ринореей с экскориацией кожи в области носовых ходов, субфебрильной температурой, анорексией и затяжным клиническим течением. Стрептококки весьма редко бывают причиной экссудативного фарингита у детей в возрасте до 3 лет.
Стрептококковый фарингит обычно непродолжителен и купируется самопроизвольно. Температура тела нормализуется в течение недели (обычно в течение 3-5 дней). Основные симптомы и боли в горле исчезают при нормализации температуры тела или вскоре после этого. Однако для того чтобы размеры миндалин и лимфатических узлов сократились до нормы, может потребоваться несколько недель.
Осложнения
Выделяют гнойные и негнойные осложнения стрептококкового фарингита. Гнойные осложнения обычно возникают в смежных анатомических зонах. Это отиты, синуситы, паратонзиллярные абсцессы и гнойные шейные лимфадениты. В некоторых случаях, вызванных наиболее вирулентными микроорганизмами, развивается бактериемия с образованием отдаленных гнойных очагов (артрит и остеомиелит). В допенициллиновуго эру эти осложнения наблюдались у 13% госпитализированных больных. В последние годы они практически не встречаются, что, по-видимому, связано с применением антибактериальных препаратов. Из-за необходимости хирургического вмешательства особое значение имеет диагностика паратонзиллярного абсцесса. Это осложнение обычно вызывается не стрептококками группы А, а присутствующей в глотке смешанной анаэробной флорой. Для паратонзиллярного абсцесса характерно резкое нарастание болей в горле, усиливающихся при глотании, лихорадка и отечность в области шеи. При осмотре наблюдается паратопзиллярное объемное образование с флюктуацией. Лечение заключается в хирургическом дренировании абсцесса и назначении клиндамицина.
Обезболивание
Б. может быть произведена как под местной анестезией, так и под наркозом. Премедикация может быть ограничена атропином или метацином (до 1 мл 0,1% раствора). Барбитураты, наркотические анальгетики, антигистаминные препараты, транквилизаторы вводят по показаниям. Местная анестезия при Б. вызывается смазыванием, распылением, аспирацией анестезирующего раствора ( дикаин 1—3%, кокаин 3—6%, тримекаин 2% до 3—5 мл). Рационально применение 15—20 мл 10% раствора новокаина в 5% растворе гексаметилентетрамина. Анестезию проводят в 2—3 этапа с перерывами 2—3 мин. Сначала анестезируют слизистую оболочку глотки, затем гортани и голосовых складок и, наконец, вливают анестезирующий раствор в трахею при помощи гортанного шприца. У пожилых и ослабленных больных количество и продолжительность пауз между этапами анестезии должны быть увеличены, количество анестезирующего вещества уменьшено.
Наилучшие условия для Б. дает наркоз. Наркоз может быть проведен любым препаратом или методом с учетом длительности Б., общих показаний и противопоказаний. Методом выбора является неингаляционный наркоз тиопентал-натрием, гексеналом (1 % раствор — 20—30 мл) или пропанидидом (5% раствор — 5—7 мл). Преимуществом последнего является быстрое и полное прекращение наркотического действия сразу после окончания введения, что особенно ценно в амбулаторной практике. За несколько минут до начала наркоза начинают ингаляцию кислорода по полуоткрытой системе. По достижении I уровня хирургической стадии наркоза вводят Миорелаксанты (см.) — сначала тубарин для профилактики мышечных болей (0,3 мл 1 % раствора), затем через 30—60 сек. листенон (5—6 мл 2% раствора) и проводят искусственную вентиляцию легких (ИВЛ) мешком или мехом, включенным в контур дыхательного бронхоскопа. После введения бронхоскопа рекомендуется орошение слизистой оболочки дыхательных путей раствором местного анестетика. Основной проблемой ИВ JI при Б. является отсутствие герметичности системы «бронхоскоп — трахея».
Применение герметизирующих манжет нецелесообразно из-за необходимости менять положение тубуса бронхоскопа во время Б. Эффективнее эжекционный метод ИВЛ, при к-ром поступление кислорода 40—50 л/мин (давление на выходе редуктора кислородного баллона не более 1,5—2,5 атм) подается в боковой отвод бронхоскопа. Отсутствие герметичности — необходимое условие эффективности и безопасности этого метода. При отсутствии условий для проведения ИВЛ этими методами возможно так наз. периодическое (интермиттирующее) дыхание, т. е. периодическая кратковременная гипервентиляция кислородом через интубационную трубку, введенную в бронхоскоп, после чего манипуляции в течение 2—3 мин. выполняются на фоне апноэ. Более длительные перерывы в ИВЛ опасны из-за возникновения гиперкапнии (см.), несмотря на то что инсуффляция кислорода через бронхоскоп обеспечивает удовлетворительную оксигенации) до 10—15 мин. (так наз. диффузионное дыхание).
Б. можно проводить также под глубоким (не ниже II уровня хирургической стадии) ингаляционным наркозом при сохранении самостоятельного дыхания. При этом возможно однократное применение миорелаксантов для облегчения введения бронхоскопа в трахею. Если Б. затягивается, дополнительно вводят Миорелаксанты, барбитураты, пропанидид или переходят на ингаляционный наркоз (закисью азота с кислородом, фторотаном и т. д.). По окончании Б. тубус бронхоскопа извлекают после появления самостоятельного дыхания и до его полного восстановления проводят вспомогательную вентиляцию, пользуясь маской наркозного аппарата.
Осложнения обезболивания не являются специфичными для Б. и зависят от препарата, метода анестезии и адекватности ИВЛ. При местной анестезии следует считаться с возможностью интоксикации местным анестетиком (вследствие быстрого его всасывания со слизистой оболочки дыхательных путей).
Рис. 1. Положение больного в один из моментов введения бронхоскопа. На схеме внизу — стрелкой показан анатомический ориентир (надгортанник).
Анатомические области и части гортани
- Надскладочный отдел – от верхней границы гортани (замкнутая линия, проходящая по свободному краю надгортанника, верхнему краю черпалонадгортанных складок к вершинам черпаловидных хрящей) до уровня голосовых складок:
· Гортанная поверхность надгортанника (включая верхушку),
· Черпалонадгортанные складки, черпаловидные хрящи и межчерпаловидная область;
· Часть надгортанника ниже подъязычной кости (фиксированный отдел);
· Вестибулярные складки;
· Гортанные желудочки.
- Складочный отдел – область голосовой щели:
· Голосовые складки;
· Передняя комиссура;
· Задняя комиссура.
- Подскладочный отдел – от уровня голосовых складок до нижнего края перстневидной хряща:
· Боковые стенки;
· Подкомиссуральная полость;
· Задняя стенка – внутренняя стенка печатки пестневидного хряща
Когда обращаться за медицинской помощью
Позвоните 911 или обратитесь в ближайшее отделение неотложной помощи, если у вас болит горло, сопровождающееся любым из следующих признаков и симптомов:
- Приглушенный голос
- Проблемы с глотанием
- Трудно говорить
- Быстрое сердцебиение
- Раздражительность
- Голубоватая кожа
- Респираторный дистресс, характеризующийся слюнотечением, одышкой, учащенным поверхностным дыханием, очень плохо выглядящим внешним видом, вертикальной позой с тенденцией наклониться вперед и стридором (высокий звук при вдохе)
Эпиглоттит — неотложная медицинская помощь. Тот, кто подозревается в наличии эпиглоттита, должен быть немедленно доставлен в больницу. Постарайтесь, чтобы человек был максимально спокойным и удобным. Не пытайтесь осмотреть горло человека, подозреваемого на эпиглоттит. Это может привести к закрытию дыхательных путей и окружающих тканей и нерегулярному сердцебиению, которое может привести к остановке дыхания и / или сердца (остановке дыхания и / или сердца) и смерти.
Клинические проявления
Особенностью клинических проявлений острого эпиглоттита является острое начало, чаще в вечернее время, когда уже уснувший ребенок внезапно просыпается из-за боли в горле, затрудненного дыхания, лихорадки выше 38 С.
У ребенка отмечаются изменение голоса вплоть до афонии, гиперсаливация. Зев гиперемирован, при смещении вниз спинки языка часто удается увидеть увеличенный, вишнево-красного цвета надгортанник.
ОЭ скоротечен, от начала появления первых симптомов заболевания до критической обструкции дыхательных путей при отсутствии адекватного оказания помощи может пройти не более 35 ч.
При осмотре обращают на себя внимание выраженный акроцианоз, потливость, бледность и серый оттенок кожного покрова, беспокойство и испуг ребенка. Положение вынужденное — ребенок полусидит в постели, голова запрокинута назад, нос поднят кверху, рот обычно широко открыт, «хватает» ртом воздух, в акте дыхания участвуют все вспомогательные мышцы, видны втяжения в области яремной ямки, надключичных пространств и межреберных промежутков, отчетливо слышно стридорозное дыхание
Кашель редкий, достаточно звонкий, но сухой, непродуктивный; глотание нарушено, возможна рвота. В положении на спине нарастает дыхательная недостаточность. Сердечные тоны приглушены, тахикардия, пульс слабый, по мере ухудшения состояния — парадоксальный, «выпадающий» на вдохе.
Стадии стеноза гортани
1-я стадия — компенсированная. Проявляется осиплым голосом, грубым, лающим кашлем и только при беспокойстве ребенка умеренной инспираторной одышкой без участия вспомогательной дыхательной мускулатуры, с небольшим пероральным цианозом.
2-я стадия — субкомпенсированная. Проявляется беспокойством ребенка, тахикардией, частым лающим кашлем, одышкой с участием вспомогательной мускулатуры в покое, пероральным цианозом, не исчезающим после кашля.
3-я стадия — декомпенсированная. Проявляется резким ухудшением состояния ребенка, бледностью, цианотичностью кожи, шумным дыханием с выраженной инспираторной одышкой и глубоким втяжением на вдохе эпигастральной области, межреберных промежутков, надключичных и яремных ямок, разлитым цианозом, парадоксальным пульсом.
4-я стадия — терминальная. Ребенок пытается вдохнуть, напрягая мышцы шеи, хватает открытым ртом воздух; пульс нерегулярный, могут быть судороги, развивается гипоксическая кома, а затем — полная асфиксия.
Различают три формы ОЭ: отечную, инфильтративную и абсцедирующую, которые последовательно могут сменять друг друга. В двух последних вариантах ОЭ возможна симптоматика септического состояния, проявляющаяся в виде нерезко выраженного оболочечного симптомокомплекса — гемофильного менингита.
Течение ОЭ имеет определенную фазность — по мере угасания симптомов эпиглоттита на первое место выступают стеноз гортани и подсвязочного пространства (чаще у детей младше 3 лет), гнойный ларинготрахеобронхит.
Тяжесть общего состояния больных определяется выраженностью стеноза гортани, степенью гемодинамических и дыхательных расстройств, наличием осложнений.
В детском возрасте возникновение острой дыхательной недостаточности при острой обструкции дыхательных путей связано с предрасполагающими факторами и анатомо-физиологическими особенностями дыхательной системы у детей.
Литература:
- Eliot TS. Four Quartets. http://www.davidgorman.com/4Quartets.
- Панков Д.Д., Румянцев А.Г. (ред.) Руководство по школьной медицине. Клинические основы. М.: ГЭОТАР-Медиа, 2011. 640 с.
- Chang A, Phelan P, Robertson C, Newman R et al. Frequency and perception of cough severity. J Paediatr Child Health, 2001, 37(2): 142-145.
- Munyard P, Bush A. How much coughing is normal? Arch Dis Child, 1996, 74(6): 531-534.
- Wilmoth R, Boath Th, Bush A, Chernik U et al(Ed.) Kendig and Chernick’s disorders of the respiratory tract in children. 8th Ed. 2015: 74-79.
- Делягин В.М., Быстрова Н.Ю. (краткое руководство для педиатра). М.: Алтус, 1999. 70с.
- Делягин В.М. Кашель: причины, дифференциальная диагностика, выбор противокашлевого средства. РМЖ, 2012, 20(24): 1199-1202.
- Rieger C, von der Hardt H, Sehnhauser F, Wahn U u. a. (Hrsg.) Pädiatrische pneumologie. Berlin, Springer-Verlag, 1999. 1157.
- Landsberg J. Clinical practice manual for pulmonary and critical care medicine. 2018.
- Lamas A, Vakbuena M, Maiz L. Cough in children. Archivos de Broncopneumologia, 2014, 50(7): 294-300.
- Dicpinigaitis P, Morice A, Birring S et al. Antitussive drugs – past, present, and future. Pharmacol Rev, 2014, 66(2): 468-512.
- Freestone C, Eccles R, Morris S et al. Assessment of the antitussive efficacy of codeine using cough sound pressure levels as a means of measuring cough. Pulm Pharmacol, 1996, 9(5-6): 365.
- Oduwole O, Meremikwu M, Oyo-Ita A, Udoh E. Honey for acute cough in children. Cochrane Database Syst Rev , 2014, 12: CD007094.
- Scott G, Egitto E. Honey for acute cough in children. Am Fam Physician, 2016, 94(1): 20-21.
- Morice A, Kardos P. Comprehensive evidencebased review on European antitussives. BMJ Open Resp Res, 2016, 3: e000137. doi: 10.1136/bmjresp-2016000137.
- Faruqi S, Wright C, Thompson R et al. A randomized placebo controlled trial to evaluate the effects of butamirate and dextromethorphan on capsaicin induced cough in healthy volunteers. Br J Clin Pharmacol, 2014, 78(6): 1272-1280.
- Захарова И.Н., Бережная И.В. Тактика педиатра в выборе препаратов при кашле у детей. Медицинский совет, 2016, 16: 154-160.
- Колосова Н.Г. Шаталина Н.И. Противокашлевые препараты в практике педиатра. Медицинский совет, 2017, 9: 76-79.
- Shields M, Bush A, Everard M et al. Recommendations for the assessment and management of cough in children. Thorax, 2008, 63: iii1-iii15. doi: 10.1136/thx.2007.077370. Originally published online September 28, Thorax, 2007.
Воспаление надгортанника или эпиглоттит – симптомы и лечение взрослых и детей – ЛОР плюс
Эпиглоттитом называется воспалительный процесс, локализованный в области надгортанника и близлежащих к нему тканях. Надгортанник играет важную роль в организме, предотвращая попадание еды в трахею. Он перекрывает орган при проглатывании пищи, поэтому человек не может вдыхать и глотать одновременно. В случае попадания в организм инфекции или же при травмировании, могут появляться симптомы воспаления надгортанника, в результате чего возникает отек, и проход в трахею уменьшается.
В особо тяжелых ситуациях, увеличившийся в размерах надгортанник может полностью перекрыть проход в трахею, что может стать причиной резкого нарушения проходимости дыхательных путей и даже удушья.
статьи
- Причины
- Симптомы
- Диагностика
- Лечение
Online-консультации врачей
| Консультация хирурга |
| Консультация анестезиолога |
| Консультация специалиста банка пуповинной крови |
| Консультация гинеколога |
| Консультация оториноларинголога |
| Консультация сосудистого хирурга |
| Консультация психоневролога |
| Консультация косметолога |
| Консультация гастроэнтеролога |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация психолога |
| Консультация ортопеда-травматолога |
| Консультация детского психолога |
| Консультация онколога |
| Консультация гомеопата |
Новости медицины
Устройство и принцип работы магнитной мешалки,
26.05.2021
Быстрая доставка лекарств на сервисе mednex.com.ua,
30.04.2021
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
К каким докторам следует обращаться если у Вас Гортанная ангина:
ЛОР
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Гортанной ангины, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Лечение острого эпиглоттита
Ребенок с подозрением на острый эпиглоттит должен быть немедленно доставлен в отделение реанимации и интенсивной терапии стационара или (по состоянию) в ближайшую больницу.
Интенсивная терапия ОЭ на догоспитальном этапе и отделении экстренной медицинской помощи стационара включает комплекс мероприятий, направленных на поддержание проходимости верхних дыхательных путей, мониторинг витальных функций, респираторную поддержку (под контролем показаний пульсоксиметрии), своевременное назначение антибиотиков и по показаниям инфузионную терапию.
Первоочередная задача лечения больных ОЭ — восстановление и поддержание проходимости дыхательных путей, уменьшение отечного компонента, что должно осуществляться по протоколу с учетом стадии течения стеноза.
При стенозе 1-й стадии — теплое щелочное питье, при отсутствии противопоказаний (симптомы передозировки) — ингаляция 0,025% раствора нафазолина (нафтизина).
При стенозе 2-й стадии:
ингаляция 0,025% раствора нафазолина длительностью до 5 мин с использованием ингалятора или пульмикорт 0,5-1 мг через небулайзер;
при невозможности выполнения ингаляции — интраназальное введение 0,05% раствора нафазолина из расчета 0,2 мл детям с 1 года жизни, прибавляя на каждый последующий год по 0,1 мл, но не более 0,5 мл. Рассчитанное количество раствора нафазолина разбавляют дистиллированной водой — 1,0 мл на год жизни, но не более 5,0 мл. Разбавленный нафазолин вводят при помощи шприца (без иглы) в одну ноздрю ребенку в положении сидя с запрокинутой головой. О попадании раствора в гортань свидетельствует появление кашля;
если удалось полностью купировать стеноз и/или законные представители ребенка категорически отказываются от госпитализации в стационар, то его можно оставить дома при условии обязательного активного динамического врачебного наблюдения;
если имеются основания на развитие рецидива стеноза, необходимо попытаться повторно убедить законных представителей о необходимости госпитализации ребенка либо использовать правовые возможности, руководствуясь интересами пациента;
в случае неполного купирования стеноза 2-й стадии и при отказе от госпитализации ввести дексаметазон в дозе 0,3 мг/кг или преднизолон в дозе 2 мг/кг внутримышечно или внутривенно; обеспечить активное посещение больного врачом.
При стенозе 3-й стадии:
внутривенное введение дексаметазона из расчета 0,7 мг/кг или преднизолона 5-7 мг/кг;
повторная ингаляция или интраназальное введение 0,05% раствора нафазолина;
экстренная госпитализация пациента, желательно в положении сидя, при необходимости — назотрахеальная интубация термопластической трубкой размером, соответствующим возрасту ребенка;
обеспечить готовность к выполнению сердечно-легочной реанимации, по возможности вызвать специализированную реанимационную бригаду скорой медицинской помощи.
Лечение Стрептококкового фарингита:
Препаратом выбора при лечении стрептококкового фарингита является пенициллин (10-дневный курс). Альтернативные препараты — цефалоспорины, макролиды (эритромицин), клиндамицин.
Показания для назначения антибактериальной терапии
Антибактериальная терапия оправдана только при известной или предполагаемой стрептококковой этиологии острого тонзиллита. Необоснованная антибактериальная терапия способствует развитию резистентности к антибиотикам, а также может осложняться нежелательными лекарственными реакциями.
Антибактериальная терапия может быть начата до получения результатов бактериологического исследования при наличии эпидемиологических и клинических данных, указывающих на стрептококковую этиологию острого тонзиллита.
Выбор антибиотиков
Учитывая высокую чувствительность b-гемолитического стрептококка группы А к b-лактамам, препаратом I ряда (выбора) для лечения острого стрептококкового тонзиллита является пенициллин (феноксиметилпенициллин). Реже применяют оральные цефалоспорины. У пациентов с аллергией на b-лактамы следует применять макролиды или линкосамиды.
При проведении антибактериальной терапии острого стрептококкового тонзиллита необходимо иметь в виду следующие факторы:
— для эрадикации b-гемолитического стрептококка группы А необходим 10-дневный курс антибактериальной терапии (исключение составляет азитромицин, который применяется в течение 5 дней);
— раннее назначение антибиотиков значительно уменьшает длительность и тяжесть симптомов заболевания;
— повторное микробиологическое исследование по окончании антибактериальной терапии показано детям с ревматической лихорадкой в анамнезе, при наличии стрептококкового тонзиллита в организованных коллективах, а также при высокой заболеваемости ревматической лихорадкой в данном регионе.
Неэффективность терапии острого стрептококкового тонзиллита
Под неэффективностью понимают:
— сохранение клинической симптоматики заболевания более 72 часов после начала антибактериальной терапии,
— выделение b-гемолитического стрептококка группы А по окончании курса лечения антибиотиками.
Неудачи наиболее часто отмечаются у детей, получавших феноксиметилпенициллин, что может быть обусловлено
— недостаточной комплаентностью пациента в соблюдении предписанной схемы терапии (преждевременное прекращение приема препарата, уменьшение суточной дозы и т.п.); в подобных ситуациях показано однократное введение бензатин бензилпенициллина,
— наличием в ротоглотке ко-патогенов, вырабатывающих b-лактамазы, например при обострении хронического тонзиллита; в таких случаях рекомендуется курс лечения амоксициллином/клавуланатом или другими препаратами.
При ликвидации клинической симптоматики острого тонзиллита и сохраняющемся выделении b-гемолитического стрептококка группы А повторные курсы антибиотикотерапии целесообразны только при наличии ревматической лихорадки в анамнезе у пациента или членов его семьи.
Экстренная помощь при первых симптомах
Если у пациента произошло воспаление надгортанника – это может спровоцировать летальный исход. Чтобы такого не произошло, следует оказать первую медицинскую помощь.
Для начала нужно позвонить своему участковому врачу (педиатру) или вызвать скорую помощь. Если это ребёнок, можно посадить его в машину и самому привезти в неотложку. Взрослые, в принципе сами могут понять, что надо ехать в больницу, но для родителей это может стать самым настоящим шоком.
Несмотря ни на что, нужно в первую очередь успокоиться. Потом успокоить ребёнка. Если родители спокойные, ребёнок чувствует себя в безопасности.

Главное не пытайтесь самостоятельно выяснить причину
Одно неосторожное движение может закончиться плачевно. Пускай ребёнок сидит в том же сидячем положении до приезда врача
Если вы сами везёте ребенка в больницу, следует открыть окно (даже зимой), чтобы он смог дышать. Печку включать нельзя. Ему надо спокойно повторять: «Дыши спокойно и ровно».
Другие заболевания из группы Болезни органов дыхания:
| Агенезия и Аплазия |
| Актиномикоз |
| Альвеококкоз |
| Альвеолярный протеиноз легких |
| Амебиаз |
| Артериальная легочная гипертония |
| Аскаридоз |
| Аспергиллез |
| Бензиновая пневмония |
| Бластомикоз североамериканский |
| Бронхиальная Астма |
| Бронхиальная астма у ребенка |
| Бронхиальные свищи |
| Бронхогенные кисты легкого |
| Бронхоэктатическая болезнь |
| Врожденная долевая эмфизема |
| Гамартома |
| Гидроторакс |
| Гистоплазмоз |
| Гранулематоз вегенера |
| Гуморальные формы иммунологической недостаточности |
| Добавочное легкое |
| Ехинококкоз |
| Идиопатический Гемосидероз легких |
| Идиопатический фиброзирующий альвеолит |
| Инфильтративный туберкулез легких |
| Кавернозный туберкулез легких |
| Кандидоз |
| Кандидоз легких (легочный кандидоз) |
| Кистонозная Гипоплазия |
| Кокцидиоилоз |
| Комбинированные формы иммунологической недостаточности |
| Кониотуберкулез |
| Криптококкоз |
| Ларингит |
| Легочный эозинофильный инфильтрат |
| Лейомиоматоз |
| Муковисцидоз |
| Мукороз |
| Нокардиоз (атипичный актиномикоз) |
| Обратное расположение легких |
| остеопластическая трахеобронхопатия |
| Острая пневмония |
| Острые респираторные заболевания |
| Острый абсцесс и гангрена легких |
| Острый бронхит |
| Острый милиарный туберкулез легких |
| Острый назофарингит (насморк) |
| Острый обструктивный ларингит (круп) |
| Острый тонзиллит (ангина) |
| Очаговый туберкулез легких |
| Парагонимоз |
| Первичный бронхолегочный амилоидоз |
| Первичный туберкулезный комплекс |
| Плевриты |
| Пневмокониозы |
| Пневмосклероз |
| Пневмоцитоз |
| Подострый диссеминированный туберкулез легких |
| поражение газами промышленного происхождения |
| Поражение легких вследствие побочного действия лекарственных препаратов |
| поражение легких при диффузных болезнях соединительной ткани |
| Поражение легких при болезнях крови |
| Поражение легких при гистиоцитозе |
| Поражение легких при дефеците а 1- антитрипсина |
| поражение легких при лимфогранулематозе |
| Поражение легких при синдроме марфана |
| Поражение легких при синдроме Стивенса-Джононса |
| Поражения легких отравляющими веществами |
| Пороки развития легких |
| Простая Гипоплазия |
| Радиационные поражения легких |
| Рецидивирующий бронхит у детей |
| Саркаидоз органов дыхания |
| Секвестрация легкого |
| Синдром гудпасчера |
| Синдром Маклеода |
| Синдром Мендельсона |
| Синусит |
| Спонтанный пневмоторакс |
| Споротрихоз |
| Стафилококковые деструкции легких у детей |
| Стенозы и трахеи крупных бронхов |
| Стенозы и трахеи крупных бронхов |
| Сфеноидальный синусит (сфеноидит) |
| Токсоплазмоз |
| Трахеальный бронх |
| Трахеит |
| Трахеобронхомегалия |
| Тромбоэмболия легочной артерии (ТЭЛА) |
| Туберкулез внутригрудных лимфатических узлов (бронхоадениты) |
| Туберкулез бронхов, трахеи, верхних дыхательных путей |
| Туберкулез гортани |
| Туберкулез легких |
| Туберкулез полости рта, миндалин и языка |
| Туберкулезная интоксикация у детей и подростков |
| Туберкулезный плеврит |
| Туберкулема легких |
| Фарингит |
| Фиброзно-кавернозный туберкулез |
| Фронтит (острый фронтальный синусит) |
| Хроническая пневмония |
| Хроническая пневмония у детей |
| Хронический абсцесс легких |
| Хронический бронхит |
| Хронический гематогенно-диссеминированный туберкулез легких |
| Хроническое легочное сердце |
| Цирротический туберкулез легких |
| Шистосомозы |
| Экзогенный аллергический альвеолит |
| Эмфизема легких |
| Эпиглоттит |
| Этмоидальный синусит (этмоидит) |