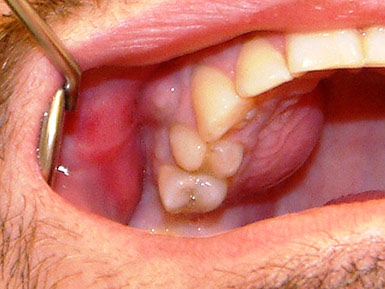
Флюс
Содержание:
- Лечение
- Виды флюса
- Лечение после операции
- Флюс зуба: лечение
- Почему развивается флюс?
- Разновидности остеомиелита челюсти
- Как лечить флюс медикаментами?
- Основные причины образования флюса
- Профилактика
- Методы лечения периостита
- Как ухаживать, и есть ли гарантии?
- Лечение Пузырчатки истинной (акантолитической):
- Причины возникновения флюса
- Часто задаваемые вопросы:
- Как развивается заболевание? Симптомы флюса
- Причины флюса
Лечение
Для того, чтобы решить вопрос о методе лечения, врач проводит диагностику с целью выявления очага инфекции. По данным осмотра и рентгенографическому снимку принимается решение, что делать с причинным зубом. Если он подлежит восстановлению, лечение проводится поэтапно.
Вначале зуб вскрывается и скальпелем на десне в месте образования гнойника делается разрез. Производится промывание антисептиком, затем вставляется дренаж, чтобы края раны не слипались и не препятствовали оттоку сукровицы и гнойного экссудата, возникших в процессе воспалительного процесса.
Последующее лечение после флюса продолжается в домашних условиях: для полного очищения от гноя больному при флюсе рекомендовано 4-5-кратное полоскание зубов при флюсе раствором соды, соли или хлоргексидина. Параллельно назначается антибиотикотерапия.
После снятия отечности (сколько дней флюс продержится – зависит от величины гнойника) врач приступает непосредственно к работе с зубом. Высверливаются участки с кариозными повреждениями, производится промывание. Затем по показаниям могут проводиться такие манипуляции:
- удаление нервов;
- распломбирование корневых каналов;
- удаление верхушки корня;
- введение лекарственных препаратов;
- перепломбирование каналов.
Виды флюса
Лечение после операции
Вылечить флюс непросто, от пациента его лечение требует большого терпения. Удаление зуба при развитии флюса возможно, и в ряде случаев необходимо. После удаления неприятные ощущения продолжаются еще несколько дней, отек полностью спадает только за 4 дня.
Лечение флюса в бытовых обстоятельствах нежелательно: подобрать лекарственные средства может только профессионал, он же может оказать помощь, если она понадобится. При неграмотном подходе не исключены смертельно опасные осложнения.
После успешной операции реабилитация будет продолжаться недолго. Чтобы поставить преграду инфекции, потребуется выполнять правила гигиены полости рта и придерживаться следующих указаний:
- после удаления больного зуба следует сохранить сгусток скопившейся в ранке крови, от чего зависит процесс ее заживления;
- первые два для не ешьте ничего твердого;
- для борьбы с инфекцией используйте назначенные стоматологом препараты;
- чистите зубы мягкой щеткой, включая пространства между зубами и не травмируя прилегающие к зубам ткани.
Флюс зуба: лечение
Самое главное, что должен знать пациент – лечение флюса в домашних условиях невозможно, а откладывание визита к врачу только усугубит ситуацию и ухудшит самочувствие. Гнойный очаг должен быть обязательно вскрыт, обработан, дренирован, после чего назначается антибактериальная и противовоспалительная терапия.
Если же визит к врачу запланирован на утро, а флюс появился к вечеру и сопровождается сильными болями, то стоит соблюдать следующие правила:
- Категорически запрещено использовать любые согревающие компрессы, так как тепло может способствовать распространению воспалительного процесса и ускорить развитие осложнений;
- Не нужно самостоятельно начинать пить антибиотики – они могут оказаться неэффективными и снизить эффект других препаратов;
- Желательно отказаться от приема анальгетиков хотя бы за 2 часа до посещения стоматолога, чтобы не «смазать» клиническую картину флюса.
Лечение флюса в зависимости от стадии
Гнойник образуется не сразу, и на начальных стадиях, до его формирования можно обойтись консервативным лечением. Это значит, что десна не вскрывается, но назначаются антибиотики и противовоспалительные средства, чтобы подавить инфекционный процесс.
Если гнойник уже образовался, то его необходимо вскрыть и обработать полость антисептическим раствором. Манипуляция выполняется под местной анестезией. В ране оставляется дренаж для оттока гнойного содержимого. Обязательно назначается антибактериальная терапия и полоскания.
При запущенном флюсе может потребоваться удаление зуба, если корень его разрушен гнойным процессом, и нет возможности для его полноценного восстановления.
Обычно сразу же после вскрытия гнойника пациент чувствует значительное облегчение – снижается температура тела, интенсивность боли, улучшается самочувствие. Болевые ощущения могут сохраняться еще некоторое время, но они уже не такие сильные. Если после операции облегчения не наступает, обязательно нужно обратиться к врачу, возможно вмешательство было выполнено в недостаточном объеме, или гной не выходит из полости из-за неправильно установленного дренажа.
Антибиотик для блокирования инфекции назначает врач, так же, как и противовоспалительную терапию. Инициативу в этом вопросе проявлять не стоит. Не все антибиотики имеют достаточную тропность к тканям полости рта или действуют на те микробы, которые вызывают воспаление. Наиболее популярными антибиотиками для лечения инфекционных процессов в полости рта являются линкомицин, ампиокс, амоксиклав. Такой на первый взгляд безопасный препарат как аспирин, принятый в качестве жаропонижающего, снизит свертываемость крови, что может привести к послеоперационному кровотечению.
Народные способы лечения флюса
Учитывая, что прием анальгетиков до приема врача крайне нежелателен, можно воспользоваться одним из народных способов снятия боли при флюсе. Подойдут они и тем, кто старается пить меньше лекарств, особенно обезболивающих
Важно понимать, что все домашние средства носят вспомогательный характер и не способны вылечить флюс самостоятельно. При этом они удачно дополнят назначенное врачом лечение и помогут быстрее восстановиться после вмешательства.
- Полоскание настоем или спиртовой настойкой травы шалфея лекарственного, плосколистного синеголовника и русского горчичника. Две столовые ложки смеси (в равных долях) заливают 300 мл кипятка или водки и полощут 8-10 раз в день.
- Можно залить кипятком смесь зверобоя обыкновенного, шалфея лекарственного и коры дуба в соотношении 4:3:2. Этот настой также используется для полосканий.
- Настой из смеси, содержащей в равных долях перечную мяту, почки белой березы, барвинок малый и дудник лесной. Можно сделать на спирту или на воде. Используется для полосканий.
- Немного больше времени займет приготовление отвара из корня касатика и шалфея лекарственного, но это довольно эффективное противовоспалительное средство.
Все травы, используемые в народной медицине, обладают противовоспалительным действием, укрепляют сосуды слизистой, повышают местный иммунитет. Эти рецепты можно использовать не только для лечения флюса, но и в целом для улучшения состояния слизистой полости рта.
Есть рецепты для полосканий и без использования трав, которые не всегда могут оказаться под рукой. Например, хорошо помогает раствор соли и пищевой соды (по половине чайной ложки на стакан теплой воды). Можно положить на область воспаления тампон, смоченный в концентрированном растворе соли с несколькими каплями йода. Соль «вытягивает» содержимое за счет осмоса, а сода и йод действуют в качестве антисептиков.
Почему развивается флюс?
Разновидности остеомиелита челюсти
(в данном разделе разместить несколько фото пациентов с остеомиелитом)
Классификация остеомиелита челюсти делится по способу проникновения инфекции, локализации и типам возбудителя. Каждая из разновидностей имеет свою специфику лечения, диагностики и прогнозирования осложнений. Неправильно поставленный диагноз приводит к затяжным последствиям, которые провоцируют развитие других серьезных недугов.
Наиболее часто встречается одонтогенный остеомиелит, причинами которого стали недолеченные воспалительные заболевания, запущенный кариес и даже стоматит. Инфицирование происходит через кариозную полость, афтозную язву или открытую пульпу, распространяясь на мягкие ткани и далее – в челюстную кость. Из-за специфики в 70% случаев это остеомиелит нижней челюсти, так как на нее приходится основная жевательная нагрузка.
Одонтогенный остеомиелит
Травматический остеомиелит верхней челюсти, как и нижней, является последствием внешнего воздействия. Особую опасность представляют закрытые переломы и трещины, образовавшиеся в результате неправильного срастания костной ткани. Попадание возбудителя инфекции не всегда фиксируется в полости рта – в ряде случаев бактерии проникают через поврежденную скулу.
Травматический остеомиелит
Частным случаем травматического типа является лучевой остеомиелит, представляющий собой поражение здоровой костной ткани злокачественной опухолью. Причиной заражения становится лучевая терапия, из-за которой раковые клетки нередко попадают в патогенную среду гнойного воспаления. На фоне ослабленного радиацией иммунитета развивается воспаление, причем темпы прогрессирования будут заметно выше, чем у других видов.
Лучевой остеомиелит
Отдельно выделяется остеомиелит после удаления зуба. Не до конца удаленная пульпа не является ошибкой стоматолога, по ряду показаний нервные окончания сохраняются, но могут беспокоить пациента в течение нескольких дней. Если боль не утихает дольше недели, то существуют риски возникновения симптомов остеомиелита, что требует повторного приема.
Остеомиелит после удаления зуба
Гематогенный остеомиелит проявляется на фоне общего заражения крови. Спровоцировать его может любой порез, царапина и любая другая ранка в области кровотока. Отличается тип обратным патогенезом – страдает сразу челюстная ткань, а зубы при этом сохраняют все признаки здорового облика. Такая хронология опасна тем, что многие игнорируют первичные симптомы и обращаются за помощью врача, когда зуб уже невозможно сохранить. Не откладывайте лечение на потом и не запускайте болезнь. Вы можете выбрать наиболее подходящую вам клинику с хорошими отзывами и доступными ценами
Гематогенный остеомиелит
Хронический остеомиелит челюсти
Переход остеомиелита в хроническую фазу трудно контролируется даже в клинических условиях. Внешние признаки выздоровления часто говорят о временной ремиссии, которая длится от нескольких месяцев до нескольких лет, после чего острая фаза возвращается с усилением симптомов и более серьезными формами заболевания, имеющими свою классификацию:
- Мультифокальная рецидивирующая форма – частотный случай остеомиелита челюсти у детей. Гнойные выделения отсутствуют, но при этом образуются множественные очаги воспаления. Точная природа до сих пор не изучена, как и периодичность обострения.
- Остеомиелит Гарре (склерозирующая форма) – вялотекущие воспаления с незначительными нагноениями в костных полостях. Боль может не ощущаться, но специфический запах изо рта сохраняется постоянно. Вид диагностируется рентгеном по уплотнениям челюстной ткани.
- Абсцесс Броди – затяжной случай остеомиелита с образованием обширных полостей, заполненных жидким гноем. Болезненность минимальная, что позволяет обойтись без хирургического вмешательства.
- Остеомиелит Оллье – самая редкая разновидность, возбудителем которой являются стафилококки, образующие в тканях челюсти белковые выделения серозной жидкости. Выявление требует точной томографии, клинические симптомы отсутствуют.
- Дезморфиновый остеомиелит – диагностируется у наркозависимых пациентов. Вызывается нарушением кровоснабжения костных тканей и множественными гнойными поражениями, приводящими к деформации овала лица.
Как лечить флюс медикаментами?
После подтверждения диагноза, и если не требуется хирургическое вмешательство, стоматолог назначает комплексную терапию из полосканий, местных противовоспалительных мазей и антибиотиков широкого спектра. Это необходимо не только, чтобы снизить отек и купировать выделение гноя, но и для общеукрепляющих целей.
Часто используемые антибиотики при флюсе:
- Амоксициллин.
- Цефтриаксон.
- Линкомицин.
- Амоксиклав.
- Доксициклин.
Любой из препаратов следует пить минимум 5 дней по 1-2 капсуле после еды, чтобы создать благоприятную среду в организме. При отсутствии осложнений, уже на 3-4 день общее состояние улучшается, температура тела стабилизируется, слабость, и недомогание постепенно отступает.
Амоксициллин
Полоскания необходимы для антисептической обработки пораженного участка и ускорения оттока гноя. Наиболее эффективными средствами являются:
- Хлоргексидин.
- Мирамистин.
- Ротокан.
- Хлорофиллипт.
Мирамистин
При сильном отеке также назначают противовоспалительные таблетки:
- Наклофен.
- Диазолин.
- Ибуфен.
- Кетонал.
Диазолин
Дополнительная мера – местные обезболивающие и антисептические мази и гели, но применять их разрешается только после полного оттока гнойных выделений из десны:
- Метрогил-Дента.
- Камистад.
- Солкосерил.
- Левомеколь.
Камистад
Основные причины образования флюса
Профилактика
Во избежание симптомов развития флюса, необходимо соблюдать следующие рекомендации:
- Следить за ежедневной гигиеной полости рта;
- Вовремя диагностировать очаги заболевания;
- Развитие и усиление иммунитета;
- Прием лекарственных средств должен быть строго дозирован;
При обнаружении припухлости в области тканей десен, не стоит откладывать визит в стоматологию «Здоровье» в Мытищах. Своевременное обращение к высококвалифицированному специалисту в области стоматологи поможет не только предотвратить развитие флюса и других неприятных заболеваний, но и предупредить симптомы и причины флюса на десне, и выполнить его лечение, сохранив зубы от удаления.
Методы лечения периостита
Как и чем лечить флюс? Незначительную боль, сопровождающую первые этапы этой болезни, можно устранять самостоятельно народными средствами или медикаментами, но это разрешается делать недолго – до тех пор, пока не появится возможность обратиться к специалисту. Устраняется периостит двумя путями:
- Медикаментозная терапия. С ее помощью можно замаскировать симптомы болезни и вылечить ее, если она только начинается.
- Хирургическая операция. Если на ранней стадии периостит не лечился либо лечился, но без успеха, поздние стадии болезни можно победить лишь с помощью хирургического вмешательства.
Борьба в домашних условиях
Приглушить боль и приостановить развитие воспалительного процесса до похода к врачу можно различными способами:
- Полоскание рта отваром дубовой коры, зверобоя и шалфея. Каждый из ингредиентов в количестве шестидесяти граммов заливается литром кипятка. После того, как отвар остужен, полоскать рот нужно не меньше, чем восемь раз за день. Еще помогает отвар зеленого чая с шалфеем. Остаются те же пропорции, что и в предыдущем случае, и еще в отвар добавляется немного соли.
- Воспаление облегчает спиртовая настойка календулы (на 200 миллилитров воды потребуется одна чайная ложка календулы) и настойка мелиссы (две столовые ложки мелиссы на стакан кипятка).
- Хорошее средство против начинающегося периостита – холодные компрессы. К примеру, на несколько часов между десной и щекой можно поместить смоченный соленой водой марлевый тампон.
Помимо этого, любые воспалительные процессы «боятся» лимона, земляники и меда.
Лечение флюса с помощью медикаментов
Обыкновенная зубная боль, сообщающая о начинающемся периостите, обыкновенно снимается народными средствами либо обезболивающими химическими препаратами. Но когда боль из незначительной модифицируется в навязчивую, человек приходит к стоматологу.
Начальный флюс на десне лечится комплексом мероприятий:
- Сначала отек на щеке снимается, и очаги воспаления ликвидируются антибактериальными препаратами и антибиотиками.
- После этого лечится проблема, приведшая к периоститу.
- Если болезнь приобрела хронический характер и часто обостряется, пациенту назначаются витамины, кальций и иммуномодулирующие средства.
Хирургическое лечение
Если медикаментозная терапия не дает эффекта либо прибегать к ней уже поздно, проводится оперативное вмешательство. Операция осуществляется в несколько этапов:
- Введение пациенту обезболивающего препарата.
- Вскрытие зубной полости и удаление некротических тканей – способствует оттоку гноя.
- Когда сохранение проблемного зуба невозможно, его удаляют.
- В месте гнойного воспаления вскрывается десна.
Крайне важно полностью удалить все гнойные очаги и качественно промыть полость антибактериальными и антисептическими препаратами, чтобы убить инфекцию и не оставить ей возможности вернуться
Лечение с удалением зуба
Под действием местной анестезии зуб удаляется. После этого десна разрезается скальпелем, чтобы гной вышел из мягких тканей. Разрез может бытьпротяженностью от одного до двух сантиметров. Потом рана промывается антисептиками и дренируется. В полость вводится тонкая резиновая полоска (дренаж) для предотвращения спаивания краев раны, которое может нарушить отток гноя и сукровицы.
Лечение с сохранением зуба
Все ткани, пораженные кариесом, высверливаются, затем удаляется зубной нерв, и обрабатываются корневые каналы. Если до этого каналы пломбировались, то осуществляется их распломбировка. Зуб остается открытым, чтобы гной беспрепятственно выходил через каналы корня в том числе. За вскрытием зуба следует разрезание тканей.
Нужно отметить, что если корневые каналы были ранее запломбированы, то иногда их распломбировывать нет смысла. Это обусловливается наличием коронки на зубе либо штифтом в канале. Тогда делается разрез по десне и назначается антибиотикотерапия. Спустя две-три недели, когда воспаление затухает, проводится резекция верхушки корня.
Если десна припухла из-за глубокого пародонтального кармана, вначале вскрывается абсцесс и назначаются антибиотики, а потом уже проводится пародонтологическое лечение.
Как ухаживать, и есть ли гарантии?
В течение первой недели после установки, а иногда и все время ношения, нужно придерживаться нескольких важных советов:
- Не откусывать пищу, даже хлеб и фрукты – теперь их придется предварительно резать на маленькие кусочки и пережевывать строго на боковых зубах.
- Волокнистые продукты, особенно мясо, нужно тщательно уваривать или жарить до мягкого состояния – застрявшие между люминирами остатки сложно убрать даже нитью.
- Чистить зубы разрешается в обычном режиме, но для некоторых ситуаций рекомендуют перейти на мягкую щетку и щадящие пасты.
- Лучше полностью отказаться от курения и других вредных привычек – качественным накладкам никотин практически не страшен, но опорные зубы продолжат разрушаться.
- При малейших жалобах не тянуть, а немедленно идти к врачу, чтобы исключить любые осложнения.
Что касается сроков службы, то американские и европейские бренды дают пятилетнюю гарантию на накладку, с учетом заявленного срока службы. Если люминир начал отклеиваться, или он вдруг изменил положение – скорее всего, установили неправильно, и клиника обязана полностью заменить протез, за собственный счет.
Ни производитель, ни стоматологии, не несут ответственности за поломку протеза по собственной халатности. Неаккуратное отношение и его последствия видны сразу, поэтому скол из-за попытки расщелкнуть орех не будет считаться гарантийной ситуацией.
Лечение Пузырчатки истинной (акантолитической):
Лечение пузырчатки в настоящее время включает кортикостероиды, которые являются основным средством лечения этого заболевания. Все остальные лекарственные препараты, включая цитостатики, используют для ликвидации осложнений, связанных с приемом глюкокортикоидов. Успех лечения глюкокортикоидами зависит от сроков начала их применения и дозировок. Чем правильнее подобраны дозы кортикостероидных препаратов и раньше начато их применение, тем больше возможностей достичь стойкой и длительной ремиссии заболевания. Лечение больных акантолитической пузырчаткой следует проводить только в условиях специализированного стационара.
Для лечения больных пузырчаткой назначают преднизолон, метилпреднизолон (метипред, урбазон), дексаметазон (дексазон), триамцинолон (полькортолон, кенакорт) в ударных дозах, которые зависят от состояния больного. Преднизолон назначают по 60-80 (до 100) мг/сут, триамцинолон по 40-80 мг/сут, дексаметазон по 8-10 мг/сут. Такие высокие, так называемые ударные дозы больные принимают до прекращения образования новых пузырей и почти полной эпителизации эрозий, что в среднем составляет 10-15 дней. После чего медленно уменьшают суточную дозу преднизолона сначала на 5 мг через каждые 5 дней, в дальнейшем эти сроки удлиняются до 7-10 дней
При достижении суточной дозы 20-30 мг ее снижают очень осторожно. В дальнейшем суточную дозу снижают до тех пор, пока не определят минимальную, так называемую индивидуальную поддерживающую суточную дозу, которую вводят перманентно
Для преднизолона она обычно составляет 2,5-5 мг, для дексаметазона — 0,5- 1 мг, через каждые 4-5 дней.
Длительное применение кортикостероидных препаратов вызывает побочные эффекты (повышение артериального давления и содержания глюкозы в моче, остеопороз костной ткани, усиление тромбообразования и др.). В связи с этим для уменьшения осложнений от кортикостероидной терапии рекомендуется ограничение в пище поваренной соли, воды. Питание должно быть преимущественно белковым с ограничением жиров и углеводов. Внутрь назначают препараты калия (хлористый калий, аспаркам), аскорбиновую кислоту, витамины группы В, препараты кальция, тиреокальцитонин.
Наряду с глюкокортикоидами при лечении больных с акантолитической пузырчаткой используют иммунодепрессанты.
Некоторые авторы отмечают хороший терапевтический эффект от одновременного назначения цитостатиков (циклофосфамид, азатиоприн, метотрексат) и глюкокортикоидов.
Для лечения больных акантолитической пузырчаткой используют плазмаферез и гемосорбцию, которые способствуют уменьшению побочного действия глюкокортикоидов и цитостатиков, а также позволяют уменьшить их дозу.
Местное лечение, главным образом направленное на профилактику вторичного инфицирования эрозий и язв и ускорение их эпителизации, включает обезболивающие средства в виде ванночек для полости рта; антисептические препараты в нераздражающих концентрациях; аппликации на слизистую оболочку рта или ее смазывание кортикостероидными мазями. После каждого приема пищи и перед аппликацией кортикостероидсодержащих мазей необходимы полоскания теплыми слабыми растворами перманганата калия, 0,25 % хлорамина, 0,02 % хлоргексидина и др
Важное значение для быстрой эпителизации эрозий на слизистой оболочке имеет тщательная санация полости рта. При поражении красной каймы губ проводят аппликации и смазывания мазями, содержащими кортикостероиды и антибиотики, а также масляным раствором витамина А
При осложнении пузырчатки кандидозом назначают противогрибковые препараты. Для ускорения эпителизации эрозий и язв на слизистой оболочке рта показана лазеротерапия (гелийнеоновый и инфракрасный лазер).
Однако даже при правильном и своевременном лечении прогноз при истинной (акантолитической) пузырчатке остается серьезным. Больные, которые длительное время принимают кортикостероидные препараты, нуждаются в санаторнокурортном лечении (желудочнокишечного и сердечнососудистого профиля). Им категорически противопоказана инсоляция.
Причины возникновения флюса
Специалисты выделяют немало причин для развития периостита челюсти, что обусловлено постоянной «нагрузкой» человеческих зубов, которые при несвоевременном и неправильном уходе могут подвергаться разным болезням.
ВАЖНО: Чаще всего причиной флюса становится инфекционный процесс. Он появляется в десне или в полости зуба , в которой вместе с остатками еды накапливаются элементы гнилостного распада
Гнойная масса прокладывает путь от верхушки зубного корня в ткани кости, к моменту прорыва сквозь кость она уже находится под надкостничной или верхнечелюстной зоной.
К числу главных причин возникновения флюса стоматологи относят следующие пункты:
- Отсутствие своевременной и тщательной гигиены полости рта;
- Зубные травмы с охватом близлежащих тканей (возможно воспаление кости или гематома);
- Наличие фурункулеза, ангины;
- Кариес на запущенной стадии, когда отмечается поражение зуба вплоть до его корня;
- Воспаление пространства между зубным основанием и скрывающей его десной;
- Инфицирование зубных тканей через ток крови или лимфы при инфекционных недугах.
Часто задаваемые вопросы:
Как убрать абсцесс зуба?
Для начала стоит обратиться к квалифицированным врачам, которые помогут исправить ситуацию. В большинстве случаев для лечения флюса требуется хирургическое вмешательство — вскрыть абсцесс и вывести гной. Стоматологи «Дудко и сыновья» в Минске проводят такую операцию эффективно и без боли. Лечение десен также проводят с помощью антибиотиков и антибактериальных препаратов, назначенных врачом.
Чем полоскать флюс на зубе, чтобы его прорвало?
Если десны опухшие и зуб болит, мы рекомендуем вам прополоскать рот различными антисептическими и противомикробными препаратами (например, хлоргексидином). В дополнение ко всему этому можно промыть солевым раствором натрия, отвары шалфея, настойку календулы. Главное, что нужно помнить, прорвать флюс — это не означать вылечить его. Необходимо лечение причинного зуба, иначе через некоторое время щека снова опухнет.
Что делать после излечения абсцесса?
Обратите внимание на состояние ваших зубов, особенно на наличие кариеса или же пульпита, которые напрямую вызывают возникновение флюса в полости рта. Это может указывать на то, что у человека значительно более серьезные заболевания полости рта, которые могут быть выявлены и вылечены врачами в нашей клинике
Абсцесс часто принимает хроническую форму; в этих ситуациях пациенты получают лечение флюса с помощью иммуномодуляторов, витаминов, антибиотиков и др.
Как развивается заболевание? Симптомы флюса
Как и большинство других инфекционных заболеваний, периостит развивается по определенному сценарию:
- Патогенные микроорганизмы проникают в мягкие ткани десны, а затем — в надкостницу.
Это может произойти различными путями. Например, при кариесе инфекция сперва заражает пульпу (мягкие ткани зуба), затем проникает в каналы корней, а оттуда — в ткани десны. Инфекцию также можно занести при инъекциях и травмах; в редких случаях она попадает внутрь десны вместе с кровотоком.
- Инфицирование приводит к воспалению надкостницы и мягких тканей десны. Происходит выделение и скопление гноя, формируется гнойный абсцесс. На этом этапе у пациента могут появиться болезненные ощущения — слабо выраженные, возникающие лишь при накусывании на зуб, или же постоянная, ноющая, распирающая боль. Боль также ощущается при надавливании или даже простом прикосновении к десне в области больного зуба. У пациентов часто наблюдается повышение температуры, ухудшение общего самочувствия и другие признаки инфекции.
- Гной и инфекция распространяются внутри тканей, вызывая их воспаление и отек десны возле зуба. Воспаление также может затрагивать ткани лица, мышцы шеи и челюстей, носогубную область. Лицо сильно деформируется, болезнь заметна невооруженным глазом. Боль становится постоянной и сильной, может отдавать в другие части ротовой полости, лица и даже шеи.
Заболевание может протекать как в острой, так и в хронической форме. Для хронического флюса характерно медленное развитие, которое приводит к утолщению десны и челюстной кости. Отек окружающих тканей может быть слабо выраженным, практически незаметным; то же касается болезненных ощущений. Тем не менее, как острая, так и хроническая формы заболевания могут стать причиной серьезных осложнений вплоть до заражения крови и летального исхода.
Причины флюса
К основным причинам активизации инфекции, провоцирующей периостит, относят:
- Запущенный кариес (весь зуб, включая его корень, поражается бактериями) и другие стоматологические заболевания.
- Воспалительный процесс, наблюдающийся между десной и зубом.
- Некачественное лечение у стоматолога: пломбирование кариозного зуба; неудачное удаление зуба; недопломбировка зуба и другое.
- Наличие очагов хронической инфекции в организме, что дает возможность инфекции перемещаться вместе с лимфой и кровью.
- Зубная травма, ушиб зуба либо тканей, которые его окружают – это влечет за собой внутреннюю гематому и воспаления ткани кости.
- Некоторые заболевания нестоматологического происхождения, например, ангина, фурункулез.
- Несоблюдение гигиены полости рта.
В любом из перечисленных случаев так или иначе повреждаются мягкие ткани, и тогда болезнетворные микроорганизмы начинают распространяться. Ниже мы рассмотрим наиболее частые причины периостита.
Вовремя не вылеченный кариес
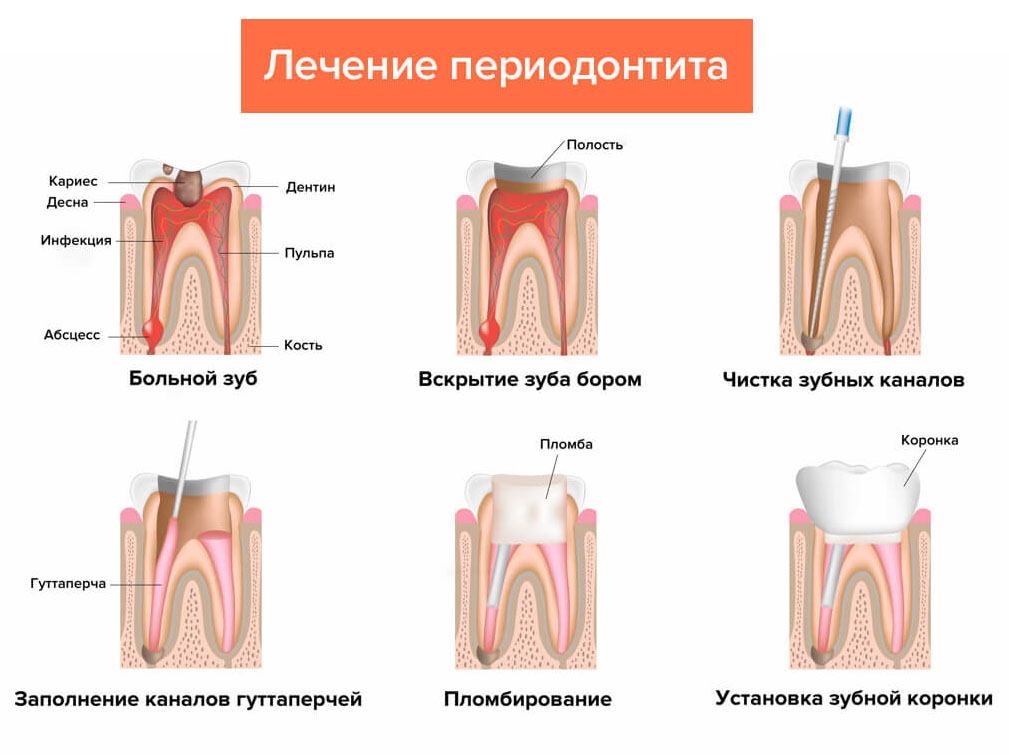
Долгое время игнорируемый кариес неприятен тем, что из кариозной полости инфекция способна проникнуть в зубную пульпу, где и развивается воспаление. Тогда появляются самопроизвольные острые либо ноющие зубные боли. Если и это явление не заставляет человека обратиться за стоматологической помощью, то воспаление разрастается, и инфекция идет дальше пульпы – в околозубные ткани. В итоге в районе верхних частей зубных корней появляется гнойное воспаление, называемое периодонтитом.
Оно характеризуется образованием в пораженной области периодонтального абсцесса – гнойного мешочка. Во время активности воспаления интенсивно образуется гной, выходящий в конце концов под десневую слизистую оболочку. Когда гной выходит в мягкие ткани, ощущается припухание десны – это сигнал периостита.
Корневые каналы плохо запломбированы
Верхушки зубного корня могут быть поражены периодонтальным абсцессом не только из-за кариеса, но и вследствие ненадлежащего лечения каналов корня зуба. Пломбировка каналов производится при лечении периодонтита и пульпита, а также в ходе подготовки зуба к протезированию.
Если каналы запломбированы не до верхней части корня, высока вероятность развития инфекции. Недопломбированный участок становится платформой для размножения бактерий. Когда им становится тесно, они выходят за пределы зуба и образуют очаг воспаления.
Обострение пародонтита
Пародонтит отличается тем, что разрушает зубо-десневое прикрепление – звено, связывающее корень зуба и десну. Таким образом формируются пародонтальные карманы. Карман наполнен гноем и грануляциями, а на поверхности корня в этом кармане присутствуют твердыеподдесневые зубные отложения. Если карман глубокий, выход гноя из него может быть затруднен. При таких обстоятельствах в проекции кармана на десне появляется свищ или припухлость.