Сперматозоид
Содержание:
- Виды
- 3 Причины астенозооспермии
- О чем расскажет врачу спермограмма
- Где образуются сперматозоиды?
- Удивительные факты
- Патологии семенных пузырьков и их лечение
- Что представляет собой сперматозоид?
- Движение сперматозоидов человека
- Правила подготовки к спермограмме
- ММП и емкость
- Характеристики
- Производство сперматозоидов у млекопитающих
- Болезни яичек: варикоцеле
- Диагностика
- Лечение
Виды
Обструктивная азооспермия
При данном виде азооспермии выработка сперматозоидов происходит, но их выход при этом невозможен. Чаще всего непроходимость наблюдается в области придатка яичка. Проблема может появиться со временем из-за травм, операций или воспалительных процессов. Также встречаются аналогичные врожденные дефекты.
Спермограмма при обструктивной азооспермии показывает наличие незрелых сперматозоидов, что и указывает на блокаду. При этом яички обладают нормальной формой и размерами, однако при осмотре обнаруживается, что эпидидимис (придаток) слишком большой из-за того, что в нем находится большое количество сперматозоидов.
Нередко данная проблема указывает на полное отсутствие протока, в этом случае количество спермы небольшое. Постановка диагноза осуществляется на основе трансректального узи и, в первую очередь, рентгена.
Секреторная (необструктивная) азооспермия
В этом случае спермии в яичках не вырабатываются в принципе. Проблема часто сопровождается варикоцеле, орхитом, двусторонним крипторхизмом. Болезнь также присутствует у пострадавших от воздействия радиации, тяжелых металлов или пестицидов.
К необструктивной азооспермии приводит гипогонадизм (снижение уровня гонадотропных гормонов). У больных, страдающих от данной проблемы, женоподобная внешность, сниженное оволосение, небольшие мягкие тестикулы, вторичные половые признаки неразвиты. Исследование крови показывает недостаток лютеинизирующего и фолликулостимулирующего гормонов.
В некоторых случаях выработка сперматозоидов происходит, однако в небольшом количестве, и этого недостаточно для семяизвержения. Для диагностики используется биопсия яичек, причем забор материала осуществляется из нескольких участков. Также необходимо дважды провести исследование образца спермы (спермограмму)– во второй раз через два часа после первого, поскольку иногда в сперме обнаруживается незначительное количество сперматозоидов.
Временная азооспермия
Возникает на фоне стрессовых для организма ситуаций, при выздоровлении, приеме некоторых лекарственных препаратов. Также снижение функции половых желез может быть вызвано употреблением наркотиков, алкоголя, курением табака, чрезмерной частотой половых актов (в этом случае больному рекомендуется временное воздержание для восстановления репродуктивной функции).
3 Причины астенозооспермии
Снижение активности сперматозоидов может являться следствием 3 типов причин.
3.1 Физиологические
Естественные причины уменьшения активности спермиев имеют непостоянный характер и не требуют лечения. К ним относятся:
- весеннее время года;
- суточные колебания: утром активность спермиев ниже, чем вечером;
- возраст мужчины;
- частота половых сношений или мастурбаций: частые половые акты или мастурбация, способствуют частому обновлению спермы и увеличению активности сперматозоидов.
3.2 Патологические
К патологическим причинам появления слабых сперматозоидов относятся:
- Воспалительные заболевания предстательной железы — простатит. Причиной снижения активности сперматозоидов служит присутствие в эякуляте бактерий, особенно кишечной палочки, которые приводят к склеиванию спермиев между собой. Это явление носит название агглютинации.
- Варикозное , или варикоцеле, приводящее к нарушению кровоснабжения яичка, в котором созревают мужские половые клетки или закупорка семявыводящих путей расширенными венами.
- Недоразвитие половых органов: неопущение яичек в мошонку или их перекручивание.
- Воспаление придатка яичка — эпидидимит.
- Половые инфекции: хламидиоз, уреоплазмоз, гонорея и т. д.
- Вирусные инфекции: паротит.
- Аутоиммунные заболевания, сопровождающиеся образованием в организме антиспермальных антител, принимающих живые и активные сперматозоиды за чужие клетки и направленные на их уничтожение.
- Гормональные нарушения.
- Сбои работы эндокринных органов: щитовидной железы и коры надпочечников, сахарный диабет, избыточная масса тела.
- Повышенное артериальное давление, при котором отмечается ухудшение притока крови к тазовым органам.
- Врожденные отклонения: синдром «9+0», при котором в хвосте сперматозоидов отсутствует центральная пара микротрубочек и они лишены умения передвигаться.
3.3 Внешние
К внешним причинам понижения активности мужских половых клеток относятся:
- Перегрев яичек вследствие частых посещений бани или сауны, длительного пребывания в горячей воде, езды в автомобиле на сидении с электроподогревом.
- Ношение узкого нижнего белья.
- Несбалансированное питание.
- Вредные привычки: табакокурение, употребление алкоголя и наркотических веществ, которые снижают сексуальное влечение, а следовательно, и качество спермы, оказывают разрушительное влияние на мужские половые клетки, нарушая их двигательную способность и строение, повышая риск зачатия ребенка с хромосомными патологиями.
- Прием антибактериальных и противосудорожных препаратов.
- Регулярное питание в фастфудах, частое употребление в пищу газировки, консервантов и красителей, оказывающих разрушающее действие на половые клетки.
- Злоупотребление кофе.
- Опасные условия труда: регулярные и продолжительные контакты с радиоактивным облучением, солями тяжелых металлов, лакокрасочными материалами и т. д.
- Частые стрессовые ситуации, хронический стресс.
О чем расскажет врачу спермограмма
При изучении результатов спермограммы врач может прийти к следующим выводам.
-
Отсутствие эякулята рассказывает об аспермии. Эффективное и быстрое оплодотворение возможно, только если в 1 мл спермы мужчины содержится приблизительно 18 млн активных сперматозоидов.
-
Обнаружить олигозооспермию позволяет сокращение в эякуляте числа сперматозоидов (в 1 мл содержится менее 20 млн). Эта патология также препятствует зачатию.
-
О наличии азооспермии говорит отсутствие в эякуляте сперматозоидов. Азооспермия – одна из распространенных причин мужского бесплодия.
-
Криптозооспермия – в эякуляте наблюдаются единичные сперматозоиды после центрифугирования. Это говорит о нарушении здорового состояния спермы, существенно сокращает шансы на зачатие ребенка.
-
Сокращение уровня подвижности сперматозоидов указывает на астенозооспермию у пациента. Одна из причин бесплодия пары по вине мужчины.
-
Свидетельством тератозооспермии служит сокращение концентрации сперматозоидов нормальной морфологии. У аномальных сперматозоидов отсутствует возможность оплодотворения яйцеклетки.
Где образуются сперматозоиды?
Для образования и созревания сперматозоида требуется 72 дня.
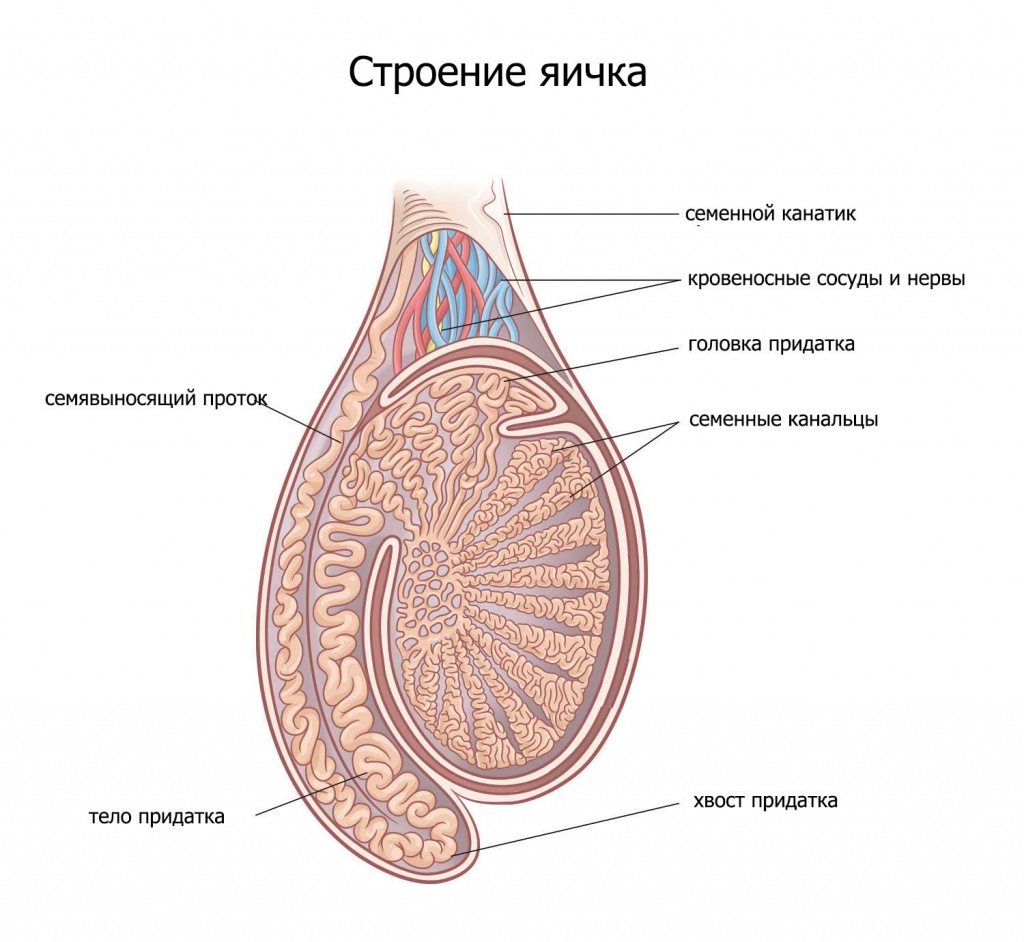
В яичках есть целая система крошечных трубок — извитых семенных канальцев. Эти трубки заполнены зародышевыми круглыми клетками, которые под действием тестостерона начинают делиться и превращаться в сперматозоиды прямо внутри стенки такой трубки. Всё это время их питают и защищают клетки Сертоли. Как только у сперматозоида формируется голова и хвост (жгутик), он проходит сквозь клетки Сертоли (гемато-тестикулярный барьер) и попадает в просвет трубки (канальца) и уже по нему начинает движение к придатку (эпидидимис).
В придатках ( а их у мужчины 2 — по одному у каждого яичка) сперматозоиды накапливаются и хранятся в течении почти 5 недель.
Параллельно с этим, предстательная железа и семенные пузырьки производят семенную плазму — беловатую жидкость, с которой смешиваются сперматозоиды и плавают в ней, попадая в семявыносящие протоки непосредственно перед эякуляцией.
Мужчина возбуждается, стимулирует половой член (мастурбация или половой акт), мышцы члена сжимаются и проталкивают эту смесь в уретру. Так мужчина эякулирует спермой — т.е. смесью семенной плазмы и сперматозоидов. В каждой порции спермы может быть до 500 миллионов сперматозоидов.
Удивительные факты
Вам может быть интересны следующие факты.
- Аквариумная рыбка тетрадон имеет сперматозоиды с двумя жгутиками. Они более подвижны, чем человеческие.
- У круглых червей сперматозоиды не имеют хвостиков вообще. Овальные головки гамет перемещаются на ложноножках с маленькой скоростью.
- У кенгуру сперматозоиды работают «в паре». Они объединяются по два и вместе двигаются, помогая друг другу синхронными взмахами хвостиками. Клетки-партнеры превращаются в конкурентов только тогда, когда вместе достигают яйцеклетки.
- У мышей и крыс головки сперматозоидов имеют форму крючка.
- Человеческие сперматозоиды – одни из самых мелких в природе. Мышиные гаметы в 1,5 раза больше человеческих, а сперматозоид тритона больше гаметы человека в 5 раз!
- Объем эякулята здорового мужчины составляет ровно половину чайной ложки.
- Не стоит недооценивать спермии. Если все клетки, входящие в состав эякулята после одного стандартного полового акта, поставить друг за другом в прямую линию, получится отрезок длиной 9 километров 600 метров!
- Мертвая гамета вполне может привести к рождению живого ребенка. Если у мужчины мертвы все половые клетки, в лабораторных условиях есть возможность получить ценное ДНК из головки погибшей клетки и спровоцировать оплодотворение под микроскопом. Главное, чтобы генетический набор был полноценным.
- Женщина теряет способность к зачатию с наступлением климакса. У мужчины «фабрика гамет» работает всю жизнь. Даже пожилой мужчина может стать папой.
- Одно яичко вполне может обеспечить мужчине репродуктивное здоровье. Если второе утрачено в результате травмы или отсутствует с рождения, второе начинает производить большее количество половых клеток.
О строении, размерах и функциях сперматозоидов смотрите в следующем видео.
Патологии семенных пузырьков и их лечение
- Семенной везикулит (также сперматоцистит) – воспаление семенных пузырьков, которое чаще всего причиняется бактериальной инфекцией. Симптомами сперматоцистита могут быть:
- боли неопределенного характера в области спины;
- болевые ощущения внизу живота;
- боли в половом члене, мошонке или в области промежности;
- болезненное семяизвержение;
- гемоспермия (примесь крови в сперме);
- проблемы с мочеиспусканием;
- эректильная дисфункция.
Семенной везикулит лечится, как правило, при помощи антибиотических средств.
- Гипофункция семенных пузырьков – состояние, характеризующееся снижением активности этих желез. Патология приводит к высокой вязкости семенной жидкости и пониженному содержанию фруктозы в ней . Сперматозоиды в такой сперме имеют очень низкую подвижность – т.н. астенозооспермия. Лечение гипофункции семенных пузырьков проводится с применением медикаментозной терапии (хорионический гонадотропин человека, тестостерон в низких дозировках или кломифен цитрат) либо путем хирургического вмешательства, которое используется в случае обструкции семявыводящих протоков.
- Другие болезни семенных пузырьков включают врожденные аномалии (например, агенезия, гипоплазия и кисты), приобретенные кисты, шистосомоз, опухоли и пр. Злокачественные опухолевидные поражения этих желез крайне редки, тем не менее, встречаются такие заболевания, как первичная аденокарцинома, саркома и плоскоклеточный рак.
Что представляет собой сперматозоид?
Сперматозоидом называют созревшую мужскую половую клетку.
Процесс, в ходе которого осуществляется появление и созревание половых клеток мужчин, называют сперматогенезом. Происходит он в семенных канальцах, которыми наполнена мошонка зрелого мужчины приблизительно на 89%. Данный процесс начинает свою активность, когда в организме происходит выработка и выброс полового гормона, у подростков это называют половым созреванием. Это может начаться в любом возрасте в зависимости от организма человека, а впоследствии данные действия происходят регулярно и совершенно естественно.
Основной функцией сперматозоидов является оплодотворение яйцеклетки, что происходит после интимной близости. В процессе этого происходит передача генетических сведений отца в яйцеклетку матери, то есть сливаются две клетки и образуется околоплодный пузырь, в котором будут присутствовать хромосомы обоих родителей.
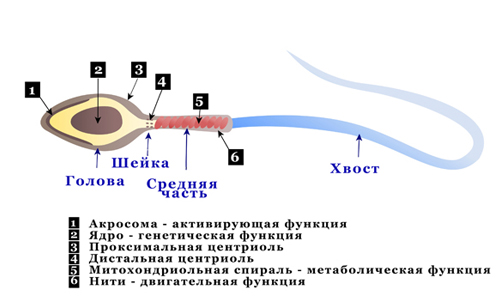
Сперматозоид – это самый подвижный элемент в организме. В нем есть ядро, щека, тело и жгутик, за счет которого происходит передвижение во влагалище. Некоторые специалисты называют жгутик хвостом клетки.
В ядре находится самое важное, а именно наличие отцовского генетического материала. Головка клетки расположена так, что впереди есть акросома, с ее помощью осуществляется проникновение для последующих действий
Шейка и тело имеют состав из митохондрий и спиральной нити, что позволяет сперматозоиду беспрепятственно передвигаться по влагалищу.

Основной качественной характеристикой является подвижность клетки, что происходит при помощи каждого однотипного удара жгутика.
В семенной жидкости важно не количество, а качество, или активность клеток. Если при исследовании выявляется менее 40 таких единиц, то это может свидетельствовать о патологии в организме и о снижении шанса успешно зачать
Регулярно проводятся исследования в области гинекологии и урологии, и сейчас при диагностировании астенозооспермии выполняется процедура, в ходе которой искусственным образом доктора осуществляют повышение активности сперматозоидов и увеличивают скорость их передвижения.
Причина обратного явления в том, что в организме может присутствовать инфекция, воспаление, бактерии или такие факторы, как бесплодие и врожденная патология.
В медицинской практике известны и случаи, когда в сперме вовсе отсутствуют сперматозоиды, – азооспермия. В основном такая патология появляется из-за врожденного нарушения, а также при воздействии сильных токсинов, например алкоголя, наркотиков и радиации.

Движение сперматозоидов человека
Сперматозоид человека движется при помощи жгутика. Во время движения сперматозоид обычно вращается вокруг своей оси. Скорость движения сперматозоида человека может достигать 0,1 мм в сек. или более 30 см в час. У женщины приблизительно через 1-2 часа после коитуса с эякуляцией первые сперматозоиды достигают ампулярной части фаллопиевой трубы (той части, где происходит оплодотворение).
В организме мужчины сперматозоиды находятся в неактивном состоянии, движения жгутиков у них незначительны. Перемещение сперматозоидов по половым путям мужчины (семенные канальцы, проток эпидидимиса, семявыносящий проток) происходит пассивно за счет перистальтических сокращений мышц протоков и биения ресничек клеток стенок протоков. Сперматозоиды приобретают активность после эякуляции за счет воздействия на них ферментов простатического сока.
Движение сперматозоидов по половым путям женщины является самостоятельным и осуществляется против движения жидкости. Для осуществления оплодотворения сперматозоидам необходимо преодолеть путь длиной около 20 см (цервикальный канал — около 2 см, полость матки — около 5 см, фаллопиева труба — около 12 см).
Среда влагалища является губительной для сперматозоидов, семенная жидкость нейтрализует влагалищные кислоты и частично подавляет действие иммунной системы женщины против сперматозоидов. Из влагалища сперматозоиды движутся по направлению к шейке матки. Направление движения сперматозоид определяет, воспринимая pH окружающей среды. Он движется по направлению уменьшения кислотности; pH влагалища около 6,0 , pH шейки матки около 7,2. Как правило, большая часть сперматозоидов не способна достичь шейки матки и погибает во влагалище (по критериям ВОЗ, используемым в посткоитальном тесте, спустя 2 часа после коитуса во влагалище не остается живых сперматозоидов). Прохождение канала шейки матки является для сперматозоидов сложным, из-за наличия в нём цервикальной слизи. После прохождения шейки матки сперматозоиды оказываются в матке, среда которой благоприятна для сперматозоидов, в матке они могут достаточно долго сохранять свою подвижность (отдельные сперматозоиды до 3х-4х дней).
Среда матки оказывает на сперматозоиды активирующее действие, их подвижность значительно возрастает. Это явление получило название «капацитация». Для успешного оплодотворения в матку должно проникнуть не менее 10 млн сперматозоидов. Из матки сперматозоиды направляются в фаллопиевы трубы, направление к которым и внутри которых сперматозоиды определяют по току жидкости. Показано, что сперматозоиды имеют отрицательный реотаксис, то есть стремление двигаться против течения. Ток жидкости в фаллопиевой трубе создают реснички эпителия, а также перистальтические сокращения мышечной стенки трубы. Большая часть сперматозоидов не может достичь конца фаллопиевой трубы — так называемой «воронки», или «ампулы», где происходит оплодотворение. Из нескольких миллионов сперматозоидов, вошедших в матку, лишь несколько тысяч достигают ампулярной части фаллопиевой трубы. Каким образом сперматозоид человека разыскивает яйцеклетку в воронке фаллопиевой трубы, остаётся неясным. Доказано наличие у сперматозоидов человека хемотаксиса — движения по направлению к аттрактантам, выделяемым яйцеклеткой.
Наблюдения in vitro показывают, что движение сперматозоидов является сложным — сперматозоиды способны обходить препятствия и осуществлять активный поиск.
Продолжительность жизни сперматозоидов человека
После периода созревания, составляющего около 64 дней, сперматозоид может сохраняться в организме мужчины до месяца. В эякуляте они способны выжить в зависимости от условий среды (свет, температура, влажность) до 24 часов. Во влагалище сперматозоиды погибают в течение нескольких часов. В шейке матки, матке и фаллопиевых трубах сперматозоиды остаются живыми до 3 суток.
Правила подготовки к спермограмме
- Половое воздержание в течение 3 дней (не менее 2 и не более 5)
- За 10 дней до анализа исключить локальное перегревание мошонки (бани, сауны), прием любых лекарственных препаратов, алкоголя
- Если вы перенесли простудную инфекцию или любое другое воспалительное заболевание, подождите в течение 2 недель после выздоровления
Интерпретация спермограммы
Нарушения в спермограмме могут выражаться в снижении количества сперматозоидов (олигозооспермия), ухудшении подвижности (астенозооспермия), повышении количества дефектных, патологических форм сперматозоидов (тератозооспермия).
Воспалительный процесс в половой системе проявляется повышенным количеством лейкоцитов и бактерий в сперме (пиоспермия) или только лейкоцитов лейкоцитоспермия). Крайним вариантом патологических изменений в спермограмме является азооспермия — полное отсутствие сперматозоидов в сперме, что служит причиной мужского бесплодия.
Азооспермия может быть связана с тяжелым поражением сперматогенного эпителия яичек (так называемый секреторный или необструктивный тип азооспермии) или с блоком транспорта сперматозоидов на уровне семявыносящих путей — обструктивный тип азооспермии.
ММП и емкость
Во время капситации сперматозоиды приобретают способность оплодотворять ооцит. In vitro это происходит при промывании и очистке сперматозоидов. В настоящее время 20% населения нуждаются в вспомогательных репродуктивных технологиях , поэтому они важны для развития нашего общества. 15% бесплодия обусловлено мужским фактором, поэтому было разработано несколько стратегий для восстановления функциональных сперматозоидов. Измерение MMP (Миллион подвижных прогрессивных клеток на миллилитр) является синонимом емкости и является очень полезным параметром, чтобы вместе со спермограммой решить, какое лечение необходимо. Он основан на проценте восстановления. В зависимости от процента мы будем определять качество восстановления подвижных сперматозоидов: оптимальным считается от 15 до 25 миллионов сперматозоидов / мл, от 5 до 15 миллионов считается достаточным, а менее 5 миллионов считается субоптимальным или недостаточным. Что касается полученных нами значений, наряду с результатами спермограммы, будут отображаться различные методы.
Например, если обнаружено более 1,0 × 10 6 прогрессивно подвижных сперматозоидов на миллилитр, будет рекомендован половой акт, а если это не удастся, следующим шагом будет внутриматочная инсеминация, а затем обычное экстракорпоральное оплодотворение .
Имея менее 1,0 × 10 6 прогрессивно подвижных сперматозоидов на миллилитр, мы выполним интрацитоплазматическую инъекцию сперматозоидов . В случае азооспермии (отсутствие сперматозоидов в эякуляте) мы проведем биопсию яичек, чтобы проверить, есть ли в семенниках сперматозоиды или сперматозоиды не производятся.
Характеристики
Поскольку у спермия есть четко обозначенная специализация, устроен он так, чтобы максимально точно и быстро выполнять возложенные на него природой обязанности. Выглядит клетка как головастик, плывущий головкой вперед. Сперматозоиду предстоит преодолеть женские половые пути, и это «путешествие» будет не быстрым и не легким. Когда мужская клетка добирается до яйцеклетки, с помощью головки заостренной формы ему нужно сделать брешь в плотных оболочках ооцита и проникнуть внутрь. Яйцеклетки достигают миллионы клеток, но оплодотворить ее должен только один представитель этой многочисленной «армии».
После оплодотворения спермий отдает яйцеклетке ДНК – набор мужчины, который сливается с набором женской клетки. Так зарождается новая, уникальная, неповторимая жизнь, аналогов которой на планете нет. С момента зачатия сперматозоид определяет, какого пола ребенок через 9 месяцев появится на свет. Виды сперматозоидов включают в себя два типа клеток – несущие половую Х и несущие хромосому Y. Если яйцеклетка оплодотворена спермием Х, рождается девочка, если же первым успевает гамета Y, родится мальчик, наследник.
В момент зачатия в результате слияния ДНК матери и отца с первых же минут определяется, какого цвета будут у ребенка волосы и глаза, какого роста он будет, где будут расположены родинки и веснушки, какими талантами и способностями малыш будет обладать, какими врожденными недугами может страдать. Как минимум половину этой информации несет в себе сперматозоид.
Размер спермия очень маленький. Эта клетка по праву считается самой мелкой в организме, если учитывать размер только одной головки и не брать в расчет хвостик. В длину сперматозоид в среднем равен 55 мкм, причем около 45 мкм (то есть большая часть длины) – это хвостик. Природа создала мужскую гамету такой маленькой не случайно – мелкие размеры способствуют большей подвижности. Когда клетка созревает, сам организм мужчины не допускает, чтобы хоть одна из гамет выросла больше, чем нужно. Особые процессы искусственно подавляют рост клетки – ядро уплотняется, лишняя цитоплазма выбрасывается наружу в виде цитоплазматической капли, внутри не остается ничего лишнего – только самое необходимое.
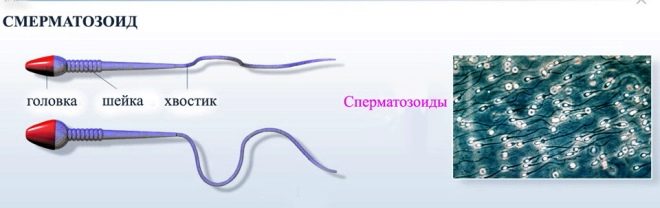
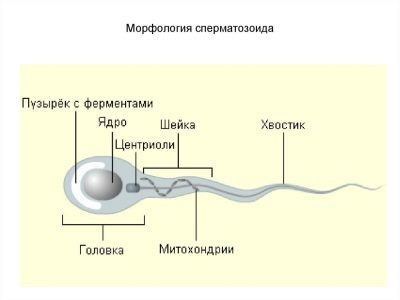
Схема строения сперматозоида, несмотря на кажущуюся сложность, довольно проста и понятна. Гамета состоит из трех основных частей – головки, средней части и жгутика-хвоста.
Головка – округлая часть в форме эллипсоида с небольшими «вмятинками» по бокам. Они делают головку похожей на ложку. В головке располагается наиважнейшая часть спермия – ядро, несущее одинарный набор хромосом. Во время зачатия два одинарных набора (сперматозоиды и яйцеклетки) составят полноценный диплоидный набор, который будет нести информацию как о матери, так и об отце. Так формируется набор аутосом и половой хромосомы плода.
В составе головки находится и акросома – специальный пузырек, наполненный ферментами. Эти ферменты сперматозоиду пригодятся на самом финише пути, чтобы растворить оболочки женской половой клетки. Более 15 видов ферментов, которые входят в эту «боевую» смесь, выйдут наружу только тогда, когда сперматозоид столкнется головкой с яйцеклеткой.
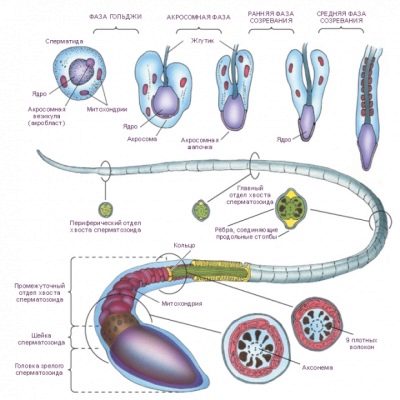
В головке также находится место своеобразному аналогу центра управления полетом – центросоме. Это центр, регулирующий работу микротрубочек, отвечающих за движение хвостика.
Средняя часть – это перешеек, соединяющий головку и хвост. Через среднюю часть тянется сеть микротрубочек. Но хвостик ни за что не стал бы двигаться, если бы в средней части не было специальных митохондрий, которые вырабатывают АТФ и этот уникальный природный источник энергии позволяет хвостику двигаться.
Хвостик – это самая длинная и самая тонкая часть половой клетки мужчины. Состоит он из фибрилл. Форма хвостика может быть различной и это в конечном итоге определяет его подвижность, быстроту реакции на кислотность и скорость движения.
Некоторые источники добавляют к стандартному строению клетки еще одну часть – шейку. Подразумевается, что это небольшое сужение расположено между средней частью и головкой и представляет собой «крепление» между ними.
Производство сперматозоидов у млекопитающих
Сперматозоиды производятся в семенных канальцах этих семенников в процессе , называемом сперматогенеза. Круглые клетки, называемые сперматогониями, делятся и дифференцируются, в конечном итоге становясь сперматозоидами. Во время совокупления клоака или влагалище получает осеменение , а затем сперматозоиды перемещаются через хемотаксис к яйцеклетке внутри фаллопиевых труб или матки .
В АРТ под нормозооспермией понимают общее количество эякулированных более 39 миллионов человек,> 32% с прогрессирующей подвижностью и> 4% нормальной морфологии. Кроме того, нормальная эякуляция у людей должна иметь объем более 1,5 мл, что является избыточным объемом 6 мл на одно семяизвержение ( гиперспермия ). Недостаточный объем называется гипоспермией . Эти проблемы связаны с несколькими осложнениями при производстве сперматозоидов, например:
- Гиперспермия: обычно возникает из-за воспаления простаты.
- Гипоспермия: неполная эякуляция, обычно относящаяся к дефициту андрогенов ( гипоандрогении ) или обструкции в какой-либо части эякуляторного тракта. В лабораторных условиях также происходит из-за частичной потери образца.
- Аспермия : семяизвержения нет. Это могло произойти из-за ретроградной эякуляции , анатомических или неврологических заболеваний или гипотензивных препаратов.
Болезни яичек: варикоцеле
Варикозное расширение вен семенного канатика, обусловленное дефектами венозных клапанов, частая причина бесплодия. Мошонка имеет множество сосудов, которые отводят кровь от яичка. Если их клапаны не функционируют, возникает застой крови и варикозное расширение вен.
Варикоцеле
Медленный отток крови вызывает повышение температуры мошонки. Перегрев яичка провоцирует изменения в составе сперматозоидов и гормональные нарушения.
Варикозное расширение вен яичка протекает не очень болезненно. В яичке ощущается тяжесть, в паху — тянущая боль. Врач легко распознает заболевание, осматривая яички и выполняя УЗИ.
Варикозные вены бывают разных размеров: от маленьких, едва ощущаемых до больших, выглядящих как гроздь винограда. Единственным эффективным методом избавления от патологии является хирургическое вмешательство (классическое или лапароскопическое).
Диагностика
Лечение
Консервативным путем вылечить вздутие вен на яичках невозможно. Единственный эффективный метод лечения болезни – операция. При этом главная задача хирурга – изолировать расширенную вену и перенаправить ток крови по здоровым венам.
В многопрофильном медицинском центре «МедПросвет» проводятся современные микрохирургические операции, отличающиеся точностью, минимальной травматизацией тканей и коротким сроком реабилитации — операция Мармара. В ходе операции хирург делает маленький надрез в области наружного пахового кольца. Затем врач аккуратно выделяет увеличенные вены семенного канатика и проводит их лигирование (перевязывание). Благодаря манипуляциям кровоток в вене перекрывается, и патология устраняется.