Причины появления крови в моче
Содержание:
- ЛЕЧЕНИЕ ГЛОМЕРУЛОНЕФРИТА ПРИ БЕРЕМЕННОСТИ:
- Диагностика
- 3.Симптомы и диагностика
- 1.Общие сведения
- Причины возникновения крови в моче у мужчин
- Что может означать затрудненное мочеиспускание?
- Боль при мочеиспускании
- Разновидности макрогематурии
- Симптомы, сопровождающие гематурию
- 2.Причины
- Особенности лечения
- Что такое рак?
- Лечение крови в моче у мужчин
- Диагностирование
ЛЕЧЕНИЕ ГЛОМЕРУЛОНЕФРИТА ПРИ БЕРЕМЕННОСТИ:
Беременные, больные гломерулонефритом, должны соблюдать режим, который позволял бы проводить дневной отдых в постели. Большая роль в лечении гломерулонефрита отводится диете. Основное требование заключается в ограничении поваренной соли и жидкости (при остром нефрите до 3 г соли в сутки; по мере ликвидации отеков потребление соли можно несколько увеличить). Количество выпитой жидкости, вводимое парентерально, должно соответствовать диурезу, выделенному накануне, плюс 700 мл жидкости, теряемой внепочечным путем. Во время беременности не рекомендуется ограничивать потребление белка, что советуют больным гломерулонефритом. Для нормального развития плода оправдана диета, содержащая повышенное количество белка (120—160 г в сутки). При беременности применяется только симптоматическое лечение, в этиологической терапии нет необходимости, поскольку острый гломерулонефрит возникает редко. А если течение гломерулонефрита легкое, латентные беременные вообще не нуждаются в лекарственной терапии.
Лекарственное лечение почечной симптоматической гипертензии производится прежде всего антагонистами кальция, бета-адреноблокаторами, диуретиками, альфа-адреноблокаторами. У беременных женщин с этой же целью возможно применять физиотерапию: гальванизацию зоны “воротника” (у больных с эмоциональной неустойчивостью, повышенной раздражительностью, невротическими реакциями) или эндоназальный электрофорез. Ультразвук на область почек в импульсном режиме излучения обладает выраженным вазотропным влиянием (расширяет сосуды) и оказывает противовоспалительное, десенсибилизирующее действие
Эти методы позволяют снизить дозы гипотензивных средств, что немаловажно во время беременности. У беременных с гломерулонефритом, несмотря на протеинурию, гиповолемии обычно нет
Для лечения отеков у беременных могут быть использованы диуретические препараты.
Непременно следует уделять внимание лечению анемии у беременных, больных гломерулонефритом, назначаются препараты железа, витамины группы В, фолиевая кислота, хотя данная терапия не всегда эффективна, более надежно переливание эритроцитной массы. При лечении хронического гломерулонефрита также используются антиагреганты: теоникол по 0,15 г 3 раза в сутки, трентал по 0,1 г 3 раза в сутки, курантил по 0,05 г 4 раза в сутки или никошпан по 1 таблетке 3 раза в день
Может применяться гепарин по 20 000 ЕД в сутки подкожно. Назначая терапию, нужно помнить, что непрямые антикоагулянты противопоказаны беременным и родильницам, поскольку могут вызвать у плода и новорожденного геморрагический синдром, снижение уровня протромбина и смерть
При лечении хронического гломерулонефрита также используются антиагреганты: теоникол по 0,15 г 3 раза в сутки, трентал по 0,1 г 3 раза в сутки, курантил по 0,05 г 4 раза в сутки или никошпан по 1 таблетке 3 раза в день. Может применяться гепарин по 20 000 ЕД в сутки подкожно. Назначая терапию, нужно помнить, что непрямые антикоагулянты противопоказаны беременным и родильницам, поскольку могут вызвать у плода и новорожденного геморрагический синдром, снижение уровня протромбина и смерть.
Имеются данные о хороших результатах в лечении хронического гломерулонефрита у беременных фитотерапии (череда, тысячелистник, фиалка трехцветная, смородина черная, толокнянка, земляника).
Лечение очагового нефрита предусматривает в первую очередь терапию основного заболевания антибиотиками, диету с ограничением поваренной соли (до 5 г в сутки) и назначение легкоусвояемых углеводов, а также витаминов С и Р.
Основное, о чем помнят врачи акушеры-гинекологи о развитии у беременных с гломерулонефритом осложнений беременности, чаще всего нарушения маточно-плацентарной гемодинамики. В связи с этим патогенетически обосновано применение препаратов, нормализующих тромбоцитарно-эндотелиальное взаимодействие и улучшающих как маточно-плацентарный, так и почечный кровоток. В качестве такого препарата используется аспирин в дозе 45 мг/кг при сроке с 28 по 38 неделю, с 12—19 неделю. Совместно с аспирином рекомендуют применение курантила, способного повышать выработку простациклина, уменьшающего коагуляционную способность крови.
Диагностика
Диагностика
• Выявление факта и степени гематурии •• ОАМ •• Подсчёт эритроцитов в 1 мл средней порции мочи (по Нечипоренко) •• Подсчёт эритроцитов в суточной моче (проба Какковского–Аддиса).
• Уточнение источника гематурии — трёхстаканная проба.
• Уточнение характера эритроцитов (изменённые, неизменённые, акантоциты) — световая микроскопия, фазово – контрастная микроскопия.
Полное нефрологическое обследование для выявления почечного или внепочечного заболевания: • жалобы, анамнез • клиническое обследование с измерением АД • лабораторное исследование — ОАМ, трёхстаканная проба, бактериологический посев мочи, ОАК, содержание глюкозы в крови, функция почек — креатинин крови, определение СКФ • инструментальное обследование — УЗИ почек, обзорная рентгенография почек, радиоизотопная ренография, при показаниях — экскреторная урография, ретроградная пиелография, ангиография, биопсия почек, КТ • исследование тромбоцитарного и коагуляционного гемостаза.
3.Симптомы и диагностика
В клинической картине токсической нефропатии различают три основные степени тяжести. Легкая характеризуется, в основном, изменениями биохимического состава мочи; при средней степени структурные изменения в моче и крови достигают значительной и небезопасной степени, а симптоматика включает те или иные нарушения мочеиспускания; наконец, тяжелая степень подразумевает собственно ОПН, или острую почечную недостаточность, – которая, в свою очередь, делится на несколько фаз.
Так, после начальной общетоксической фазы (до 3 суток) наступает олиго- или анурия (соотв., резкое сокращение или полное прекращение вывода мочи), что характеризуется грубыми нарушениями водного и электролитного баланса, ацидозом (смещением рН в кислотную сторону), системной отечностью, включая отеки легких и мозга, угнетением сердечной, кроветворной, метаболической и центральной деятельности, сосудистым раздражением и воспалением с возможными геморрагиями (внутренними кровотечениями). Учитывая тяжесть указанных возможных проявлений ОПН, данная фаза не всегда является обратимой и в ряде случаев результирует летально.
При благоприятном течении диурез нормализуется, а затем превосходит обычные объемы (полиурическая фаза), что также достаточно опасно – в силу возможной дегидратации (обезвоживания организма). Данная фаза может длиться до одного месяца.
Окончательное выздоровление и нормализация почечных функций – значительно более длительный процесс, который может занять несколько лет и все же завершиться резидуальной (остаточной) почечной дисфункцией.
В диагностике токсических нефропатий жизненно важными являются два фактора: информация об этиологии отравления (каким именно веществом или веществами поражены почки) и время, прошедшее от момента интоксикации до начала оказания медицинской помощи. Кроме того, огромное значение имеет степень сопутствующего или основного поражения печени. В целом, диагноз устанавливается клинически, подтверждается лабораторно и требует постоянного мониторинга множества биохимических, кардиологических и др. показателей. Из инструментальных методов диагностики наиболее информативными в данном случае является УЗИ и КТ (в т.ч. в ангиографическом режиме), контрастные рентген-исследования (урография, пиелография), бакпосев мочи; по показаниям производится цистоскопия, отбирается биоптат для гистологического анализа.
1.Общие сведения
Камни в почках (наличие которых предполагает характерную почечную дисфункцию и аномальный состав биологических жидкостей в организме) не являются сугубо современной «болезнью цивилизации». Они обнаружены, в частности, у древнейших египетских мумий (3,5-4 тыс. лет до н.э.) и упоминаются во многих античных медицинских трактатах. Однако на сегодняшний день, учитывая неестественность и очевидную патогенность образа жизни, питания, потребления жидкостей современным человеком, уролитиаз приобретает характер поистине глобальной проблемы: до 40% госпитализаций в специализированные стационары приходится именно на этот диагноз, а общая частота встречаемости на земном шаре достигает, по разным оценкам, 4-5%. Запуск процесса приходится обычно на молодой и зрелый возраст, а к старости вероятность выявления почечных камней возрастает в 2-3 раза. Известно также, что женщины заболевают втрое чаще мужчин.
Кристаллурия, или солевой диатез – один из доминирующих факторов конкрементогенеза (процесса камнеобразования).
Этим термином обозначают повышенное содержание в моче кристаллических солевых остатков, образующихся при реагировании биоактивных кислот в организме (прежде всего, мочевой и щавелевой, а также угольной, фосфорной и т.д.). Такие твердые кристаллические частицы скапливаются в почечных лоханках и оседают на внутренних стенках мочевыводящих путей, что и приводит, в сочетании с другими неблагоприятными факторами, к постепенному формированию камней.
Однако возрастные статистические тенденции здесь несколько иные: в отличие от мочекаменной болезни как таковой, кристаллурия (ее предиктор и прямая предпосылка) выявляется у трети современных детей, поэтому проблема не может считаться незначительной или узкоспециальной.
Причины возникновения крови в моче у мужчин
Существует большое количество обстоятельств и причин, которые могут вызвать такую примесь, как кровь в моче у мужчин. Среди основных можно выделить:
- Физическая нагрузка, что вызывает повышение артериального давления.
- Причиной кровяных сгустков в моче может стать развитие доброкачественного образования жилистого узла в тканях простаты.
- При раке простаты наблюдается также проявление крови в моче.
- Не менее сложной причиной, которая вызывает возникновение примесей крови в моче, может стать рак желчного пузыря.
- Мочекаменная болезнь также может стать причиной возникновения при мочеиспускании крови.
- Развитие заболевания гломерулонефрит.
Как видно из выше представленного списка, появление такой примеси как кровь является достаточно серьезным заболеванием. Если запустить его развитие и не обратиться при первом появление примеси за помощью к врачу, то в некоторых случаях это чревато даже жизнью пациента.
Что может означать затрудненное мочеиспускание?
- Простатит — учащенное, болезненное, затрудненное мочеиспускание. Так же клиническая картина сопровождается повышением температуры тела до высоких цифр, болью внизу живота и в промежности (острый простатит).
- Аденома простаты (доброкачественная гиперплазия предстательной железы) — одно из самых распространенных заболеваний у мужчин пожилого и старческого возраста. Симптомы делятся наобструктивные: затрудненное мочеиспускание, вялой струей, ощущение неполного опорожнения мочевого пузыря; и ирритативные: учащенное мочеиспускание днем и ночью, повелительные позывы на мочеиспускание.
- Стриктура уретры — при данной патологии ирритативная симптоматика может быть не столь выраженной. С целью исключения или подтверждения данного заболевания выполняется ретроградная уретроцистография и микционная цистоуретрография.
- Склероз шейки мочевого — пузыря характеризуется наличием у пациента в анамнезе открытой или эндоскопической операцией на нижних мочевых путях по поводу аденомы простаты. Иногда может являться исходом хронического простатита.
- Камни мочевого пузыря — в зависимости от их размеров клиническая картина может либо отсутствовать, либо проявляться в виде частых позывов, боли при мочеиспускании, нарушении мочеиспускании в виде закладывании струи мочи.
- Рак простаты — на ранних стадиях практически не проявляется, но на более поздних стадиях помимо затруднённого мочеиспускания возникает гематурия (появление крови в моче) и боль.
При появлении вышеописанных симптомов (учащенное, затрудненное мочеиспускание и др.) следует обратиться за консультативной помощью к урологу.
Боль при мочеиспускании
Почти каждый человек хотя бы один раз в жизни испытывает боль при мочеиспускании. Данная проблема более характерна для женщин в виду особенностей анатомического строения нижних мочевых путей. Однако, нередко боль при мочеиспускании испытытвают и мужчины.
Разновидности макрогематурии
Моча очень чувствительна к окрашиванию кровью. Для изменения ее цвета достаточно одной капли на 150 мл объема. Эритроциты, присутствующие в урине в большом количестве, придают ей розовый, ярко-красный или буро-коричневый оттенок и непрозрачный вид.
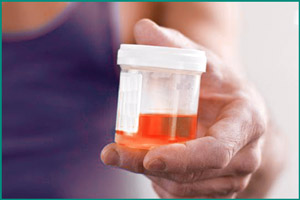 При макрогематурии изменение цвета становится заметным при визуальном осмотре. В этом случае требуется проведение тщательной диагностики и адекватной терапии. Наряду с общеклиническим анализом мочи проводится трехстаканная проба, особенности которой заключаются в сборе урины в три различных емкости, и раздельном исследовании каждой порции. В зависимости от того, в какой фазе мочеиспускания появляются примеси крови, врач определяет локализацию патологии.
При макрогематурии изменение цвета становится заметным при визуальном осмотре. В этом случае требуется проведение тщательной диагностики и адекватной терапии. Наряду с общеклиническим анализом мочи проводится трехстаканная проба, особенности которой заключаются в сборе урины в три различных емкости, и раздельном исследовании каждой порции. В зависимости от того, в какой фазе мочеиспускания появляются примеси крови, врач определяет локализацию патологии.
Инициальная
Другое ее название – начальная форма. Она проявляется незначительным и непроизвольным выделением крови из уретры. В анализе изменения окраски происходят только в первой порции урины, тогда как в двух других сохраняется естественный цвет. Очаг патологического процесса отмечается в периферической части мочеиспускательного канала. Причинами нарушения становятся воспаление в уретре, полипы, онкологические патологии, механические повреждения в ходе инструментальных исследований.
Терминальная
Конечная форма макрогематурии характеризуется неизмененным оттенком первых двух порций мочи, и окрашиванием в красный цвет последней из них, вследствие сокращения детрузора. Патологические нарушения происходят в органах и структурах мочевого тракта. Такое состояние свидетельствует о заболеваниях шейки мочевого пузыря, наличии в нем конкрементов или опухолей, поражениях заднего отдела уретры и предстательной железы, семенного бугорка. Терминальная макрогематурия обнаруживается с одинаковой частотой у представителей обоих полов.
Тотальная
Данная форма представляет серьезную проблему для правильного определения провоцирующего фактора, а также степени его опасности для здоровья пациента. Присутствие клеток эритроцитов отмечается визуально в трех порциях исследуемого материала. Кровь может выделяться из любой структуры или органа мочевыводящей системы, что указывает на развитие инфекции, воспаления, опухоли почки, пиелонефрита, гидронефроза, образование почечных кист, аденомы и рака предстательной железы, геморрагического цистита и других заболеваний.
Ложная
Наряду с истинной гематурией, к которой относятся все три вышеописанные формы, медики выделяют данный тип. В этом случае окрашивание мочи происходит вследствие примеси гемоглобина, которая появляется в результате гемолиза эритроцитов (разрыва оболочки клетки и высвобождения ее содержимого), а также употребления в пищу ревеня, моркови, свеклы, вишни смородины, продуктов питания, содержащих красители и некоторых видов медикаментов – «Рифампицин», «Нитрофурантоин».
Важно знать! В постанове диагноза важно знать, когда возникает болевой синдром в поясничной области – до или после кровотечения. В первом случае речь может идти о мочекаменной болезни, во втором – об онкологических болезнях мочеполовых органов.. https://www.youtube.com/embed/jCrDfMTA0Po
Симптомы, сопровождающие гематурию
Выше упоминалось, что сгустки крови в моче у мужчин могут быть единственным симптомом, указывающим на отклонение либо сопровождаться болью, дискомфортом, расстройствами мочеиспускания. Дополнительные проявления позволят определить, какие заболевания спровоцировали гематурию:
- Если моча содержит не только эритроциты, но и слизь, мутный осадок, сгустки, то причина отклонений заключается в заболевании почек, которое было спровоцировано проникновением инфекции в парный орган. Еще один сигнал, свидетельствующий о патологиях почек — частые позывы, а также специфический резкий запах, исходящий от урины;
- Если, помимо появления эритроцитов, мужчина испытывает жжение, резь, а также болевые ощущения в области лобка, высока вероятность воспаления слизистой мочевыводящего тракта. Часто наблюдают кровь в моче при цистите;
- Кровь в конце мочеиспускания с болью, регулярные позывы — симптом простатита либо увеличенной простаты;
Видео-лекция о симптомах и лечении цистита:
- Если следы крови появляются непосредственно после полового акта, подозревают травму мочеиспускательного канала;
- Уретрит проявляется в рези при мочеиспускании и гематурии, появлении гнойных выделений, дискомфортных ощущениях в области уретры;
- Сгустки крови в моче и повышение температуры тела до 38 градусов – опасные признаки, свидетельствующие о развитии опухолевого новообразования.
При обнаружении тревожных симптомов не следует откладывать визит к специалисту-урологу: своевременное обращение к врачу может спасти жизнь пациента.
2.Причины
Очевидно, что основные причины эритроцитурии связаны, прежде всего, с патологией урогенительной (мочеполовой) системы. Это такие заболевания, как:
- онкопроцесс;
- мочекаменная болезнь;
- воспаления паренхиматозных почечных структур (гломерулонефрит, пиелонефрит);
- цистит и любые другие инфекции мочевых путей и/или репродуктивных органов;
- почечная травма;
- микротравма мочевых путей вследствие некоторых медицинских манипуляций (напр., катетеризация, бужирование и пр.);
- длительная терапия «разжижающими кровь» препаратами-антикоагулянтами в неадекватно больших дозах;
- артериальная гипертензия с растяжением и истончением стенок кровеносных сосудов почек;
- острые интоксикации, укус ядовитой змеи;
- аутоиммунные заболевания соединительной ткани (системная красная волчанка);
- группа заболеваний кровеносной системы под общим названием «геморрагические диатезы», – которые сопровождаются тенденцией к кровотечениям и кровоизлияниям.
Особенности лечения
Бесспорно, лечение данного патологического процесса в организме направлено на ликвидацию его причины в первую очередь. После того как будет устранено заболевание, провоцирующее развитие повышенного уровня эритроцитов, исчезнет и микрогематурия.
В любом индивидуальном случае методика лечения микрогематурии будет разной, так как при лечении учитываются не только ее источники, но и состояние здоровья каждого пациента.
Народные средства от микрогематурии:
- настои из тысячелистника и крапивы;
- отвар из плодов шиповника;
- отвар из плодов можжевельника;
- отвар из пиона;
- отвар из корней ежевики;
- настой из семян ячменя;
- настой из листьев толокнянки.
Вышеперечисленные средства народной медицины помогают в борьбе с повышенным уровнем эритроцитов в крови. Народные методы эффективны только при наличии основного правильного лечения. При лечении микрогематурии лишь посредством народных рецептов вряд ли даст положительный результат.
Что такое рак?
Рак образуется в клетке — основной единице жизнедеятельности организма. Нормально функционирующие клетки растут и делятся контролируемо. Новые клетки образуются только тогда, когда это необходимо, и всегда с целью поддержания здоровья организма. Таким образом, когда клетки стареют и разрушаются, они отмирают, и их замещают новые здоровые клетки.
Рак — это бесконтрольно растущие клетки, которые даже могут проникать в соседние ткани. «Рак» это не какая-то одна болезнь, а несколько сотен ее разновидностей. Большинство форм рака получили название в соответствии с тем органом или типом клеток, которые он поражает. Например, рак, который поражает клетки мочевого пузыря, называется «рак мочевого пузыря». Различные типы рака могут вести себя по-разному.
Лечение крови в моче у мужчин
Перед тем как приступить к лечению крови в моче необходимо точно установить причину, из-за которой этот недуг возник. Для того чтобы это сделать необходимо сдать следующие анализы:
- Общий анализ мочи;
- Общий анализ крови;
- Пробу Какковского-Аддиса;
- Исследования тромбоцитарного и коагуляционного гемостаза;
- Уточнение характера эритроцитов;
- Инструментальное обследование (УЗИ почек и др.);
- Нефрологическое полное обследование.
После установления причины врач приступает к выбору методики лечения. Методика будет напрямую зависеть от степени тяжести заболевания.
Важно знать, что при обнаружении крови в моче самолечиться строго запрещается. Кровь в моче — это симптом серьезного заболевание, диагностирование которого невозможно в домашних условиях
Самолечение и прием лекарственных препаратов не по назначению может только усугубить состояние здоровья пациента. При появлении крови в моче нужно, как можно скорее, записаться на консультацию к врачу-урологу или гинекологу. Скорее всего, вам назначат общий анализ крови и мочи, уровень сахара и креатинина в крови, ультразвуковое исследование органов мочевыделения
Кровь в моче — это симптом серьезного заболевание, диагностирование которого невозможно в домашних условиях. Самолечение и прием лекарственных препаратов не по назначению может только усугубить состояние здоровья пациента. При появлении крови в моче нужно, как можно скорее, записаться на консультацию к врачу-урологу или гинекологу. Скорее всего, вам назначат общий анализ крови и мочи, уровень сахара и креатинина в крови, ультразвуковое исследование органов мочевыделения.
При травмах органов мочеиспускания назначают консервативную терапию или, по необходимости, хирургическую операцию. При аутоиммунном или инфекционном заболевании используют медикаментозную терапию, при новообразованиях в почках назначают оперативное вмешательство, при мочекаменной болезни применяют хирургические операции или дробления ультразвуком, при полипах так же используют хирургические операции, при наличии инфекции в мочевом пузыре назначают антибиотикотерапию, при заболеваниях предстательной железы назначают консервативное или хирургическое лечение.
В нашем медицинском центре «ДеВита» высококвалифицированные врачи проводят наиболее распространенные и современные операции по лечению органов мочевыделительной системы (операции с применением лазерного оборудования, криотерапия, трансуретральная игловая абляция). Здоровье человека очень хрупкое, оно нуждается в постоянной заботе и внимании. Игнорирование серьезных симптомов, таких как наличие крови в моче, строго запрещается
Важно знать, что намного проще предупредить развитие заболевания, чем долго заниматься его лечением
Проведенные анализы (анализ крови, мочи, УЗИ) установят точную причину появления крови в моче. Опытные специалисты медицинского центра «ДеВита» примут все необходимые меры для своевременного установления причины и начнут немедленное лечение выявленного заболевания. В нашем медицинском центре используются только современные методы лечения заболеваний мочеполовой системы, прием ведут опытные врачи высокой квалификации. Отделение урологии клиники «ДеВита» занимается диагностикой и лечением с использованием современной лабораторно-аппаратной техники.
Диагностирование
Стоит отметить, что при появлении таких примесей в моче мужчины следует в обязательном порядке обращаться к врачу для выявления причин такого явления. Как видно, они могут быть различными.
Лечение и диагностику заболевания проводит уролог, который для установки точного диагноза назначит следующие обследования:
- Анализ мочи и крови;
- Осмотр мочевого пузыря;
- Биопсия;
- УЗИ почек и мочевыводящей системы;
- Трехстаканная проба.
Профессиональный врач по состоянию мочи во многих случаях может определить заболевание, с которым столкнулся мужчина, а уже вышеуказанные обследования проводятся для подтверждения диагноза.