Признаки гипоксии плода, тактики выявления и лечения при беременности
Содержание:
Симптомы гипоксии
Симптомы гипоксического синдрома не возникают при молниеносных формах рассматриваемого состояния (при поступлении в организм цианидов, например). Причиной является мгновенное наступление смерти. Также стоит учесть, что связанный гемоглобин при отравлении организма цианидами или угарным газом дает кожным покровам здоровую на вид розоватую окраску.
Острая форма гипоксии длится от 2-3 минут до 2-3 часов. Фиксируется агональный синдром, который проявляется как декомпенсация функции всех органов и систем и, прежде всего, дыхания, сердечной деятельности и головного мозга, потому что ткани головного мозга очень быстро отмирают, если не получают достаточного количества кислорода.
Подострая форма длится от 4 дней до 3-4 недель. Хроническая форма гипоксии характеризуется длительным течением — от 2-3 месяцев до нескольких лет. Подострая и хроническая форма проявляются гипоксическим синдромом. Головной мозг страдает прежде, чем остальные органы. У человека происходят психические и неврологические изменения, доминируют диффузное расстройство функций центральной нервной системы и общемозговые проявления.
В начале развития гипоксии может фиксироваться эйфория, возбуждение, двигательное беспокойство. У больного снижается критическая оценка собственного состояния. С начала болезни или позже проявляются признаки, говорящие про угнетение коры головного мозга:
- сонливость
- вялость
- головная боль
- шум в ушах
- общая заторможенность
- головокружение
- нарушение сознания
- непроизвольные мочеиспускание и дефекация (отхождение кала)
- судороги
Может фиксироваться просветление сознания с сохранением заторможенности. Нарушения периферической и черепно-мозговой иннервации со временем нарастают, проявляются очаговые симптомы. Если нехватка кислорода для головного мозга длительная, могут быть психические расстройства:
- корсаковский синдром,
- делирий,
- деменция и т.д.
При гипоксии типичными являются гиперкинезы и судорожный синдром, имеющие различные проявления. Зачастую для возникновения судорог необходимо наличие внешнего раздражителя. Судороги в большинстве случаев протекают как миоклонии: начинаются с лица, кистей верхних конечностей, потом происходит вовлечение других мышц рук и ног, затем мышц живота. При гипертонусе разгибателей у некоторых лиц формируется опистотонус. Опистонус является судорожной позой, когда напрягаются разгибатели шеи и спины одновременно. Голова больного в опистонусе запрокинута назад, а позвоночник изогнут дугой (напоминает гимнастическую позу «мостик»), в части случаев фиксируют резкое разгибание ног в добавок к выше описанной позе. Опистонус бывает не только при гипоксии, но и при таких заболеваниях:
- столбняк
- менингит
- кровоизлияния в головной мозг
- опухоли мозжечка и пр.
Судороги при гипоксии характеризуют как клонические и тонические. Это иногда заставляет при диагностике перепутать гипоксию со столбняком. Но при гипоксии в процессе принимают участие мелкие мышцы, а при столбняке стопы и кисти свободны. При столбняке сознание сохранено, а при гипоксии всегда нарушено. Клонические судороги представляю собой непроизвольное подергивание мышц, а тонические являются спазмом, мышечным напряжением. Тонические судороги редко касаются дыхательных путей человека, в основном касаются мышц шеи и лица, рук и ног, туловища. Руки согнуты, ноги наоборот, голова отброшена назад, зубы могут быть сжаты. При клонических судорогах происходят ритмичные и плавные сокращения мышц, рук, ног, торса. В части случаев клонические судороги локальные, могут касаться дыхательных мышц.
Что касается других органов и систем организма человека, сначала они теряют свои функции. Потом наблюдается угнетение деятельности сердечно-сосудистой системы, дыхательных органов. Формируется почечно-печеночная недостаточность по причине дистрофий жировой, зернистой, вакуольной. В частых случаях при гипоксии находят полиорганной недостаточности. Если гипоксию не ликвидировать, процесс перейдет в атональное состояние.
Диагностика включает общеклиническое обследование, исследование кислотно-основного состояния крови. Человека нужно реанимировать, поместить в отделение интенсивной терапии. Помощь оказывает специалист-реаниматолог.
Фармакологические свойства
Препарат Гипоксен (полидигидроксифенилентиосульфонат натрия) является веществом, проявляющим антиоксидантные и антигипоксические свойства, снижающим потребление кислорода увеличивающим работоспособные функции человеческого организма при экстремальных условиях.
Лекарственное средство тормозит развитие окислительных реакций свободными радикалами и окислительную деградацию липидов.
Полимеризация фенольных соединений в орто-положении обуславливает высокую электронно-объемную емкость полидигидроксифенилентиосульфоната натрия.
Полифенольный хинонов ый компонент, входящий в формулу вещества, участвует в системе трансмембранных белковых соединений, связанных структурно и функционально, и переносчиков электронов, что обуславливает антигипоксическую эффективность препарата путем шунтирования транспорта электронов. Уничтожая негативные гипоксические проявления, обладает свойствами, поддерживающими повышенный показатель тканевого дыхания и аэробных реакций. Во время периода постгипоксической реабилитации стимулирует ускорение окислительных процессов кофермента никотинамидадениндинуклеотидфосфата, функциональную активность митохондрий и увеличивает активность дыхания тканей.
В процессе воздействия лекарственного средства повышается переносимость умственных и физических нагрузок.
Причины гипоксии
Внешние факторы могут спровоцировать состояние гипоксии
- нахождение в разряженной атмосфере (к примеру, на высоте развиваются такие признаки:
- учащенное дыхание
- ощущение нехватки воздуха
- головокружение
- цианоз
- нарушение зрения и слуха
- головная боль
- нарушение сознания)
- снижение парциального давления кислорода во внешней среде
- гиперкапнические условия на шахтах, в закрытых помещениях, при плохой вентиляции помещений
- гипокапнические условия (гипервентиляция легких приводит к частому и усиленному дыханию, результатом становится вымывание углекислоты из крови человека, угнетение дыхательного центра)
Внутренние факторы также могут спровоцировать гипоксию:
- уменьшением дыхательной поверхности легких при разрушении альвеолярного сурфактанта, пневмотораксе, пневмонии
- альвеолярной гиповентиляцией при асфиксии, воспалительных процессах, бронхоспазме, инородных телах
- нарушениями центральной регуляции при повреждении дыхательного центра вследствие травмы или заболевания мозга либо угнетении химическими средствами
- патологией механики дыхания при нарушении каркасности грудной клетки, повреждении диафрагмы, спастических состояниях дыхательной мускулатуры
Причинами циркуляторной гипоксии могут быть:
- снижение местного кровотока при:
- стазе эритроцитов
- ангиоспазме
- артериовенозном шунтировании
- тромбообразовании
- сердечно-сосудистая недостаточность
Причины гемической гипоксемии:
- блокада гемоглобина отравляющими веществами
- цианиды
- окись углерода
- люизит
- анемия
Гипоксемия может возникать при острой потере крови. Гемический компонент приводит к нарушению кровотока, как следствие — развивается «шоковое» легкое с развитием дыхательного компонента «респираторный дистресс-синдром».
Диагностика
Диагностикой и лечением энцефалопатии занимается врач невролог. Обследование пациента включает в себя:
- опрос: сбор жалоб и анамнеза; в обязательном порядке уточняются сведения о перенесенных заболеваниях, травмах, факторах риска, время появления первых нарушений, скорость развития и т.п.;
- неврологический осмотр: оценка рефлексов, чувствительности, мышечной силы, двигательной функции;
- электроэнцефалографию (ЭЭГ): оценка электрических импульсов, возникающих в процессе работы мозга; позволяет выявить признаки эпилепсии, воспаления, наличия опухолей и т.п.;
- УЗДГ сосудов головного мозга и шеи: оценивает качество кровотока в крупных сосудах, выявить участки сужения, оценить объем поступающей крови;
- реоэнцефалография: дополняет УЗДГ, позволяет оценить тонус и эластичность сосудов, обнаружить тромбы;
- ангиография: рентгенологическое исследование сосудов с помощью введения в них контрастного вещества;
- КТ и МРТ: позволяют обнаружить очаги склероза, опухоли, воспалительные очаги последствия инсульта и другие структурные изменении;
- анализы крови (общий, биохимический): дают возможность оценить работу почек, печени, поджелудочной железы, выявить токсины, которые могут повлиять на состояние головного мозга.
При необходимости могут быть назначены другие анализы и обследования, а также консультации специалистов для точного определения причины энцефалопатии.
Гипоксия беременных и новорожденных
Счастливое материнство может быть омрачено гипоксией беременной и, соответственно, новорожденного. Гипоксия при беременности не считается редким явлением. Кроме того, статистика говорит о росте подобных случаев в странах СНГ. Если плоду не хватает кислорода, это неминуемо приведет к появлению различных патологий. Гипоксия беременной является результатом каких-либо нарушений в организме женщины. Это состояние могут обнаружить в любом из трех триместров беременности. При хронической гипоксии патологические процессы в органах плода носят необратимый характер, то есть их нельзя будет излечить.
Потому относиться к проблеме гипоксии беременных нужно серьезно. Причины гипоксии беременной могут быть такими:
- болезни крови
- анемия
- болезни почек
- нехватка у беременной витаминов и минералов
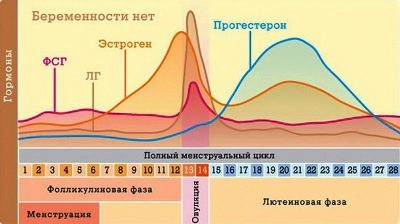
В первом триместре беременности при гипоксии сердце женщины может биться чаще, чем нужно, его тона приглушены. На более поздних сроках сердечный ритм ребенка наоборот замедляется. При сильной нехватке кислорода плод становится малоподвижным, его движения очень медленные. Беременная не чувствует явных толчков, поскольку плод будет очень плавно и «лениво» перемещаться в утробе. Цвет кожи новорожденного с гипоксией может быть синеватым или зеленоватым.
Признаки и симптомы
КТ у человека после генерализованной гипоксии.
Мозгу требуется примерно 3,3 мл кислорода на 100 г ткани мозга в минуту. Первоначально организм реагирует на пониженный уровень кислорода в крови, перенаправляя кровь в мозг и увеличивая церебральный кровоток. Кровоток может увеличиваться в два раза по сравнению с нормальным кровотоком, но не более. Если усиленный кровоток достаточен для удовлетворения потребностей мозга в кислороде, никаких симптомов не будет.
Однако, если кровоток не может быть увеличен или если удвоение кровотока не решает проблему, начнут появляться симптомы церебральной гипоксии. Легкие симптомы включают трудности со сложными учебными задачами и снижение кратковременной памяти . Если кислородная недостаточность будет продолжаться, это приведет к когнитивным нарушениям и снижению моторного контроля. Кожа также может выглядеть синюшной ( цианоз ), а частота сердечных сокращений увеличивается. Продолжение результаты кислородного голодания в обмороках , долгосрочная потеря сознания, кома , судороги, прекращение ствола мозга рефлексов , и смерть мозга .
Объективные измерения степени тяжести церебральной гипоксии зависят от причины. Сатурация крови кислородом может использоваться при гипоксической гипоксии , но обычно бессмысленна при других формах гипоксии. При гипоксической гипоксии нормальным считается сатурация 95–100%; 91–94% считается легкой, а 86–90% умеренной. Все, что ниже 86%, считается серьезным.
Церебральная гипоксия означает уровень кислорода в тканях мозга, а не в крови. Оксигенация крови обычно кажется нормальной в случаях гипемической, ишемической и гистоксической церебральной гипоксии. Даже при гипоксической гипоксии показатели крови являются лишь приблизительным ориентиром; Уровень кислорода в ткани мозга будет зависеть от того, как организм справляется с пониженным содержанием кислорода в крови.
Об энцефалопатии
Энцефалопатия головного мозга – это даже не заболевание, а синдром, обуславливающийся негативными факторами, которые влияют на мозг. При прогрессировании энцефалопатии образуются нарушения в составе крови и ряд других заболеваний, что приводит к гибели нейронов. В некоторых ситуациях отмечается появление маленьких участков кровоизлияния, возникает инсульт. В итоге пациент с синдромом утрачивает важные функции, за которые отвечает головной мозг.
Недуг подразделяется на врожденный и приобретенный. Разберем каждый подробнее.
Перинатальный тип
Врожденная энцефалопатия появляется из-за нарушения метаболизма между матерью и малышом. Существует прямая связь с образом жизни будущей мамы. Например, употребляя спиртные напитки или обладая пристрастием к сигаретам, человек сам провоцирует генетические мутации, что с легкостью станет поводом для энцефалопатии головного мозга.
Еще существуют причины, не зависящие от матери: обвитие пуповиной, инфекционные заболевания, которые перенесла мама при беременности, или родовые травмы. Заботясь о еще не рожденном малыше и своевременно консультируясь у медиков, которым доверяете, вы делаете вклад в здоровье и счастье своей семьи.
Необходимы не только анализы и шаблонные скрининги, но и подготовка к родам у специфических специалистов — как физическая, так и психологическая.
Обретенная энцефалопатия делится на несколько подвидов:
- дисциркуляторная,
- посттравматическая,
- лучевая,
- многоочаговая,
- токсическая
- и развивающаяся сосудистая.
Первый вид развивается из-за аномалий сосудов или невоспалительных повреждений коры головного мозга, что приводит к глобальному нарушению кровообращения.
Причина возникновения посттравматической – травмы головы. Наиболее распространенная – черепно-мозговая травма. Встречается у спортсменов, в частности у боксеров, самбистов.
Поводом к лучевой энцефалопатии служит радиоактивное излучение. Это вызывается, к примеру, частыми рентгенографическими снимками или нахождением в зоне повышенной радиации.
Метаболическая энцефалопатия возникает из-за скарификации обменных процессов. Появление этого вида не зависит от расовой или половой принадлежностей. Формируется у детей и взрослых.
Развивающаяся многоочаговая энцефалопатия возникает, если организм находится во власти таких опасных состояний, как СПИД, ВИЧ, онкология и так далее.
Токсико-экзогенная энцефалопатия вызывается токсичным влиянием. Также определенные медикаменты угнетающе влияют на работу мозга.
Прогрессирующая сосудистая энцефалопатия – нарушение функционирования артерий головного мозга или их дисфункция вовсе. Причиной нередко служит наличие гипертензии.
Лечение гипоксии плода
При первых же проявлениях симптомов гипоксии плода беременную женщину незамедлительно госпитализируют. Первое, на что направлено лечение, это стабилизация подачи кислорода к плоду и понижение тонуса матки. Для этого пациентке назначают строгий постельный режим и приём лекарственных препаратов, которые улучшат проходимость кислорода и метаболизм. Часто также назначают оксигенотерапию и гипербарическую оксигенацию (барокамеру), что позволяет повысить оксигенацию крови не только в организме матери, но и плода.
Когда наблюдаются первые улучшения состояния плода, женщина может выполнять гимнастику, различные дыхательные упражнения, посещать аквагимнастику. Если никакие меры для нормализации подачи кислорода к плоду не дали должного эффекта или симптомы гипоксии плода сохраняются более двадцати восьми недель беременности, лучше всего немедленно провести кесарево сечение. В случае острой гипоксии для новорождённого ребёнка необходима помощь реаниматолога.
Диагностика
Тщательный осмотр и не менее детальный сбор анамнеза и жалоб – важнейшие составляющие диагностики гипервентиляционного синдрома. Заболевание всегда вызывает большое количество жалоб на работу тех или иных систем и органов, что сразу может натолкнуть на мысль о гипервентиляционном синдроме. Однако окончательный диагноз возможно поставить лишь в случае, когда органические заболевания органов и систем, на которые жалуется пациент, исключены. Чтобы подтвердить их отсутствие, назначаются дополнительные процедуры: УЗИ органов брюшной полости, ЭКГ, УЗИ сердца, спирография и другие.
Тщательный опрос пациента обычно позволяет выявить определенные тревоги, высокое эмоциональное напряжение и прочие изменения. Это называется положительный психогенный анализ, который также наталкивает доктора на мысль о гипервентиляционном синдроме.
Выявить заболевание можно при помощи простого и бесплатного метода, не требующего специального оборудования. Пациенту необходимо часто и глубоко дышать в течение 5 минут. Если гипервентиляционный синдром действительно присутствует, то симптомы начнут проявлять себя. Так как при проявлении симптомов заболевания в выдыхаемом воздухе и крови уменьшается количество углекислого газа, после начала проявления симптоматики пациенту необходимо дышать воздухом с 5%-ным содержанием углекислого газа (в условиях клиники) или дышать в полиэтиленовый пакет. Это поможет избавиться от симптомов.
Исследователи в области медицины разработали уникальный опросник, по результатам которого можно диагностировать заболевание в 9 случаев из 10.
Диагноз гипервентиляционный синдром не может быть поставлен на основании одного конкретного симптома и по результатам дополнительных исследований, опровергающих проблему с беспокоящим органом или системой. Ведь нарушения дыхательной системы могут свидетельствовать и о наличии ряда других заболеваний, куда более страшных (сердечная недостаточность, бронхиальная астма и так далее). Только индивидуальный подход доктора к пациенту в сочетании с современными методиками исследования и полным комплексным обследованием помогут поставить единственно верный диагноз.
Как диагностировать атеросклероз?
Самый доступный способ диагностики и самый эффективный– это атеросклеротический тест (разработка клиники «Меддиагностика»). Он позволяет в течение нескольких минут определить наличие атеросклероза и его стадию. Мы выявляем наличие атеросклеротических бляшек, определяем степень сужения сосудов сердца, а также — наиболее ранние проявления атеросклероза — утолщение внутреннего слоя сосудов. На этом этапе мы можем эффективно воздействовать на процессы развития атеросклероза. Часто удается стабилизировать процесс или даже уменьшить его проявления.
Ниже приведены примеры визуализации атеросклеротического поражения сосудов.
Его суть состоит в том, что при физической нагрузке (ходьба в разных режимах, бег) сердцу требуется больше кислорода. Соответственно, сосуды должны поставлять больше крови к мышце сердца. В случае сужения сосуды не справляются с питанием сердечной мышцы. Мышца сердца испытывает кислородное голодание, ее функция начинает меняться. Это проявляется на электрокардиограмме, которую записывают параллельно.
Конечно, можно провести коронарографию, которая является «золотым стандартом» в диагностике атеросклеротического поражения сосудов сердца. Но, коронарография является сложным исследованием, имеющим свои недостатки и риски (хирургическое вмешательство в сосуды сердца, введение контраста, большая рентгеновская нагрузка, дороговизна исследования). Нет необходимости проводить ее всем пациентам с болями в грудной клетке.
Для того, чтобы определить есть ли у Вас атеросклероз сосудов сердца и нужно ли Вам проводить коронарографию, сначала назначается более простой, дешевый и безопасный для пациента тредмил-тест. И только при продтверждении стенокардии на тредмил-тесте рекомендуется проведение коронарографии.
Используемые в клинике «Медиагностика» методы нехирургического выявления атеросклероза являются решением в рамках доказательной медицины и рекомендованы протоколами Минестерствм здоравоохранения Украины для уточнения причины болей в сердце, определения дальнейшей тактики обследования и лечения, в том числе и перед проведением коронарографии.
Диагностические мероприятия
Наличие интракраниального образования значительных размеров невролог может заподозрить на основании данных неврологического статуса пациента и клинической симптоматике. В этом случае больной направляется на обследование к офтальмологу и отоларингологу для проверки зрения и слуха. Специалисты проводят офтальмоскопию, аудиометрию, периметрию и визометрию. При выраженной гидроцефалии на офтальмоскопии отмечаются застойные диски зрительных нервов.
Посредством направления пациента на эхо-энцефалографию можно диагностировать у него повышенное внутричерепное давление. Если у больного отмечаются эпилептические пароксизмы, его дополнительно отправляют на электроэнцефалографию.
Крайне важно дифференцировать полость с жидкостью от опухоли, абсцесса и гематомы. Сделать это только на основе собранных клинических данных не представляется возможным
А потому, для четкой постановки диагноза неврологи применяют нейровизуализирующие методы диагностики.
Посредством проведения ультразвукового исследования можно диагностировать отдельные виды врожденных кист еще на этапе внутриутробного развития плода. После рождения до закрытия большого родничка младенца проводится нейросонография, позволяющая поставить правильный диагноз. Во взрослом периоде для визуализации кисты головного мозга больной направляется на магнитно-резонансную или компьютерную томографию головы.
МРТ и КТ проводится с контрастом для того, чтобы дифференцировать кисту от опухоли. Полость с жидкостью не способна накапливать в себе контрастное вещество в отличие от опухоли.
После постановки диагноза важно постоянное наблюдение пациента с кистозным образованием. На регулярных обследованиях врач отслеживает объемы кисты в динамике
Если киста является следствием перенесенного инсульта, дополнительно проводятся обследования сосудов: УЗДГ, МРТ и КТ сосудов, дуплексное сканирование.
Online-консультации врачей
| Консультация стоматолога |
| Консультация психолога |
| Консультация гастроэнтеролога детского |
| Консультация дерматолога |
| Консультация неонатолога |
| Консультация гомеопата |
| Консультация нефролога |
| Консультация семейного доктора |
| Консультация хирурга |
| Консультация кардиолога |
| Консультация офтальмолога (окулиста) |
| Консультация гастроэнтеролога |
| Консультация трихолога (лечение волос и кожи головы) |
| Консультация генетика |
| Консультация массажиста |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Диагностика
Классификация
Церебральная гипоксия обычно подразделяется на четыре категории в зависимости от тяжести и локализации кислородного голодания головного мозга:
Аневризма церебральной артерии, одна из причин гипоксического аноксического повреждения (HAI).
- Диффузная церебральная гипоксия — нарушение функции мозга от легкой до умеренной из-за низкого уровня кислорода в крови.
- Фокальная церебральная ишемия — инсульт, возникающий в определенной области, который может быть острым или преходящим. Это может быть связано с различными заболеваниями, такими как аневризма , вызывающая геморрагический инсульт, или закупорка пораженных кровеносных сосудов из-за тромба (тромботический инсульт) или эмбола (эмболический инсульт). Фокальная церебральная ишемия составляет подавляющее большинство клинических случаев патологии инсульта, при этом инфаркт обычно происходит в средней мозговой артерии (СМА).
- Глобальная церебральная ишемия — полное прекращение притока крови к мозгу.
- Инфаркт головного мозга — «инсульт», вызванный полным кислородным голоданием из-за нарушения мозгового кровотока, которое затрагивает несколько областей мозга.
Церебральную гипоксию также можно классифицировать по причине пониженного содержания кислорода в головном мозге:
- Гипоксическая гипоксия — недостаток кислорода в окружающей среде вызывает снижение функции мозга. Дайверы, авиаторы, альпинисты и пожарные подвержены риску этого вида церебральной гипоксии. Этот термин также включает кислородное голодание из-за обструкции легких. Удушение, удушение, раздавливание трахеи — все это вызывает такого рода гипоксию. Больные астмой в тяжелой форме также могут испытывать симптомы гипоксической гипоксии.
- Гипемическая гипоксия. Снижение функции мозга вызвано недостатком кислорода в крови, несмотря на достаточное количество кислорода в окружающей среде. Анемия и отравление угарным газом — частые причины гипемической гипоксии.
- Ишемическая гипоксия (или «застойная гипоксия»). Снижение кислорода в головном мозге вызвано недостаточным притоком крови к мозгу. Инсульт , шок, остановка сердца и сердечный приступ могут вызвать застойную гипоксию. Ишемическая гипоксия также может быть вызвана давлением на мозг. Отек мозга , кровоизлияния в мозг и гидроцефалия оказывают давление на ткани мозга и препятствуют поглощению ими кислорода.
- Гистотоксическая гипоксия — кислород присутствует в ткани мозга, но не может быть метаболизирован тканью мозга. Отравление цианидом — хорошо известный пример.