Почему болит шея и кружится голова, и что с этим делать
Содержание:
- Лечение головной боли при шейном остеохондрозе в клинике Восстановительной медицины (САО, Москва)
- Лечение
- Причины возникновения головных болей при остеохондрозе шейного отдела
- Как правильно выбрать матрас?
- Почему случается приступ панической атаки
- От чего возникает головокружение
- Общая информация
- Диагностика
- Головная боль при синдроме затылочного нерва при шейном остеохондрозе
- Причины и симптомы проявления синдрома позвоночной артерии при шейном остеохондрозе
- Лечение
- Хирургия при остеохондрозе
- Ночные ПА
- Лечение народными средствами
- О чём говорит повышенное давление?
- Синдром головной боли шея-голова или шейный прострел при остеохондрозе
- Стадии развития остеохондроза
Лечение головной боли при шейном остеохондрозе в клинике Восстановительной медицины (САО, Москва)
Шейный остеохондроз относится к хроническим непрерывно прогрессирующим заболеваниям, поэтому чтобы избавиться от головной боли необходимо длительное и упорное лечение. Следует отметить, что современная медицина в состоянии не только надежно купировать боль, но и приостановить развитие патологического процесса.
В нашей клинике Восстановительной медицины (САО, Москва) имеются все необходимые условия для лечения и профилактики головной боли при шейном остеохондрозе. По показаниям нашим пациентам могут быть назначены следующие эффективные методики:
·краниосакральная остеопатия;
·мануальная терапия;
·новокаиновые блокады;
·физиотерапия;
·;
·магнитотерапия;
·озокеритолечение;
·инфракрасная сауна;
·душ Алексеева;
·;
·комплексы упражнений лечебной физкультуры.
Кроме того, при выраженном болевом синдроме показано индивидуальное изготовление ортопедических стелек на заказ, которые защищают поврежденный позвоночник от микротравм во время сотрясений при ходьбе.
У нас имеется оригинальные заготовки стелек ФормТотикс с гарантией от производителя, которые можно использовать для разных видов обуви (как спортивной, так и модельной).
Для того чтобы записаться на первичную консультацию специалиста звоните по телефону:
495 565-35-71,
или воспользуйтесь формой:
Лечение
Лечение шейного остеохондроза требует комплексного подхода и включает в себя:
- медикаментозное воздействие;
- физиотерапию;
- лечебную физкультуру;
- массаж;
- хирургическое лечение.
Медикаментозное лечение
Основная цель медикаментозного лечения: снять боль и головокружение, восстановить нормальное функционирование нервных корешков, а также по возможности остановить или замедлить разрушение хрящевой ткани. В зависимости от ситуации назначаются:
- нестероидные противовоспалительные препараты (мелоксикам, диклофенак, нимесулид и т.п.): направлены на снятие болевого синдрома и воспаления; применяются в виде таблеток, инъекций, мазей, пластырей;
- стероидные препараты (гидрокортизон, дексаметазон): также используются для снятия воспаления при неэффективности НПВС;
- миорелаксанты (мидокалм): препараты, устраняющие рефлекторные мышечные спазмы, за счет чего уменьшается боль и улучшается кровообращение;
- витамины группы B в виде инъекционных или таблетированных препаратов (мильгамма, нейромультивит): способствуют улучшению проведения нервных импульсов;
- седативные препараты при выраженном болевом синдроме для улучшения сна и уменьшения эмоциональной составляющей боли;
- противоотечные средства при защемлении нервного корешка;
- хондропротекторы: препараты, способствующие восстановлению хрящевой ткани.
В зависимости от симптомов, могут быть также назначены средства для улучшения микроциркуляции в сосудах головного мозга, препараты, блокирующие тошноту и головокружение и т.п.
Немедикаментозное лечение
Немедикаментозные методы лечения используются вне обострения. В зависимости от клинической ситуации используются:
- физиотерапия:
- лазерная терапия;
- магнитотерапия;
- УВЧ-терапия;
- фонофорез и электрофорез;
- массаж;
- лечебная физкультура;
- иглорефлексотерапия;
- мануальная терапия;
- подводное вытяжение.
Немедикаментозное лечение способствует снижению выраженности симптоматики и уменьшает частоту и силу обострений. Оно действует опосредованно:
- улучшает кровоснабжение пораженной области, обмен веществ и процессы регенерации;
- усиливает действие препаратов;
- способствует укреплению мышечного каркаса и стабилизации позвоночного столба;
- снижает нагрузку на позвоночные диски;
- устраняет мышечные спазмы и блоки.
Хирургическое лечение
Помощь хирургов необходима в запущенных случаях заболевания, когда медикаментозные методы уже неэффективны. В настоящее время используется несколько операций:
- хирургическое удаление грыжи диска (микродискэктомия, эндоскопическая или трансфасеточная операция);
- ламинэктомия: удаление остистых отростков или дужки позвонка, за счет чего снижается нагрузка на корешок спинного мозга;
- нуклеопластика: устранение грыжи путем удаления части ядра межпозвонкового диска.
Важно помнить, что только врач может решать, как лечить остеохондроз шейного отдела позвоночника. Схема составляется индивидуально с учетом стадии болезни, сопутствующих патологий и индивидуальных особенностей организма пациента.
Причины возникновения головных болей при остеохондрозе шейного отдела
Остеохондроз позвоночного столба – одно из наиболее распространенных заболеваний современного человечества. В основе развития патологии лежат сложные биохимические процессы, приводящие к деградации межпозвоночных дисков. В результате находящееся в центре диска пульпозное ядро смещается к периферии и начинает сдавливать окружающие ткани, при этом, как правило, происходит ущемление корешков исходящих из позвоночного столба нервных стволов с развитием их воспаления – радикулит.
Особенно опасна ситуация, когда ядро прорывает окружающее его фиброзное кольцо и выходит наружу (грыжа межпозвоночного диска). В таких случаях может возникнуть реальная угроза повреждения расположенного в полости позвоночника спинного мозга.
Уже на стадии незначительного смещения пульпозного ядра нарушается расположение соседних позвонков, что создает условия для развития воспалительной реакции в мелких суставах позвонков (спондилоартриты) и дистрофических изменений (спондилоартрозы).
Вследствие деградации межпозвоночного диска тела позвонков испытывают повышенную нагрузку, в результате чего возникают реактивные разрастания костной ткани – так называемые остеофиты, которые также сдавливают соседние ткани.
Шейный отдел позвоночника характеризуется повышенной подвижностью, поэтому симптомы остеохондроза здесь развиваются нередко раньше, чем в других отделах. Кроме того, в регионе шейного отдела позвоночного столба проходит значительное количество нервов и кровеносных сосудов.
Последнее обстоятельство определяет достаточно большое количество разновидностей болевых синдромов, в том числе и головных болей. Наиболее распространенными болями в голове при шейном остеохондрозе считаются следующие:
·синдром шея-голова или шейный прострел;
·синдром позвоночной артерии;
·синдром головных болей мышечного напряжения.
Как правильно выбрать матрас?
Грамотно подобранный матрас – это не только комфортный отдых, но и инвестиция в собственное здоровье. В частности, в опорно-двигательный аппарат. В целях как лечения, так и профилактики шейного остеохондроза, стоит выбирать ортопедические варианты и менять их каждые 8-10 лет. Размер изделия должен учитывать рост и вес спящего, степень жесткости – быть умеренной.
Чрезмерно жесткий или мягкий матрас провоцирует медленное, но стремительное искривление позвоночника и развитие заболевания. На мягком ложе позвоночник будет прогибаться, нарушая нормальное кровообращение. Жесткий каркас будет сопутствовать постоянному напряжению мышц. Лучший вариант – латексный матрас с эффектом памяти, способный запоминать изгибы тела.
Почему случается приступ панической атаки
До конца причины этого состояния не выяснены. Существует множество предпосылок и провоцирующих факторов, которые теоретически способны вызвать такое гипертрофированное чувство тревоги.
Их разделяют на биологические, психологические и физиологические.
К биологическим причинам относят:
- гормональные изменения в период полового созревания, климакса, родов;
- начало сексуальной жизни;
- нарушение менструального цикла;
- наследственность.
Панические атаки развиваются на фоне некоторых расстройств:
- феохромоцитома – гормональная опухоль;
- психосоматические расстройства;
- фобии;
- депрессии;
- посттравматическое стрессовое расстройство;
- эндокринные заболевания;
- патологии сердца.
Из психологических предшественников состояния выделяют:
- острый стресс – смерть близкого человека, развод, любая негативная внезапная ситуация;
- идентификация или противопоставление себя какому-либо субъекту – герою фильма, книги и т.д.;
- изоляция от социума;
- особенности характера;
- детский опыт.
Что касается особенностей характера, то чаще всего панические атаки сопровождают женщин с истероидным, демонстративным типом личности
Они постоянно привлекают к себе внимание и жаждут признания. Такие женщины часто являются обладательницами экстравагантной внешности, жеманничают и очень экспрессивны
Если они замечают, что не вызывают интереса у «жертвы», очень быстро переключаются на другой объект.
Мужчины, страдающие от данного недуга, проявляют черты под названием «ипохондрия здоровья». Они очень пекутся о своем внешнем виде и стремятся всегда выглядеть идеально.
Стрессы, перенесенные в детстве, также способствуют развитию приступов страха уже в осознанном возрасте. Одной из частых причин становится алкоголизм в семье, провоцирующий ситуации агрессии. Это может быть драка, риск убийства. Ситуация становится настолько острой, что приходится бежать из дома, часто ночью. При этом происходит фиксация страха, и во взрослом возрасте при похожих ситуациях он повторяется в такой нелицеприятной манере, усиленный в несколько раз.
Другой пример – это семьи, где дети растут в условиях эмоциональной бедности и холодности. Когда родители или родитель (если речь идет о неполной семье) настолько увлечены собой, своей работой, что до ребенка у них просто не доходят руки. Или в том случае, когда кто-то из близких страдает тяжелым заболеванием – все крутится вокруг болящего, а о ребенке просто забывают.
Эмоциональная холодность к ребенку присутствует там, где к нему проявляют слишком большие требования. При этом родители могут держать ребенка под сверхконтролем, но, одновременно, не проявлять по отношению к нему тепла и доброты. Взрослые люди, выросшие при таких обстоятельствах, постоянно стремятся получить одобрение и эмоциональную поддержку. Их стрессоустойчивость значительно снижена.
Третья модель семейного поведения противоположна предыдущей и основывается на гиперопеке над чадом. При этом родители постоянно тревожатся о его состоянии, расценивая любую ситуацию как потенциально опасную. Они контролируют буквально все сферы своей «кровиночки», стараются везде его сопровождать. Этим они поддерживают инфантилизм ребенка, приводящий к сложностям в социальной адаптации.
Постоянные конфликты в семье воспитывают в ребенке эмоциональную лабильность. Невозможность повлиять на ситуацию провоцирует уверенность в своей беспомощности.
Любые из перечисленных моделей приводят к тому, что из такого ребенка вырастает взрослый, эмоционально нестабильный, неуверенный в себе, с трудом взаимодействующий с социумом. Это снижает его противостояние стрессам, подвергая его всевозможным психическим расстройствам.
Кроме семейных конфликтов, развитию синдрома панической атаки способствует насилие, пережитое в детстве, сексуальное или физическое.
К физиологическим факторам, провоцирующим приступ, относят злоупотребление алкогольными напитками и психостимулирующими средствами, физическое переутомление, погодные изменения, избыток солнечного излучения.
Невероятно талантливый актер Джонни Депп страдает паническими атаками. По его словам, еще с детства он испытывает тревожность в любой нестандартной ситуации. И выбор его эксцентричных ролей – это не что иное, как попытка утаить свою сущность перед миллионами зрителей.
От чего возникает головокружение
Если отдельно рассматривать такой симптом как головокружение, можно выделить две основные его причины. Первая – это нарушение работы мозга. Вторая – нарушение работы вестибулярного аппарата. Механизм возникновения головокружения можно описать следующим образом:
- информация о расположении тела в пространстве поступает в головной мозг от вестибулярного аппарата через нервные окончания периферической нервной системы;
- эта информация обрабатывается и переходит в центр равновесия, который находится в височных долях мозга.
Если процесс передачи информации о расположении тела в пространстве на каком-либо этапе нарушается, человек скорее всего почувствует головокружение. Нарушение может произойти по любой из перечисленных выше причин – сбой работы сосудов, травмы, нарушение метаболизма и так далее.
Общая информация
Межпозвоночные диски состоят из гелеобразного ядра и окружающего его плотного фиброзного кольца, покрытых сверху слоем хрящевой ткани. Они выполняют амортизирующую функцию, препятствуя повреждению позвонков при беге, ходьбе и прыжках, а также способствуют подвижности и гибкости всего позвоночного столба.
В процессе естественного старения, а также в условиях повышенной нагрузки, происходит постепенное уменьшение высоты межпозвонкового диска. Нарушается обмен веществ в его ядре, появляются трещины в окружающем фиброзном кольце. Появляются выпячивания дисков – протрузии и грыжи. По мере прогрессирования заболевания, в него вовлекается хрящевая ткань и кости, возникают остеофиты – костные разрастания, которые становятся причиной ограничения подвижности и выраженного болевого синдрома.
Поскольку патологические изменения проходят в непосредственной близости от спинного мозга и его корешков, это приводит к их сдавлению и воспалению, а также рефлекторному развитию мышечного спазма. В результате человек испытывает характерные симптомы, по которым можно заподозрить заболевание.
Диагностика
Поскольку причины возникновения головокружений разнообразны, способы диагностики заболеваний также могут различаться. В первую очередь для исключения или подтверждения метаболических заболеваний пациенту назначают анализ крови (общий, клинический, на сахар или другой), а также другие стандартные анализы, которые хоть раз сдавал в поликлинике каждый человек. При наличии травм обязательно делают рентген того участка позвоночника, где локализируется повреждение. Также для изучения внутренних костных структур и структур мягких тканей шейного отдела могут назначить КТ, МРТ или УЗИ. При первичном осмотре врач (это может быть терапевт, невролог, хирург, травматолог или другой специалист) проводит визуальный осмотр и пальпацию, чтобы понять, усиливается ли боль при нажатии на пораженную область.
Головная боль при синдроме затылочного нерва при шейном остеохондрозе
Синдром затылочного нерва возникает при ущемлении названного нервного ствола, который выходит из полости черепа в районе атланта (первый шейный позвонок).
Головная боль при синдроме затылочного нерва также распространяется от затылка к темени или (чаще) к виску с соответствующей пораженному нерву стороны. Как правило, болевой синдром возникает и/или усиливается при поворотах в противоположную поврежденному нерву сторону.
Нередко сильная боль заставляет пациента придавать шее определенную позу (ложная кривошея). В дальнейшем развивается рефлекторный спазм мышц шеи. В таких случаях болевой синдром усиливается в результате перенапряжения мышц шеи (головная боль мышечного напряжения).
Таким образом формируется порочный круг в развитии заболевания: головная боль вызывает рефлекторный спазм мышц, а спазм мышц усиливает головную боль и еще сильнее сдавливает поврежденный нерв.
Следует учитывать, что остеохондроз, как правило, поражает преимущественно нижний регион шейных позвонков. Поэтому при синдроме затылочного нерва шейный остеохондроз обнаруживают только у одного из троих пациентов. В остальных случаях причиной поражения затылочного нерва становятся нарушения нормального функционирования мелких суставов верхних отделов шейных позвонков, в первую очередь атланта. Такие нарушения могут быть связаны с врожденными особенностями строения шеи или (чаще) с родовой травмой, поэтому при наличии синдрома затылочного нерва необходима консультация остеопата. Надо сказать, что если вы хотите избавиться от головной боли без вреда для организма — то остеопатия — самый надежный способ.
Для того чтобы записаться на первичную консультацию специалиста звоните по телефону:
495 565-35-71,
или воспользуйтесь формой:
Причины и симптомы проявления синдрома позвоночной артерии при шейном остеохондрозе
Синдром позвоночной артерии был впервые описан в начале прошлого века и относится к достаточно распространенным проявлениям шейного остеохондроза (в той или иной степени выраженности подобная головная боль встречается более чем у трети пациентов с остеохондрозом шеи).
Синдром позвоночной артерии связан с раздражением или ущемлением проходящей между отростками шейных позвонков артерии и расположенных рядом с ней нервов. На ранних стадиях боль в голове возникает в результате сильного рефлекторного спазма артериального ствола, в дальнейшем возможно механическое пережатие артерии патологически измененными элементами позвонков.
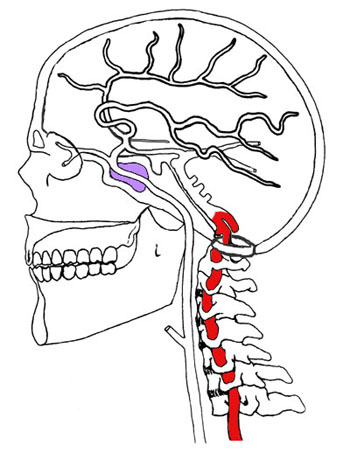
При склонности к атеросклерозу возможно образование в полости патологически изогнутой артерии атеросклеротических бляшек, что еще больше затрудняет кровоток. Поэтому даже время от времени появляющийся синдром позвоночной артерии не следует оставлять без внимания.
Для синдрома позвоночной артерии при шейном остеохондрозе характерны следующие признаки:
·головная боль нередко имеет выраженный «шейный» характер (появляется при резких движениях шеи, или после длительного пребывания в неудобной позе);
·боль чаще возникает утром (длительное пребывание головы в одной позе во время сна);
·боль распространяется в виде волны от затылка к темени, изредка достигая области лба;
·болевой синдром чаще охватывает только одну половину головы (на стороне пораженной артерии), но может распространяться и на всю голову;
·часто боль имеет «сосудистый» пульсирующий характер;
·нередко болевая волна заканчивается в районе глазницы и имеет характер давления на глазные яблоки изнутри;
·причиной боли является недостаточность кровообращения в затылочных отделах головного мозга, а также в структурах мозгового ствола, что может проявляться яркой и разнообразной неврологической симптоматикой:
oвспышки в поле зрения или ощущение потемнения в глазах;
oголовокружение;
oтошнота;
oрвота, не приносящая облегчения;
oзвон в ушах;
oощущение «пульса в голове»;
oполуобморочное состояние;
oнеожиданная потеря сознания.
Описанная выше симптоматика может встречаться при тяжелых поражениях центральной нервной системы, вызванных отличными от остеохондроза факторами, поэтому при появлении такого рода болей необходимо обращаться к специалисту неврологу.
Кроме того, следует учитывать, что нарушение кровообращения головного мозга в бассейне позвоночной артерии могут вызывать некоторые врожденные патологии строения шеи и черепной коробки, перенесенные травмы, объемные процессы и т.п. Поэтому для уточнения диагноза синдрома позвоночной артерии при шейном остеохондрозе необходимо провести дуплексное исследование (УЗИ+УЗДГ) сосудов головы и шеи.
Для того чтобы записаться на первичную консультацию специалиста звоните по телефону:
495 565-35-71,
или воспользуйтесь формой:
Лечение
В клинике ЦЭЛТ применяют современные щадящие методы, которые позволяют не только избавиться от болевых ощущений, но и снять воспалительные процессы, устранить компрессию нервных корешков, а также остановить дальнейшее развитие деструктивных процессов в межпозвоночных хрящах и позвонках.
План консервативного лечения разрабатывается нашими специалистами с учётом индивидуальных особенностей пациента. Как правило, он включает в себя следующее:
- медикаментозное лечение;
- лечебную физкультуру;
- физиотерапию;
- массаж;
- мануальную терапию;
- вытяжение позвоночника.
В случае, если болевой эффект выражен ярко, пациенту могут предложить лечебную блокаду. Эта малоинвазивная процедура позволяет быстро купировать боль за счёт введения лекарственного средства путём инъекции непосредственно в поражённую область. Эффект обезболивания может длиться до одного года, при этом сводятся к минимуму воспалительные процессы, снимаются мышечные спазмы и отёк.
Медики нашей клиники направят все свои усилия на то, чтобы вернуть здоровье вашему позвоночнику!
- Поясничный остеохондроз
- Грудной остеохондроз
Хирургия при остеохондрозе
Операция на позвоночнике при остеохондрозе показана пациентам с запущенной стадией заболевания, при которой не удается добиться ремиссии консервативными методами. Хирургию используют для удаления межпозвонковых грыж и пораженных дисков. Также проводятся операции по расширению диаметра позвоночного канала, удалению дужки позвонка. Их цель — устранить сдавливание нервов и спинного мозга, что позволяет избавиться от неприятных ощущений.
Все манипуляции проводятся под наркозом с использованием рентгенологического и микрохирургического контроля.
При протрузии диска используют метод лазерной дискэктомии. Это малоинвазивная методика, позволяющая испарить пульпозное ядро диска при помощи лазерного луча и тем самым устранить сдавливание.
Ночные ПА
Приступ паники может застать человека в любую минуту, даже ночью. В ночное время, в тишине и в темноте, когда больному не на что отвлечься, он концентрируется на своих мыслях разнообразного характера, в том числе и негативных.
Другая причина – это кошмары. Но не стоит путать сам приступ и ужасающее сновидение. Пароксизма развивается после того, как был увиден кошмарный сон. И ее невозможно забыть, в отличие от сновидения.
Если речь идет о панических атаках засыпания, то они чаще всего возникают в промежутке 00.00–4.00 утра. Приступ также может разбудить свою жертву среди сна.
Ночные ПА заметно подрывают здоровье человека. Он страдает нарушениями сна, как правило, это бессонница или проблемы с засыпанием.
Недостаточный отдых ночью провоцирует головную боль, хроническую усталость днем. Снижается продуктивная деятельность больного. Он становится нервным, раздражительным. Настроение приобретает депрессивный оттенок.
Симптомы ночных атак повторяют типичные проявления состояния и также способствуют развитию фобий. Так, у девушки после смерти отца появились приступы панической атаки. Она отмечала, что ночью ее посещали дыхательные спазмы. Нередко появлялась мысль о том, что может не проснуться. Даже просила знакомых звонить по утрам, проверять, жива ли она.
Если человек во время ночной пароксизмы ощущает оторванность от реальности, не понимает, что с ним происходит, то такое чувство сохраняется и днем. Измотанная нервная система, не успевшая за ночь восстановиться, не воспринимает объективную действительность. Больной не понимает, кто он и что с ним происходит.
Паническая атака пробуждения настигает рано утром. Больной просыпается от внезапного и распирающего чувства тревожности. Постепенно к нему присоединяются и другие симптомы. Естественно, что больше человеку не удается заснуть, и он чувствует себя измотанным и не отдохнувшим.
Лечение народными средствами
У поклонников нетрадиционной медицины и народных средств есть свои рецепты для снятия приступов головокружения. Эффективными в этих случаях считаются: имбирный чай, морковный, свекольный и гранатовый соки. Употребление небольших порций чая из семян петрушки в течении дня, остановит приступ. Чай заваривается из расчета — 1 чайная ложка семян на один стакан кипятка — и настаивается 6-8 часов. Мята, мелисса, липовый цвет — чаи, приготовленные из этих лекарственных растений тоже дают положительный эффект в лечении головокружений.
Приступы головокружения, как таковые, не представляют никакой угрозы для человеческой жизни. Однако в некоторых случаях они могут говорить о серьезных заболеваниях. И поэтому, если вместе с головокружением наблюдаются такие симптомы, как сильная головная боль, потеря чувствительности в конечностях, бессвязная речь, спутанное сознание, следует срочно вызвать скорую помощь.
О чём говорит повышенное давление?
Каждый человек, особенно, если он достиг зрелого возраста, должен знать, о наличии каких заболеваний сигнализирует повышенное давление:
- болезни почек
- ишемическая болезнь сердца
- дисфункция щитовидной железы
- гипертония
- сахарный диабет и т.д.
Невозможно с первого посещения и при беглом осмотре установить причину повышения АД, так как далеко не каждый случай остеохондроза имеет такое осложнение, как синдром позвоночной артерии
Важно как можно раньше выявить тех больных, у которых данный синдром развился, и не допустить неподконтрольных ситуаций, так как они чреваты опасностью возникновения ишемического инсульта (острого нарушения мозгового кровообращения)
Синдром головной боли шея-голова или шейный прострел при остеохондрозе
Синдром шея-голова – самое раннее проявление шейного остеохондроза, причиной которого становится раздражение корешков спинномозговых нервов исходящих из позвоночника в районе шеи.
В отличие от других видов головной боли при остеохондрозе шеи, синдром шея-голова во многом схож с ранними проявлениями дегенерации дисков в других отделах позвоночника, такими, к примеру, как люмбалгия и люмбоишиалгия (боли в спине при остеохондрозе поясничного отдела позвоночника).
Как следует из самого названия синдрома, головная боль сочетается с болью в шее. В зависимости от места поражения шейного отдела позвоночника боль может отдавать не только в голову, но и в соответствующее плечо или в руку.
Распознать происхождение такой боли можно, ориентируясь на факторы, провоцирующие ее начало (длительное пребывание в неудобной позе, резкое движение, нагрузка на позвоночник, ходьба или бег по пресеченной местности).
Кроме того, боль при синдроме шея-голова зависит от движений в шейном отделе позвоночника. Определенная поза головы может ослаблять или усиливать боль. Как правило, цервикокраниалгия сочетается с защитным напряжением мышц, которое может значительно ограничивать движения в шейном отделе позвоночника.
На более поздних стадиях развития остеохондроза происходит не только раздражение, но и ущемление нервных корешков спинномозговых нервов. В таких случаях шейный прострел сочетается с неврологическими проявлениями шейного радикулита (ощущения ползания мурашек по плечу или предплечью вниз до кисти руки, ослабление двигательной мускулатуры рук, зябкость кистей).
Длительное ущемление нервных стволов может привести к необратимым изменениям в нервной ткани и развитию тяжелой инвалидности, поэтому при шейном простреле необходима консультация специалиста травматолога-ортопеда, которые определит стадию развития патологического процесса и назначит адекватное лечение.
Знакомые симптомы?
При схожих симптомах рекомендуется обратиться к специалисту за консультацией и лечением. Первый прием врача в клинике «Восстановительная медицина» проводится бесплатно.
Стадии развития остеохондроза
В развитии шейного остеохондроза принято выделять 4 стадии. Но это довольно условное деление, так как большинство симптомов болезни могут проявляться и в других патологиях. Кроме того, реальная степень деградации тканей шейного отдела позвоночного столба может не соответствовать внешне проявляемым симптомам.
Первая стадия (доклиническая)
На начальной стадии симптомы слабо выражены и их часто приписывают стрессам или другим заболеваниям. Чувствуется неприятная скованность в шее, боль при резких движениях или наклонах. На этой стадии вполне можно избавиться от зарождающегося остеохондроза с помощью лечебной гимнастики или просто больше двигаться, скорректировать питание.
Вторая стадия
Боли усиливаются, становятся постоянными, при резких поворотах или наклонах уже сильные. Появляются сильные головные боли, больной начинает быстро уставать, становится рассеянным, периодически немеют участки лица.
Третья стадия
Образование грыжи дисков часто вызывает головокружение, слабость рук, боль отдает в затылок и руки, постоянно ощущается в плечах.
Четвертая стадия
В конце концов межпозвоночные диски разрушаются, они замещаются соединительной тканью. Нервы защемляются, что приводит к трудностям в движении, острой боли, усилению головокружения, появляется шум в ушах.