Какие прививки нужны взрослым в 2021 году?
Содержание:
- Клещевой энцефалит
- Прививка от ветряной оспы
- Шишка от укола от столбняка
- Причины
- Экстренная профилактика столбняка
- Почему важно прививать школьников
- Симптомы Бешенства:
- Показания к применению
- Возбудитель столбняка
- Прививки от гепатита В
- Лечение столбняка
- Иммунологический контроль при экстренной профилактике столбняка
- Причины столбняка
- Медицинское использование
Клещевой энцефалит
Иммунизация необходима взрослым, работающим или находящимся в зоне обитания энцефалитного клеща. «Энцевир» — так называется вакцина, вводится по следующей схеме:
- первая — в любой день;
- вторая — спустя 30-90 суток;
- третья — через 1 год.
Иногда применяется экстренный порядок:
- первая делается как можно быстрее;
- вторая — через 14 дней;
- третья — спустя 1 год после.
Так вы обезопасите себя от последствий в период активности клещей.
Как происходит оказание услуги

Процедура проводится после консультации врача, она включена в стоимость услуги. После осмотра специалист сделает запись в карточке. Пациент подписывает информированное согласие на иммунизацию себя или ребенка, официальным представителем которого он является. Затем Вас проводят в прививочный кабинет. После вакцинации пацинет должен 20 минут находиться в клинике для наблюдения. Через сутки вас могут осмотреть повторно для того, чтобы убедиться в хорошем самочувствии после вакцинации, это так же входит в стоимость процедуры.
Вакцинация детей проводится с согласия родителей после осмотра врача-педиатра. Доктор разрешит прививку, если нет противопоказаний. Он даст рекомендации, как помочь ребенку перенести процедуру. Детям до 18 лет обязательно присутствие отца или матери на приеме и во время самой процедуры.
Когда делать нельзя:
- недавно перенесенные заболевания;
- симптомы недомогания — повышенная температура тела, кашель, насморк, покраснение горла, боль в животе, понос, сыпь;
- индивидуальная непереносимость.
Если присутствует один из перечисленных признаков, нужно сообщить врачу.
Прививка от ветряной оспы
Цель вакцинации – профилактика ветряной оспы в первую очередь у лиц, отнесенным к группам высокого риска, не болевших ветряной оспой и непривитых ранее.
Вакцина используется также для экстренной профилактики ветряной оспы у лиц, не болевших и непривитых ранее, находящихся в тесном контакте с больными ветряной оспой, необходимо ввести вакцину в течение 72 — 96 часов от момента контакта.
Прививку от ветряной оспы делают с 1 года двукратно, минимальный интервал 1,5 месяца. В настоящее время в РФ вакцинируют препаратом «Варилрикс» (аналог «Окавакс»).
После вакцинации здоровых детей до 3 лет препаратом «Варилрикс» уровень их защищенности сохраняется до 7 лет. Привитые, находящиеся в дальнейшем в контакте с больными, не заболевают ветряной оспой или заболевание протекает в легкой форме.
Вниманию женщин: после вакцинации в течение 3 месяцев следует пользоваться контрацептивами. Кормление грудью является противопоказанием к вакцинации.
Временным противопоказанием для проведения прививки являются острые инфекционные и неинфекционные заболевания, обострение хронических заболеваний.
Побочные проявления:
- боль, покраснение, отек в месте инъекции;
- повышение температуры;
- общее недомогание и другие.
При появлении симптомов следует обратиться к врачу.
Шишка от укола от столбняка
У многих малышей на месте прививки появляется покраснение и, естественно, это беспокоит родителей и их интересует, когда пройдет покраснение на коже после прививки АКДС.
Для чего нужна вакцина АКДС
Коклюш, дифтерию и столбняк относят к очень серьезным заболеваниям. Причем опасны они не столько самой болезнью, а последствиями после нее. Коклюш, например, приводит к воспалению легких или воспалению головного мозга.
Отличает эти болезни от многих других то, что осложнения вызываются не столько микробами, сколько токсинами, которые они вырабатывают. Поэтому в организме нужно создать иммунитет против токсина. Это и призвана сделать вакцина АКДС.
Любая прививка вызывает серьезную перестройку организма, связанную с перестройкой иммунной системы.
Реакции на АКДС
К общим реакциям относят повышение температуры. Врачи рекомендуют в качестве профилактических мер через два-три часа после прививки принять жаропонижающее. Принять лекарство лучше и на следующий день.
К тяжелым реакциям относят сильную боль в месте укола и головную боль, которые сопровождаются сильным плачем ребенка. Осложнения могут проявляться в аллергической реакции организма.
Если родителей беспокоит сильное покраснение на коже в месте укола, то мы рекомендуем обратиться к врачу-педиатру.
Как уменьшить уплотнение после АКДС?
Место укола можно смазать мазью Траксевазин.
Также шишка образуется, если вакцинация проводилась без соблюдения основных асептических правил, то есть, когда в место укола попала грязь. Шишка в этом случае является настоящим воспалением, внутри неё появляется гной, его нужно выпустить, после чего обработать рану.
-советы по теме статьи
О прививке АКДС рассказывает доктор Комаровский:
В каких случаях нельзя делать прививки:
Нужно ли делать прививку АКДС:
Осложнения после АКДС:
Полезная прививка АКДС
Прививка АКДС состоит из трех доз, первая из которых, согласно национальному календарю вакцинации, вводится детям в 3 месяца. Через полтора месяца вводится вторая доза и в 6 месяцев – третья. После этого необходима и ревакцинация, у которой также есть установленный график.
Причины
Столбняк — это острое инфекционное заболевание, вызываемое одним из видов бактерий-палочек клостридий. В основе — действие на организм столбнячного экзотоксина, который начинает вырабатываться, как только палочка попадает в благоприятные для существования условия.
На самом деле, эти бактерии окружают нас повсеместно. Они длительно сохраняются в почве, являются частым безвредным обитателем кишечника многих домашних животных, например собак и морских свинок, но прежде всего сельско-хозяйственного скота. По некоторым исследованиям частота их носительства даже в кишечнике людей может достигать 40%. Круг циркуляции бактерий замкнут — из кишечника в почву, и с загрязненным кормом — обратно в кишечник животных.
Столбнячная палочка (Clostridium tetani). Фото: slide-share.ru
Конечно, чаще заболеваемость столбняком регистрируется в странах с тропическим и субтропическим климатом, а также странах с низким уровнем медицинской помощи (Индия, Африка и т.д.), но и почва северных стран, включая Россию и США, также может быть обсеменена, чему способствует длительное сохранение палочек в вегетативной «спящей» форме.
Входными воротами попадания бактерии в организм являются поврежденные кожные покровы и слизистые оболочки. Повреждение может быть абсолютно любым — ожоги, автомобильные травмы, огнестрельные ранения, гнойные раны вроде гангрены, а могут быть и банальные бытовые травмы, на которые часто не обращают внимания. В реальности это означает, что заразиться можно, пересаживая дома цветы, наступив на даче на ржавый гвоздь или порезавшись при чистке картошки. Более половины случаев инфицирования приходится на травмы и порезы нижних конечностей. К счастью, больной человек не заразен для других людей и не требует изоляции и принятия санитарно-эпидемических мер.
Интересный факт! Примерно в 65% случаев причины заражения — это травмы и порезы нижних конечностей, что послужило причиной названия столбняка «болезнью босых ног».
Собственно само заболевание вызывается даже не бактерией, которая редко «выбирается» из раны, достигая максимум близлежащих лимфоузлов. Причина — выделение палочкой мощнейшего столбнячного экзотоксина, относящегося к группе нейротоксинов, который является одним из самых сильных в природе, уступая по силе и быстроте действия, пожалуй, только другому смертоносному яду — ботулотоксину. Распространяясь по нервным волокнам, токсин вызывает ускорение в работе нейронов и судороги.
Инкубационный период (время от попадания бактерии в рану до развития симптомов) составляет от 5 до 14 дней, редко растягиваясь до 21 дня.
Экстренная профилактика столбняка
Если вы поранились, необходимо обработать повреждение антисептическим раствором. Лучше, если это будет препарат, выделяющий активные формы кислорода, например, перекись водорода. Во время выделения газа из раны удаляются частички земли и других загрязнений. Можно использовать и другие антисептики: «зеленку», раствор йода, бетадин, хлоргексидин, марганцовку (слабо-розовый раствор), этиловый спирт или водку и прочие.
Если под рукой ничего не оказалось, промойте рану под струей чистой воды, чтобы удалить видимые загрязнения. После этого необходимо покрыть повреждение стерильной салфеткой или бинтом и обратиться за медицинской помощью в ближайший травмпункт, поликлинику или больницу к хирургу. Врач обязательно проводит первичную хирургическую обработку раны, то есть очищает её от загрязнений и инородных тел. Если повреждение имеет рваные края, хирург удалит омертвевшие и нежизнеспособные ткани, которые будут мешать заживлению и могут послужить питательной средой для бактерий, в том числе, столбнячной палочки.
Для экстренной профилактики столбняка в травмпункте или другом медицинском учреждении, куда вы обратились за помощью с раной на коже, вам должны бесплатно ввести специальные препараты. Помимо травм с нарушением целостности кожи это необходимо в следующих случаях:
- при обморожениях и ожогах;
- при сквозных повреждениях желудочно-кишечного тракта (при перфорации язвы желудка или кишечника, повреждении инородным телом и др.);
- при внебольничных абортах;
- при родах вне медицинских учреждений;
- при тяжелом и длительном течении карбункулов и других гнойных процессов мягких тканей, при гангрене;
- после укусов животными.
К препаратам для экстренной профилактики столбняка относятся:
- АС-анатоксин — это столбнячный токсин, который способствует выработке иммунитета к столбняку, но не вызывает болезнь. Его вводят подкожно под лопатку людям, у которых прошло более 5 лет после последней прививки от столбняка.
- ИПСЧ — иммуноглобулин противостолбнячный человеческий — это препарат, содержащий готовые антитела для уничтожения попавшего в кровь столбнячного токсина. Вводится внутримышечно независимо от наличия прививки от столбняка.
- ПСС — сыворотка противостолбнячная лошадиная тоже содержит готовые антитела к токсину столбняка. Её вводят внутримышечно при отсутствии ИПСЧ или при наличии противопоказаний к другим препаратам, независимо от наличия прививки от столбняка.
В месте укола может наблюдаться кратковременный дискомфорт. Прочие побочные эффекты встречаются редко. Они могут включать в себя следующие:
- боль в груди;
- ощущение нехватки воздуха;
- головокружение;
- отек лица;
- язвы в полости рта;
- дрожь;
- боли в суставах.
Почему важно прививать школьников
Детей подросткового возраста, от 13 до 15 лет, относятся к группе риска по ряду факторов:
- По показателям статистики, в 2014 году, половая жизнь детей начинается с 14–15 лет.
- Подростки 14 лет попадают в группу риска по наркотической зависимости.
- Действие многих прививок, поставленных в раннем возрасте, заканчивается в 13–15 лет и необходима ревакцинация.
К важным прививкам, включенным в календарь у детей подросткового возраста относятся: гепатит В, туберкулез, краснуха и эпидемический паротит. Из необязательных выделяются сезонные от гриппа и энцефалита. Ежедневно от туберкулезной палочки умирает более 10 000 человек. Заражаются ежегодно более 15 миллионов, смертельным исходом оканчивается 1/5 случаев. Защитить подростка можно прививкой БЦЖ. Первый раз инъекцию ставят в роддоме, в подросткового возрасте осуществляют ревакцинацию.
Свинка или эпидемический паротит распространяется воздушно-капельным путем. Известны случаи, когда в школах закрывали целые классы на карантин. Эпидемический паротит страшен для мальчиков подростков, так как последствия грозят бесплодием.
Краснуха опасна для девочек. Если беременная заразится краснухой, то это приведет к внутриутробной смерти или рождению детей с отклонениями. Позаботится о вакцинации нужно в 14 лет, заранее сформировать стойкий иммунитет.
Оба пола подростков необходимо защитить от гриппа. Вирус мутирует каждый раз, и даже если ребенок привить от другой формы гриппа, заболевание пройдет легче и не перейдет в пневмонию. А отзывы о последствиях, с высокой температурой и заражением ребенка, не имеют основания. Прививается подростку мертвая форма вируса, поэтому вызвать заболевания она не может. Температура вечером после прививки быстро проходит. Остальные реакции вызывает не прививка, а вирус, попавший в организм подростка, до вакцинации.
Прививки от многих заболеваний делают подросткам комплексно. Какие-то несовместимы и требуют особой подготовки организма. Существует мнение, что нельзя прививать ослабленный детей с низким иммунитетом. Это не так. Таких подростков рекомендуется прививать в первую очередь.
Симптомы Бешенства:
Инкубационный период продолжается в среднем от 1 до 3 мес (возможны колебания от 12 дней до 1 года и более). На продолжительность инкубационного периода оказывает влияние локализация укуса. Наиболее короткая инкубация наблюдается при укусе лица, головы, затем верхних конечностей и наиболее длинная — при укусе в нижние конечности.
Выделяют 3 стадии болезни: I — начальную (депрессии), II — возбуждения, III — параличей.
I стадия бешенства. Заболевание начинается с появления неприятных ощущений в области укуса (жжение, тянущие боли с иррадиацией к центру, зуд, гиперестезия кожи), хотя рана уже может полностью зарубцеваться. Иногда вновь появляются местные воспалительные явления, рубец становится красным и припухает. При укусах в лицо наблюдаются обонятельные и зрительные галлюцинации. Температура тела становится субфебрильной — чаще 37,2-37,3°С. Одновременно возникают первые симптомы нарушения психики: необъяснимый страх, тоска, тревога, депрессия, реже — повышенная раздражительность. Больной замкнут, апатичен, отказывается от еды, плохо спит, сон у него сопровождается устрашающими сновидениями. Начальная стадия длится 1-3 дня. Затем присоединяются апатия и депрессия сменяются беспокойством, учащаются пульс и дыхание, возникает чувство стеснения в груди.
II стадия бешенства — возбуждения характеризуется повышенной рефлекторной возбудимостью и резкой симпатикотонией. Наиболее ярким клиническим симптомом бешенства является водобоязнь (гидрофобия): при попытках пить возникают болезненные спастические сокращения глотательных мышц и вспомогательной дыхательной мускулатуры. Эти явления нарастают в своей интенсивности так, что одно напоминание о воде или звук льющейся жидкости вызывает спазмы мышц глотки и гортани. Дыхание становится шумным в виде коротких судорожных вдохов.
В это время резко обостряются реакции на любые раздражители. Приступ судорог может быть спровоцирован дуновением в лицо струи воздуха (аэрофобия), ярким светом (фотофобия) или громким звуком (акустикофобия). Зрачки больного сильно расширены, возникает экзофтальм, взгляд устремляется в одну точку. Пульс резко ускорен, появляется обильное мучительное слюнотечение (сиалорея), потоотделение. На высоте приступа возникает бурное психомоторное возбуждение (приступы буйства, бешенства) с яростными и агрессивными действиями. Больные могут ударить, укусить окружающих, плюются, рвут на себе одежду. Сознание помрачается, развиваются слуховые и зрительные галлюцинации устрашающего характера. Возможна остановка сердца и дыхания. В межприступный промежуток сознание обычно проясняется, больные могут правильно оценивать обстановку и разумно отвечать на вопросы. Через 2-3 дня возбуждение, если не наступила смерть на высоте одного из приступов, сменяется параличами мышц конечностей, языка, лица.
Период параличей бешенства связан с выпадением деятельности коры большого мозга и подкорковых образований, отличается выраженным снижением двигательной и чувствительной функций. Судороги и приступы гидрофобии прекращаются. Окружающие часто ошибочно принимают это состояние за улучшение состояния больного, но в действительности это признак близкой смерти. Температура тела повышается до 40-42°С, нарастает тахикардия, гипотония. Смерть наступает через 12-20 ч от паралича сердца или дыхательного центра. Общая продолжительность болезни 5-8 дней, редко несколько больше.
Иногда заболевание без предвестников сразу начинается со стадии возбуждения или появления параличей. У детей бешенство характеризуется более коротким инкубационным периодом. Приступы гидрофобии и резкого возбуждения могут отсутствовать. Заболевание проявляется депрессией, сонливостью, развитием параличей и коллапса. Смерть может наступить через сутки после начала болезни. В качестве вариантов течения выделяют бульбарные, паралитические (типа Ландри), менингоэнцефалитические и мозжечковые формы болезни.
Показания к применению
Вакцинация АДС-М проводится в следующих случаях:
- Плановая ревакцинация против дифтерии и столбняка пациентов старше 16 лет с последующей плановой ревакцинацией АДС-М с минимальным интервалом 10 лет от предыдущей прививки АДС-М. Интервал дальнейших вакцинаций зависит от эпидемической обстановки и коллективного уровня иммунизации общества.
- Плановая иммунизация против дифтерии и столбняка детей в возрасте от 7 лет, которые не получили прививки по возрасту, и взрослых, которые ранее не были привиты или не имеют данных о вакцинации. В этом случае необходимо проводить прививки АДС-М троекратно. Дальнейшая ревакцинация детей 15-18 лет осуществляется с минимальным интервалом в 3 года после последней из трех прививок.
- Для профилактики дифтерии у контактных лиц в возрасте от 7 лет в очагах инфекции: непривитые пациенты должны получить первичный комплекс вакцинации АДС-М (вакцинация и первая ревакцинация), а пациенты, подлежащих ревакцинации АДС-М в текущем году, должны получить очередную дозу вакцины. Для вакцинации в очагах дифтерии контактных лиц, иммунизированных в соответствии с Календарем, если после последней прививки против дифтерии прошло не менее года, применять дополнительную дозу АД или АД-М-анатоксина в зависимости от возраста.
- Для экстренной иммунопрофилактики столбняка, если необходима плановая ревакцинация против дифтерии препаратом АДС-М.
Противопоказания
Абсолютными противопоказаниями являются:
- анафилактический шок или токсическая эритема при предыдущем вакцинировании, аллергическая реакция на компоненты анатоксина;
- аллергические заболевания системного характера (экзема, бронхиальная астма, рецидивирующий ангионевротический отек);
- прогрессирующие органические заболевания нервной системы, эпилепсия, эпилептический синдром с судорогами чаще 2 раза в месяц;
- врожденный иммунодефицит и иммунодефицитные состояния, вызванные тяжелыми длительными заболеваниями (туберкулез, менингит, вирусные гепатиты);
- злокачественные заболевания крови.
Относительные противопоказания означают, что применение вакцины рекомендуется отложить на определенное время:
- острые инфекционные заболевания — не ранее 2-4 недель после выздоровления;
- обострение хронических заболеваний — по достижении полной или частичной ремиссии;
- беременность — как минимум до родов.
Пациентам с пониженным содержанием тромбоцитов в крови (тромбоцитопения) или нарушением свертывания крови обычно проводят подкожное введение препарата.
Важно! Препарат нельзя вводить внутривенно или внутрикожно. При применении препарата все возможные побочные реакции отмечены редко ( менее 0,01%)
Могут наблюдаться:
При применении препарата все возможные побочные реакции отмечены редко ( менее 0,01%). Могут наблюдаться:
- повышение температуры до 39°С;
- аллергические реакции;
- головные боли;
- нарушение сна;
- понижение давления;
- нарушения пищеварения.
О всех возникших побочных проявлениях вакцинации необходимо сообщать врачу.
Возбудитель столбняка
Бактерии, вызывающие столбняк, называются Clostridium tetani, и обычно находятся в почве, пыли и фекалиях животных. При попадании в глубокие раны, эти бактерии вырабатывают мощный нейротоксин — тетаноспазмин, который нарушает работу двигательных нейронов — то есть нервов, контролирующих мышцы. Действие токсина приводит к напряжению мышц и судорогам — основным признакам столбняка.
Факторы риска заболевания столбняком
Помимо попадания в организм человека возбудителя столбняка, для развития болезни необходим еще ряд факторов:
- Отсутствие иммунизации от столбняка или неполноценная иммунизация (чаще всего — отсутствие бустерных доз более 10 лет)
- Проникающие (полостные) раны, инфицированные спорами столбняка
- Наличие других патогенных бактерий в инфицированной ране
- Некротизированные ткани
- Инородное тело в ране (например, гвоздь или осколок стекла)
- Отек вокруг раны
Чаще всего столбняком заражаются после следующих видов травм:
- Колотые раны, в том числе от осколков стекла, пирсинга на теле, при нанесении татуировок, при инъекции наркотиков
- Огнестрельные ранения
- Открытые переломы
- Травмы с разможжением тканей
- Ожоги
- Хирургические раны
- Употребление инъекционных наркотиков
- Ушные инфекции
- Укусы животных
- Язвы на ногах, зараженные вторичной инфекцией
- Заражение пупочной культи новорожденного, родившегося от невакцинированной матери.
Прививки от гепатита В
Прививка от гепатита В может быть как моновалентной (только от гепатита В), так и входить в препараты комплексные («Инфантрикс гекса»). Прививка делается троекратно, начиная с роддома.
При вакцинации в раннем возрасте защита от гепатита В сохраняется в течение 18 лет.
У взрослых вакцинация проводится каждые 5 — 7 лет всегда троекратно, что обусловлено особенностью иммунной защиты у взрослых.
Прививки от гепатита В (моновакцины и комплексные), как правило, хорошо переносятся пациентами.
Прививку от гепатита А (болезни Боткина) делают с 1-го года двукратно с интервалом 6 месяцев по эпидемическим показаниям.
Лечение столбняка
При появлении первых признаков столбняка необходимо как можно скорее обратиться за медицинской помощью. Без лечения высока вероятность развития осложнений и смерти. Всем людям с подозрением на столбняк рекомендуется срочная госпитализация в больницу, обычно в отделение реанимации, так как в любой момент у них могут развиться угрожающие жизни осложнения, требующие постоянного медицинского контроля и помощи.
Повышение мышечной активности при столбняке означает, что человеку требуется больше калорий, зачастую до 3500–4000 ккал в день, а также не менее 150 г белка. При затруднении или невозможности глотания человека кормят жидкой пищей с помощью трубки, введенной в желудок через пищевод, а также используют парентеральное питание — внутривенное введение специальных питательных смесей. Для облегчения дыхания может использоваться аппарат искусственной вентиляции легких (ИВЛ).
Лекарственное лечение столбняка
Противостолбнячная лошадиная сыворотка или человеческий противостолбнячный иммуноглобулин вводятся всем заболевшим столбняком. Эти препараты способны обезвредить токсин, который находится в крови. К сожалению, на ту часть яда, которая уже проникла в нервную систему, эти средства не действуют. Однако этот вид лечения позволяет предотвратить дальнейшее поражение спинного и головного мозга. Лекарства вводятся внутримышечно в виде инъекций.
Миорелаксанты назначаются при среднетяжелых и тяжелых формах столбняка. Эти препараты блокируют проведение нервного импульса от мозга к мышцам. Из-за этого происходит расслабление мышц, а при воздействии сильных миорелаксантов полностью утрачивается способность шевелиться. В последнем случае больного обязательно переводят на искусственную вентиляцию легких (ИВЛ), так как самостоятельное дыхание может быть затруднено из-за паралича.
Успокоительные препараты (психотропные средства) тоже используются в комбинированной терапии столбняка. Лекарства из этой группы не только снимают психическое возбуждение, но и способствуют расслаблению мышц, снижают чувствительность к раздражителям, поэтому уменьшают вероятность судорог.
Иммунологический контроль при экстренной профилактике столбняка
При отсутствии достоверных сведений о прививках состояние противостолбнячного иммунитета оценивается непосредственно в момент обращения больного по поводу травмы. Схема выбора экстренной профилактики основывается на результатах определения уровня специфического антитоксина в сыворотке крови пациента с травмой либо – на косвенных критериях факта проведения прививки против столбняка (возраст, пол, отсутствие противопоказаний, служба в армии и пр.)
Достаточный для исследования объем крови 0,2 мл – может быть получен из раны или одновременно со взятием крови из пальца для проведения любого клинического анализа. Забор крови осуществляется в капилляр или пробирку, которую оставляют при комнатной температуре или в бытовом холодильнике на 15-20 минут, после чего надосадочную над эритроцитами жидкость (сыворотку) используют для проведения серологических исследований.
При взятии крови из вены используют стандартный способ отделения сыворотки крови. Определение столбнячного антитоксина в сыворотке крови больного осуществляется в РПГА в соответствии с инструкциями по применению диагностикумов. Минимальный титр столбнячного антитоксина, свидетельствующий о проведенной иммунизации, равен 1:20.
Причины столбняка
Возбудитель столбняка бактерия — Клостридиум тетани или столбнячная палочка. Её споры могут долгое время сохраняться вне организма. Они широко распространены в окружающей среде — часто содержатся в фекалиях, например, испражнениях коров и лошадей, а также в зараженной почве.
Попав в организм, споры прорастают. Из них появляются бактерии, которые начинают быстро размножаться и выделять тетаноспазмин — нейротоксический яд. Это токсин, который медленно распространяется по нервам, пока не достигнет спинного мозга или ствола головного мозга, где блокирует нейроны, управляющие мышцами, вызывая их гипертонус. Это приводит к мышечным спазмам и тугоподвижности мышц, характерным для столбняка.
Входными воротами для столбнячной палочки обычно являются глубокие порезы или колотые раны. Даже точечные проколы кожи, например, о шип розы, могут способствовать заражению. Наилучшие условия для жизни и размножения столбнячной палочки — нехватка или отсутствие кислорода, поэтому для развития заболевания споры должны попасть в глубокую и узкую рану. В открытых ссадинах и царапинах инфекция обычно не развивается. Однако для профилактики столбняка все порезы и раны нужно тщательно обрабатывать.
Помимо заражения через порезы и колотые раны, столбнячная палочка может проникнуть в организм следующим путем:
- через рваные раны, например, после сильного удара при падении или ДТП;
- при обширных ожогах или обморожениях;
- при укусе животного;
- во время пирсинга и татуировку (при использовании нестерильного оборудования);
- при травме глаза острым предметом;
- при пулевых ранениях;
- при проведении хирургических вмешательств в нестерильных условиях, например, во время криминальных абортов.
Наиболее вероятно развитие столбняка у непривитых людей или у тех, кто не прошел полный курс вакцинации. Кроме того, риск заболевания повышает употребление внутривенных наркотиков, например, героина или метамфетамина. Наркоторговцы зачастую смешивают эти наркотики с химическим веществом под названием хинин, который может быть заражен столбнячной палочкой.
Медицинское использование
Эффективность
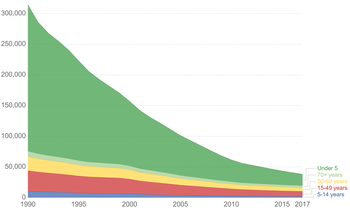
Снижение смертности от столбняка по возрастным группам в период с 1990 по 2017 год
После вакцинации 95% людей защищены от дифтерии, 80–85% — от коклюша и 100% — от столбняка. Смертность новорожденных от столбняка во всем мире снизилась с 787 000 в 1988 г. до 58 000 в 2010 г. и 34 000 смертей в 2015 г. (на 96% меньше, чем в 1988 г.).
В 1940-х годах, до вакцинации, в Соединенных Штатах ежегодно регистрировалось около 550 случаев столбняка, а в 2000-х годах этот показатель снизился примерно до 30 случаев в год. Почти все случаи относятся к числу тех, кто никогда не получал вакцину, или среди взрослых, которые не получали последние 10-летние ревакцинации.
Беременность
В рекомендациях по пренатальному уходу в США указано, что женщины должны получать дозу вакцины Tdap во время каждой беременности, предпочтительно между 27 и 36 неделями, чтобы обеспечить передачу антител плоду. Всем послеродовым женщинам, которые ранее не получали вакцину Tdap, рекомендуется сделать ее до выписки после родов. Беременным женщинам, которые никогда не получали вакцину против столбняка (т.е. ни АКДС, ни АКДС, ни АКДС в детстве, или ДТ или ТТ, как взрослые), рекомендуется сделать серию из трех прививок Td, начиная с беременности, чтобы гарантировать защиту от материнской вакцины. и неонатальный столбняк . В таких случаях рекомендуется заменить одну дозу Td на Tdap, предпочтительно между 27 и 36 неделями беременности, а затем серию дополнить Td.
Конкретные типы
Первую вакцину делают в младенчестве. Ребенку вводят вакцину DTaP , которая представляет собой три неактивных токсина за одну инъекцию. DTaP защищает от дифтерии , коклюша и столбняка. Эта вакцина более безопасна, чем ранее применявшаяся АКДС. Другой вариант — это вакцина DT, которая представляет собой комбинацию вакцин против дифтерии и столбняка. Это делается в качестве альтернативы младенцам, у которых есть конфликты с вакциной DTaP. Четырехвалентные, пятивалентные и шестивалентные составы содержат DTaP с одной или несколькими дополнительными вакцинами: инактивированной вакциной против полиомиелита (IPV), конъюгатом Haemophilus influenzae типа b , гепатитом B , доступность которых варьируется в разных странах.
Каждые десять лет можно использовать бустер Td или Tdap, хотя Tdap дороже.
График
Поскольку DTaP и DT вводят детям младше года, рекомендуемым местом для инъекции является переднебоковая мышца бедра. Однако при необходимости эти вакцины можно вводить в дельтовидную мышцу .
Всемирная организация здравоохранения (ВОЗ) рекомендует шесть доз в детском возрасте , начиная с шести недель. В раннем детстве необходимо дать четыре дозы АКДС. Первая доза должна быть в возрасте около двух месяцев, вторая — в четыре месяца, третья — в шесть, а четвертая — в возрасте от пятнадцати до восемнадцати месяцев. Пятую дозу рекомендуется вводить детям от четырех до шести лет.
Td и Tdap предназначены для детей старшего возраста, подростков и взрослых и могут вводиться в дельтовидную мышцу. Это бустеры, которые рекомендуются каждые десять лет. Безопасно иметь более короткие интервалы между однократным приемом Tdap и дозой бустера Td.
Дополнительные дозы
Бустерные инъекции важны, потому что выработка лимфоцитов (антител) не имеет постоянной высокой скорости активности. Это связано с тем, что после введения вакцины, когда продукция лимфоцитов высока, активность лейкоцитов начнет снижаться. Снижение активности Т-хелперов означает, что должен быть бустер, чтобы поддерживать активность лейкоцитов.
Td и Tdap — это бустерные прививки, которые делаются каждые десять лет для поддержания иммунитета у взрослых от девятнадцати до шестидесяти пяти лет.
Tdap вводится в виде одноразовой дозы, предназначенной только для первого приема, которая включает вакцинацию против столбняка, дифтерии и бесклеточного коклюша. Это не должно применяться к тем, кто моложе одиннадцати или старше шестидесяти пяти лет.
Td — это бустерная прививка, которую назначают людям старше семи лет и включает столбнячный и дифтерийный токсоиды . Однако в Td меньше дифтерийного анатоксина, поэтому буква «d» — строчная, а буква «T» — заглавная.
В 2020 году Консультативный комитет по практике иммунизации Центров по контролю и профилактике заболеваний США (CDC) рекомендовал использовать вакцину против столбняка и дифтерийного анатоксина (Td) или вакцину Tdap для десятилетней бустерной вакцины Td, профилактики столбняка во время обработки ран, и для дополнительных требуемых доз в графике наверстывающей иммунизации, если человек получил хотя бы одну дозу Tdap.