Молочница (кандидоз) у мужчин и женщин
Содержание:
- Лечение кандидоза кожи в домашних условиях
- Классификация кандидоза и симптомы
- С какими заболеваниями может быть связано
- К каким докторам обращаться, если у Вас кандидоз кожи
- Классификация кандидоза кожи
- Лечение кандидоза кожи во время беременности
- Симптомы кандидоза кожи и ногтей
- Общее описание
- Диагностические методы
- Лечение других заболеваний на букву — к
- Лечение кандидоза кожи
- Как проявляется кандидоз
- Как блефарит влияет на функции век?
- Профилактика грибкового блефарита
- Лечение кандидоза кожи в домашних условиях
- Классификация препаратов от боли в коленях
- Как диагностируют грибковый блефарит?
- Грибковый блефарит — характерные симптомы
- Лечение грибкового блефарита
- Основные клинические формы блефарита
- Наиболее распространенные причины заболевания
- Молочница (кандидоз): диагностика и симптомы
- Кандидоз: профилактика заболевания
Лечение кандидоза кожи в домашних условиях
Лечение кандидоза кожи обычно проводится в домашних условиях. Госпитализации подвергаются пациенты с генерализированным или системным кандидозом, с поражением на фоне тяжелых системных нарушений.
Лечение должно подчинять результатам профессиональной диагностики, проводитсья препаратами, назначенными врачом в конкретных дозах в течение доктором определенного промежутка времени.
Когда заболевание удалось преодолеть, рекомендуется придерживаться элементарных профилактических мер:
- содержать складки кожи в чистом и сухом состоянии,
- если это несколько сложно, рекомендуется ежедневно обрабатывать проблемные участки кремом с бензоил-пероксидом, присыпкой с миконазолом.
Рацион питания должен ограничивать потребление углеводов, картофеля, хлеба, сладостей, молочных продуктов и, наоборот, содержать большее количество витаминов, в частности группы В.
Классификация кандидоза и симптомы
Заболевание классифицируется по локализации процесса и для каждой разновидности свойственны специфические симптомы:
- Урогенитальный кандидоз — проявляется покраснением кожи, высыпаниями и отёками. Также может сопровождаться зудом и жжением в области половых органов, выделениями, имеющими неприятный запах.
- Кандидоз гладкой кожи — наиболее редкая форма, поражает кожу лица. Проявляется папулами, пузырьками и эрозиями, зачастую сопровождающееся сильным отёком.
- Кандидоз крупных складок — проявляется красными пятнами в паховой и бедренной областях, а также в складках между ягодицами и под грудью.
- Кандидоз полости рта — заболевание поражает слизистые. Налёт появляется на языке и внутренней стороне щёк, также возникает покраснение этих зон, в том числе и дёсен.
- Кандидоз детский — зачастую проявляется у младенцев, появляется сыпь на ягодицах, в промежности и на внутренней части бедра.
- Кандидоз ногтей — возникает прямо на поверхности ногтевых пластин, образуются коричневые или жёлтые пятна, ногти начинают слоиться и шелушиться, а затем и вовсе крошатся.
Имеется определённая классификация кандидоза, выявить и определить тип болезни может только специалист.
С какими заболеваниями может быть связано
Кандидозные поражения кожи и слизистых оболочек с большей вероятностью развиваются у лиц с нарушенным обменом веществ (сахарный диабет) или иммунодефицитными состояниями (ВИЧ), сильным упадком иммунитета.
Редкими случаями кандидозного поражения кожи становятся:
- фолликулит бороды,
- подкожные абсцессы у детей,
- гидраденит,
- папуло-некротические, вегетирующие, язвенно-вегетирующие, папилломатозные, гиперкератотические поражения,
- омфалит у детей,
- дерматит вокруг грудных сосков у женщин,
- кандидозный дерматит ладоней и подошв,
- очаговые поражения волосистой части головы с выпадением волос и творожистыми наслоениями.
При длительном течении кандидозной паронихии возможно развитие микотической экземы.
В запущенных не леченых случаях кандидозного дерматита возникает риск развития эритродермии.
К каким докторам обращаться, если у Вас кандидоз кожи
- Дерматолог
- Инфекционист
Диагностика кандидоза кожи начинается с осмотра очагов поражения, откуда берутся соскобы на предмет обнаружения дрожжевых грибков. Диагноз подтверждают выявлением дрожжевых грибков при микроскопии чешуек, материала соскоба. Диагноз хейлита или стоматита подтверждают выявлением дрожжевых грибков в материале соскоба со слизистой оболочки рта.
Микроскопия при кандидозе позволяет окрасить биоматериал соскобов по Грамму, обработать их 10-30% гидроксидом калия, в результате видны нити псевдомицелия и почкующиеся клетки.
Посев на среды для грибов позволяет дифференцировать возбудителя и исключить бактериальную суперинфекцию.
Кандидозное поражение кожи и слизистых важно отличить от тех же заболеваний иной инфекционной природы:
- необходима дифференциальная диагностика кандидозного дерматита и кандидоза крупных складок с дерматофитией;
- дифференциальная диагностика кандидозной паронихии проводится с пиококковой паронихией;
- необходимо дифференцировать кандидозные заеды от стрептококковых: последним свойственны фликтены, образование желто-медовых корочек, наличие элементов импетиго на коже, дрожжевые грибки при лабораторном исследовании отсутствуют;
- дифференциальная диагностика кандидозного хейлита целесообразна с поражением губ у больных дискоидной красной волчанкой, красным плоским лишаем, хейлитом другого происхождения;
- дифференциальная диагностика кандидозного стоматита проводится с красным плоским лишаем слизистых оболочек рта и лейкоплакией;
- дифференциальная диагностика кандидозного анита проводится с болезнью Крона, геморроем, сифилитическими широкими кондиломами;
- дифференциальный диагноз кандидозных онихий устанавливается с поражением ногтей дерматофитами, псориазом, ониходистрофиями.
При системном кандидозе в рамках лабораторного обследования удается обнаружить в моче патологический осадок, в котором при цитологическом исследовании обнаруживают дрожжевые грибки. Этот метод простой, быстрый, недорогой и позволяет прижизненно диагностировать болезнь. Из крови возбудителя удается высеять только в 25% случаев. В последние годы для подтверждения диагноза используют метод газовой хроматографии сыворотки крови, который выявляет арабинитол — метаболит возбудителя. При гистологическом исследовании элементов сыпи в дерме обнаруживают множественные микроабсцессы с полиморфно-ядерными лейкоцитами, мононуклеарами и дрожжевыми грибками; на предмет наличия возбудителя наблюдают также периваскулярные инфильтраты.
Классификация кандидоза кожи
На сегодняшний день специалисты выделяют несколько разновидностей кандидоза кожи. Классификация этого заболевания довольно обширна, но чаще всего врачи придерживаются следующего разделения видов кандидоза:
- кандидоз крупных кожных складок (кандидозное интертриго). Он наблюдается в паховых, подмышечных межъягодичных складках, а также под молочными железами. Другое его название — «опрелость дрожжевая»;
- кандидоз кожи повязочный. Развитие этого вида заболевания наблюдается у лежачих больных. Кандидоз возникает под гипсовыми накладками и повязками, а также на спине. Благоприятной средой оказывается естественная влажность вследствие потоотделения;
- кандидоз кожи в зоне половых органов (сюда относятся вульвит, баланопостит, баланит);
- кандидоз кожи пеленочный. Эта разновидность заболевания встречается у грудных младенцев в зоне промежности. Различают первичный и вторичный кандидоз пеленочный;
- фолликулит кандидозный. Некоторыми своими проявлениями имеет сходство с повязочным кандидозом. Может возникать в подмышечных впадинах, а также на голове под волосами. У мужчин развивается на лице, на участках в области усов и бороды;
- кандидоз межпальцевой. В этом случае наблюдается поражение на кистях рук и стопах в промежутках между пальцами;
- влажностный кандидоз. Может возникать на любых участках кожи, если они являются закрытыми и влажными. Это условие способствует развитию заболевания;
- кандидоз губ и заеда кандидозная. Данные разновидности кандидоза могут развиваться в области рта: на губной кайме и в уголках рта.
Для того чтобы назначить лечение кандидоза кожи, врач должен классифицировать конкретный случай заболевания и определить, где именно локализуется поражение кожных покровов.
Лечение кандидоза кожи во время беременности
Кандидоз в период беременности — явление достаточно распространенное, поскольку иммунитет женщины слабнет, происходит гормональная перестройка и тем самым увеличивается риск разрастания патогенной микрофлоры. Однако кандидоз в период беременности обычно развивается в области гениталий и половых органов, что требует внимания гинеколога и компетентного лечения. Так называемая молочница должна быть излечена до родов, поскольку в их процессе возможно инфицирование новорожденного.
Любая противогрибковая терапия для беременной женщины подбирается исключительно компетентным медиком. Лечение обычно проводится во втором и третьем триместре, предпочтение отдается наиболее безопасным препаратам — пимафуцин, клотримазол. Контрольный гинекологический мазок проводится через две недели с окончания лечения.
Симптомы кандидоза кожи и ногтей
Характерно постепенное развитие заболевания с появления покраснения и отечности кожи в месте поражения (80%). На измененной коже возникают пузырьки с жидкостью, после вскрытия которых образуются гладкие блестящие поверхности ярко-красного цвета (60%). В области пораженных участков отмечаются боль, жжение, кожный зуд (70%). Пораженные участки ногтей мутнеют, приобретают серо-бурый цвет, расслаиваются (70%). Возможно длительное течение заболевания (несколько недель, месяцев).
При физикальном осмотре кожи выявляют эритему в местах поражения; отеки и формирование очагов с пустулами, заполненных серозной жидкостью; участки эрозий с гладкой блестящей поверхностью малинового цвета с синюшным оттенком. Границы очага поражения четкие с бордюром белесоватого мацерированного эпидермиса. По периферии очагов — мелкие пустулы.
При осмотре ногтей обнаруживают деформацию бокового края ногтевой пластины; застойно-красный цвет и болезненный отек ногтевого валика; исчезновение ногтевой кожицы; шелушение по краю пораженного ногтевого валика. При надавливании на пораженный валик появляется гной. Ноготь мутный с буровато-серым оттенком. Появляются коричневые поперечные бороздки на пораженном ногте. Происходит истончение и расслоение ногтя.
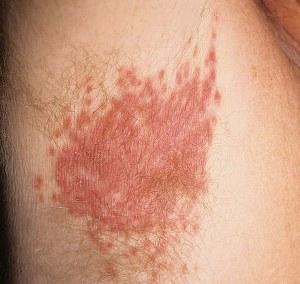
Общее описание
Кандидоз кожи и ногтей — это поражение кожи и ногтей, вызванное дрожжеподобными грибками рода Candida.
Чаще страдают женщины.
Локализация: естественные складки кожи (межпальцевые складки, подмышечные впадины, область под молочными железами), ногтевые валики и ногтевые пластинки.
Предрасполагающие факторы:
- Повышенная влажность, высокая температура воздуха.
- Травмы кожи.
- Ожирение.
- Эндокринные заболевания.
- Очаги хронической инфекции в организме.
- Длительный прием препаратов (антибиотики, цитостатики, кортикостероиды).
- Иммунодефицитные состояния, гиповитаминоз.
- Склонность к повышенному потоотделению.
- Частый контакт рук с водой.
Диагностические методы
Известно, что существует более 70 видов дрожжеподобных грибков рода Кандида
Многие их них способны привести к болезненным симптомам, поэтому предварительное обследование крайне важно для определения верного и действенного лечения.. Для определения возбудителя инфекционного заболевания обязательно проводится ряд лабораторных исследований
Диагностика кандидоза включает следующие методы:
Для определения возбудителя инфекционного заболевания обязательно проводится ряд лабораторных исследований. Диагностика кандидоза включает следующие методы:
- изучение биологического материала (кожи, слизи, налета). Для этого назначается кожный соскоб, мазки, а также берутся для изучения чешуйки, корки или налет со слизистых оболочек;
- гемотест на определения уровня глобулинов. Если их количество превышает норму, то значит, велика вероятность наличия инфекции;
- общие анализы: кал, моча, кровь. Необходимы при подозрении на системную форму кандидоза.
При поражении ЖКТ грибковыми микроорганизмами проводят эндоскопическое исследование. Часто оно назначается для забора материала для последующего детального лабораторного изучения. Также врач может назначить колоноскопию, бронхоскопию или рентген.
Лечение других заболеваний на букву — к
| Лечение кампилобактериоза |
| Лечение кашля |
| Лечение кисты легких |
| Лечение кисты печени |
| Лечение кисты поджелудочной железы |
| Лечение кисты селезенки |
| Лечение кисты яичника |
| Лечение кластерной головной боли |
| Лечение клещевого энцефалита |
| Лечение климакса |
| Лечение колита |
| Лечение кольпита |
| Лечение контагиозного моллюска |
| Лечение контрактуры Дюпюитрена |
| Лечение конъюнктивита |
| Лечение кори |
| Лечение костно-суставного туберкулеза |
| Лечение крапивницы |
| Лечение красного плоского лишая |
| Лечение краснухи |
| Лечение крипторхизма |
| Лечение ку-лихорадки |
Информация предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
Лечение кандидоза кожи
Лечебный курс, необходимый для исцеления от кандидоза кожи, подразумевает прием противогрибковых препаратов: антибиотиков, азолов, медикаментов, направленных на подавление и локализацию очагов поражения.
Если случай кандидоза не является тяжелым, врач назначает местное лечение с применением противогрибковых гелей и мазей. Если зоны поражения грибком являются обширными, то потребуется прием препаратов внутрь. Сроки лечения находятся в прямой зависимости от того, насколько сложно протекает процесс заболевания и насколько эффективны используемые процедуры. Если препараты применяются в неоправданно маленьких дозах, или курс лечения является кратковременным, человек попадает в группу риска рецидивных больных.
Поскольку кандидоз кожи часто связан со снижением иммунитета, то параллельно с лечением самого заболевания проводятся мероприятия, направленные на укрепление организма в целом. Сопутствующие заболевания должны также подвергаться незамедлительному лечению, в противном случае эффект от противогрибковых препаратов будет минимизирован.
Как проявляется кандидоз
Проявления этого инфекционного заболевания разнообразны. Они зависят места возникновения и от того, какой орган был атакован дрожжеподобными грибками рода Сandida. Рассмотрим основные виды болезни и ее симптомы.
Поверхностный кандидоз
Развивается на поверхности кожи и ее придатков (волосы, ногти), а также поражает слизистые оболочки губ, ротовой полости, половых органов и анальную область.
Кандидоз ротовой полости и гортани
Чаще всего жалобы заключаются в том, что человека беспокоит жжение, сухость или дискомфорт во рту. Боль становится сильнее во время приема пищи. Слизистая оболочка полости рта становится отечной, появляются небольшие высыпания белого цвета. Может образоваться беловатая пленка или сильный серый налет.
Поражения кожи, ногтей и волос
При кожном кандидозе – симптомы на начальной стадии проявляются в виде слегка заметной белой полоски в складках кожи. Затем присоединяется зуд, и возникают эрозийные поражения. Мелкие пузырьки сливаются, и грибковое заболевание распространяется на здоровые участки. Если в результате расчесывания присоединится вторичная инфекция, то возникают язвы.
Когда грибковая инфекция поражает ногти, сначала возникает покраснение ногтевого валика, а затем возможно появление гнойников. Сама ногтевая пластина становится хрупкой, может трескаться, возникает пульсирующая боль.
Кандидозное поражение волосяных фолликулов встречается не часто. Проявляется такое заболевание образованием гнойной сыпи в месте роста волос на голове или в области бороды, усов.
Кандидоз половых органов
У женщин во влагалище условно-патогенные микроорганизмы рода кандида присутствуют постоянно, и в норме никак себя не проявляют. Но под воздействием неблагоприятных факторов их количество увеличивается, и тогда у женщины возникает кандидоз или молочница.
Обычно жжение и зуд в области половых мужских органов ощущается спустя 2-3 часа после контакта. Однако через пару дней симптомы ослабевают или полностью проходят до следующей половой связи. В тяжелых случаях возникают множественные гнойники, которые с половых органов могут перейти на кожу (паховые складки).
Женская форма кандидоза сопровождается зудом, который усиливается во время движения, при половом акте и в период менструации. Возможны ощущения жжения, боли и дискомфорта. Часто возникают жалобы на густые, творожистые выделения. Внешне можно заметить отечную слизистую оболочку половых губ с небольшими точечными вкраплениями.
Хронический генерализованный кандидоз
Эта форма заболевания характеризуется множественным поражением кожи, слизистых оболочек и внутренних органов. Она внешне проявляется в образовании плотного белого налета, после удаления которого образуются эрозии. Достаточно редкая форма заболевания, поэтому точные причины ее появления мало изучены. Проявляется общим недомоганием, вялостью, головными болями, апатией, повышением температуры.
Системный кандидоз
Грибковые микроорганизмы инфицируют только внутренние органы и системы.
Желудочно-кишечный тракт
При поражении пищевода, желудка или кишечника появляется болезненные ощущения при глотании, чувство жжения, тошнота, рвота, частая отрыжка. Из-за боли во время приема пищи у человека падает аппетит, снижается вес, что влечет ухудшение общего самочувствия.
Органы дыхания и воздухоносные пути
Грибковые микроорганизмы в гортань, трахею или бронхи могут попадать из пораженной полости рта. Характеризуется кашлем, затрудненным дыханием, зудом. Болезнь негативно влияет на голосовые связки, что может привести к хрипоте или временному исчезновению голоса.
Мочеполовая система
Частой причиной поражения мочеполовых органов кандидозом является внутрибольничная инфекция. Также возможно появление такого заболевания в виде осложнения после операций. В основном протекает в форме таких болезней, как цистит, уретрит и пиелонефрит со всеми сопутствующими симптомами.
Если своевременно не начать адекватное лечение, то кандидозная инфекция любого вида приобретает хроническое течение.
Как блефарит влияет на функции век?
Кожа век и зоны вокруг глаз отличается тонкостью (ее толщина составляет около 0,3 мм), подкожная клетчатка очень рыхлая. В силу таких особенностей эти ткани восприимчивы к травматическим воздействиям, отекам и другим поражениям.
Блефарит часто развивается на фоне ослабленной иммунной системы, после травм или под влиянием внешнего токсического воздействия. Воспалительный процесс может начинаться в ресничных фолликулах или сальных железах. Инфекционные формы заболевания могут развиваться при попадании инфекции прямо в глаза или ее миграции из других органов с током крови. Так или иначе, при блефарите нарушается выработка сального секрета, происходит разрушение слезной пленки, начинается выпадение ресниц, то есть значительно ухудшаются естественные функции век.

Профилактика грибкового блефарита
Блефарит — заболевание, которое может протекать довольно долго и плохо реагирует на лечение, при этом риск осложнений довольно высок. Поэтому офтальмологи рекомендуют соблюдать меры профилактики, которые в ряде случаев позволяют предотвратить болезнь
Особенно важно заниматься профилактикой тем людям, которые входят в группу риска по развитию блефарита
Строго соблюдайте личную гигиену: пользуйтесь только своим полотенцем и постельным бельем, тщательно мойте руки.

- Не прикасайтесь к лицу и глазам руками.
- Следите за качеством и сроком годности косметики, не используйте чужие косметические средства.
- При наличии любых инфекционных заболеваний лечите их своевременно и до конца.
- Занимайтесь лечением хронических патологий.
- На улице защищайте глаза от солнца ветра и негативных внешних воздействий солнцезащитными очками.
Лечение кандидоза кожи в домашних условиях
Лечение кандидоза кожи обычно проводится в домашних условиях. Госпитализации подвергаются пациенты с генерализированным или системным кандидозом, с поражением на фоне тяжелых системных нарушений.
Лечение должно подчинять результатам профессиональной диагностики, проводитсья препаратами, назначенными врачом в конкретных дозах в течение доктором определенного промежутка времени.
Когда заболевание удалось преодолеть, рекомендуется придерживаться элементарных профилактических мер:
- содержать складки кожи в чистом и сухом состоянии,
- если это несколько сложно, рекомендуется ежедневно обрабатывать проблемные участки кремом с бензоил-пероксидом, присыпкой с миконазолом.
Рацион питания должен ограничивать потребление углеводов, картофеля, хлеба, сладостей, молочных продуктов и, наоборот, содержать большее количество витаминов, в частности группы В.
Классификация препаратов от боли в коленях
|
Группа препаратов |
Эффективность |
Особенности применения |
|
НПВП (нестероидные противовоспалительные препараты): Ацетилсалициловая Кислота, Ибупрофен, Напроксен или Диклофенак |
Оказывают обезболивающее и противовоспалительное действие. Проконсультируйтесь с врачом или фармацевтом относительно дозировки и применения. |
Люди с язвой желудка не должны принимать болеутоляющие средства из группы НПВП. |
|
Кортикостероиды: Кортизон, Дипроспан |
Гормональные противовоспалительные средства подавляют воспаление, боль и отеки. Назначаются в виде внутрисуставных инъекций |
Востребованы при лечении суставных заболеваний благодаря быстрому и прямому действию. Курс – не более 5 инъекций. |
|
Хондропротекторы: Хондроитин, Глюкозамин |
Обязательное составляющее терапии при остеоартрозе. Показаны для снятия симптоматики и восстановления суставных структур. Эффективность заключается в сохранении влаги в клетках хряща, угнетении ферментативного действия и остановке дегенеративного процесса. |
Хорошо переносятся, практически не вызывая побочных реакций. Курс лечения длится в среднем 6 месяцев. |
|
Антибактериальные средства: Азитромицин, Цефотаксим |
Назначаются препараты широкого спектра действия (бактериостатические или бактерицидные). При ревматоидном артрите не назначаются, т. к. при хроническом рецидивирующем течении не дают должного результата. |
Могут серьезно навредить при ослабленных защитных функциях организма. Как правило, назначаются только после интерпретации результатов проведенной диагностики. |
|
Ненаркотические анальгетики: Анальгин, Сульгиприн, Кеторолак |
Назначаются для купирования болевого синдрома с ярко выраженными проявлениями |
Большинство лекарств, входящих в данную группу, имеют высокую стоимость. |
|
Наркотические анальгетики: Промедол, Трамадол |
Показаны тем пациентам, которые не испытывают должного облегчения при использовании других медикаментов. Комбинируются с НПВС и ненаркотическими анальгетиками. |
Отпускаются только по рецепту врача. Наркотические анальгетики предназначены для проведения кратковременной терапии. |
|
Опиоидного действия: Налбуфин |
Воздействуют на мозговые рецепторы, не относятся к психотропным препаратам и не вызывают привыкания. |
Эффективность схожа с действием анальгетиков наркотического типа. |
|
Миорелаксанты: Мидокалм, Баклофен, Сирдалуд |
Направлены на снижение мышечного спазма, снимая дискомфорт и боль, улучшая кровообращение и нормализуя процессы поступления кислорода. |
Назначаются преимущественно в комплексном лечении артроза. Имеют целый список побочных реакций. Поэтому использовать рекомендуется только после консультации с врачом. |
|
Препараты гиалуроновой кислоты: Остенил, Интраджект |
Является важным компонентом суставной смазки и соединительной ткани и строительным блоком стекловидного тела. Обеспечивает плавные и безболезненные движения суставов. |
Проводится от 3 до 5 инъекций с интервалом в неделю. Хотя впрыскиваемая гиалуроновая кислота разрушается организмом, ее действие должно сохраняться в течение длительного периода времени. |
Как диагностируют грибковый блефарит?
Диагностика заболевания предполагает сбор анамнеза, ряд диагностических мероприятий, лабораторные исследования и дифференциальный диагноз.
При сборе анамнеза имеет значение начало и продолжительность клинических признаков, двустороннее или одностороннее поражение глаз, перенесенные недавно или хронические болезни, употребление пациентом антибиотиков.
Обследование предполагает наружный осмотр век и глаз, биомикроскопическое исследование при помощи щелевой лампы. Специалист оценивает состояние ресниц, краев век, конъюнктивы, роговой оболочки.
 Эффективность лечения напрямую зависит от того, будет ли в ходе диагностики точно установлен возбудитель болезни. Чтобы понять, какой именно грибок привел к развитию блефарита, офтальмолог назначает пациенту лабораторное исследование гнойного или слизистого отделяемого, скутул (образований, характерных для некоторых форм микоза век). Если требуется дифференцировать грибковый блефарит от других заболеваний, могут быть назначены дополнительно специфические реакции.
Эффективность лечения напрямую зависит от того, будет ли в ходе диагностики точно установлен возбудитель болезни. Чтобы понять, какой именно грибок привел к развитию блефарита, офтальмолог назначает пациенту лабораторное исследование гнойного или слизистого отделяемого, скутул (образований, характерных для некоторых форм микоза век). Если требуется дифференцировать грибковый блефарит от других заболеваний, могут быть назначены дополнительно специфические реакции.
Грибковый блефарит — характерные симптомы
Разные виды грибков оказывают различное действие на кожу век, поэтому в зависимости от вида блефарита, симптомы могут отличаться.
Чаще всего грибковый блефарит сопровождается следующими клиническими признаками:
- кровоточащие язвочки и раны на веках;
- узелки и плотные образования под кожей век;
- зуд, резь, жжение в глазах;

- покраснение, отечность кожи век;
- гнойное отделяемое из глаз;
- слезоточивость;
- болезненные ощущения в глазах;
- сниженная острота зрения, затуманенность;
- чешуйки между ресницами (характерны для некоторых форм грибкового блефарита);
- скутулы (желтые корочки в форме блюдца у основания ресниц, характерны для фавуса век);
- рубцы.
На грибковый блефарит симптомы из этого списка могут указывать довольно часто. В любом случае правильно оценить симптомы и подобрать адекватное лечение сможет только врач. Поэтому при появлении первых признаков патологии следует обратиться к офтальмологу.
Лечение грибкового блефарита
После диагностики грибковый блефарит требует незамедлительного лечения. Выбор терапевтической схемы зависит от возбудителя болезни. В зависимости от вида блефарита врач может назначить следующие варианты лечения:
- противогрибковые препараты;
- обработка кожи век антисептическими средствами;
- антибактериальные препараты (показаны, например, при актиномикозе);
- иммуномодулирующая терапия.
В некоторых случаях может потребоваться хирургическое вмешательство для вскрытия абсцессов. В каждом конкретном случае схему лечения, подбор препаратов определяет врач. Заниматься самолечением и полагаться на средства народной медицины не стоит, поскольку это может привести к развитию осложнений — распространению болезни на другие ткани, деформации век, снижению зрения.
Основные клинические формы блефарита
Многообразие причин блефарита обуславливает большое количество форм данного заболевания.
Язвенный.
Стафилококковый, грибковый блефарит и другие инфекционные виды заболевания чаще всего проявляются именно язвенной формой. Для нее характерен воспалительный процесс в фолликулах ресниц с формированием гнойных корочек и кровоточащих язв, на месте которых затем образуется рубцовая ткань. Часто язвенный блефарит сопровождается частичным выпадением или полной потерей ресниц. Из-за рубцов может произойти деформирование век, нарушиться нормальный рост ресниц.
Себорейный.
Блефарит такого типа иначе называют чешуйчатым. Такое наименование объясняется характерными симптомами — образованием чешуек между ресницами. При этом ресничный край обычно утолщен и гиперемирован, вдоль роста ресниц можно увидеть желтоватое отделяемое. В отличие от язвенной формы патологии, при чешуйчатом блефарите даже при удалении чешуек кожа век не кровоточит и не гноится. Но без лечения также возможно выпадение ресниц и деформация века. Себорейный блефарит может распространиться на конъюнктиву и тогда он трансформируется в блефароконъюнктивит.
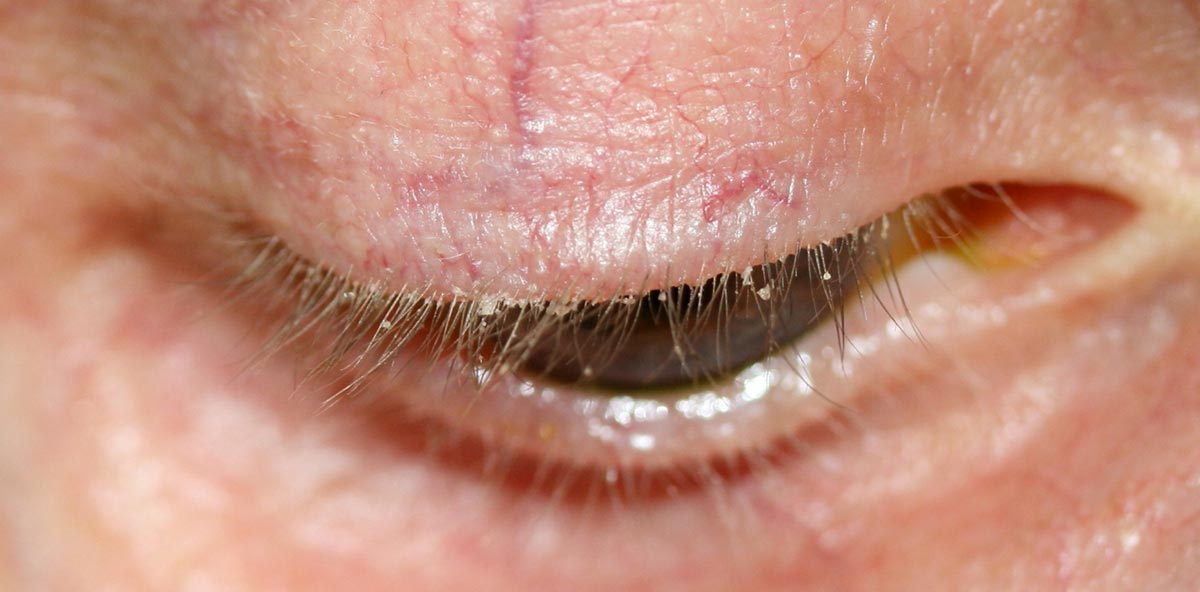
Демодекозный.
Блефарит, вызванный клещом демодекс, чаще всего сопровождается сильным зудом, особенно в утренние часы. Края век утолщаются, краснеют, из глаз появляется липкое отделяемое, которое склеивает ресницы. Одним из симптомов этой формы заболевания является налет на веках, который состоит из сального секрета и частичек эпидермиса. У основания выпавших ресниц врач может обнаружить мелких клещей.
Аллергический.
Такой блефарит почти всегда сопровождается воспалительным процессом в области конъюнктивы и обусловлен высокой чувствительностью к определенному раздражителю. Характерные симптомы аллергического воспаления век — отечность, слезоточивость, зуд, отделяемое в виде слизи.
Наиболее распространенные причины заболевания
Блефарит может быть вызван различными причинами — инфекционными и неинфекционными. Причиной инфекционной патологии зачастую становится стафилококк, в более редких случаях — стрептококки, вирусы. Грибковый блефарит также относится к инфекционной разновидности заболевания и возникает при поражении глаз кандидой и другими видами грибков.
Инфекция может возникать сразу в области век либо распространяться от других органов.
Одну из форм блефарита вызывают клещи демодекс, которые поселяются в фолликулах ресниц и мейбомиевых железах. Чаще всего блефарит такого типа развивается у людей со сниженным иммунитетом.
Иногда причиной заболевания может быть аллергическая реакция на какой-то раздражитель (косметические средства, шерсть животных, цветочную пыльцу).

Молочница (кандидоз): диагностика и симптомы
Симптомы кандидоза:
· жжение и зуд в области наружных половых органов;
· белые творожистые выделения из влагалища;
· боль при половом акте, боли при мочеиспускании.
Диагностика
Культуральное исследование (посев) должно включать не только выделение и видовую идентификацию возбудителя вагинального кандидоза, но и определение чувствительности выделеных штаммов к противогрибковым препаратам.
Лечение
Существует множество препаратов для лечения этого заболевания. Одни из них применяют местно (крем, вагинальные таблетки или свечи), другие — внутрь (таблетки или капсулы для приёма внутрь).
Лечение кандидоза должно быть комплексным, поэтапным, включать не только избавление от грибка, но и ликвидацию предрасполагающих факторов, и лечение сопутствующих заболеваний, восстановление нормальной микрофлоры.
Часто симптомы, которые имеет молочница, схожи с таким заболеванием как хронический вульвовагинит, поэтому только лабораторный анализ поможет точно диагностировать заболевание.
Если рецидивы грибковой инфекции возникают у женщины регулярно, это серьёзный повод для обследования на эндокринные и другие хронические заболевания
Важно учитывать тот факт, что при хронических генитальных кандидозах обычно поражаются близлежащие органы и системы организма — мочевой пузырь, кишечник.. Кандидоз влагалища лечится под наблюдением врача
При склонности к рецидивам, особенно при наличии предрасполагающих факторов необходимо дополнительное обследование и наблюдение у врача.
Кандидоз влагалища лечится под наблюдением врача. При склонности к рецидивам, особенно при наличии предрасполагающих факторов необходимо дополнительное обследование и наблюдение у врача.
Профилактика
1. Нормализовать вес — употреблять больше фруктов, овощей, кисломолочных продуктов. Максимально ограничить употребление сахара и других рафинированных углеводов, поскольку они создают питательную среду для грибов.
2. Использовать хлопчатобумажное нижнее белье. Синтетические ткани не обеспечивают достаточного доступа воздуха к коже. Вследствие повышения температуры и затрудненного испарения пота появляются условия для возникновения инфекции, включая кандидоз влагалища.
3. Если вы пользуетесь лубрикантами при половом акте, то применяйте только водорастворимые виды.
4. При аллергической реакции на презервативы из латекса прибегайте к изделиям из полиуретана. При этом нелишне посетить врача и сдать анализы — вдруг это не аллергия.
5. Не делайте спринцевания без надобности. Как показывает опыт, ничего полезного в вымывании здоровой флоры нет.
Кандидоз: профилактика заболевания
Грибок Candida может обитать в кариозных полостях больных зубов, в непролеченных зубных каналах. Иногда он локализуется в микроскопических трещинах на керамических протезах и под ними, покрывает пластмассовые ортопедические конструкции. Для предотвращения развития кандидоза рекомендуется осуществлять качественную санацию полости рта, вовремя заменять устаревшие мостовидные протезы, коронки.
Избегайте самолечения. Некорректно подобранная лекарственная терапия может спровоцировать состояние дисбактериоза, в результате которого численность «полезной» микрофлоры организма уменьшится, а патогенной, например возбудителей кандидоза, увеличится.










