Келоидные рубцы
Содержание:
- Каковы же причины формирования патологического рубца?
- Разновидности
- Восстановление и уход после процедуры
- Почему возникают осложнения и как их избежать?
- Преимущества Радиесс.
- Лечение келоидных рубцов
- Виды рубцов
- Диагностика
- Подготовка к операции по иссечению рубцов и её проведение
- Причина
- Стадии формирования рубцов
- Что такое келоидный рубец (келоид)?
- Диагностика
- Профилактика
- Симптомы
- Методы лечения келоидных рубцов в Израиле
- Патогенез келоидного рубца
- Лечение
- Лекарства
- Лечение доброкачественных узлов щитовидной железы
Каковы же причины формирования патологического рубца?
Заживление любой раны — это сложный биологический процесс, зависящий от множества факторов. “Неправильное” заживление раны приводит к образованию патологического рубца. Чаще всего, такие проблемы возникают при наличии наследственной предрасположенности, проблемах с иммунитетом, а также если имелось осложненное течение раны, например, при ожогах, нагноении раны, сильное натяжение тканей в этой области, постоянном трении об одежду, неадекватном сопоставлении краев раны во время хирургических вмешательств.
Рис. 3. Фото гипертрофического рубца.
В некоторых случаях келоидные рубцы могут возникать после угревой сыпи (постакне).
Количество обращений в медицинские учреждения по поводу лечения рубцов значительно выросло в последнее время. Этот рост связывают с тем, что в моду вошел пирсинг.
Несмотря на локализацию, размеры и давность возникновения проблемы, келоидные рубцы требуют обязательного лечения. Не стоит ждать, что он самостоятельно рассосется.
Разновидности
Восстановление и уход после процедуры
Основные советы для быстрого восстановления и более комфортного периода реабилитации:
- Не перегревать зону воздействия на протяжении 7-10 дней. Отказаться на этот срок от посещения бани, сауны. Также нужно исключить солярий на 1,5 месяца.
- Обрабатывать кожу в зоне воздействия назначенными препаратами.
- Если процедура проводилась на теле, необходимо носить компрессионное белье.
- Увлажнять кожу 2-3 раза вдень.
- Провести курс восстанавливающих масок, применять кремы с содержанием пантенола («Д-Пантенол», «Бепантен»).
- Не удалять корочку, если она появляется.
- Отказаться от пилингов, скрабов, агрессивных очищающих составов.
Почему возникают осложнения и как их избежать?
Отек, припухлости и онемение в области инъекций – нормальное явление при введении препарата в ткани. Эти явления проходят самостоятельно (2-3 дня, иногда дольше) и не требуют вмешательства. Можно в течении суток прикладывать лед или холодные компрессы к местам введения.
Гематомы возникают при повреждении сосудов во время процедуры. Подобное явление имеет место быть. Ускорение рассасывания гематом достигается назначением препаратов с содержанием гепарина.
Узелки и уплотнения могут наблюдаться в течении нескольких дней и проходят самостоятельно.
Важно!
В подобных ситуациях не нужно усиленно массировать и растирать места введения препарата, а тем более прибегать к помощи подручных средств (массажёров, например). Этим Вы можете «намассировать» себе более серьезные осложнения. Просто спокойно переживаем несколько дней.
Другие виды осложнений встречаются крайне редко и как правило вызваны Вашим несоблюдением рекомендаций. Конечно сразу после введения Radiesse Вы можете вернуться к своему привычному образу жизни, но первую неделю придётся воздержаться от занятий спортом, посещения бани, сауны, пляжа и солярия.
И уж тем более не нужно идти после процедуры вводить в места воздействия другие препараты, такие как гиалуроновые филлеры, препараты коллагена и др. Этим Вы можете спровоцировать непредвиденные реакции со стороны препарата и «наколоть» себе большие проблемы.
Преимущества Радиесс.
От многих пациентов, приходящих на консультацию мы слышим негативные отзывы о данном препарате, которые начитавшись в интернете и наслушавшись «страшилок» некомпетентных в этом вопросе докторов относятся негативно к процедуре.
ВАЖНО!
Негативно отзываются о препарате те, кто-либо совсем не может с ним работать, либо пробовал, но не получилось. Препарат нужно «чувствовать и любить». Он не допускает не грамотного и непрофессионального подхода.
Радиесс, обладает уникальными свойствами:
- Работает как классический филлер: сразу после инъекций Радиесс происходит восполнение утраченных объёмов в месте коррекции
- Стимуляция неоколлагенеза: спустя некоторое время (2-3 недели) препарат вызывает стимуляцию неоколлагенеза – процесса образования в организме новых коллагеновых волокон, благодаря чему обеспечивается нарастание эффекта, а общий результат сохраняется на длительное время.
- Отсутствие гидрофильности. В отличие от филлеров гиалуроновой кислоты, не притягивает воду, что делает его препаратом выбора при наличии тяжелых тканей лица и склонности пациента к отекам.
- Препарат не мигрирует! Некоторые имплантаты для инъекций могут вызвать уплотнение тканей в месте инъекции, миграцию частиц из места инъекции в другие части тела. На основании клинических исследований после введения препарата РАДИЕСС выявлены не были и не предполагаются.
- Позволяет работать в техниках мезорадиес и 3D (векторное) омоложения (расскажем о них ниже)
К минусам препарата можно отнести его высокую стоимость и отсутствие возможности работать в таких деликатных зонах, как губы.
Лечение келоидных рубцов
Основная проблема коррекции келоидных рубцов заключена в том, что хирургическое вмешательство может не только не помочь, а, наоборот, спровоцировать дополнительное разрастание рубцовой ткани. Именно поэтому оперативные методы достаточно рискованны, а если все же и применяются, то после иссечения рубца для предотвращения рецидива врач назначает гормональные мази и компрессионное белье. Главное правило – не пытаться самостоятельно воздействовать на рубец (народные средства весьма агрессивны в этом отношении: шрама вы лишитесь, но вместе с ним можете потерять часть тела вследствие обширного ожога или некроза тканей).
Гораздо эффективнее нехирургические способы удаления келоидных рубцов:
-
Лазерная шлифовка. Воздействие лазерного потока, управляемого по силе и времени, помогает сгладить дефект, сделать его более бледным и незаметным. Поврежденные клетки «испаряются» с поверхности кожи с одновременной стимуляцией кровообращения и лимфодренажа. Курс процедур займет несколько сеансов, сильной болезненности не бывает. Самыми эффективными являются фракционные, эрбиевые, углекислотные, аргонные, неодимовые лазеры. На фото келоидных рубцов после лазерного лечения положительные изменения видны невооруженным взглядом, причем можно не бояться рецидивов – процедура атравматична.
-
Гормональная терапия. Может использоваться как самостоятельно, но наилучший эффект обеспечивается при ее сочетании с другими методами коррекции. Инъекции кортикостероидов снижают активность фибробластов, уменьшают выработку коллагена и предотвращают повторное появление дефекта на том же месте.
-
Компрессионная терапия. Специальные пластыри с силиконом истончают рубцовую ткань, но носить их нужно круглосуточно в течение 3-4 месяцев, что не всегда возможно.
-
Жидкий азот (криотерапия). Суть метода состоит в нескольких циклах замораживания патологически измененных клеток. Хороший результат наблюдается в 2/3 случаев, но к минусам процедуры можно отнести болезненность и риск возникновения пигментации в дальнейшем.
-
Наружные средства. Мази и кремы (к примеру, Дерматикс, Контратубекс, Кело-Кот и др.) не способны полностью устранить рубец, но им под силу смягчить и увлажнить ткани, что положительным образом влияет вид келоида в целом. Мази хорошо применять на этапе образования шрама, когда он еще свежий, но только после полного отпадания корочек!
Разрабатываются и другие методы коррекции келоидов (создание препаратов типа «Коллост» на основе гиалуроновой кислоты, лучевое воздействие, лечение интерфероном), но их эффективность недостаточно доказана.
Результативность того или иного метода зависит от индивидуальных особенностей организма пациента и предрасположенности к образованию к келоидным рубцам. Кому-то будет достаточно воспользоваться в целях профилактики мазями и кремами от шрамов, а кто-то вынужден месяцами проходить комплексное лечение. К счастью, медицина может предложить разные варианты избавления от ненавистных келоидов, главное – не отчаиваться и найти «свой» метод, который подойдет вам больше всего.
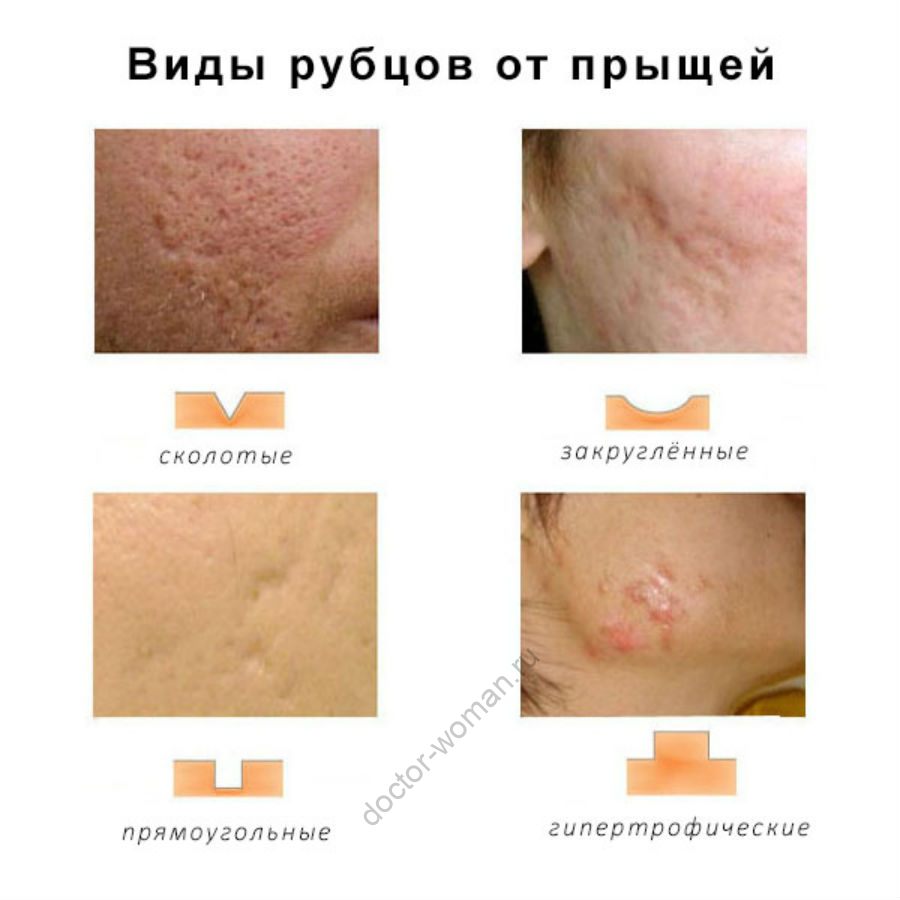
Виды рубцов
Очень важно правильно определить тип рубца для определения срока и выбора метода лечения. Различают следующие виды рубцов:
Нормотрофические рубцы
Нормотрофические рубцы находятся на одном уровне с окружающей кожей, имеют бледный или телесный цвет и обладают эластичностью, близкой к нормальным тканям. Они чаще всего не беспокоят пациента. Как правило, их не рекомендуется лечить радикально, то есть прибегать к хирургии. Но это не значит, что ими не нужно заниматься. Здесь на помощь доктору приходят поверхностные( иногда срединные) химические пилинги. При своевременно начатой терапии нормотрофические рубцы можно сделать практически незаметными.
Атрофические рубцы
Атрофические рубцы — часто такие рубцы называют «минус ткань», в силу того, что они располагаются ниже уровня окружающей кожи. Такие рубцы, остающиеся, как правило, после акне или ветряной оспы, формируются в результате недостаточного образования соединительной ткани. Одним из примеров атрофических рубцов являются так же стрии (растяжки).
Гипертрофические и келоидные рубцы
Гипертрофические и келоидные рубцы, напротив, являются избыточными. Их формирование связано с чрезмерно интенсивной работой клеточного матрикса. Такие рубцы образуются на месте нарушения целостности кожи: вследствие ран, ожогов, хирургических вмешательств, прокалывания ушей или сведения татуировок. Гипертрофические рубцы выступают над поверхностью кожи, ограничены травмированной областью и спонтанно регрессируют в течение двух лет, хотя регресс может быть и неполным. Лучший косметический результат достигается при хирургическом лечении — иссечении рубцовой ткани и дальше этот рубец ведется дерматокосметологами как нормотрофический. Если рубец небольшого размера, то прекрасно проходит лечение химическими пилингами. В последние годы все большую популярность завоевывает фракционный фототермолиз в устранении как атрофических, так и нормотрофических рубцов.
Келоидные рубцы
Келоидные рубцы появляются в результате индивидуальных патологических изменений в структуре рубцовой ткани. Келоидные рубцы могут иметь различную форму и размеры, часто не совпадающие с линиями операционного разреза или травмы. Такие рубцы доставляют много неприятностей. Они начинаются с небольшого узелкового уплотнения, затем быстро растут и увеличиваются в размерах, сохраняя склонность к росту в течение многих лет. Формирование и рост келоида сопровождается зудом, болезненностью, жжением и напряжением тканей. Поверхность келоидного рубца резко отграничена от здорового кожного покрова. Сам рубец выпуклый, блестящий, имеет багровый или синюшный цвет
В случае с келоидными рубцами процесс лечения длительный, требующий осторожного выбора метода коррекции. Тактику ведения келоидных рубцов имеет смысл рассмотреть отдельно.
Успешную коррекцию может гарантировать только максимально верная диагностика вида рубца, с анализом данных анамнеза, выбор адекватного метода коррекции и грамотным и тщательным домашним уходом. Выраженного результата всегда легче достичь при коррекции свежих рубцов (существующих до 1 года).
Определившись с тем, к какому типу относится рубец, на какой он стадии хронологического и гистологического развития, мы можем подобрать оптимальную лечебную программу.
Поговорим подробнее о методах коррекции.
Диагностика
Фото: stoprodinkam.ru
Диагностика келоидного рубца заключается в осмотре и взятии кусочка ткани на гистологическое исследование. Показано обследование с использованием лабораторных и инструментальных методов, а также предварительный подробный сбор истории заболевания.
Дополнительные методы
К общим факторам, предрасполагающим к развитию келоида, относится гиперандрогенемия. Поэтому всем пациентам проводят забор крови на содержание мужских половых гормонов.
Также обязательными методами являются:
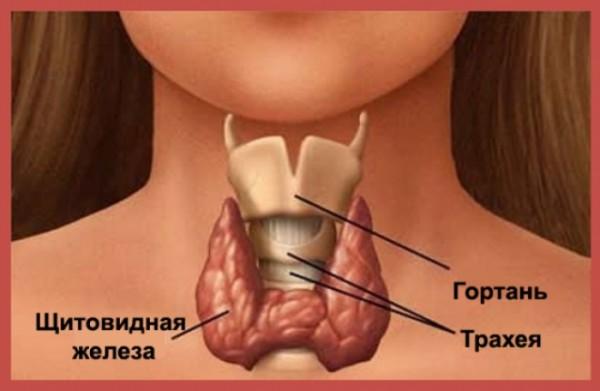
- исследование тиреоидных гормонов (стимулируют активность фибробластов келоидной ткани),
- УЗИ щитовидной железы,
- изучение состояния гипофиза с помощью МРТ или рентгеновского снимка черепа с осмотром турецкого седла,
- определение адренокортикотропного гормона (АКТГ) и кортикостероидов (кортизона) – их нехватка также отражается на характере патологической соединительной ткани.
Для установления диагноза оцениваются внешние проявления самого рубца по характеру роста.
Диагностические критерии келоида
Для келоидов характерны следующие клинические особенности.
Они образуются на месте обширных повреждений кожи в результате ожога (термического, химического, воздействия электрическим током), после разрезов кожи, в том числе и после любой операции или травмы (особенно при наличии фактора натяжения). К келоидоопасным зонам относятся область грудины и верхнего плечевого пояса, а также шея, ушные раковины и лицо.
Главный внешний признак – выступающий над поверхностью кожи валик красно-синего цвета, по плотности напоминающий хрящевую структуру. Растет длительно и постоянно (несколько лет). Рост патологической ткани распространяется за пределы изначального повреждения. В подкожно-жировую клетчатку не прорастает.
В области келоида часто отмечаются зуд, жжение и болезненность при надавливании и простом прикосновении.
Дифференциальный диагноз проводят с гипертрофическими рубцами, также являющимися патологическими.
Забор биоптата требуется в спорных случаях для исключения других процессов. Объективным методом будет изучение морфологии клеток с вынесением заключения специалистом-гистологом.
Правильно установленный диагноз позволит выбрать нужную тактику лечения с уменьшением процента рецидивирования в будущем и улучшением отдаленных последствий.
Подготовка к операции по иссечению рубцов и её проведение
Поскольку иссечение — полноценная операция (подчас непростая), она требует комплексной подготовки. Помимо посещения предварительной консультации и обсуждения желаемых результатов с пластическим хирургом, пациенту нужно пройти диагностические исследования:
- Общий анализ крови и урины;
- Электрокардиография;
- Тест на аллергическую реакцию на препараты анестезии;
- Анализы на ВИЧ и гепатит.
Пациенту важно понимать, что полное удаление рубца невозможно — он всё-равно останется — однако, во власти хирурга сделать его практически незаметным и уменьшить размеры. За две недели до оперативного вмешательства нужно исключить приём препаратов, разжижающих кровь, а также от курения
Если планируется применение общего наркоза, последний приём пищи должен состояния не позже чем за десять часов до посещения хирурга.
Методика хирургического иссечения подбирается индивидуально, на основании следующих параметров:
- Показания и пожелания пациента;
- Особенности рубца;
- Функциональные нарушения, причиной которых стало его наличие;
- Расположение рубца.
В зависимости от объёма вмешательство проводится под местной или общей анестезией. Действия хирурга направлены на воссоздание разреза, перемещение кожного покрова вокруг него с целью минимизации напряжения. Удаление осуществляется за счёт иссечения таким образом, чтобы можно было легко сопоставить раневые края, после чего накладывают косметический шов. Его снимают через три‒четыре дня.
Для того, чтобы реабилитация проходила легче, а операция дала наилучший результат, пациенту назначают ряд процедур. После операции на коже остаётся тонкий шов, который практически не виден.
Хотите наилучшего результата? Обращайтесь в ЦЭЛТ! Наши пластические хирурги уже не первый год успешно удаляют шрамы от ожогов, травм, операций.
Причина
Стадии формирования рубцов
В своем формировании рубец проходит 4 последовательно сменяющие друг друга стадии:
I — стадия воспаления и эпителизации
Протекает от 7 до 10 суток с момента возникновения травмы. Характеризуется постепенным уменьшением отека и воспаления кожи. Формируется грануляционная ткань, сближающая края раны, рубец пока отсутствует. Если не происходит инфицирования или расхождения раневой поверхности, то рана заживает первичным натяжением с формированием едва заметного тонкого рубца. С целью профилактики осложнений на данном этапе накладываются атравматичные швы, щадящие ткани, проводятся ежедневные перевязки с местными антисептиками. Ограничивается физическая активность, чтобы избежать расхождения раневых краев.
II — стадия образования «молодого» рубца
Охватывает период с 10-х по 30-е сутки с момента травмы. Характеризуется формированием в грануляционной ткани коллаген-эластиновых волокон. Рубец незрелый, рыхлый, легко растяжимый, ярко-розового цвета (из-за усиленного кровоснабжения раны). На этой стадии следует избегать вторичной травмы раны и усиленных физических нагрузок.
III — стадия образования «зрелого» рубца
Длится с 30-х по 90-е сутки со дня травмы. Волокна эластина и коллагена разрастаются в пучки и выстраиваются в определенном направлении. Уменьшается кровоснабжение рубца, из-за чего он уплотняется и бледнеет. На этом этапе нет ограничений по физической активности, но повторная травма раны может вызвать формирование гипертрофического или келоидного рубца.
IV — стадия окончательной трансформации рубца
Начиная с 4 месяца после травмы и до года, происходит окончательное созревание рубца: отмирание сосудов, натяжение волокон коллагена. Рубец уплотняется и бледнеет.
Гистологическая классификация физиологического рубцевания включает три стадии и дает доктору дополнительную информацию о состоянии рубцевой ткани на различных сроках:
- 1-я стадия — фибробластическая — продолжается до 30 суток, она характеризуется появлением юных фибробластов, обилием сосудов.
- 2-я стадия — волокнистая — формируется к 33-м суткам с момента нанесения травмы; характеризуется присутствием зрелых фибробластов и накоплением в рубцовой ткани волокнистых конструкций, в первую очередь — коллагеновых волокон.
- 3-я стадия — гиалиновая — формируется к 42-м суткам; характеризуется уменьшением количества клеток и сосудов.
Изучив стадии рубцевания, можно провести тщательную диагностику и разработать эффективный план лечения.
Что такое келоидный рубец (келоид)?
Рубец – это образование соединительной ткани в месте травматизации кожи и более глубоких тканей. Существуют рубцы:
- нормотрофический;
- атрофический;
- гипертрофический;
- келоидный.
Нормотрофический рубец – это шрам, который располагается на уровне кожи, небольшого размера, часто не отличается по цвету от окружающих тканей, иногда может быть светлее.
Атрофические рубцы – втянутые, западающие на фоне окружающих тканей. Возникают в местах, где кожа наиболее тонкая, – виски, лоб, тыльная часть кисти.
Гипертрофический рубец – в виде валика возвышается над кожей, воспаленный, подвижный, безболезненный. На поверхности этого рубца сглажен кожный рисунок.
Келоидный рубец — это аномальный вид рубца, который характеризуется избыточным разрастанием незрелой соединительной ткани значительно выходящим за пределы первоначальной раны. Появляется подобный рубец через несколько недель, а то и месяцев после повреждения кожного покрова. Келоидные рубцы быстро увеличиваются в размерах, практически никогда не проходят самостоятельно, доставляют человеку различные неприятные ощущения. Есть излюбленные места келоидных рубцов – уши, шея, грудь, плечи, спина.
Во время своего активного роста краевая зона рубца яркого цвета и формирует выросты, захватывая здоровые участки кожи. Этот признак отличает их от гипертрофических рубцов.
Ранее келоид разделяли на истинный и ложный. Считалось, что истинный возникал спонтанно, что объективная причина для его возникновения отсутствует. А ложный возникал на фоне травмы. В настоящее время уже доказано, что фактор возникновения истинного келоида есть — микротравматизация. Поэтому такое разделение очень относительно.
Диагностика
Келоидные рубцы хорошо видны невооружённым глазом, поэтому диагностировать заболевание специалистам не составляет труда. Для установки точного диагноза проводится дифференциальная диагностика с другими рубцовыми дефектами и с разрастаниями онкологической природы. Зачастую для этого рекомендуют проводить гистологическое исследование
Оно дает возможность достаточно точно дифференцировать келоид от других рубцовых разрастаний иной природы, что важно для успешного лечения. Если изучить под электронным микроскопом взятый материал, то келоидным рубцам присуща следующая картина – коллаген в них располагается пластами
В рубцовых разрастаниях иной природы имеется лишь прослойка коллагена, которая расположена параллельно кожному покрову.
Профилактика
Лечение келоидных рубцов нельзя назвать лёгкой процедурой. Поэтому лучше постараться предупредить патологический процесс, чем его лечить.
Суть профилактики заключается в соблюдении следующих правил:
- При чрезмерном повреждении кожного покрова, в особенности лица, нужно незамедлительно обратиться за квалифицированной хирургической помощью. Своевременная помощь позволяет снизить риск возникновения келоидного рубца.
- Если дефект кожного покрова незначительный, его можно лечить в домашних условиях. Для этого нужно обрабатывать дефект антисептическими средствами, чтобы исключить инфекцию в ране. Ведь инфицированная рана может нагноиться, что приведёт к обширным дефектам, при которых предупредить развитие келоидов не сможет даже хирург.
- Незначительные дефекты лучше стянуть при помощи шва либо специального пластыря, чем дожидаться их самостоятельного заживления.
- При дефектах кожного покрова любой природы рекомендуется воздержаться от посещения бани или сауны, нельзя загорать как под естественным солнцем, так и в солярии. Обрабатывать повреждённые места каким-либо косметическим средством или лекарственной мазью можно только после консультации со специалистом дерматокосметологического профиля.
- При возникновении на коже прыщей, фурункулов или карбункулов их нельзя удалять самостоятельно.
- Если келоидный рубец всё же образовался, но срок его возникновения не превышает полугода, тогда его можно удалить до полного созревания, используя специальные силиконовые пластины или рассасывающий пластырь. Применять эти средства можно в домашних условиях, но под контролем врача. Такой метод терапии позволяет за короткий срок полностью избавиться от рубцовой ткани.
Ваше здоровье и красота могут быть сохранены. Современная медицина обладает для этого всеми необходимыми технологиями. Чуткие врачи медицинского центра ЛЕОКЛИНИК готовы помочь вам!
Симптомы
Келоидные рубцы имеют следующие характеристики:
- возвышаются над кожей
- имеют гладкую, блестящую поверхность
- локализованы на месте, где была травма кожи
- кожа над рубцом чувствительная и чешется, может быть болезненность. Часто возникает раздражение от трения, например, одеждой.
- сам рубец больше размером, чем рана, ему предшествовавшая
- могут быть телесного цвета, розоватого или красного. Недавно возникшие рубцы имеют фиолетово-красноватый оттенок, который со временем светлеет.
- если в течение первого года после образования рубца на него попадали солнечные лучи, то загар в месте келоида будет темнее, чем на здоровой коже.
- обычно плотные на ощупь, имеют консистенцию резины. Келоид после пирсинга уха может быть в виде мягких комочков.
Обычно келоиды не опасны и не наносят вреда здоровью, однако ухудшают внешний вид кожи. Со временем образования могут стать меньше, тоньше и не такими заметными, как в начале.
Методы лечения келоидных рубцов в Израиле
В зависимости от причин возникновения келоида, его величины и локализации, израильские специалисты применяют разные подходы к лечению. При этом к хирургическим вмешательствам они прибегают крайне редко – вместо этого в Израиле используются инновационные консервативные и минимально инвазивные методики терапии, способствующие быстрому заживлению рубцов и восстановлению эстетичного вида кожи.
- Медикаментозная терапия. Для нормализации обменных процессов и разглаживания рубцовой поверхности пациентам назначаются лекарственные средства для местного применения (крема, мази, гели, пр.). Они также помогают улучшать кровоснабжение в области поражения, замедлять синтез коллагена, что способствует ускорению заживления рубца. Такие средства наиболее эффективны при келоидах небольших размеров или в сочетании с другими методами терапии. Хорошие результаты дают и инъекции кортикостероидных препаратов. Они вводятся непосредственно в рубцовые ткани и таким образом уменьшают их отечность, останавливают развитие келоида и делают его более светлым.
- Компрессионная коррекция. Оказание давления на область поражения позволяет предотвращать разрастание келоидного рубца и даже вызывать его частичную регрессию. Для этого в Израиле используются специальные бандажи и другие компрессионные приспособления, которые пациенту необходимо носить не менее 23-х часов в сутки на протяжении трех-двенадцати месяцев. Если начать лечение своевременно, при первых же признаках образования келоида, рубцовые ткани не будут развиваться и эстетические дефекты будут малозаметными.
- Пилинги. Помогают не только улучшать рельеф кожи и корректировать ее рубцовые изменения, но и стимулировать регенерационные процессы в дерме, за счет чего келоид после курса пилинга становится практически невидимым. Длительность курса терапии зависит от особенностей рубца. Химические пилинги также могут сочетаться с процедурами мезотерапии, физиотерапией или инъекциями кортикостероидов. Такой комплексный подход позволяет добиваться хороших результатов даже при сильно выраженных келоидах.
- Физиотерапия. Высокоэффективная вспомогательная методика, способствующая улучшению микроциркуляции, обменных и восстановительных процессов в коже. Некоторые физиотерапевтические процедуры также обладают рассасывающим, регенерирующим и противоотечным действием. Это, в частности, ультразвуковой фонофорез, гальванофорез, электростатистический массаж. Положительный эффект также оказывают целебные ресурсы Мертвого моря. Бальнеотерапия в Израиле способствует не только ускорению заживления келоидов, но и укреплению здоровья в целом. Аппликации с использованием грязей Мертвого моря способствуют купированию болезненной симптоматики, более быстрому восстановлению тканей, улучшению лимфотока и микроциркуляции.
- Криотерапия. Инновационный метод удаления келоидных рубцов и других кожных новообразований, активно практикуемый в клиниках Израиля в качестве альтернативы хирургическим вмешательствам. На патологически измененные ткани воздействуют жидким азотом, в результате чего они разрушаются, некротизируются и спустя некоторое время замещаются здоровой кожей.
- Лазерная шлифовка. Отзывы о лечении келоидных рубцов в Израиле свидетельствуют о том, что данная процедура дает наилучшие эстетические результаты, даже по сравнению с минимально инвазивной криодеструкцией, которая может приводить к локальной депигментации у пациентов со смуглой кожей. Лазерная шлифовка является также абсолютно нетравматичным методом коррекции рубцовых изменений. Процедура подразумевает выпаривание жидкости из келоида, вследствие чего патологически измененные ткани усыхают и формируют струп, который спустя несколько дней отпадает. Кожа после этого становится более ровной и приобретает естественный цвет.
- Хирургическое лечение. К иссечению келоидов врачи клиник Израиля прибегают довольно редко – исключением являются грубые и застарелые рубцы, не поддающиеся коррекции другими методами. Операции при этом выполняются современными малоинвазивными методами, не вызывающими каких-либо осложнений и не требующими длительной госпитализации.
Патогенез келоидного рубца
Лечение
Во избежание образования рубцового К. необходимо проводить активное лечение ран и воспалительных процессов на коже, в более ранние сроки производить кожную пластику при ожогах, применять давящие повязки на рубец. Некоторые авторы рекомендуют хирургическое иссечение К. с последующим введением суспензии гидрокортизона. Применяют также йод-ионизацию, парафиновые аппликации. К. иногда бесследно исчезают при применении поверхностной рентгенотерапии и лучей Букки. Проводится также лечение изотопами, лазертерапия, криомассаж жидким азотом (15—20 сеансов), иногда 2—3 курса. Ряд авторов наблюдал хорошие результаты от больших доз витамина А, инъекций гидрокортизона или гиалуронидазы (лидазы) в очаг. При свежих келоидных рубцах — инъекции стекловидного тела по 2 мл ежедневно в течение 25 дней (2—3 курса), инъекции экстракта алоэ в восходящих дозах с 0,2 до 2 мл (всего 25—30 инъекций).
При наличии контрактур от рубцового К. значительную роль играет оперативное лечение, к-рое эффективно только после прекращения роста К. Оперативному вмешательству должно предшествовать консервативное лечение, что резко снижает опасность рецидивирования К.
Лекарства
Фото: laid-production.gq
Медикаментозное лечение келоидных рубцов
Средства, применяемые для терапии келоидных рубцов, условно делятся на 2 группы:
- общего назначения,
- местного применения.
Препараты общего назначения
Если причина возникновения келоидных рубцов – нарушение гормональной системы человека, то без гормонотерапии не обойтись. При нарушениях выделения половых гормонов женщинам в детородном возрасте назначаются: Циане-35, Жанин, а в климактерический период – средства, замещающие гормоны, например, Цикло-Прогинова, Анжелик, Климонорм. Мужчинам назначают Андрокур.
При нарушенных функциях других эндокринных желез проводят лечение специфическими гормональными препаратами.
Целесообразным также является комплексное применение витаминов и минералов, способствующих мобилизации и повышению собственных защитных сил.
Предписание по выбору и применению препаратов делает только врач.
Препараты местного назначения
Спектр таких препаратов широк: гели от келоидных рубцов, кремы, мази на разных основах. Здесь выделяют такие группы, как:
- кортикостероиды,
- ферментные препараты,
- иммуномодуляторы,
- противовоспалительные
Хороший результат достигается при правильном, регулярном применении под контролем врача.
Кортикостероиды
Мазь от келоидных рубцов часто имеет гормональную основу. Гидрокортизоновая мазь, основным действующим веществом которой является глюкокортикостероид, оказывает противоаллергенное действие, снимает отёки, воспаление и зуд. Часто используется введение непосредственно в рубец триамцинолона ацетата, который способствует уменьшению синтеза коллагена, снимает воспаление.
Ферментные препараты
К этой группе относятся Лидаза, Ронидаза и более современная Лонгидаза. За счёт гиалуроновой кислоты и коллагена, входящих в состав препаратов, уменьшается неконтролируемое размножение клеток фиброзной ткани и отёк.
Иммуномодуляторы
Лечение с помощью иммуномодуляторов – относительно новый метод. Используется интерферон, который вводится вдоль линии шва после удаления келоидного рубца. Препарат способен предотвратить повторное его образование.
Препараты с выраженным противовоспалительным эффектом – Контрактубекс и Келофибразе. Келофибразе способен поддерживать водный баланс в коже, за счёт чего крем келоидные рубцы размягчает и уменьшает.
Самый популярный медикамент, размягчающий келоидный рубец — Контрактубекс.
Этот препарат состоит из 3 активных компонентов, обусловливающих его лечебное действие:
- экстракт лука в составе Контрактубекс определяет противовоспалительное, противоаллергенное и бактерицидное действие,
- гепарин препятствует тромбообразованию,
- аллантоин заживляет раневые поверхности, способствует гидратации тканей, уменьшает зуд и расчесы.
Все компоненты, являясь синергистами, обеспечивают максимальный лечебный эффект.
Достоинство препарата Контрактубекс — отсутствие побочных эффектов и противопоказаний.
Лечение доброкачественных узлов щитовидной железы
- гормональная терапия,
- оперативное лечение,
- минимально инвазивные процедуры.
Минимально инвазивные процедуры
- Этаноловая склеротерапия. При кистозных узлах щитовидной железы (узел заполнен жидкостью) врач-хирург под контролем УЗИ удаляет жидкость из узла и постепенно вводит в кисту 95%-ный этиловый спирт (этанол), что вызывает гибель клеток узла. После 4-5 сеансов киста в щитовидной железе может уменьшиться на 90%.
- Лазериндуцированная термотерапия. Под контролем УЗИ в ткань узла щитовидной железы вводится кварцевый световод, по которому в узел подается лазерное излучение. Под воздействием световой энергии, передаваемой лазером, происходит разогрев узла и гибель его клеток. Погибшие клетки впоследствии замещаются рубцовой тканью.
- Радиочастотная термодеструкция. Применяется, в основном, с целью подавления активности крупных автономно функционирующих узлов, вызывающих тиреотоксикоз. Такие образования наиболее часто встречаются у пожилых пациентов, имеющих тяжелую сопутствующую патологию и противопоказания к оперативному лечению. Методика заключается в следующем. В узел щитовидной железы вводится игла, из которой в ткань узла выдвигаются проводники, снабженные температурными датчиками. С помощью радиочастотного генератора на проводниках создается электромагнитное поле высокой частоты, которое разогревает ткань узла до 105 градусов, что приводит к необратимым повреждениям клеток узла.
Оперативное лечение
Как мы уже говорили ранее, только после ТАБ щитовидной железы и получения гистологического заключения ткани узла определяются показания к операции .
Если по данным гистологии выявлен «коллоидный узел» (доброкачественное образование), и у пациента отсутствуют жалобы, операция ему не показана. В то же время бывают ситуации, при которых во время ТАБ щитовидной железы также выявляют «коллоидный узел», но этим пациентам рекомендуют хирургическое лечение.
Это бывает в следующих случаях:
- Когда узел щитовидной железы увеличивается до больших размеров, и появляется сдавление органов шеи, сопровождающееся нарушениями процесса глотания или чувством удушья.
- Когда рост узла приводит к деформации передней поверхности шеи.
- Если рост узла сопровождается ростом количества гормонов щитовидной железы и приводит к появлению тиреотоксикоза.
Объем оперативного вмешательства зависит от степени поражения щитовидной железы. Это может быть удаление одной доли — гемитиреоидэктомия при наличии одиночного узла, или удаление всей железы полностью — тиреоидэктомия в случае выявления множественных узлов.
Если же ТАБ с последующим гистологическим заключением определенно подтверждает злокачественный характер узла (папиллярная карцинома, фолликулярная карцинома, медуллярная карцинома, плоскоклеточная карцинома, анапластическая карцинома щитовидной железы), единственным правильным решением будет удаление щитовидной железы полностью.