Лечение остроконечных кондилом у мужчин
Содержание:
- Профилактика Остроконечных кондилом полового члена:
- Профилактика
- Преимущества и недостатки обрезания
- Ответы на часто задаваемые вопросы по обрезанию
- Влияние обрезания на эректильную функцию
- Анатомия и некоторые заболевания крайней плоти
- Что такое мышечный спазм, его виды и причины
- Что такое остроконечные кондиломы у мужчин?
- Причины появления перианальных кондилом
- Способы удаления бородавок в паху:
- Как отличить бородавку от папилломы: выявление новообразования, как вылечить или предотвратить их появление
- Можно ли защитить себя от вируса папилломы человека
- Медицинское обрезание
- Как лучше удалить кондилому на половых органах?
- Вирус папилломы человека, типы папиллом
- Остроконечные кондиломы у мужчин: описание и характеристика
Профилактика Остроконечных кондилом полового члена:
Обследование половых партнеров больных заболеваниями, вызванными ВПЧ, не имеет доказанной ценности с точки зрения профилактики их возникновения/рецидивов. Однако, теоретически, своевременное и полноценное удаление остроконечных кондилом и интраэпителиальных поражений может снизить риск данных заболеваний, включая рак шейки матки. Не доказано, что презервативы могут предохранять от передачи ВПЧ, однако их использование снижает риск развития остроконечных кондилом и рака шейки матки. Наиболее перспективным методом профилактики и лечения ранних стадий заболеваний, вызванных ВПЧ, являются специфические поливалентные (к типам ВПЧ 6, 11, 16 и 18) вакцины, которые в настоящее время находятся в стадии клинических испытаний
Суммируя известную информацию о заболеваниях, вызванных ВПЧ, Центр по Контролю Заболеваний (CDC) США обращает внимание на знание населением следующих ключевых моментов:
• ВПЧ является чрезвычайно распространенным ЗППП. • Редко удается установить источник заражения из-за очень вариабельного инкубационного периода
• Естественное развитие заболеваний, вызванных ВПЧ, чаще доброкачественное, а лечение иногда требует нескольких месяцев. Часто имеют место рецидивы (до 50% случаев).
• Остроконечные кондиломы чаще всего вызываются типами ВПЧ, которые не приводят к развитию рака шейки матки.
• Заразность половых партнеров уменьшается со временем.
• Эффективность применения презервативов для защиты от ВПЧ не доказана. Однако использование кондомов больными ВПЧ при новых сексуальных. контактах считается обязательным.
• Следует сообщать новым половым партнерам о том, что Вы ранее были инфицированы ВПЧ.
Профилактика
Существует прививка от онкогенных штаммов – «Гардасил», но она эффективна только для неинфицированных мужчин в возрасте до 26 лет. От неонкогенных штаммов защищает вакцина «Гардасил-9». Вакцинация производится в 3 этапа. Эффективность составляет 97%.
Другие меры профилактики:
- Моногамные половые отношения.
- Применение барьерных средств контрацепции, обработка паховой области антисептиками после сомнительных интимных контактов.
- Отказ от секса при наличии повреждений кожи аногенитальной области.
- Укрепление иммунитета: курсовой прием натуральных витаминов, настойки эхинацеи или элеутерококка, рациональное питание, отказ от курения и злоупотребления алкоголем.
Преимущества и недостатки обрезания
Многие относятся к обрезанию скептически и не понимают всех преимуществ, которые достигаются путем удаления крайней плоти. К основным плюсам относятся:
- значительно снижается риск поражения инфекцией мочеполовых путей;
- полностью исключается возможность возникновения фимоза и последующего прогрессирования в острую форму, именуемую парафимозом;
- отсутствие кожных покровов вокруг головки члена позволяет не беспокоиться об образовании раковых клеток на крайней плоти, большая часть которой удаляется в процессе хирургического вмешательства;
- более безопасный половой контакт для женщин, ввиду значительного снижения возможности развития вирусов ВПЧ;
- иссечение крайней плоти позволяет уменьшить риск заболевания генитальным герпесом и ВИЧ, благодаря отсутствию бактерий, которые собираются под кожным покровом.
Но, как и у любых положительных влияний, у обрезания присутствуют и свои недостатки, которые способны доставить определенные беспокойства мужчине. К их числу относятся:
- острые болевые ощущения, с которыми может столкнуться пациент;
- противоречие определенным нормам эстетического характера;
- проблемы, связанные с гигиеной.
В любом случае, при отсутствии медицинских показаний, принуждать к реализации обрезания никто не будет. Здесь решение принимает сам пациент или родители, в случае если операция планируется для ребенка.
Ответы на часто задаваемые вопросы по обрезанию
Сколько стоит обрезание?
17000 рублей
Какой наркоз используют при операции обрезание?
Обрезание проводят как правило под местной анестезией
Как долго проходит операция обрезание?
Операция длится около 40 минут
Делают ли у вас в клинике женское обрезание?
Нет
Делают ли у вас обрезание по религиозным мотивам?
Нет
Какое обрезание лучше сделать?
Наши урологи рекомендуют делать полное обрезание крайней плоти.
Через сколько времени после обрезание можно заниматься сексом?
Через две недели.
Больно ли делать обрезание?
Нет
Как меняется чувствительность после операции обрезание?
Чувствительность головки полового члена незначительно уменьшается.
Как снять швы после обрезания?
У нас в клинике или вызвать уролога на дом.
Можно ли сделать обрезание на дому?
Нет. Обрезание необходимо сделать только в клинике.
Какой уход за половым членом необходим после обрезания?
Полный покой и обработка антисептиком.
Чем хорошо обрезание?
Много положительных сторон: гигиена, эстетика и многое другое.
Легче ли писать после обрезания?
Да.
Что лучше обрезание скальпелем или лазером?
Лучше лазером.
В каком возрасте лучше сделать обрезание?
Это не имеет существенного значения. Все зависит от показаний к операции. Но лучше сделать раньше.
Влияние обрезания на эректильную функцию
Циркумцизия абсолютно не влияет на репродуктивную функцию. Эрекция будет происходить в том же ритме, что и до удаления крайних тканей. Так же операция не привносит изменений в ощущения во время секса и чувствительности.
В результате многочисленных исследований и анализов, выявлено, что обрезание увеличивает время, требующееся во время полового контакта для семяизвержения. Так же в повседневной жизни будет отсутствовать дискомфорт.
Ощущения неполноценности и проблемы эректильного характера могут возникать лишь на психологическом уровне у мужчин, прошедших данную процедуру в преклонном возрасте. С этими проблемами поможет справиться консультация у уролога и прием антидепрессантов.
Анатомия и некоторые заболевания крайней плоти
Полезная информация по теме:
- Крайняя плоть
- Отек крайней плоти
- Разрыв крайней плоти
- Воспаление крайней плоти
- Покраснение крайней плоти
- Удаление крайней плоти
- Сужение крайней плоти
- Язвы на крайней плоти
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Полезная информация по теме:
- Обрезание взрослым
- Обрезание детям
- Показания к обрезанию
- Противопоказания к обрезанию
- Этапы операции обрезание
Что такое мышечный спазм, его виды и причины
Мышечные спазмы – это непроизвольные сокращения мышечной ткани. В отличие от естественных сокращений (например, в процессе переваривания пищи, при занятиях спортом, глотании воды), спазмы возникают без какой-либо внешней или внутренней причины, в отсутствие желания человека и непредсказуемо.
Как правило, мышечные спазмы в области головы затрагивают область висков, лба, затылка. Непроизвольные сокращения жевательных мышц могут возникнуть вследствие употребления стимулирующих веществ (кофеина, таурина, наркотических средств) или по внутренним физиологическим причинам. Во втором случае речь идет о:
- тризме – спазме, провоцирующем плотное сжатие челюстей;
- бруксизме – непроизвольных мышечных сокращениях, возникающих преимущественно во время сна, в ночное время, и сопровождающихся скрежетом верхнего ряда зубов и нижний.
Спазмы мышц в области шейного отдела позвоночника могут быть как односторонними, так и двусторонними. Часто они связаны с защемлением нервов или патологиями позвоночника (например, грыжей).
Преимущества
Виды спазмов мышц головы:
- эпизодические непроизвольные сокращения мышц: головная, шейная мышечная боль длится не более 14 дней за период 1 месяца;
- хронические спазмы: от 15 дней в месяц и более.
Обычно причинами спазмов мышц головы, челюстей, шеи являются:
- нарушение обмена веществ;
- недостаточная физическая активность;
- заболевания опорно-двигательного аппарата;
- сосудистые патологии;
- дефициты витаминов, микроэлементов;
- стресс: физиологическое, психологическое, эмоциональное перенапряжение;
- переохлаждение;
- повышенная температура тела;
- ожирение;
- генетическая предрасположенность;
- травмы;
- ущемление нервных волокон.
Что такое остроконечные кондиломы у мужчин?
Остроконечные кондиломы – это небольшие кожные наросты на слизистых оболочках. Они могут иметь дольчатую или сосочковидную форму и прикрепляются к тканям при помощи тонкой ножки. Если пациент долгое время игнорирует эти наросты, они сливаются в большие колонии. Визуально такие очаги напоминают цветную капусту.
Основная причина появления остроконечных кондилом – заражение вирусом папилломы человека (ВПЧ) 6 и 11 типа. Эти штаммы вируса передаются половым путем. Однако иногда для передачи достаточно прямого контакта пациента с кровью или слизистыми оболочками зараженного человека. Вирусы имеют очень маленькие размеры, в связи с чем в редких случаях могут проникать даже через латекс презерватива.
Попадая в организм, вирус быстро проникает в клетки, где сохраняется длительное время. Заметных симптомов заражения при этом может и не быть. Кожные наросты возникают, если организм сталкивается с такими провоцирующими факторами:
- ослабление иммунитета;
- заражение инфекциями, передающимися половым путем;
- злоупотребление алкоголем;
- перенесение тяжелых хирургических вмешательств;
- переохлаждение;
- неполноценное питание.
На фоне этих факторов вирус активируется и нарушает строение клеток. В местах максимального скопления вирусов начинает разрастаться ткань – появляются кондиломы.
Причины появления перианальных кондилом
По утверждениям ученых, причиной появления перианальных кондилом является 6 или 11 типы вирусов папилломы человека. Папиллома — очень распространенный вирус, его излюбленное место расселения – кожные покровы и слизистая оболочка. В настоящее время найдено свыше 100 разновидностей этого вируса. Это многочисленные бородавки, папилломы, кондиломы.
Папиллома – один из самых часто встречающихся вирусов, передающихся половым путем. Почти 50% людей живущих сексуальной жизнью, имеют у себя тот или иной тип вируса папилломы. Из них только 1-2% этих людей носят вирус остроконечных кондилом.
Излюбленные места обитания вируса анальных кондилом – глубокие слои кожи и слизистые половых органов. С делением клеток вирус со временем выходит на поверхность кожи. В это же время у человека появляются клинические симптомы, и человек становится очень заразным.
Заражение анальными кондиломами происходит во время полового акта, если один из партнеров является носителем вируса или у него уже появились признаки кондилом. У людей с нетрадиционной ориентацией риск заразиться этой болезнью в 5-10 раз выше.
Факторами, способствующими заражению перианальными кондиломами, могут быть:
- большое количество половых партнеров (через анальные, вагинальные, оральные контакты);
- слабый иммунитет;
- беременность;
- ВИЧ-инфекции.
От инфицирования вирусом до разрастания перианальных кондилом может пройти как несколько недель, так и несколько лет. Вирус в это время находится в глубоких слоях кожи, и в это время он мало заразен.
Остроконечные кондиломы чаще всего локализуются в области гениталий:
- у мужчин – на головке полового члена;
- у женщин – на малых и больших половых губах.
Довольно часто перианальные кондиломы разрастаются и располагаются в области анального отверстия.
Способы удаления бородавок в паху:
- Лазерное удаление – самый востребованный и высокорезультативный метод, практически не имеющий противопоказаний и осложнений. Бородавка выпаривается послойно лучом лазера. После сеанса на месте удаления кожного образования остается еле заметный след.
- Медикаментозное удаление. Оно предполагает использование прижигающих жидкостей. Проводить процедуру прижигания бородавок лучше под контролем врача. При самостоятельном их применении можно вызвать химический ожог кожи в паховой области.
- Криодеструкция. Замораживание бородавки жидким азотом. После обработки бородавка превращается в пузырь, заполненный кровянистой жидкостью. Заживление происходит как при обычном термическом ожоге. Метод имеет ряд осложнений, таких как ожог окружающих тканей с последующим воспалением. Результативность такого метода очень низкая.
- Электротерапия. Удаление бородавки посредством высокочастотного электрического тока. Есть риск ожога окружающих здоровых тканей, результативность невысокая.
- Радиоволновая операция. Бородавку срезают слоями при помощи радиоволнового ножа. Не всегда удается достаточно глубоко удалить «корни» бородавки, поэтому риск рецидива очень большой.
- Хирургическая операция. Классическое удаление скальпелем. Применяют в крайнем случае. После операции необходим восстановительный период, возможен рубец на месте разреза.
Рис. 6. Кондилин подходит для удаления бородавок в паху
Нужно учитывать, что удаление бородавки в паху у мужчины решает только косметическую проблему и не может избавить от вируса. Поэтому какой бы способ ни был выбран, одновременно необходимо укреплять иммунитет и бороться с вирусом.
При постоянном наблюдении и выполнении рекомендаций рецидивов болезни можно избежать.
Как отличить бородавку от папилломы: выявление новообразования, как вылечить или предотвратить их появление
Чтобы наверняка отличить проявление на коже, следует быть опытным дерматологом или гинекологом (урологом) – без точной диагностики не обойтись. Только профессиональный врач при помощи спецоборудования на основе анализов штамма ВПЧ сумеет дать квалифицированный вывод. Самостоятельно осмотрев состояние покровов на теле, пациент всё равно не сможет увидеть полную картину: при скоплении папиллом на внутренних органах без профессиональных приспособлений (например, зондов) проделать это проблематично.
Постановка диагноза
Бывают ситуации, когда попытки отличить бородавку от папилломы у пострадавшего вызывают затруднения. В таком случае назначается комплексное обследование, при помощи которого тип вируса определяется не только внешне. Чаще всего подтверждение получают более действенным методом:
- способ ПЦР;
- ДНК-диагностика;
- проведение биопсии;
- кольпоскопическое исследование.
Последние два варианта особенно эффективны, например, если образование находится в области влагалища и извне почти незаметно. Биопсия вовсе представляется в виде забора для исследования поражённой ткани, которая передаётся на исследования, чтобы исключить из допустимого перечня онкозаболевание. Максимально точно определить источник нароста сумеет гистология (снова через фрагмент заражённой ткани) или цитология (соскоб с поражённого участка). И чем быстрее пациент сдаст собранные материалы на лабораторное исследование, тем скорее ему будет назначен план эффективного лечения.
Когда надо лечить новообразования
Самыми весомыми рекомендациями к тому, как безошибочно отличить бородавку от папилломы и удалить её, считают значительный риск злокачественного перерождения родинки, отсутствие комфорта для владельца (где отросток периодически травмируется, как нередко бывает при кондиломе) и заметные признаки малигнизации. В косметических целях подобное вмешательство производится исключительно по желанию пациента и часто не рекомендуется. Кроме того, существует ряд ограничений по образованиям, когда бороться с ними очень опасно для здоровья:
- сахарный диабет;
- иммунодефицит;
- болезни с высокой температурой.
Каждый вправе отказаться от противовирусного лечения, но важно иметь в виду, что, оставаясь на долгий период разносчиком инфекции, являешься переносчиком заражения и источником проблем для родных и близких людей
Профилактика
Никто не застрахован от появления папиллом или бородавок. Но соблюдение стандартных правил гигиены позволит существенно снизить риск заражения вирусом:
Тщательно мойте руки после тесного контакта с предметами быта.
Периодически уделяйте внимание укреплению иммунитета и приёму комплекса витаминов.
Исключите из жизни частые стрессы.
Полностью откажитесь от вредных привычек (или сведите их к минимуму).
Не ходите босиком в местах, где постоянно наблюдается высокий уровень тепла и влажности.
При интимной близости обязательно используйте презерватив (понижает вероятность инфицирования).
Разобраться, как наглядно отличить бородавку от папилломы в домашних условиях и приступить к нелёгкой профилактике можно посредством периодической чистки обуви, проветривания и влажной уборки (дезинфекции) комнат. Заодно стоит помнить, что не все пациенты лично сталкиваются с образованием папиллом на практике – такая специфичная ситуация оправдана высоким иммунитетом, который способен снижать скорость роста выпуклостей, имеющих вирусную природу.
Лечение и удаление
Если вас беспокоят такие неприятные образования, то рекомендуем вам обратиться к специалистам Центр Дерматология для удаления бородавок или проведения противовирусного лечения и удаления папиллом. Мы находимся в Казани.
Можно ли защитить себя от вируса папилломы человека
На сегодняшний день нет лекарства, которое бы уничтожала сам вирус. Но можно сделать прививку, предохраняющую организм от онкогенных штаммов ВПЧ. Желательно сделать вакцину в возрасте 9-17 лет, причём она эффективна только для неинфицированных парней. Тем, кто является носителем ВПЧ, она бесполезна.
Вакцинировать можно людей в возрасте до 45 лет, позже это уже неэффективно. Если же сделать прививку не инфицированному молодому человеку в возрасте до 26 лет, это защитит его не только от остроконечных кондилом, но и от онкологических процессов органов мужской половой сферы.
Сейчас самый эффективный для мужчин препарат для вакцинирования от рака полового члена — Гардасил. Он защищает от онкогенных штаммов 6, 11, 16, 18, а вакцина Гардасил-9 дополнительно защитит от неонкогенных штаммов 31, 33, 45, 52 и 58.
Вакцинация делается в три этапа: первую прививку производят в мышцу плеча, вторую делают спустя 2 месяца, а третью спустя несколько месяцев после первой в зависимости от возраста. Препарат Гардасил не содержит живых и мёртвых вирусов, в нем только схожие с ДНК вируса частицы. Также вакцина не имеет в составе ртути и токсичного антисептического компонента тиомерсала. Эффективность вакцинации Гардасилом составляет 97,9%.
Вакцинация может сопровождаться повышением температуры, общим недомоганием, но некоторый дискомфорт несопоставим с эффективностью препарата и его способностью защитить организм от ВПЧ.
Медицинское обрезание
В медицине понятие обрезания крайней плоти полового члена именуется циркумцизией. Итогом операции является оголение краев плоти пениса у мужской половины населения. В результате его головка полностью оголяется.
Удаление тканей проводится полностью или в определенных количествах. Это зависит от желаемого результата и цели проведения хирургических манипуляций:
- по медицинским назначениям;
- при инфекционных заболеваниях;
- в религиозных понятиях;
- гигиенической направленности.
Процедура проводится в связи с неотложными назначениями при прогрессировании фимозы. Эта патология представляет собой болезненное сужение крайней плоти, которое вызывает полное перекрытие головки с течением воспалительного процесса покровов.
Такое явление наблюдается в связи с несоблюдением личной гигиены по уходу за половым членом. Первоначально активируются патогенные элементы микрофлоры с дальнейшим развитием очага воспаления.
Циркумцизия делается по медицинским требованиям в случаях травматического повреждения мягких тканей пениса. Это может произойти в процессе половой близости. Обрезание может выступать лечебной процедурой при быстротечной эякуляции и ускоренном семяизвержении.
Операция может проводиться в любом возрасте, а основными показаниями для ее проведения у детей выступают воспалительные процессы, поражающие ткани вокруг головки полового члена. Наиболее часто такое явление наблюдается при запущенной форме фимозы, а в качестве последствий может наблюдаться нарушение мочеиспускания и острые режущие боли.
Методы диагностики урологических заболеваний:
- Вызов уролога на дом
- Диагностика заболеваний почек
- Диагностика заболеваний мочевого пузыря
- Диагностика заболеваний простаты
- Диагностика заболеваний мошонки
- Диагностика половых инфекций
- Анализы мочи
- Анализы на ИППП
- Анализы на ПСА
- УЗИ на дому
- УЗИ почек
- УЗИ простаты
- УЗИ мочевого пузыря
- Урологическое УЗИ на дому
- Мазок из уретры
- УЗИ полового члена
- Трансректальное УЗИ
- Анализы сока простаты
- УЗИ мочеполовой системы
Как лучше удалить кондилому на половых органах?
Практически во всех случаях врачи рекомендуют удалять кондиломы на половом члене. Ведь эти новообразования приносят не только дискомфорт для больного, но и могут стать причиной возникновения рака полового члена. При половых контактах возникает высокая вероятность заражения ВПЧ сексуального партнера. Многие специалисты считаю лазерное удаление кондилом наиболее эффективным методом. Процедура удаления проходит без наркоза и не вызывает особых болевых ощущений. Нужную область просто орошают обезболивающим спреем. Участки, с которых были удалены кондиломы, обрабатывать противовоспалительными средствами. Пациенту нельзя заниматься сексом до полного восстановления и заживления ранок. Но лазер будет полностью эффективен, если папилломы не достигли больших размеров. Иначе есть риск рубцевания. Крупные выросты рекомендуют удалять радиоволновым методом. Нет принципиальной разницы, каким методом проводится удаление единичных кондилом. Это можно сделать специальными хирургическими ножницами, а потом обработать кожу антисептиком. Если врач квалифицированный, то хороший результат гарантирован. Многочисленные высыпания рекомендуют удалять лазером или жидким азотом используют и электрокоагулятор
Удаление кондилом на внутренних органах требует особой осторожности. Используют хирургическое иссечение, прижигание химическими препаратами, или лазерную коагуляцию
Жидким азотом удалить кондиломы во влагалище не удастся, потому, что можно обжечь здоровую слизистую, и она будет долго заживать. Если кондиломы на шейке матки вызваны ВПЧ 16,18, 31,33,35 и 39 типов, то возможно появление раковой опухоли в течение 5 лет. Поэтому врачи единогласно настаивают на удалении этих наростов. Процедуру удаления проводят лазером, аппаратом для радиоволновой терапии Сургитрон или прижигают препаратом Солковагин. Некоторые врачи не советуют использовать жидкий азот на этом участке. Криодеструкция может привести к тому, что папиллома уменьшится в высоту, но будет разрастаться в ширину.
Вирус папилломы человека, типы папиллом
Существует несколько типов папилломавирусов:
- Неонкогенные папилломавирусы (HPV 1, 2, 3, 4, 5, 63). Эта группа вирусов которые не вызывают перерождение в клетках кожи. ВПЧ 1, 2, 4 и 63 типа часто становятся причиной подошвенных и вульгарных бородавок на пальцах рук. 3 и 10 вызывают плоские бородавки, которые раньше считались тяжелой формой болезни. На самом деле, таким образом организм пытается ограничить распространение вируса. Он как бы создает вокруг пораженных клеток «саркофаг».
- Онкогенные папилломавирусы низкого онкогенного риска (HPV 6, 11, 42, 43, 44). Эти типы вируса могут со временем стать причиной раковой опухоли, но риск такого развития болезни не очень высокий. Клетки плоского эпителия кожи мутируют только если на организм влияют канцерогенные факторы: курение, плохая экология, длительный прием гормональных контрацептивов. Вирусы 6 и 11 типа часто становятся причиной развития папиллом на гортани и остроконечных кондилом на половых органах.
- Онкогенные папилломавирусы высокого онкогенного риска (HPV 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59 и 68) Заражение этими вирусами часто приводит к возникновению рака, особенно опухолей шейки матки и гортани. Также они вызывают неоплазии – предраковое состояние, которое проявляется в изменении строения клеток матки. Самый опасный в этой группе HPV 16. Эта разновидность вируса вызывает 50% случаев рака. 18 штамм тоже довольно агрессивный и часто вызывает появление опухоли шейки матки. 31 и 35 тип вызывают бовеноидный папулез у мужчин и у женщин, который может стать причиной рака полового члена и шейки матки. 51 и 56 типы ВПЧ считаются наименее канцерогенными из всей группы, легче поддаются лечению и могут самостоятельно выводиться из организма.
Прогноз течения болезни полимеразная цепная реакция (ПЦР).
Остроконечные кондиломы у мужчин: описание и характеристика
Кондилома – заболевание, вызываемое ПВЧ, которое может поражать любой участок тела, слизистые оболочки и даже внутренние органы, язык и лицо. У мужчин патология встречается с такой же частотой, как и у женщин.
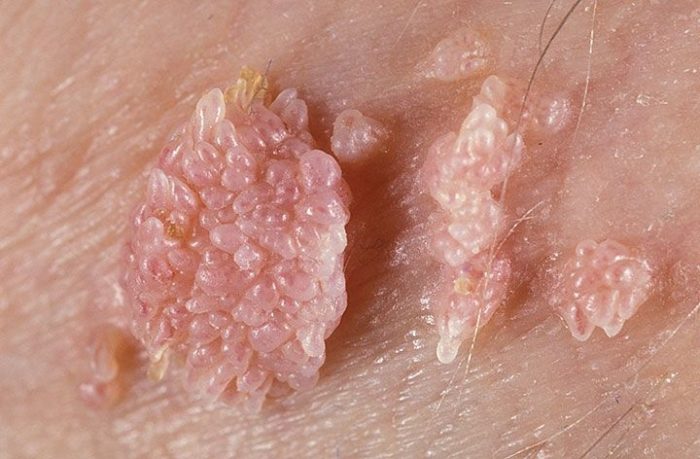 Остроконечные кондиломы
Остроконечные кондиломы
Обычно кондиломы у представителей сильного пола появляются на половых органах, в перианальной области и вокруг ануса. Вызывает развитие патологии такие штаммы вируса, как 6, 11, 16, 18, 33. Иногда наросты могут наблюдаться во рту, поражая слизистые оболочки.
Обратите внимание! В половине случаев папилломы у мужчин образуются на головке пениса, редко – в области заднего прохода. Остроконечная кондилома
Остроконечная кондилома
Не все мужчины знают, как выглядит кондилома. Это образование представляет собой выросты небольшого размера цилиндрической формы, которые имеют ножку, их часто именуют генитальными бородавками. Их цвет обычно не отличается от здоровых участков тела, в некоторых случаях они могут иметь более темный оттенок. Остроконечная кондилома снабжена мелкими капиллярами, поэтому может кровоточить при повреждении.
Вирусная инфекция, которая вызывает развитие заболевания, обычно передается половым путем, она долгое время может находиться в организме, не проявляя никакой симптоматики, но при ослаблении иммунитета недуг начинает активно развиваться, формируя наросты на кожном покрове и эпителии.
В отличие от женщин, у которых папилломы появляются чаще всего на малых губах, у мужчин они формируются на коже полового органа, крайней плоти, головки, мошонки, а также в области уретры и прямой кишки. Иногда наросты могут наблюдаться на эпителии мочеиспускательного канала, в прямой кишке.