Лечение кровяных корок в носу
Содержание:
- Как лечить аллергический ринит
- Что делать, если желтые сопли текут у ребенка
- Белые выделения из носа
- Профилактические процедуры
- Причины коричневых выделений из носа
- Болезни с выделениями из носа зеленого цвета
- Причины изменения цвета соплей
- Причины изменения цвета выделений из носа
- Жёлтые сопли (отделяемое)
- Диагностика слизи из заднего прохода
- Причины хронического воспаления
- Терапевтические меры
- Диагностика
- Физиологические причины
Как лечить аллергический ринит
В лечении заболевание применяются три основных метода:
- немедикаментозный (удаление аллергенов),
- медикаментозный (при помощи различных препаратов),
- хирургический.
Первые два способа подробно разобраны в предыдущем параграфе, а сейчас речь пойдет о третьем.
Хирургическое вмешательство проводится в трех случаях: когда не помогают немедикаментозный и медикаментозный способы лечения, когда нужна коррекция структурных нарушений полости носа и околоносовых пазух, при появлении патологий (гнойный или полипозный синусит и т.д.). Отличается такой способ точностью, возможностью проникнуть в любую часть носа и носовых пазух, где необходима операция, функциональностью и эффективностью. При своевременном проведении операции восстановление и возвращение к полноценной жизни проходит быстро и без тяжелых осложнений.
Важно: операции производятся при полном исключении контакта с аллергеном. Процедура не проводится в период цветения или другого активного воздействия аллергенов.).. После операции могут возникнуть рубцы, остеомиелит, синдром пустого носа, лицевая боль, кровотечение, атрофический ринит.
После операции могут возникнуть рубцы, остеомиелит, синдром пустого носа, лицевая боль, кровотечение, атрофический ринит.
Кроме хирургического вмешательства проводится также лазерная коагуляция (прижигание) носовых раковин (подслизистая, точечная, избирательная абляция гипертрофированных участков).
Что делать, если желтые сопли текут у ребенка
 У малышей до года насморк протекает не так, как у детей постарше и взрослых. Это связано с особым строением полости носа. Носовые проходы у грудных детей намного уже и тоньше, закупорка слизистыми выделениями происходит намного быстрее. Появление густых желтых соплей у грудничка должно стать серьезным поводом для беспокойства и немедленного обращения к врачу, поскольку может свидетельствовать о начале отека слизистой.
У малышей до года насморк протекает не так, как у детей постарше и взрослых. Это связано с особым строением полости носа. Носовые проходы у грудных детей намного уже и тоньше, закупорка слизистыми выделениями происходит намного быстрее. Появление густых желтых соплей у грудничка должно стать серьезным поводом для беспокойства и немедленного обращения к врачу, поскольку может свидетельствовать о начале отека слизистой.
Затягивать с визитом к педиатру или ЛОРу нельзя, ведь длительный насморк у малыша с окраской соплей в желтый цвет может привести к серьезным осложнениям: фарингит, синусит или тонзиллит. Если болезнь сопровождается заложенностью носа, малыш не может полноценно питаться и начинает терять вес.
Белые выделения из носа
Цвет и плотность слизистого муконазального содержимого может косвенно указывать на этиологию воспалительного процесса и его стадию. Белые выделения из носа чаще всего свидетельствуют о сухости слизистой ткани, отсутствии влажности и о возможном инфицировании носоглотки. Рассмотрим подробно наиболее часто встречающиеся в ЛОР-практике виды белой слизи.
- Белые выделения из носа жидкой консистенции:
- Аллергическая реакция.
- Начальная стадия формирования полипов в носу.
- Небольшие по размерам разрастания лимфоткани в носоглотке — аденоиды.
- Завершающий этап кори.
- Начало кариеса, первые признаки бактериального инфицирования полости рта в целом.
- Белая слизь густой консистенции:
- Синусит.
- Гайморит в начальной стадии.
- Фронтит.
- Завершающий этап вирусного воспаления.
- Белые творожистые выделения:
- Обильная белая слизь:
Временной нормой для назального секрета такого оттенка считается 3-4 дня. Более длительный период белых выделений — тревожный сигнал.
При сочетании насморка белого цвета и других дискомфортных состояний — ломоте в суставах, повышенной температуре, головной боли, следует пройти ЛОР-обследование, сдать анализы и начать антибактериальную или противовирусную терапию выявленной причины.
Профилактические процедуры
Мероприятия, позволяющие предупредить появление соплей коричневого цвета:
- Укрепление иммунитета,
- Защита организма от переохлаждения,
- Увлажнение воздуха в помещении, особенно зимой,
- Влажная уборка и проветривание спальни,
- Своевременное лечение простудных заболеваний,
- Использование средств индивидуальной защиты при работе на вредном производстве,
- Отказ от курения,
- Соблюдение гигиены,
- Исключение контактов с потенциальными аллергенами,
- Длительные пешие прогулки на свежем воздухе,
- Занятия плаванием, велоспортом, акробатикой.
Своевременная диагностика и адекватная терапия, назначенная ЛОР-врачом, избавляют пациентов от коричневых соплей. В запущенных случаях, сопровождающихся застоем слизи, отечностью и гноеобразованием, инфекция может выйти за пределы носоглотки, распространиться на другие органы дыхания и вызвать развитие тяжелых осложнений.
uhonos.ru
Причины коричневых выделений из носа
Прежде чем рассмотреть основные патологические причины появления соплей коричневого цвета, нужно иметь представление о физиологическом отделяемом из носовой полости.
В норме, клетки внутренней оболочки полости носа продуцируют небольшое количество прозрачной слизи.
Этот секрет является физиологическим, он необходим для увлажнения слизистой, а также является преградой для проникновения в дыхательные пути пыли, мелких механических частичек, микробов.
Если же в носу, придаточных пазухах или соседствующих с ними органах происходят патологические процессы, выделения могут менять цвет – становятся желтыми, зелеными или красно-коричневыми. По мере течения болезни, консистенция их так же меняется от жидкой до густой и тягучей, и может увеличиваться объём отделяемого.
Болезни с выделениями из носа зеленого цвета
Рассмотрим основные заболевания, специфическим проявлением которых служат зеленовато-желтые выделения из носовой полости.
Бактериальный ринит
На развитие патологии указывают затруднение носового дыхания, сгущение носовой слизи и появление примесей гноя зеленоватого, желтого или коричневого оттенка. Редкие прожилки крови говорят о повреждении слизистой вследствие частого сморкания, более обильные кровяные выделения могут быть результатом наличия органических дефектов полости носа — полипа или опухоли.
Сигналом бактериального воспаления являются также гипертермия — повышение температуры тела выше 38 оС и признаки интоксикации (головная боль, тошнота, ощущение разбитости). Сопутствующими симптомами часто бывают боль в горле, кашель, заложенность ушей.
Если вы заметили насморк зеленого цвета, не стоит откладывать визит к ЛОР-специалисту или терапевту. Отсутствие адекватной терапии может стать причиной хронического ринита и синуситов, способствовать развитию таких тяжелых осложнений, как абсцесс, флегмона, менингит, сепсис.
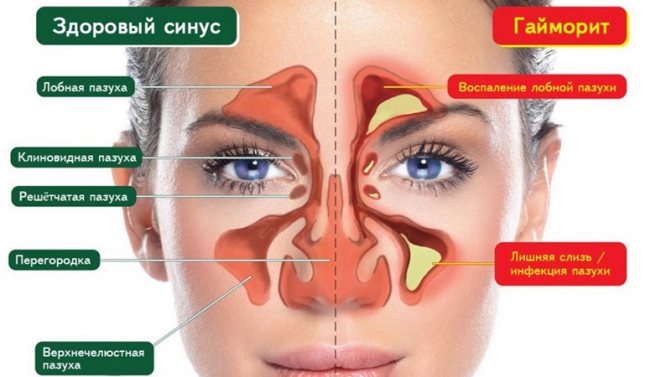
Гайморит
Данная патология — самый распространенный вид синусита, причинами которого чаще всего становятся запущенный бактериальный ринит, кариес верхних зубов, хронические инфекции носоглотки. Бактерии, попадая на слизистую гайморовой пазухи, вызывают воспаление, отек, отделение густого секрета. Как следствие, происходит сужение или закупорка канала, соединяющего пазуху с носовым ходом, что нарушает отток слизи наружу. В связи с этим отмечаются следующие симптомы:
- затруднение или полное отсутствие носового дыхания;
- ощущение распирания в области проекции гайморовых пазух (по бокам от носа);
- отделяемое из носа часто имеет желтовато-зеленый оттенок и неприятный запах;
- головная боль локализуется в области лба и глазниц, усиливается при опускании головы;
- отек мягких тканей под глазом на стороне пораженной пазухи из-за нарушения лимфодренажа;
- гипертермия может присутствовать, однако не является обязательным симптомом, поскольку зачастую гайморит у взрослых — результат длительного хронического воспаления в области носоглотки;
- ухудшение общего состояния пациента (слабость, головокружение, нарушение сна, снижение работоспособности).
Заболевание опасно распространением гнойного процесса на соседние органы и требует квалифицированной медицинской помощи.
Помимо упомянутых болезней, зеленые выделения из носа у взрослых могут свидетельствовать о гнойных образованиях (абсцессе, флегмоне), сформировавшихся в полости носа вследствие плохо залеченной травмы или оперативного вмешательства.
Причины изменения цвета соплей
Оттенок секрета зависит от процессов, происходящих в области носа. При повреждении слизистой кровяные клетки из капилляров попадают в общий секрет и окрашивают его.
Лейкоциты окрасят сопли в белый цвет. В случае их столкновения с бактериями, обитающими в среде секрета, клетки крови погибают и вызывают зеленое окрашивание слизи.
Из-за нарушения структуры капилляров в выделения попадают эритроциты. Они окрашивают жижу в ярко-красный цвет. Позднее, клетки гемоглобина разрушаются, появляется пигмент темно-желтой окраски. Секрет приобретает оранжевый или коричневый оттенок.

Причины изменения цвета выделений из носа
Цвет соплей меняется при длительном вирусном заболевании.
Часто встречаются зеленые или желтые выделения, свидетельствующие о борьбе иммунной системы с бактериями и гибелью нейтрофилов.
Коричневый цвет встречается реже и может иметь разную причину возникновения:
- кровь в носу;
- гайморит или синусит, то есть инфекция располагается непосредственно в пазухах носа;
- доброкачественные и злокачественные образования;
- насморк у сильно курящего человека;
- микоз носовой полости.
Черные сопли из носа
Иногда цвет выделений из носа настолько темный, что кажется почти черным.
Если вы активно и много курите, то появление черного цвета будет обусловлено наличием никотина и смолы в самих сигаретах, которые через табачный дым попадают в верхние дыхательные пути. При насморке такие «загрязнения» окрашивают сопли в темно-коричневый, почти черный цвет.
Сухость в носу и хрупкость сосудов, а также повышенное внутричерепное давление вызывает образование крови в носу, меняющей на более темный оттенок цвет выделений из носа.
Вирусные болезни
Вирусные заболевания в острой форме, такие, как синусит и гайморит, вызывают изменение цвета соплей.
В этом случае воспалительный процесс будет сопровождаться и другими признаками:
- сильная боль в голове, способная спускаться на глаза и челюсть;
- наклоняя голову, вы ощущаете перетекание жидкости в носу;
- повышение температуры тела;
- ощущение заложенности и отека носа.
Когда человек подвергся атакам таких недугов, как гайморит или синусит, в носовой полости происходит процесс застаивания соплей, поэтому они смешиваются с гноем и кровью.
На первом этапе лечения выделения из носа коричневого цвета усиливаются, а также добавится неприятный запах.
Иногда причиной появления коричневых соплей может быть доброкачественная опухоль. Она имеет сосудистое строение и при нарушении целостности кровоточит. А злокачественные образования агрессивно воздействуют на соседствующие ткани, нарушая их целостность.
Есть ряд признаков, появление которых требует немедленного обращения к врачу:
- трудности с дыханием через нос при вирусном заболевании или сильной аллергии;
- бессимптомное выделение соплей коричневого цвета из носа;
- в носовых ходах появились эрозии и язвы;
- сильные, долгие и частые кровотечения;
- постоянные отиты.
Жёлтые сопли (отделяемое)
Сами по себе жёлтоватые сопли (отделяемое) ещё ни о чём не говорят. Любой процесс начинается с прозрачных бесцветных отделений. Если дело затягивается, то месяц продолжающиеся сопли (отделяемое) начинают густеть и приобретать характерный желтоватый оттенок. Это связано с тем, что белые кровяные тельца, отвечающие за защиту, уничтожают микроорганизмы, попавшие в носовые ходы, которые скапливаются в назальном секрете, придавая ему характерный жёлтый оттенок. Запускать сопли нельзя, иначе это может обернуться последствиями, трудно поддающимися коррекции
Это конкретный повод обратиться к врачам для уточнения причины сильного носового выделения и для принятия своевременных мер.
Диагностика слизи из заднего прохода
Нижние отделы кишечника находятся в непосредственной близости к органам малого таза и мочеполовой системы, которые подвержены различным воспалительным процессам. Да и внутри самого кишечника происходят процессы, благоприятствующие для развития большого числа бактерий. Не все микроорганизмы можно отнести к полезной микрофлоре. Размножение патогенных микробов приводят к возникновению воспалительных процессов в нижних отделах кишечника, сопровождающиеся выделениями из заднего прохода в виде слизи:
- проктит – воспаление слизистой оболочки прямой кишки;
- парапроктит – воспаление жировой ткани, которая заполняет пространство между нижней частью кишечника и брюшной стенкой;
- параректальный свищ, который образуется при трансформации острых форм воспалительных заболеваний в хронические;
- язва прямой кишки;
- кондиломы и различные новообразования злокачественного и доброкачественного характера.
Симптоматика выделений из заднего прохода
Выделение слизи из заднего прохода с примесью крови чаще всего свидетельствует о наличии геморроидальных заболеваний, при которых происходит разрыв кровеносных сосудов, находящихся вблизи заднего прохода в большом количестве. Иногда алая кровь выделяется с калом при колите (воспалении толстой кишки). Различные опухоли также могут проявлять себя наличием кровавых прожилок в слизи, которая выходит во время дефекации.
Кал приобретает чёрный оттенок в том случае, если кровотечение произошло у больного ещё в желудке. В этом случае на кровь воздействовала кислотная желудочная среда. Слизь может оставаться прозрачной. Если слизистая масса имеет оранжевый оттенок и неприятный запах, её появление говорит о заболевании печени или избыточном выбросе в кишечник жёлчи, которая тоже влияет на процесс пищеварения.
Слизь приобретает мутный или жёлто-зелёный оттенок, если в её составе есть частицы гноя. Это свидетельствует, что стенки кишечника имеют гнойный налёт вследствие проникновения инфекции из других органов или заболевания определённых отделов кишечника.
Белые массы, примешанные к слизи, имеют, скорее всего, грибковое происхождение. Они возникают при грибковых заболеваниях мочеполовой системы. Болезнетворные микроорганизмы, проникая в нижний отдел прямой кишки, размножаются на слизистой, придавая ей белый цвет или белёсый оттенок. Обильное образование слизи приводит к выходу её через задний проход.
Почему возникает зуд в заднем проходе и белые выделения
Не только во время напряжения и дефекации могут происходить выделения. Иногда больные чувствуют непроизвольное появление жидкости в спокойном состоянии. Врач-проктолог, проводя обследование, осматривает и бельё больного, на котором видны следы выделений, чтобы оценить их происхождение.
Если пациента беспокоит покраснения и отёчность промежности, зуд в заднем проходе, выделения слизи с примесью крови, гноя или других веществ, это повод для неотложного посещения проктолога. Возможно, что так проявляется гельминтоз – наличие червеобразных паразитов в прямой кишке, различные формы аллергии или перианальный дерматит.
Если болезнь носит хронический характер, а больной состоит на учёте у специалиста, значит, есть повод для незапланированной встречи с ним. Те, кто впервые обращается за медицинской помощью с проблемами пищеварительного тракта, проходят всестороннее обследование:
- визуальное;
- пальцевое;
- инструментальное;
- эндоскопическое;
- ультразвуковое;
- рентгенографическое;
- лабораторное.
Только комплексный подход к изучению заболевания позволит избрать метод лечения. Главное, прислушиваться к любым изменениям в своём организме и вовремя обратиться за квалифицированной помощью в отделение проктологии.
Стоимость комплексной диагностики: 2 900 руб.Стоимость при записи на прием онлайн со скидкой 20%: 2 320 руб.
Причины хронического воспаления
Главной причиной развития хронического воспаления верхнечелюстных пазух является нарушение их нормального дренажа. Это происходит из-за длительного инфекционного или неинфекционного отека (аллергия, медикаментозный отек) в области гаймороназального соустья или нарушения мукоцилиарного клиренса. Также фоном для формирования хронического воспаления служат анатомические препятствия в носу, которые нарушают нормальный дренаж (искривление перегородки, увеличение средних носовых раковин).
Итого, основные причины хронического синусита:
- длительный аллергический отек слизистой полости носа;
- частые респираторные инфекции;
- деформации перегородки;
- гипертрофия средних носовых раковин;
- длительный отек неаллергического характера (медикаментозный ринит);
- хронический воспалительный процесс в области верхних зубов (периодонтит, одонтогенные кисты);
- инородные тела (пломбировочный материал, материал для синуслифтинга, корни зубов и др.);
- новообразования в полости носа или околоносовых пазух;
- другие заболевания: муковисцидоз, гастроэзофагеальный рефлюкс, ВИЧ инфекция, иммуннодефицитные состояния.
Терапевтические меры
В первую очередь необходимо выяснить причины коричневого ринита, а также почему сопли возникли изначально. Для этого понадобится консультация опытного специалиста. Врач выяснит, какую природу имеет насморк, и подберёт соответствующую схему лечения.
Сосудосуживающие препараты
Пользоваться данным типом лекарственных средств необходимо только в том случае, если у ребёнка или взрослого сильно заложен нос.
В идеале закапывания следует проводить перед сном или промыванием носовых пазух лечебными растворами. Если не разблокировать носовое дыхание перед процедурами, то вам навряд ли удастся добиться существенного результата.

К эффективным препаратам с сосудосуживающим эффектом относятся:
- Нафтизин;
- Ксимелин;
- Називин;
- Галазолин.
Промывания носа
Скорее всего, данную процедуру вам посоветует выполнять лечащий врач. Промывания можно делать с помощью морских растворов из аптеки:
- Аквамарис;
- Физиомер;
- Хьюмер;
- Аквалор;
- Долфин.
Технология промываний остаётся стандартной. Втягивайте в себя лекарство таким образом, чтобы оно выходило из одной ноздри, а входило в другую. Таким методом можно добиться эффективного очищения носовой полости от лишней слизи.
Если попасть в аптеку нет возможности, то солевой раствор можно приготовить в домашних условиях. На 200 мл кипятка вам понадобится чайная ложка морской или кухонной соли. Периодичность промываний должна составлять не менее 5 раз в сутки.
Обеззараживающие средства
Бактерицидная терапия для детей и взрослых не помешает на любом из этапов протекания гайморита. Мощным эффектом обладают назальные капли Протаргол. Частицы серебра в его составе активно уничтожают болезненную микрофлору в слизистой оболочке носа.
Если необходимо помочь себе экстренно, а к доктору пока не добраться, воспользуйтесь облепиховым маслом. Оно также оказывает бактерицидный эффект, но является более безопасным аналогом вышеперечисленных препаратов.

Антибактериальное лечение
В том случае, когда сопли имеют коричневый оттенок, а у больного наблюдается повышенная температура тела, могут понадобиться антибиотики широкого действия. О присоединении бактериальной инфекции можно также узнать из клинического анализа крови пациента. Дозировка и длительность курса лечения антибиотиками определяется лечащим врачом.
Наиболее популярными препаратами считаются:
- Цефтриаксон;
- Цефотаксим;
- Азитромицин;
- Азицин.
Гомеопатическая терапия
Если гайморит ещё не перешёл в запущенную форму, то можно попробовать обойтись гомеопатическими средствами. В составе таких препаратов имеются исключительно натуральные компоненты и растительные экстракты.
Они помогают купировать воспалительный процесс, а также по максимуму активизируют иммунную защиту организма. Однако, при потреблении лекарств нужно быть предельно внимательными, ведь на растительные компоненты возможна аллергия.
Наиболее распространённые гомеопатические таблетки, следующие:
- Коризалия;
- Синупрет;
- Циннабсин;
- Румекс;
- Гельземин.

Хирургическое лечение
Этот метод необходимо использовать, если у больного прогрессируют боли и не сбивается температура. В таком случае можно предположить, что гайморит развивается с осложнениями. Если подозрения подтвердятся, то доктор направит пациента на прокол гайморовых пазух.
Коричневые сопли у ребёнка или взрослого – главный симптом такого опасного заболевания, как гайморит. Сопли коричневого цвета также могут свидетельствовать и об обычной простуде. Несмотря на схожесть данных недугов, они требуют кардинально разного подхода в лечении. По этой причине необходимо точно удостовериться в диагнозе, прежде чем приниматься за терапевтические меры.
Справиться с этой задачей сможет только специалист отоларинголог. В некоторых случаях избавление от насморка при гайморите является возможным только при помощи хирургического вмешательства. Если вовремя не сделать прокол, то воспаление может распространиться на соседние органы и ткани.
Диагностика

Прежде, чем лечить густые сопли у взрослого, необходимо достоверно установить причину их появления.
При ошибочном диагнозе и неправильной тактике действий состояние пациента может ухудшиться. Диагностика проводится в условиях медицинского учреждения и имеет несколько ступеней:
- опрос (пациент рассказывает о своих жалобах, не забывая упомянуть про дополнительные симптомы);
- осмотр или риноскопия (при помощи специальных инструментов отоларинголог обследует носоглотку);
- оценка обонятельной и дыхательной функции (при помощи подручных средств поочередно обследуется каждая ноздря);
- рентген носовых пазух (позволяет оценить их состояние);
- эндоскопические способы обследования носа и придаточных пазух.
При необходимости специалист назначит мазок из носа для установления возбудителя заболевания или порекомендует сдать анализ крови из вены.
Комплексная оценка полученных данных позволит поставить правильный диагноз и назначить соответствующее лечение.
Физиологические причины
У взрослых людей коричневые сопли свидетельствуют не только о заболевании, но и являются результатом особого образа жизни. Данное явление наблюдается у курящих лиц и работников промышленных предприятий.
Факторы, способствующие появлению коричневых выделений из носа:
- У злостных курильщиков коричневые сопли обусловлены смолами и никотином, которые скапливаются в дыхательных путях и в составе назального секрета покидают организм. Токсичные вещества, содержащиеся в табаке, образуют своеобразный налет в носоглотке. От постоянного раздражения слизистая оболочка воспаляется, появляются сопли, которые смешиваются с налетом и образуют светло-коричневые выделения.
- Длительное пребывание в запыленном и загазованном помещении приводит к повреждению слизистой носа и оседанию пылевых частиц на респираторном эпителии. Когда пыль выходит с назальным секретом, она окрашивает его в соответствующий цвет.
- Повышенное содержание в атмосфере химикатов и токсинов способствует загрязнению физиологического носового отделяемого и изменению его цвета. В результате длительного воздействия вредных профессиональных факторов развивается атрофия слизистой оболочки, которая становится очень восприимчивой к инфекции. Одним из признаков такого процесса являются коричневые сопли.
- У детей частой причиной данного явления становятся инородные тела, застрявшие в носу — детали игрушек, косточки, семечки. Они становятся источником воспаления, нагноения, травмирования слизистой оболочки, кратковременного кровотечения. Свернувшаяся кровь окрашивает сопли в светло-коричневый цвет. Если взрослые не смогли самостоятельно извлечь посторонний объект из носа ребенка, необходимо немедленного доставить его в лечебно-профилактическое учреждение.
- Разрыв кровеносных сосудов может быть связан с длительным применением сосудосуживающих капель и спреев. Их регулярное использование обычно заканчивается атрофией слизистой оболочки носа.
- Коричневые сопли появляются у лиц с особенности анатомического строения носовой полости – узкими ходами и множественными изгибами, врожденной ломкостью капилляров.
- Слизистые выделения смешиваются с эритроцитами при кровоизлияниях в носоглотке, вызванных чрезмерной сухостью воздуха и недостаточной увлажненностью внутренней полости носа, артериальной гипертензией, распространенными атеросклеротическими поражениями, повышенной хрупкостью сосудов, гипо- и авитаминозами.
Чтобы избавить пациента от коричневых соплей, необходимо правильно определить причину их появления. Для этого следует провести комплексное обследование больного, включающее осмотр ЛОР-органов, лабораторные анализы и инструментальные методики.