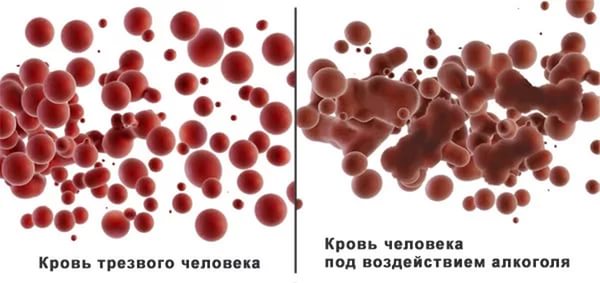
Кровь
Содержание:
- Переливание крови
- Общие сведения
- Какой же суперагент, да без конспирации?!
- Состав крови
- Алгоритм и правила трансфузии (переливания) донорской крови и ее компонентов в плановом порядке
- Свежезаготовленная кровь
- Когда проводится определение группы крови
- Определение резус-принадлежности
- Компоненты крови
- Компоненты крови
- Атакуем стафилококк!
- Свойства и состав крови
- Донорская консервированная кровь
- Что такое тромбоцитарный фибрин
Переливание крови
Показания: острая массивная кровопотеря.
Необходимое оснащение
1. Набор стандартных изогемаглютинирующих сывороток четырех групп (двух серий) для определения групп крови.
2. Антирезусные сыворотки (анти О и анти С).
3. Чашки Петри.
4. Тарелка с пометками для проведения реакций (определение групп крови).
5. Водяная баня.
6. Изотонический раствор натрия хлорида.
7. 10 мл 33% раствора полиглюкина или 10% раствора желатина.
8. Одноразовая система для переливания крови.
9. Раствор антисептика.
10. Жгут.
Методика проведения
- Переливают больным только одногруппную и однорезусну совместную кровь! Гемотрансфузии проводят после обязательного последовательного выполнения следующих действий и манипуляций:
- Собрать гемотрансфузионный анамнез.
- Убедиться в пригодности среды для гемотрансфузии: внимательно оценить дату его заготовки, групповую и резус-принадлежность, температурный режим, при котором кровь хранилась. Необходимо убедиться в отсутствии гемолиза форменных элементов крови, ее инфицирование. Флакон должен быть герметичным.
- Определить групповую принадлежность крови реципиента; сверить результаты с данными истории болезни. Определить групповую принадлежность крови во флаконе и сверить ее с данными этикетки.
- Провести пробы на индивидуальную совместимость при комнатной температуре и на водяной бане (при температуре 46-48 ° С). Для этого на чашку Петри наносят сыворотку крови реципиента и кровь донора в соотношении 7: 1 их перемешивают, периодически покачивая чашку в течение 5 мин. при комнатной температуре. Отсутствие агглютинации свидетельствует о совместимости крови донора и реципиента по системе АВ0. Аналогичную пробу проводят на водяной бане при температуре 46-48 ° С.
- Провести пробу на совместимость по резус-фактору. Ее осуществляют с использованием 33% раствора полиглюкина или 10% раствора желатина. При этом на дно градуированной пробирки вносят 2 капли сыворотки больного, 1 каплю крови донора и 1 каплю 33% раствора полиглюкина. Содержимое пробирки перемешивают, встряхивая ее в течение 5 минут при комнатной температуре. Наличие агглютинации, хорошо видимой на фоне просветленной жидкости, указывает на несовместимость крови донора и реципиента по резус-фактору. В случае использования 10% раствора желатина пробу проводят на водяной бане при температуре 46 — 48 ° С, продолжительностью 10 минут.
- Провести трехкратную пробу на биологическую совместимость. Струйно переливают 15 мл крови. Наблюдают за состоянием больного в течение трех минут. При отсутствии клинических проявлений реакций (ощущение жара, озноб, одышка, боль в пояснице) повторно вводят 15 мл крови и наблюдают за больным. Такую процедуру повторяют трижды. Отсутствие реакции свидетельствует о возможности продолжения гемотрансфузии.
Протокол переливания крови следует обязательно вписать в карту стационарного больного и назначить: термометрию тела каждые 3 часа, общий анализ мочи, общий анализ крови.
Таким образом, своевременное грамотное применение инфузионно-трансфузионных средников в комплексной интенсивной терапии больных различного профиля в значительной степени обеспечивает успех лечения.
Общие сведения
Кровь — жидкая подвижная соединительная ткань внутренней среды организма, которая состоит из жидкой среды — плазмы и взвешенных в ней клеток — форменных элементов: клеток лейкоцитов, постклеточных структур (эритроцитов) и тромбоцитов (кровяные пластинки). Циркулирует по замкнутой системе сосудов под действием силы ритмически сокращающегося сердца и не сообщается непосредственно с другими тканями тела ввиду наличия гистогематических барьеров. В среднем, у мужчин в норме объём крови составляет 5,2 л, у женщин — 3,9 л, тогда как у новорожденных её количество составляет 200—350 мл. Массовая доля крови в общей массе тела человека для взрослого человека составляет 6—8 %. У позвоночных кровь имеет красный цвет (от бледно- до тёмно-красного). Сами эритроциты жёлто-зелёные и лишь в совокупности образуют красный цвет, в связи с наличием в них гемоглобина. У некоторых моллюсков и членистоногих кровь имеет голубой цвет за счёт наличия гемоцианина. У человека кровь образуется из кроветворных стволовых клеток, количество которых составляет около 30 000, в основном в костном мозге, а также в пейеровых бляшках тонкой кишки, тимусе, лимфатических узлах и селезёнке
.
Какой же суперагент, да без конспирации?!
Чем мы располагаем? Какова моя структура? Это не секрет. Все мы объединены и разъединены. Как это ни странно. Как я уже говорил, наш роддом — костный мозг в грудине, в подвздошных костях, немножко в трубчатых костях. Мамаши наши трудятся, не покладая… На тысячу эритроцитов, один лейкоцит. Из сотни больше половины — пушечное мясо. Нейтрофилы умом, прямо скажем, не отличаются, правда, врагов зубами рвут! Но и живут мало — всего шесть дней. Как говорится – «Кавалергарда век не долог»! Но мы на мамашу не в обиде. В конце концов – каждому свое. Да я представляю: нейтрофил в вилочковой железе!!! Ха-ха. Ему меняют блоки памяти в ядре, активируют ДНК, а он, тупо глядя на тимоциты, будет «ковырять в носу»? Нет, это полный бред!
Среди нас ведь тоже разные есть. Одни бойцы — в атаку рвутся — их называют Хелперы, другие — осторожные и тихие — Супрессоры. Эти все выжидают и притормаживают. Правда, в норме, бойцов больше! Раза в два.
Состав крови
Кровь состоит из 4-х основных компонентов:
- красные кровяные клетки – эритроциты, обеспечивающие транспортировку кислорода от легких к органам человека;
- белые кровяные клетки – лейкоциты, отвечающие за борьбу с атакующими организм инфекциями;
- кровяные пластинки – тромбоциты, обеспечивающие свертываемость крови, предохраняя, тем самым, организм от смертельной кровопотери при травмах и порезах.
Все эти клетки взвешены в плазме крови, которая не только является транспортной средой для кровяных клеток, перемещая их по человеческому телу, но и содержит необходимые организму белки и соли.
Алгоритм и правила трансфузии (переливания) донорской крови и ее компонентов в плановом порядке
- Оформить на операцию переливания компонентов крови;
- Провести первичное исследование групповой и резус-принадлежности крови пациента по системе ABO с использованием . Занести данные в Журнал регистрации результатов определения группы крови и резус-фактора;
- Отправить в лабораторию кровь пациента для определения группы крови и резус- принадлежности, фенотипа по антигенам C, c, E, e, w, C , K, k и наличие/отсутствие антиэритроцитарных антител (по системе Kell). Результаты анализа внести на титульный лист истории болезни. Пациентам, имеющим в анамнезе посттрансфузионные осложнения, беременность, рождение детей с гемолитической болезнью новорожденного, а также пациентам, имеющим аллоиммунные антитела, производят индивидуальный подбор компонентов крови в лаборатории;
- В день трансфузии у пациента провести забор крови из вены: 2–3 мл в пробирку с антикоагулянтом и 3–5 мл в пробирку без антикоагулянта для проведения обязательных контрольных исследований и проб на совместимость. Пробирки должны быть маркированы с указанием Ф.И.О. пациента, № истории болезни, названия отделения, группы крови и Rh-фактора, даты взятия образца крови;
- Перед началом трансфузии врач должен убедиться в пригодности компонентов крови, провести макроскопический осмотр контейнера и его герметичность, проверить правильность паспортизации;
- Провести контрольную проверку группы крови донора и реципиента по системе ABO, а также пробу на индивидуальную совместимость: а) проба на плоскости при комнатной температуре; б) одной из трех проб: ;
- При совпадении результатов первичного и подтверждающего определения группы крови по системе AB0, резус-принадлежности, фенотипа донора и реципиента, индивидуальной совместимости, а также сведений об отсутствии у реципиента антиэритроцитарных антител врач выполняет биологическую пробу посредством однократного переливания 10 мл компонентов крови со скоростью 2–3 мл (40–60 капель) в минуту в течение 3–3,5 минут. После этого переливание прекращается и в течение 3 минут осуществляется динамическое наблюдение за состоянием реципиента. Данная процедура повторяется дважды;
- При отсутствии осложнений начать трансфузионную терапию. Осуществлять динамический кардиореспираторный мониторинг, контроль диуреза и температуры тела.
- Заполнить трансфузии донорской крови и (или) ее компонентов, журнал учета температуры при транспортировке донорской крови и/или компонентов (СЗП) и журнал учета разморозки свежезамороженной плазмы;
- После окончания трансфузии донорский контейнер с оставшейся донорской кровью и (или) ее компонентами (~5 мл), а также пробирка с кровью пациента, использованная для проведения проб на индивидуальную совместимость, подлежат обязательному сохранению в течение 48 часов при температуре 2–6 °C в холодильном оборудовании;
- На следующий день после трансфузии (переливания) донорской крови и (или) ее компонентов обязательно назначить клинический анализ крови и анализ мочи.
Алгоритм экстренной трансфузии (переливания) донорской крови и ее компонентов
При экстренной трансфузии (переливании) донорской крови и (или) ее компонентов необходимо использовать алгоритм согласно Приказу МЗ РФ N 183н. Правила клинического использования донорской крови и (или) ее компонентов от 02.04.2013.
- Оформить на операцию переливания компонентов крови;
- Определить группу крови пациента по системе AB0 и его резус-принадлежность с помощью . Занести данные в Журнал регистрации результатов определения группы крови и резус-фактора;
- Определить группу крови донора в контейнере по системе ABО с помощью цоликлонов Анти-A и Анти-B (Rh-фактор устанавливается по обозначению на контейнере);
- Провести пробу на индивидуальную совместимость: а) проба на плоскости при комнатной температуре; б) одной из трех проб: ;
- Провести биологическую пробу;
- При отсутствии осложнений начать трансфузионную терапию. Осуществлять динамический кардиореспираторный мониторинг, контроль диуреза и температуры тела;
- Заполнить , журнал учета температуры при транспортировке донорской крови и/или компонентов (СЗП) и журнал учета разморозки свежезамороженной плазмы;
- После окончания трансфузии донорский контейнер с оставшейся донорской кровью и (или) ее компонентами (~5 мл), а также пробирка с кровью пациента, использованная для проведения проб на индивидуальную совместимость, подлежат обязательному хранению в течение 48 часов при температуре 2–6 °C в холодильном оборудовании;
- На следующий день после трансфузии (переливания) донорской крови и (или) ее компонентов обязательно назначить клинический анализ крови и анализ мочи.
Свежезаготовленная кровь
В качестве консерванта применяют раствор Глюгицир, цитроглюкофосфата или гепарина (0,5 мл на 50 мл изотонического раствора натрия хлорида для стабилизации 200 мл крови). Переливание свежезаготовленной крови показано больным с нарушенными процессами свертывания: при гипофибриногенемических кровотечениях, гипопластических анемиях, гемофилии, патологическом фибринолизе и т.д.
Кровь, консервированную р-ром гепарина, нельзя хранить дольше 3-х часов ее переливают непосредственно или в ближайшие часы после заготовки. Учитывая ряд существенных негативных воздействий, которые могут возникнуть при переливании донорской крови, особенно крупных ее объемов (депонирование эритроцитов в системе микроциркуляции, иммунологические конфликты, возможность передачи реципиенту возбудителей инфекционных заболеваний и др.), в настоящее время показания к переливанию цельной крови ограничивают. Значительно шире для проведения трансфузионной терапии используют ее компоненты.
Когда проводится определение группы крови
Показаниями для определения группы крови являются:
- необходимость переливания крови;
- подготовка к операциям. Любая операция – это риск; при определенных обстоятельствах может возникнуть необходимость возместить кровопотерю, и тогда врачи должны знать, какую кровь для этого можно использовать;
- ведение беременности. В некоторых случаях возможна несовместимость групп крови матери и ребенка. При конфликте по группе крови ребенок может родиться с гемолитической болезнью новорожденных (гемолитической желтухой). Для определения группы крови ребенка сразу после рождения берут на анализ пуповинную кровь. Но о конфликте по группе крови можно судить и в процессе вынашивания – по уровню антител в крови матери. Риск несовместимости по группе крови между матерью и ребенком высчитывается исходя из вероятной группы крови ребенка, которая, в свою очередь, зависит от того, какая группа крови у матери и у отца. Вот для оценки этого риска и необходимо сдавать анализ на определение группы крови при беременности.
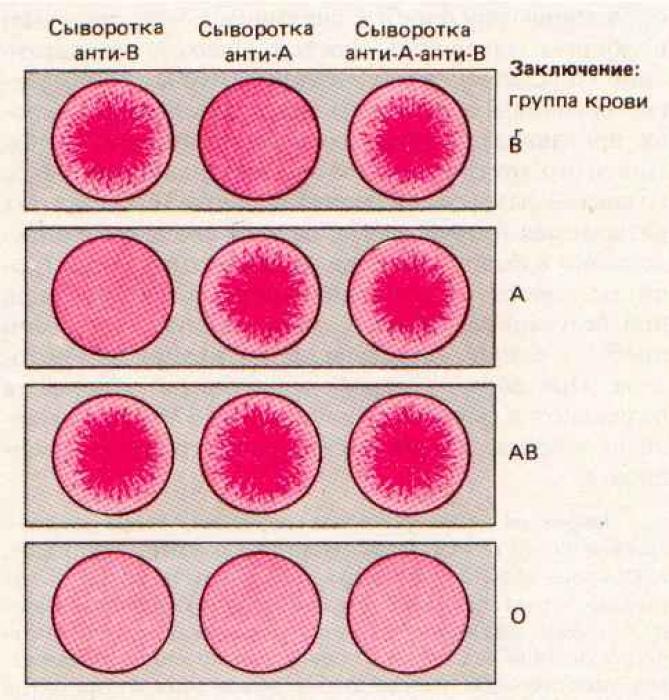
Когда у врачей возникает необходимость узнать группу крови, анализ, как правило, делается заново. Так поступают, чтобы полностью исключить возможность ошибки в результате использования неверных данных. Врач не будет спрашивать группу крови у пациента, поскольку отвечает за его жизнь и должен иметь стопроцентную уверенность, что группа крови определена правильно.
Но знать свою группу крови (и группу крови своих детей) всё равно полезно. Во-первых, никто не может быть застрахован от чрезвычайных ситуаций. А во-вторых, есть определенная зависимость между группой крови и предрасположенностью к различным заболеваниям.
Определение резус-принадлежности
Для определения резус принадлежности необходимые стандартные анти-резусные сыворотки. Они содержат в себе резусные антитела. Сыворотки выпускают в ампулах или флаконах, обозначают как антирезус-Д, антирезус-С и антирезус-Е сыворотки. При определении резус принадлежности реципиентов пользуются только сыворотками антирезус-Д. При определении его у доноров следует использовать комбинацию сывороток: антирезус-Д, антирезус-С и антирезус-Е.
Методика определения. На обозначенную специальным карандашом стеклянную пластину наносят по капле антирезус-Д и антирезус-С сыворотки и исследуемой крови. Их смешивают стеклянными палочками до получения однородной смеси. Результаты реакции оценивают по наличию или отсутствию агглютинации через 5 минут с момента расстворения. Агглютинация свидетельствует о наличии в крови соответствующего резус-фактора. Кроме приведенного способа, резус-фактор можно определить реакцией агглютинации с применением подогретого на водяной бане при температуре 48 ° С 10% раствора желатина. Продолжительность реакции — 5 минут.
Компоненты крови
Эритроцитная масса. Ее получают из крови, после центрифугирования или отстаивания которой забирают нативную плазму. Переливание эритроцитной массы показаны при хронических постгеморрагических, гипохромных анемиях, гемолитической болезни новорожденных, почечной и печеночной недостаточности, а также больным, сенсибилизированным к плазменным антигенам доноров при предыдущих трансфузиях.
Отмытые нативные эритроциты. Их получают способом кратного промывания эритроцитной массы физраствором с последующим фракционированием. Эта смесь свободна от лейкоцитних и тромбоцитних антигенов, белков плазмы, продуктов жизнедеятельности клеток, избытка электролитов и функционально неполноценных (старых) эритроцитов. Отмытые эритроциты назначают больным, сенсибилизированным к белкам плазмы, имеющимся лейкоцитными и тромбоцитными антителами, алергопатиями различного происхождения, тяжелыми поражениями почек, склонностью к тромбозам, при гемолитической болезни новорожденных вследствие групповой несовместимости крови матери и ребенка. Отмытые эритроциты можно переливать только в течение первых 2-3 часов после их приготовления.
Лейкопитная масса (лейкоконцентрат). Применяют при лейкопениях (нарушение лейкопоэза, лучевое поражение, цитостатическое действие химиопрепаратов), при тяжелых инфекционных осложнениях у больных с миелодепрессией. Лейкоцитная масса должна быть перелита в день заготовки. Противопоказания: наличие у реципиента антилейкоцитарных антител.
Тромбоцитная масса (тромбоконтцентрат). Используют для лечения больных с геморрагическими состояниями, обусловленными дефицитом тромбоцитов (депрессия костномозгового кроветворения вследствие интоксикаций, гипо- и апластических анемий, коагулопатиях потребления) и их неполноценностью. Переливают в день ее заготовки, внутривенно, капельно (40-50 капель в минуту). Интервал между введениями должен составлять 2-3 дня.
Плазма крови: нативная, сухая, свежезамороженная, концентрированная.
Способ получения плазмы
- Необходимое оборудование:
- Пустая стеклянная или пластиковая емкость, на 200-400 мл
- Стеклянная или пластиковая емкость, заполненная фракционированной кровь
- Одноразовая закрытая система для получения плазмы «из флакона в флакон»
- Устройство для создания вакуума во флаконе
- Антисептический раствор
Методика получения:
Обязательным условием для получения плазмы разделение цельной крови на плазму и клеточную массу. Это достигается либо путем центрифугирования или отстаиванием консервированной крови в течение 3-4 дней при температуре 4-6 ° С.
После обработки резиновых крышек флаконов пламенем и 5% спиртовым раствором йода, иглу от одноразового системы для получения плазмы вводят во флакон с кровью на достаточную глубину слоя плазмы. Другую иглу этой же системы подкалывают в пустой флакон, к которому подключают устройство для создания вакуума. Плазма свободно поступает во флакон с отрицательным давлением.
Проще получить плазму при помощи спаренных пластиковых мешков. После фракционирования крови, собранной в мешок, плазму «выжимают» из него с помощью простого устройства (двух пластин), и она свободно перетекает в другой мешок. Эритроцитная масса остается в предыдущем мешке.
Компоненты крови
Эритроцитная масса. Ее получают из крови, после центрифугирования или отстаивания которой забирают нативную плазму. Переливание эритроцитной массы показаны при хронических постгеморрагических, гипохромных анемиях, гемолитической болезни новорожденных, почечной и печеночной недостаточности, а также больным, сенсибилизированным к плазменным антигенам доноров при предыдущих трансфузиях.
Отмытые нативные эритроциты. Их получают способом кратного промывания эритроцитной массы физраствором с последующим фракционированием. Эта смесь свободна от лейкоцитних и тромбоцитних антигенов, белков плазмы, продуктов жизнедеятельности клеток, избытка электролитов и функционально неполноценных (старых) эритроцитов. Отмытые эритроциты назначают больным, сенсибилизированным к белкам плазмы, имеющимся лейкоцитными и тромбоцитными антителами, алергопатиями различного происхождения, тяжелыми поражениями почек, склонностью к тромбозам, при гемолитической болезни новорожденных вследствие групповой несовместимости крови матери и ребенка. Отмытые эритроциты можно переливать только в течение первых 2-3 часов после их приготовления.
Лейкопитная масса (лейкоконцентрат). Применяют при лейкопениях (нарушение лейкопоэза, лучевое поражение, цитостатическое действие химиопрепаратов), при тяжелых инфекционных осложнениях у больных с миелодепрессией. Лейкоцитная масса должна быть перелита в день заготовки. Противопоказания: наличие у реципиента антилейкоцитарных антител.
Тромбоцитная масса (тромбоконтцентрат). Используют для лечения больных с геморрагическими состояниями, обусловленными дефицитом тромбоцитов (депрессия костномозгового кроветворения вследствие интоксикаций, гипо- и апластических анемий, коагулопатиях потребления) и их неполноценностью. Переливают в день ее заготовки, внутривенно, капельно (40-50 капель в минуту). Интервал между введениями должен составлять 2-3 дня.
Плазма крови: нативная, сухая, свежезамороженная, концентрированная.
Способ получения плазмы
- Необходимое оборудование:
- Пустая стеклянная или пластиковая емкость, на 200-400 мл
- Стеклянная или пластиковая емкость, заполненная фракционированной кровь
- Одноразовая закрытая система для получения плазмы «из флакона в флакон»
- Устройство для создания вакуума во флаконе
- Антисептический раствор
Методика получения:
Обязательным условием для получения плазмы разделение цельной крови на плазму и клеточную массу. Это достигается либо путем центрифугирования или отстаиванием консервированной крови в течение 3-4 дней при температуре 4-6 ° С.
После обработки резиновых крышек флаконов пламенем и 5% спиртовым раствором йода, иглу от одноразового системы для получения плазмы вводят во флакон с кровью на достаточную глубину слоя плазмы. Другую иглу этой же системы подкалывают в пустой флакон, к которому подключают устройство для создания вакуума. Плазма свободно поступает во флакон с отрицательным давлением.
Проще получить плазму при помощи спаренных пластиковых мешков. После фракционирования крови, собранной в мешок, плазму «выжимают» из него с помощью простого устройства (двух пластин), и она свободно перетекает в другой мешок. Эритроцитная масса остается в предыдущем мешке.
Атакуем стафилококк!
Сейчас хозяин уже вырос. Он не подозревает о моих проблемах, не знает, как и чем я живу. А тогда, в первый день его жизни, я сразу приступил к своим обязанностям. Помнится, он начал возмущаться по поводу его появления голым в помещении, где было полно людей и микробов, и толстая зеленая «гадина» атаковала его слизистую в носу. Она сидела верхом на капельке воды и сразу прилепилась к влажному розовому эпителию носоглотки. Ну, я, разумеется, тоже не лыком шит, и пока этот зеленый колобок сверлил слизистую и распихивал клетки мерцательного эпителия, пытаясь прорваться поглубже, я включил блоки памяти, которую старательно копировал через плаценту у коллег на той стороне, понял, что эта «гадина» называется зеленящий стафилококк и «вспомнил», как бороться с ним.
Через десять минут, этот «зеленый» налепил около сотни себе подобных, но я к этому времени обошел участок прорыва по подслизистому слою и вывел батарею В-плазмоцитов на исходный рубеж, которые начали закидывать агрессора гранатами со специфическими и неспецифическими антителами класса G и А, параллельно на рубеж атаки вышли сегментоядерные нейтрофилы и эозинофилы. Первые — солдаты, вторые — войска химического нападения, и пока нейтрофилы в рукопашной схватке грызли каждый стафилококк, эозинофилы подобрались вплотную к месту схватки и выпустили специфические цитотоксические яды, при этом произошел выброс гистамина из тучных клеток, которых на слизистой полным-полно, мгновенно в этом месте развился отек и боль. Хозяин чихнул! А мы потеряли несколько тысяч бойцов, правда, вместе с атакующим паразитом. После этого мы получили передышку на несколько секунд. Атаки продолжаются и доныне, бывают и тяжелые дни, когда нам приходится отступить.
Свойства и состав крови
Кровь имеет три основных свойства: суспензионные, коллоидные, электролитные. Наш состав крови схож со многими млекопитающими. Условно весь ее объем делят на:
- ту, что циркулирует в сосудах, ее еще называют периферической;
- ту, что находится в органах, отвечающих за кроветворение, а также в тканях.
Она включает в себя 2 вида компонентов:
- Плазму.
- Форменные элементы.
Более подробная структура крови в виде схемы показана на рис. 1.
Рис. 1. Состав крови
Форменные элементы
К этой группе относят особые клетки, которые существуют для выполнения конкретных функций.
Основными клетками крови считаются эритроциты. Они имеют желто-зеленую окраску, но из-за гемоглобина (белка) окрашиваются в красный оттенок. К форменным клеткам относят:
- Эритроциты. Это кровяные тельца, которые имеют двояковогнутую форму. Их отличает выраженный алый оттенок. Ядра у них нет. Эритроциты живут до 120 суток, а затем распадаются в селезенке или печени. Эти клетки обеспечивают дыхательную функцию.
- Тромбоциты. Это кровяные пластинки без ядра, которые являются фрагментами цитоплазмы клеток костного мозга. Они существуют для реализации защитной функции. Соединяясь с белками в плазме, дают возможность крови сворачиваться, не допуская кровотечения.
- Лейкоциты. Это большие белые клетки, у которых есть ядро. Они отличаются способностью менять форму и передвигаться. Одним из видов являются лимфоциты. Они могут быть трех типов: B- клетки, Т-клетки, NK-клетки. Лейкоциты вырабатывают антитела, которые не дают вирусам и бактериям распространяться в организме. Эти клетки выполняют крайне важную функцию — иммунную. Они убивают все инородные частицы.
Донорская консервированная кровь
Ее стабилизируют растворами цитрата натрия (Глюгицир, цитроглюкофосфатом т.п.). Полная кровь сохраняет свои функциональные свойства при температуре 4-8 ° С в течение трех суток. Кровь более длительных сроков хранения (до 3-х недель), введенная в организм реципиента, должна пройти ряд стадий метаболической коррекции, пока она не станет пригодной для выполнения своих специфических функций. Поэтому больным, находящимся в терминальных состояниях, переливать ее нельзя.
Учитывая негативное воздействие цитрата натрия на организм больного, особенно при массивных гемотрансфузиях, сотрудники кафедры госпитальной хирургии ТДМА течение многих лет с успехом применяют взятия донорской крови через систему с фильтром из фосфата целлюлозы. При этом ионы кальция из крови связываются фосфатом, и кровь во флаконе не свертывается. Эта методика заготовки донорской крови предложена Белорусским научно-исследовательским институтом гематологии и переливания крови (С.И. Довгалев, Е.Д. Буглова, 1969).
Что такое тромбоцитарный фибрин
В крови человека располагаются форменные элементы, одни из них прозрачные безъядерные клетки – тромбоциты. Они принимают участие в процессе свертываемости крови и остановке кровотечения. Во время разрушения стенок кровеносного сосуда тромбоциты, распадаясь, выделяют компоненты, образующие тромбы. В 80-х обнаружили эффективную функцию: увеличивать скорость заживления и восстановления тканей. Такой процесс происходит благодаря выделению факторов роста (гормональных компонентов), усиливающих регенерацию старых, а также рост и увеличение количества новых клеток.
Тромбоцитарная аутоплазма — не только форменные элементы, но и насыщенный тромбоцитарный фибрин. Это желтоватая жидкость, выделившаяся при обработке крови в специальной центрифуге.
В ней содержатся:
- тромбоциты;
- фибрин;
- жиры;
- гормоны;
- нуклеиновые кислоты;
- минеральные компоненты.
После внедрения аутоплазмы в челюстную кость, в течение недели активизируются факторы роста. Ткани усиленно насыщаются кислородом, образуется плотная капиллярную сеть. Увеличивается скорость восстановления клеток челюстной кости и их роста, а также питание ткани.
Человеческая аутоплазма насыщена питательными элементами и биосовместима с организмом, ведь она его же продукт. Следовательно, приживление проходит успешно, а побочные эффекты никогда не развиваются. Восстановление проходит в плановом порядке.