Геморрой и рак прямой кишки: отличия и общие симптомы
Содержание:
- Дозировки и способ использования
- Лечение геморроя, сопровождающегося небольшим кровотечением
- Как и почему появляется тромб при геморрое?
- Чем отличается рак от геморроя
- Диагностика
- Фармакологические свойства
- Немного фактов
- Вместо послесловия
- Насколько вероятна ошибка пациента при самодиагностике и чем чреваты подобные ошибки?
- Осложненные формы
- Немного фактов
- Лечение геморроя
- Профилактика и лечение геморроя
- Лейкоциты (белые клетки крови)
Дозировки и способ использования
Прежде чем начать употребление средства рекомендуется провести консультацию с врачом-специалистом и внимательно прочитать инструкцию по применению.
Для использования мази Релиф следует промыть анальное отверстие и геморроидальные узлы теплой водой и промокнуть салфеткой. Тщательно помыть руки с мылом, для избегания занесения бактериальной флоры на воспаленные участки.
Если геморроидальные узлы и повреждения кожи находятся с внешней стороны, их следует аккуратно смазать тонким слоем средства. Если воспаленные узлы и трещины находятся внутри анального отверстия, для нанесения мази необходимо использовать специальный аппликатор. Вспомогательное средство следует закрепить вместо крышки на тюбике и аккуратно ввести в анальное отверстие. Слегка нажав на емкость с мазью, следует выдавить небольшое количество средства и аккуратно вынуть аппликатор.
После проведения процедуры рекомендовано находиться в лежачем положении около двадцати-тридцати минут, чтобы дать возможность подействовать лекарственному средству и избежать его вытекания.
Мазь используется от двух до четырех раз в день. Длительность терапевтического курса не должна превышать одну неделю. Обычно уже на третьи сутки может быть отмечено явное снижение болезненных ощущения и других негативных проявлений геморроя.
Перед использованием ректальных суппозиториев Релиф следует провести очищение кишечника с помощью клизмы и гигиеническое обмывание анального прохода. После мытья следует промокнуть кожу салфеткой.
Перед проведением процедуры следует тщательно вымыть руки, чтобы не занести инфекцию на воспаленные участки и раневые поверхности.
Пациенту необходимо принять лежачее положение на боку и согнуть колени, в таком положении удобнее всего вводить свечу. Суппозиторий следует вводить закругленным концом внутрь на глубину двух — трех сантиметров. После проведения процедуры рекомендуется находиться в лежачем положении не менее тридцати минут, поскольку свеча тает и может вытекать.
Лечение геморроя, сопровождающегося небольшим кровотечением
Чтобы справиться с недугом, важно найти правильный метод борьбы с ним. Кому-то помогают диеты и применение свечей, а кому-то необходимо хирургическое вмешательство
При первых проявлениях болезни необходимо придерживаться простых правил питания и гигиенического ухода.
Диетическое питание
Пересмотрите свое питание, исключив из него все жирное, жаренное, острое, маринованное, а также десерты, кофе и алкоголь.
В ежедневный рацион следует включить крупы (за исключением манной, рисовой и кукурузной), супы слизистой консистенции, черствый или подсушенный хлеб, нежирное мясо или рыбу диетических сортов, приготовленные на пару, обильное питье (отвары ягод и трав, некислые натуральные соки).
Принятие прохладных ванночек
В качестве ванночки лучше всего применять отвары из трав противовоспалительного или вяжущего действия – ромашки, календулы, дубовой коры.
Отвар для каждой процедуры должен быть свежеприготовленным и достаточно охлажденным. Сидеть в нем нужно ежедневно на протяжении 10-15 минут. Как альтернативу ванночкам применяют протирание анального отверстия кусочком льда.
Замена туалетной бумаги подмыванием
Поскольку основной причиной незаживления эрозии в заднем проходе становится попадание в ранку каловых масс, от них нужно избавляться после каждого акта дефекации путем обычного подмывания.
Применение медикаментов местного действия
Мази и суппозитории не излечат самостоятельно, если болезнь запущена и прогрессирует. Но при регулярном их использовании на начальной стадии могут помочь.
Хорошее средство от геморроя с кровотечением – свечи с облепиховым маслом.
Как и почему появляется тромб при геморрое?
Тромбоз геморроидального узла – часто встречающееся осложнение геморроя. Это сосудистое заболевание, похожее на варикозную болезнь. Связано оно с нарушением кровообращения в аноректальной области, формированием кровяного сгустка (тромба) в сплетениях прямой кишки. В результате длительного нарушения оттока крови (приток при этом сохраняется) происходит застой и образуется тромб.
Кровь поступает в геморроидальные узлы по артериям активно (так как артерии имеют мышечный слой и пульсируют вместе с сердцем). А собирается кровь из геморроидальных узлов по венам пассивно. У вен нет функции насоса или помпы.
Поэтому когда человек долго сидит, занимается тяжелой физической нагрузкой, злоупотребляет алкоголем и т.д., происходят проблемы с оттоком. Постоянные нарушения приводят к застоям. В результате в наружных геморроидальных узлах (иногда во внутренних) формируются тромбы.
При осложнении геморроя тромбозом слизистая и перианальная кожа истончаются, в некоторых случаях некротизируются, и тромб прорывается наружу. Сначала появляется сгусток, после чего выделяется алая кровь.
Есть и другой вариант разрешения тромбоза – это его рассасывание. В этом случае крови может не быть вовсе, но рассасываться тромб может длительное время.
Пациент может заметить как помарки на туалетной бумаге, так и интенсивное кровотечение. Как только заметили кровь, сразу обращайтесь к врачу-проктологу!
Кто входит в группу риска:
- люди, ведущие сидячий образ жизни (офисные работники);
- спортсмены (велосипедисты, пауэрлифтеры, бодибилдеры, тяжелоатлеты, шахматисты);
- бортпроводники, пилоты (из-за длительных перелетов);
- беременные женщины;
- люди, страдающие запорами или длительной диареей;
- люди с наследственной предрасположенностью;
- страдающие ожирением.
Чем отличается рак от геморроя
Существует ряд отличий рака прямой кишки от геморроя. Среди них можно отметить:
- Раковые заболевания встречаются чаще у людей старше пятидесяти лет, в то время как геморрой может появиться в более молодом возрасте.
- При раке прожилки крови обнаруживаются в кале при дефекации, при геморрое же кровотечение может открыться без травмирования, самостоятельно.
- При раке анемия носит более тяжелый характер, а снижение показателей эритроцитов и гемоглобина не соответствует кровопотере.
- При раке прямой кишки с калом выделяется большое количество слизи.
- Кровотечение при раке прямой кишки отмечается в начале акта дефекации, при геморрое – в конце.
- При геморрое страдает только качество жизни пациента, общее же его состояние остается неизменным. Появление чрезмерной слабости и утомляемости, немотивированная потеря веса может говорить о развитии злокачественного процесса.
Поставить точный диагноз и вынести окончательный вердикт о природе патологии может только врач после подробного сбора анамнеза и проведения необходимых исследований.
Диагностика
Во время осмотра выпадающей части прямой кишки оцениваются ее форма и размер, состояние слизистой оболочки, наличие зубчатой (аноректальной) линии.
При выпадении только прямой кишки обнаруживается циркулярное пространство между стенкой прямой кишки и анальным каналом, это пространство исчезает, если имеется выпадение не только прямой кишки, но и анального канала. Большая длина выпавшей кишки (более 12—15 см) свидетельствует о вовлечении в патологический процесс сигмовидной кишки.
Шаровидная или яйцевидная форма выпадающей части отмечается при выраженной потере тонуса кишечной стенки, а также при наличии петель тонкой кишки между ее стенками.
Наличие петель тонкой кишки можно определить с помощью пальпации выпавшей части прямой кишки. При ее сжатии петли тонкой кишки с характерным урчанием выталкиваются в брюшную полость, а сама выпавшая часть значительно уменьшается в размере, появляется хорошая складчатость слизистой оболочки.
В случае внутреннего выпадения прямой кишки (инвагинации) большая роль в диагностике принадлежит пальцевому исследованию и ректороманоскопии. При пальцевом исследовании определяется патологическое образование гладкое, эластической консистенции, легко смещаемое по отношению к стенкам прямой кишки, которое может исчезать в коленно-локтевом положении, и наоборот, увеличиваться при натуживании и кашле. Ректороманоскопия в подобных случаях помогает определить характер обнаруженного образования и подтвердить наличие инвагината.
Кроме того, при этих методах определяется наличие так называемой солитарной язвы, располагающейся, как правило, на передней стенке нижнеампулярного отдела прямой кишки.
Дальнейшее обследование больных должно быть направлено на выявление причин и патогенеза выпадения прямой кишки.
Эндоскопическое обследование толстой кишки необходимо для выявления опухолей, дивертикулеза и других патологических образований толстой кишки.
Важным элементом диагностики является рентгенологическое обследование (включая дефекографию), с помощью которого определяются не только анатомические {наличие инвагината, петель тонкой кишки в выпавшем брюшинном кармане), но и функциональные (выраженность и протяженность колостаза, состояние компенсации мышц тазового дна) изменения.
Необходимо также выполнение физиологических исследований, направленных на оценку функционального состояния замыкательного аппарата прямой кишки, моторно-эвакуаторной способности толстой кишки и активности мышц тазового дна.
Дифференциальная диагностика. Выпадение прямой кишки прежде всего следует дифференцировать от выпадения геморроидальных узлов. Отличие состоит в дольчатости строения геморроидальных узлов, при этом складки слизистой оболочки располагаются вдоль, а не в поперечном направлении, как на слизистой оболочке прямой кишки.
За выпадение прямой кишки иногда принимается выпадение крупных полипов или ворсинчатых опухолей. Пальцевое исследование способно быстро опровергнуть ошибочный диагноз.
Большие сложности возникают при наличии внутреннего выпадения и солитарной язвы. В последнем случае необходимо дифференцировать от эндофитных опухолей с помощью морфологических методов (цитология, биопсия).
Иногда возникает необходимость дифференцировать внутреннюю инвагинацию от ректоцеле. Характерным дифференциальным признаком является способ ручного пособия, к которому вынуждены прибегать пациентки. При ректоцеле при ручном пособии они фиксируют промежность спереди или сбоку от заднего прохода и вводят палец во влагалище для фиксации передней стенки прямой кишки. Больные с внутренним выпадением вводят палец в прямую кишку, стараясь сместить инвагинат и освободить выход из прямой кишки.
Все же дифференциальная диагностика в подобных случаях должна основываться на данных рентгенологического обследования. Особенно ценным в таких ситуациях является видеодефекография.
Фармакологические свойства
Главное действие Флебодиа это повышение активности кровообращения на уровне мелких вен. Следовательно, улучшается отток венозной крови и дренаж лимфы.
Тонус вен повышается из-за усиления ориентации норадреналина возле стенок на миоциты вен. В результате этого процесса норадреналин не только высвобождается, но и усиленно синтезируется, ингибируется активность COMT, уменьшается в значительной мере активность фосфодиэстеразы.
Действие Флебодиа 600, направленное на сужение сосудов, относится только к венозному и лимфатическому аспекту проблемы. Продукт никак не оказывает влияние на артериальные сосуды.
В ходе тестов на животных было установлено, что препарат улучшает циркуляцию на микроуровне с последующим уменьшением отека именно за счет уменьшения проницаемости сосудов и повышения их способности к сопротивлению.
Отмечается незначительное противовоспалительное действие. Этот процесс вызван торможением высвобождения активных анионов пероксидов и уменьшению продуктов лейкотриенов.
Исследования с использованием меченного изотопами активного компонента показали, что у животных продукт быстро всасывается через желудок и через пять часов его уровень в крови будет максимальным.
При этом вещество равномерно распределяется на всех уровнях венозной стенки (преимущественно в полых, подкожных венах конечностей). Реже Флебодиа 600 накапливается в почках, печени или легких. Через девять часов накопление вещества из состава в стенках сосудов будет максимальным и сохраняется таковым еще на девяносто шесть часов.
В большей мере выводится почками
Именно поэтому пациентам, у которых есть проблемы с работой почек стоит осторожно принимать Флебодиа 600 из-за риска накопления метаболитов.
Немного фактов
Диосмин, который указан в инструкции как активный компонент, относят к флавоноидам. В природе аналоги диосмина могут быть найдены в растениях рода Дубровники.
Флавоноиды – это обширный класс полифенолов, которые являются различными по структуре производными флавона. В химической основе всех флавоноидов лежит два бензольных кольца с цепочкой из трех звеньев, соединенных одинарными связями.
Исследовать их начали относительно недавно – около столетия назад. Но все же полноценная работа была выпущена знаменитым научным деятелем, который номинировался на Нобелевскую премию, Альбертом де Сент-Дьерди, только в сороковых годах прошлого века. Он выделял флавоноиды из венгерского перца и установил, что они обладают биологической активностью по отношению к кровеносным сосудам, а именно укрепляют стенки. В то время исследователь отнес эти соединения к витаминам, но сегодня от такой классификации отказались.
В 90-х интерес снова возобновился на волне популярность исследования антиоксидантов, к которым были приписаны многие флавоноиды из-за способности нейтрализовать вредные свободные радикалы.
Диосмин уже давно используется в качестве средства для лечения венозной недостаточности на различных стадиях, но исследования показывают, что аналогичного действия на артерии нет.
Отношение к этому веществу в разных странах сильно отличается. В ряде европейских государств его запрещено продавать без рецепта, но в США он полноценно продается как биологически-активная добавка.
Вместо послесловия
Геморрой – заболевание, требующее большой личной ответственности и комплексного подхода. Не игнорируйте его симптомы в тех стадиях, когда они ещё не приносят серьезного дискомфорта, ведь в этом случае своевременное лечение позволит Вам избавиться от него быстро, безболезненно и надолго. Не концентрируйтесь только на снятии боли, если уже успели запустить течение болезни и она приносит страдания. Да, жить с болью тяжело, и хочется от неё быстрее избавиться. Примите для этого быстрые обезболивающие меры, но не откладывайте обследование и лечение, как только боль отступит. Позаботьтесь о себе – покажитесь врачу, пройдите курс лечения, уделите время профилактике. Не ищите лучшее лекарство от геморроя методом проб и ошибок, пусть его Вам подберет врач. Возможно, визит к проктологу нельзя назвать приятным событием, но он сможет избавить Вас от множества неприятностей в будущем. Потому возьмите на себя ответственность за своё здоровье и примите необходимые меры. Ваш организм точно ответит Вам благодарностью!
Насколько вероятна ошибка пациента при самодиагностике и чем чреваты подобные ошибки?
Один из распространённых симптомов, который ассоциируется у пациентов с геморроем – это кровотечение. При этом только 80% кровотечений — это действительно геморрой, а вот оставшиеся 20% – это могут быть язвенные процессы в толстом кишечнике, болезнь Крона, неспецифический язвенный колит, кровоточащие полипы, дивертикулы, разнообразные онкологические заболевания.
Скажу больше, даже если речь не идёт об онкологии, хронические язвенные поражения слизистой кишечника без соответствующего лечения могут привести к развитию опухолевого процесса. Если вовремя не диагностировать эти болезни, последствия могут быть очень серьёзными, вплоть до летального исхода.
Осложненные формы
При отсутствии быстрой медицинской помощи острый панкреатит может дать множество осложнений, в том числе тяжелых, угрожающих жизни человека.
Вот почему при симптомах острого воспаления требуется быстрая госпитализация больного в хирургическое отделение или в отделение реанимации и интенсивной терапии.
Клиника «Медицина 24/7» осуществляет срочную транспортировку больных с немедленным оказанием первой медицинской помощи.
Осложненные формы острого панкреатита бывают связаны с двумя факторами — попаданием ферментов поджелудочной железы в кровь и присоединением инфекции.
Наиболее частые осложнения, при которых проводится хирургическое лечение — образование участков некроза тканей, скопление воспалительной жидкости (экссудата), гнойное воспаление (абсцесс), перитонит.
Жидкость может скапливаться как внутри самой поджелудочной железы, так и вокруг нее, образуя асцит — водянку.
- Полиорганная недостаточность.Из-за острого воспаления, попадания панкреатических ферментов в кровь и токсического воздействия развивается полиорганная недостаточность.
- Дыхательная недостаточность.На фоне острого воспаления поджелудочной железы возможно развитие синдрома, который называется «шоковым легким» — быстрое развитие экссудативного плеврита, дыхательной недостаточности, спадение легкого.
- Почечная, печеночная недостаточность.Эти осложнения развиваются из-за токсического воздействия ферментов, попавших в кровь.
- Сердечно-сосудистая недостаточность.Поражение сердца при остром панкреатите имеет общую причину с развитием почечной, печеночной недостаточности — токсическое действие ферментов, попавших в кровь.
- Перитонит.Одно из частых осложнений, которые дает острый панкреатит — воспаление брюшной полости, которое бывает гнойным (инфекционным) или асептическим (без инфекции).
- Расстройства психики.Токсическое воздействие панкреатических ферментов на мозг вызывает изменение психоэмоционального состояния вплоть до развития психоза.
- Сепсис.Развитие гнойного процесса на фоне острого панкреатита может вызвать заражение крови (сепсис), которое требует экстренных мер. В противном случае сепсис может привести к смерти.
- Абсцессы.Присоединение инфекции вызывает образование гнойников в брюшной полости.
- Парапанкреатит.Гнойное воспаление может распространиться на окружающие органы — сальник, забрюшинную клетчатку, брюшину, связки печени, 12-перстной кишки.
- Псевдокисты.Вокруг некротических очагов в поджелудочной железе могут образоваться капсулы из соединительной ткани — так возникают псевдокисты, наполненные жидкостью или гноем.
- Опухоли.Острое воспаление может спровоцировать перерождение клеток и развитие онкологического заболевания поджелудочной железы.
Немного фактов
Первые упоминания о геморрое уходят корнями глубоко в историю. Считается, что Наполеону пришлось проиграть сражение под Ватерлоо из-за геморроидального приступа. Геморрой считался всегда болезнью царей и знати, поскольку многим из них приходилось вести сидячий образ жизни.
Первые упоминания в медицине датируются еще трудами Гиппократа, а в Древнем Египте пытались проводить хирургические операции для удаления выпавших геморроидальных узлов.
Анатомическое строение узлов и их состав были обнаружены патологоанатомами в восемнадцатом веке. В это время лечение заболевания проводилось только с помощью пиявок, кровопускания и слабительных средств, хирургические процедуры были крайне опасными и не применялись. Только в двадцатом веке лечение геморроя выделилось в отдельную обособленную ветвь, и в 1930 году была описана техника хирургического лечения болезни — геморроидэктомии.
Геморрой является исключительно человеческой болезнью, узлы развиваются вследствие наполнения и разрастания кавернозных телец в прямой кишке. Несмотря на то, что у высших позвоночных животных есть такие же сосуды, развитие геморроидального заболевания у них полностью исключено. Вероятнее всего это связано с тем, что человек ходит прямо, на двух ногах.
Считается, что возникновение геморроя может быть обусловлено двумя причинами: патологические изменения сосудов и механические повреждения прямой кишки.
Сосудистый характер заболевания может вызываться патологией кровоснабжения кавернозных сосудов, что приводит к увеличению самих кавернозных телец, образующих впоследствии геморроидальные узлы. Обычно это происходит из-за сидячего образа жизни, нерационального питания, запоров и беременности.
Механические причины могут быть связаны с травматическими повреждениями поверхности заднего прохода, а также растяжением и дистрофическими патологиями продольной мышцы прямой кишки.
Чаще всего течение заболевания хроническое, вначале с редкими обострениями, которые сопровождаются ощущением инородного тела в заднем проходе, болезненностью и зудом. С течением времени острые периоды могут становиться все чаще, возможно появление кровянистых выделений и кровотечений из заднепроходного отверстия.
В случае несвоевременного лечения заболевания может доставлять серьезные сложности и дискомфортные ощущения.
Лечение геморроя
В целях профилактики геморроя необходимо правильно питаться, наладить работу кишечника и увеличить двигательную активность. Однако этих мер недостаточно для лечения уже проявившегося заболевания. Лечение геморроя может включать в себя консервативные методы лечения геморроя (лечение геморроя без операций) и оперативные методы.
Лечение геморроя без операции
Важно знать, что полностью избавиться от «царской болезни» посредством только консервативного лечения геморроя невозможно. Геморрой – заболевание хроническое, прогрессирующее и опасное осложнениями
Мази или свечи от геморроя могут снизить болевые ощущения, временно «снять» симптомы, но не вылечить болезнь. В любом случае рекомендуем отказаться от самолечения и обратиться к врачу-проктологу, который предложит Вам самые современные методы лечения геморроя и подберет наиболее эффективные препараты для лечения геморроя.
Консервативное лечение геморроя применяется:
- для снятия болевого синдрома при обострении болезни;
- для предотвращения осложнений и кровотечений;
- для профилактики обострений при хроническом течении геморроя;
- для подготовки перед операцией;
- для реабилитации больного в послеоперационный период.
Терапевтическое лечение геморроя можно использовать на ранней стадии болезни. Безоперационное лечение геморроя включают в себя использование обезболивающих, противовоспалительных, ранозаживляющих, венотонизирующих, кровоостанавливающих препаратов для лечения геморроя. Кроме того, применяются местные средства — свечи от геморроя, микроклизмы, ванночки и мази от геморроя.
Медикаментозная терапия включает в себя препараты для лечения геморроя, направленные на ликвидацию воспалительного процесса и болевого синдрома, повышение тонуса вен и улучшение циркуляции крови.
Для снятия болевого синдрома возможен прием некоторых анальгетиков в инъекциях и таблетках.
Использование препаратов-флеботоников (эскузан, детролекс и т.д.) способствует укреплению тонуса венозной стенки геморроидальных узлов. Эти же препараты применяются не только при лечении геморроя, но и при лечении варикозного расширения вен на ногах.
При лечении геморроя осложненной формы, например, при кровотечении, могут быть назначены гомеостатические или кровоостанавливающие препараты. В этом случае нельзя принимать некоторые нестероидные противовоспалительные препараты, т.к. они сами уменьшают свертываемость крови.
Если вместе с геморроем имеется анальная трещина, то тоже возможно применение мазей, которые снимают спазм анального сфинктера.
Мазь с гепарином уменьшает свертываемость крови и риск образования тромба. Эту мазь можно применять при риске тромбоза геморроидального узла.
Профилактика и лечение геморроя
Лучший способ предотвратить геморрой – сделать стул мягким, легко проходящим через анальный канал. Независимо от размера или опухоли геморроя, лечение не требуется, если симптомы отсутствуют. Профилактика, пожалуй, самое эффективное лечение. Диета и адекватная гидратация очень важны для поддержания нормальной дефекации. Симптомы геморроя могут возникать при отхождении твердого стула и запорах, а также при диарее и частом испражнении. Людям с запорами может потребоваться диета с высоким содержанием клетчатки, достаточное количество жидкости и смягчители стула. Людям со слишком частым опорожнением кишечника могут потребоваться противодиарейные препараты и корректировка диеты. Эти профилактические меры уменьшают напряжение, необходимое для опорожнения кишечника, тем самым снижая давление в кровеносных сосудах и предотвращая отек. Внутренний геморрой всегда остается выпуклым или выпавшим и подвержен риску тромбоза или удушения в случае спазма анальных мышц.
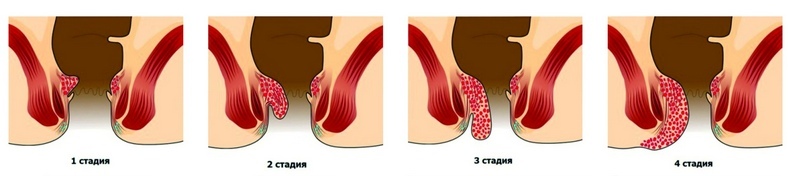
Геморрой 1 степени лечат симптоматически. Возможен спазм анальных мышц. Могут помочь теплые сидячие ванны, сидение в теплой ванне в течение 20 минут два или три раза в день. Избегание острой пищи также может предотвратить анальный зуд. Могут быть полезны лекарства, отпускаемые без рецепта.
Чтобы предотвратить геморрой и уменьшить его симптомы, следуйте этим советам:
Ешьте продукты с высоким содержанием клетчатки. Налегайте на фрукты, овощи и цельнозерновые продуктя. Это смягчит стул и увеличит его объем, что поможет избежать напряжения, которое вызывает геморрой. Добавляйте клетчатку в свой рацион медленно, чтобы избежать проблем с газами.
Пейте много жидкости. Желательно, от шести до восьми стаканов воды и других жидкостей (не считая алкоголя) в день, чтобы стул оставался мягким.
Подумайте о пищевых добавках с клетчаткой. Большинство людей не получают достаточного количества клетчатки (от 20 до 30 граммов в сутки) в своем рационе. Исследования показали, что добавки с клетчаткой, отпускаемые без рецепта, такие как псиллиум (метамуцил) или метилцеллюлоза (цитруцел), улучшают общие симптомы и кровотечение при геморрое.
Не напрягайтесь. Напряжение и задержка дыхания при попытке дефекации создают повышенное давление в венах нижней части прямой кишки.
Идите в туалет, как только почувствуете позыв. Если позывы пройдут, ваш стул может высохнуть, и ему будет труднее пройти.
Выполняйте упражнения. Сохраняйте активный образ жизни, чтобы предотвратить запоры и снизить давление на вены, возникающее при длительном стоянии или сидении. Упражнения также могут помочь вам сбросить лишний вес, который может способствовать развитию геморроя.
Избегайте длительного сидения. Слишком долгое сидение, особенно на унитазе, усиливает давление на вены в анусе.
Принимайте сидячую ванну. Ванна с теплой водой позволяет уменьшить зуд, раздражение и спазм мышцы сфинктера. В аптеках продаются небольшие пластиковые ванночки, которые надеваются на сиденье унитаза, или вы можете сесть в обычную теплую ванну. Большинство экспертов рекомендуют 20-минутную сидячую ванну после каждого опорожнения кишечника (что сложно представить в реальной жизни) или хотя бы два или три раза в неделю
Постарайтесь после этого осторожно промокнуть анальную область; не трите и не протирайте сильно. Вы также можете использовать фен, чтобы высушить эту область.
Ищите средства для местного облегчения геморроя
Безрецептурные кремы от геморроя, содержащие местный анестетик, могут временно облегчить боль. Салфетки из гамамелиса успокаивают и не оказывают вредного воздействия. Небольшой пакет со льдом, приложенный к анальной области на несколько минут, также может помочь предотвратить боль. Наконец, сидение на подушке, а не на твердой поверхности помогает уменьшить отек уже имеющихся геморроидальных узлов и предотвращает образование новых.
Лейкоциты (белые клетки крови)
Белые кровяные тельца или белые клетки крови, которые также называют ами, составляют вместе с тромбоцитами у здоровых людей лишь 1 % всех клеток крови. Нормальным считается уровень от 5.000 до 8.000 лейкоцитов в микролитре крови.
Лейкоциты отвечают за имунную защиту организма. Они распознают „чужаков“, например, , ы или грибы, и обезвреживают их. Если есть , количество лейкоцитов может сильно вырасти за короткое время. Благодаря этому организм быстро начинает бороться с возбудителями болезни.
Лейкоциты делят на разные группы в зависимости от их внешнего вида, от места, в котором они выросли, и от того, как именно они работают. Самую большую группу (от 60 до 70 %) составляют так называемые ы; от 20 до 30 % — ы и от 2 до 6 % — ы („клетки-пожиратели“).
Эти три вида клеток по-разному борются с возбудителями болезней, одновременно дополняя работу друг друга. Только благодаря тому, что они работают согласованно, организм обеспечивается оптимальной защитой от инфекций. Если количество белых клеток крови снижается, или они не могут работать нормально, например, при лейкозе, то защита организма от „чужаков“ (бактерий, вирусов, грибов) больше не может быть эффективной. Тогда организм начинает подхватывать разные инфекции.
Общее количество лейкоцитов измеряется в анализе крови . Характеристики различных типов белых кровяных клеток и их процентуальное соотношение могут исследоваться в так называемом дифференциальном анализе крови ().
Гранулоциты
Гранулоциты отвечают прежде всего за защиту организма от бактерий . Также они защищают от ов, грибов и паразитов (например, глистов). А называются они так потому, что в их клеточой жидкости есть зёрнышки (гранулы). В том месте, где появляется , они моментально накапливаются в большом количестве и становятся „первым эшелоном“, который отражает атаку возбудителей болезни.
Гранулоциты являются так называемыми фагоцитами. Они захватывают проникшего в организм противника и перевариваюи его (фагоцитоз). Таким же образом они очищают организм от мёртвых клеток. Кроме того, гранулоциты отвечают за работу с аллергическими и воспалительными реакциями, и с образованием гноя.
Уровень гранулоцитов в крови имеет в лечении онкологических болезней очень важное значение. Если во время лечения их количество становится меньше, чем 500 — 1.000 в 1 микролитре крови, то, как правило, очень сильно возрастает опасность инфекционных заражений даже от таких возбудителей, которые обычно вообще не опасны для здорового человека
Лимфоциты
Лимфоциты – это белые клетки крови, 70 % которых находится в тканях лимфатической системы. К таким тканям относятся, например, , селезёнка, глоточные миндалины (гланды) и .
Группы лимфоузлов находятся под челюстями, в подмышечных впадинах, на затылке, в области паха и в нижней части живота. Селезёнка – это орган, который находится слева в верхней части живота под рёбрами; вилочковая железа – небольшой орган за грудиной. Кроме того, лимфоциты находятся в лимфе. Лимфа – это бесцветная водянистая жидкость в лимфатических сосудах. Она, как и кровь, охватывает своей разветвлённой весь организм
Лимфоциты играют главную защитную роль в иммунной системе, так как они способны целенаправленно распознавать и уничтожать возбудителей болезней. Например, они играют важную роль при ной инфекции. Лимфоциты „организовывают“ работу ов, производя в организме так называемые . Атитела – это маленькие белковые молекулы, которые прицепляются к возбудителям болезни и таким образом помечают их как „врагов“ для фагоцитов.
Лимфоциты распознают и уничтожают клетки организма, поражённые вирусом, а также раковые клетки, и запоминают тех возбудителей болезни, с которыми они уже контактировали. Специалисты различают ы и ы, которые отличаются по своим иммунологическим характеристикам, а также выделяют некоторые другие, более редкие подгруппы лимфоцитов.
Моноциты
Моноциты – это клетки крови, которые уходят в ткани и там начинают работать как „крупные фагоциты“ (макрофаги), поглощая возбудителей болезней, инородные тела и умершие клетки, и зачищая от них организм. Кроме того часть поглощённых и переваренных организмов они презентируют на своей поверхности и таким образом активируют лимфоциты на иммунную защиту.