Аритмия
Содержание:
- Что такое аритмия
- Профилактика приступов
- Как снять приступ. Лечение.
- 3.Повторные приступы мерцательной аритмии
- Причины аритмии сердца
- На основании чего ставят диагноз вазомоторный ринит?
- Чем опасна аритмия?
- Стресс-эхокардиография – ответы на вопросы пациентов
- Лечение аритмии сердца в ГКБ №31
- Методы диагностики аритмии
- Методы лечения аритмии
- Причины возникновения
- Симптомы аритмии
- Методы лечения аритмии
- Приступ мерцательной аритмии — что делать?
- Анатомия проводящей системы
Что такое аритмия
Даже если больной с аритмией чувствует себя достаточно нормально, он нуждается в лечении. Нельзя пускать все на самотек, приступ аритмии нужно попытаться облегчить. Если это не удается сделать, без скорой медицинской помощи не обойтись.
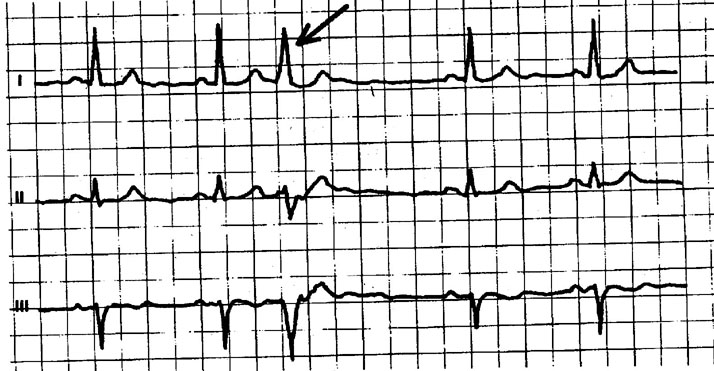
Нормальные показатели составляют 50 – 100 уд/мин. Уменьшение количества ударов за минуту называют брадикардия, а учащение – тахикардия. Когда между нормальными сердечными сокращениями появляются дополнительные, в этих случаях можно говорить об аритмии. Эти изменения могут ощущаться пациентом или проходить абсолютно бессимптомно, но все они отчетливо видны на ЭКГ.
Различают следующие виды аритмий:
- Блокада сердца.
- Синдром удлинения QT.
- Тахикардия в соответствии с механизмом атриовентрикулярного re-entry узла
- Трепетание предсердий.
- Экстрасистолы.
- Дисфункция, актуальная для синусового узла.
- Фибрилляция желудочков.
- Тахикардии, при которых имеется связь с дополнительными пучками.
- Фибрилляция предсердий.
- Брадиаритмии.
- Желудочковая тахикардия.
- Суправентрикулярная пароксизмальная тахикардия (сокр. СВТ)
- Желудочковая экстрасистолия.
Каждый из видов возникает в результате изменений, вызванных сбоем в работе одной из систем сердца. От этого и происходит классификация.
Также аритмии можно поделить на:
- Злокачественные. Несут опасность для жизни, при них отмечается нарушенный кровоток, нехватка кислорода в головном мозге, снижение давления и ощущение боли в груди.
- Доброкачественные. Не опасны для жизни и не нуждаются в серьезном лечении.
Если аритмию не лечить, она может спровоцировать развитие более серьезных проблем, таких как инфаркт.
Человек нуждается в скорой медицинской помощи, в случае ее отсутствия это может привести к непоправимым последствиям.
Укажите своё давление
130 /100
Профилактика приступов
Профилактика приступов аритмии заключается в лечении заболевания, которое провоцирует нарушение сердечного ритма.
В отдельных случаях врач назначает предупреждающие приступ препараты для постоянного пожизненного применения. Как правило, такие лекарства благоприятно влияют на сердце и приостанавливают развитие основной патологии.
Необходимо исключить факторы, которые могут вызвать приступ нарушения ритма сердцебиения:
• неправильный режим труда и отдыха, недостаток сна;
• физическое перенапряжение;
• стрессы;
• курение, алкоголь, наркотики, крепкий чай и кофе;
• избыточный вес;
• малоподвижный образ жизни.
Спровоцировать приступ может острое инфекционное заболевание, обострение хронического заболевания, резкие перепады температуры, изменение погоды, физическая или психологическая травма.
Поэтому пациентам со склонностью к возникновению аритмии необходимо всегда иметь при себе назначенные врачом препараты, помогающие купировать приступ.
Как снять приступ. Лечение.
Если вышеописанные методы оказались неэффективны, то далее помощь оказывается уже медицинским персоналом. Врач скорой медицинской помощи снимет электрокардиограмму, и, исходя из конкретной клинической ситуации, будет решать вопрос о способах и сроках восстановления ритма.
Нужно отметить, что во многих случаях синусовый ритм восстанавливается спонтанно в течение нескольких первых часов или в первые сутки, чем больше времени прошло от начала приступа, тем меньше вероятность, что синусовый ритм восстановиться спонтанно.
Итак, если состояние пациента удовлетворительное, такие симптомы как одышка, слабость выражены незначительно, отсутствуют тяжелые проявления заболевания, проводится восстановление синусового ритма с помощью антиаритмических препаратов. Это называется медикаментозная кардиоверсия, применение этого метода в настоящее время более предпочтительно по сравнению с электрической кардиоверсией, так как не требуется применения седативных препаратов и наркоза и облегчается последующий выбор профилактической антиаритмической терапии.
Возможно несколько вариантов нарушения ритма во время приступа (Ваш вариант приступа врач определит по ЭКГ), рассмотрим наиболее часто встречающиеся — это приступ фибрилляции предсердий (мерцательной аритмии) и приступ наджелудочковой тахикардии (предсердной, узловой).
Медикаментозная кардиоверсия приступа фибрилляции предсердий наиболее часто осуществляется в стационаре, особенно, если это первый приступ, под медицинским наблюдением, мониторным контролем электрокардиограммы. Наибольшая эффективность и максимальная безопасность кардиоверсии отмечается в первые 48 часов от появления приступа.
Наиболее часто используется амиодарон, антиаритмический препарат 3 класса. Его применение возможно у пациентов со структурными изменениями в сердце (гипертрофия левого желудочка), хронической сердечной недостаточностью, ишемической болезнью сердца. При применении амиодарона быстрого восстановления синусового ритма не происходит.
Нибентан – это относительно новый отечественный антиаритмический препарата 3 класса. Этот препарат имеет высокую эффективность, когда спонтанное восстановление ритма маловероятно.
Пропафенон – антиаритмический препарат 1С класса, имеет высокую эффективность, у пациентов с недавно развившемся приступом. Препарат НЕ рекомендуется у пациентов с хронической сердечной недостатчностью, ишемической болезнью сердца, структурными изменениями сердца (гипертрофия левого желудочка), не рекомендуется у пациентов с хронической обструктивной болезнью легких. Обычно используется в качестве метода «таблетка в кармане» при отсутствии противопоказаний.
К менее эффективным препаратам относятся: бета-адреноблокаторы (метопролол) эффективность восстановления синусового ритма составляет 13%.
Учитывая многообразие пароксизмальных наджелудовых тахикардий (предсердные, узловые, с узкими комплексами, с широкими комплексами) могут быть использованы: вагусные пробы, верапамил, бета-адреноблокаторы, амиодарон, прокаинамид, соталол, лидокаин, АТФ. Купирование приступа осуществляется в стационаре под мониторным контролем электрокардиограммы, контролем состояния пациента.
Стоит отметить, если давность пароксизма (приступа) более 48 часов, и пациент не получал антикоагулянтную терапию (терапию для профилактики образования тромбов), то необходимо выполнить чреспищеводную эхокардиографию (для исключения внутрипредсерного тромбоза — тромбов в предсердиях).
Процедура электрической кардиоверсии должна производится натощак, только если речь не идет об экстренной ситуации. После выполнения внутривенного наркоза, накладывают датчики для постоянного мониторования электрокардиограммы. С помощью двух электродов наложенных на специальные точки восстановят синусовый ритм. После этой процедуры, в течение как минимум трех часов Вы будете находиться под наблюдением. Эффективность электрической кардиоверсии достигает 90%, но как у любой манипуляции возможны и осложнения, такие как: тромбоэмболии и аритмии, возможны осложнения общей анестезии, ожоги кожи. У пожилых пациентов, со структурными заболеваниями сердца может развиться длительная остановка синусового узла.
После восстановления синусового ритма пациента выписывают на амбулаторный этап наблюдения, где оценивается эффективность профилактических методов и решается вопрос о целесообразности хирургического лечения аритмии.
3.Повторные приступы мерцательной аритмии
Обычно при помощи кардиоверсии удается восстановить нормальный синусовый ритм. Но нередко аритмия возвращается вновь. Она может существовать в двух формах. Если фибрилляция предсердий возникает внезапно, длится короткое время и проходит сама по себе, речь идет о пароксизмальной фибрилляции предсердий. Как правило, с течением времени эпизоды паркосизмальной фибрилляции случаются чаще и длятся дольше. В этом случае заболевание может перейти в форму стойкой фибрилляции предсердий, которая длится долго и часто не проходит самостоятельно. Опасность стойкой фибрилляции в том, что вернуть нормальный сердечный ритм в этом случае достаточно сложно. Кроме того, фибрилляия предсердий также связана с повышенным риском инсульта. Поэтому если пациент попадает в группу риска, может быть назначен постоянный прием антикоагулянтов или аспирина, помогающих предотвратить появление тромбов и инсульта. Для лечения аритмии может быть рекомендован курс приема антиаритмических препаратов. В случае если аритмия сопровождается слишком сильным сердцебиением, врач может назначить прием препаратов бета-блокаторов, блокаторов кальциевых каналов и некоторые другие. Они обычно не помогают восстановить нормальный сердечный ритм, но предотвратят слишком сильное сердцебиение.
В целом правильно подобранный курс лекарств обычно помогает справиться с аритмией и облегчить симптомы, связанные с неправильной частотой сердечных сокращений.
Причины аритмии сердца
Наиболее часто причиной развития патологии сердечного ритма становятся органические поражения миокарда, которые возникают при пороках сердца, дегенеративных процессах в сердечной мышце (кардиомиопатия), при осложнениях ишемической болезни (миокардиосклероз, инфаркт миокарда).
К патологии ритма могут приводить и функциональные нарушения при миокардитах и миокардиодистрофиях, которые имеют обратимый характер.
К внесердечным причинам аритмии сердца относят:
• заболевания щитовидной железы;
• патологию надпочечников;
• болезни нервной системы;
• нарушения обмена калия, кальция, магния;
• лекарственные средства (сердечные гликозиды, мочегонные, симпатомиметики).
Спровоцировать аритмию у здорового человека может травма, высокая лихорадка, кислородное голодание, употребление кофе, чая, алкоголя, наркотических веществ, табакокурение.
Если причину нарушения ритма обнаружить не удается, говорят об идиопатической аритмии.
На основании чего ставят диагноз вазомоторный ринит?
Прием проводит врач-отоларинголог. Во время приема тщательно изучается анамнез пациента, проводится осмотр, назначаются лабораторные и инструментальные обследования для определения вида ринита: нейровегетативный или аллергический. Для этого исследуют назальный секрет на наличие эозинофилии – появления определенных клеток в слизи, указывающих на аллергическую реакцию.
Диагностика может включать в себя:
- клинический анализ крови, анализ крови на IgE, эозинофильный катионный протеин;
- ПЦР-исследование носового секрета на инфекции, посев со слизистой носа на флору;
- риноцитограмму;
- переднюю и заднюю риноскопию, фарингоскопию, ларингоскопию, отоскопию;
- эндоскопию полости носа и носоглотки;
- компьютерную томографию носа, околоносовых пазух.
Чем опасна аритмия?
Чтобы понять, почему аритмия опасна, необходимо разобраться с физиологией сердечных сокращений, которые мы ощущаем пульсацией на запястье. Сбой сокращений происходит в одном отделе сердца, но всё прочие отделы вовлекаются по принуждению, при этом изо всех сил стараясь сохранить свой природный ритм. За ритмичность и правильность сокращений отвечает только один водитель ритма – синусовый узел, он как электростанция, от которой по «проводам» идёт электрический импульс во все отделы.
Сердце состоит из четырёх камер, объединённых по две: предсердие и желудочек, правые и левые. В правое предсердие в период его расслабления через полые вены притекает кровь от всех органов, кроме лёгких. Правое предсердие имеет слабую мышечную стеночку, ему же надо только толкнуть полученную почти бескислородную кровь в правый желудочек, откуда мощной мышцей кровь выжмется в лёгочную артерию, чтобы в альвеолах лёгких насытиться кислородом и через лёгочные вены притечь уже в левое предсердие. Из левого предсердия кровь выдавливается в левый желудочек, мощная стенка которого погонит её через аорту по всем органам.
В органах кислород и питательные вещества уйдут, а прибудет углекислота и отходы жизнедеятельности, чтобы дальше войти в правое предсердие. Вот так всё должно происходить из минуты в минуту: сокращение начинается с правого предсердия, буквально через долю секунды присоединяется левое, и всё это с одновременным расслаблением желудочков и наполнением их кровью. После следует расслабление предсердий и синхронное им сокращение желудочков, выталкивающих кровь. На всё про всё не более 7 секунд, за что отвечает главный водитель ритма – синусовый узел.
Стресс-эхокардиография – ответы на вопросы пациентов
Стресс ЭхоКГ – это ультразвуковое исследование сердца в сочетании с нагрузкой на него. Оно позволяет выявить на начальной стадии заболевания сердца, которые не проявляются в состоянии покоя.
Суть метода заключается в том, чтобы исследовать сердце в то время, когда оно работает с максимальной частотой и требует большего количества кислорода, чем в покое. Для создания таких условий и применяется нагрузка. Назначает исследование кардиолог или терапевт, проводит процедуру — специалист ультразвуковой диагностики.
Когда назначают стресс ЭхоКГ?
- Если ЭКГ и обычное УЗИ не показали явных нарушений со стороны сердечной мышцы, для подтверждения или исключения ишемической болезни сердца.
- Если стресс-ЭКГ исследование оказалось малоинформативным.
- Если необходимо точно выявить работоспособные и пораженные заболеванием участки миокарда.
- Если Вам предстоит операция на сердце, исследование позволяет оценить Ваше состояние перед операцией и предупредить возможные осложнения.
- Если необходимо оценить эффективность лечения ишемической болезни сердца.
Как подготовиться к процедуре?
Чтобы получить максимально достоверные результаты диагностики, нужно соблюдать несколько правил:
- Заранее выясните у своего лечащего врача (который назначил данное исследование) возможно ли Вам отменить за 3 дня до процедуры препараты, снижающие частоту пульса. В случае невозможности отмены препаратов обратитесь за консультацией к врачу, проводящему исследование.
- В течение суток перед обследованием не пейте кофе, крепкий чай, энергетические напитки, алкоголь.
- Воздержитесь от курения.
- За 3–4 часа до процедуры не подвергайте организм никаким физическим нагрузкам.
- Принимайте пищу не позже, чем за 3 часа до процедуры.
- Для процедуры с физической нагрузкой надевайте легкую удобную одежду, не сковывающую движений. Исследование выполняется в нижнем хлопчатобумажном белье. С собой иметь запасные хлопчатобумажные носки.
- В день исследования принять гигиенический душ.
- С собой иметь питьевую воду.
Какие документы принести на исследование?
- Паспорт
- Направление на исследование
Желательно также взять:
- Выписки из стационара
- ЭКГ (срок действия 6 мес.),
- УЗИ сердца (срок действия 6 мес.)
- Если есть аритмия, то результаты холтеровского мониторирования (срок действия 6 мес.)
Как проводится стресс ЭхоКГ?
Все обследование занимает не более 1 часа и проходит в несколько этапов:
1. Сначала делают УЗИ сердца, регистрируют ЭКГ и артериальное давление в спокойном состоянии.
2. Далее Вашу сердечно-сосудистую систему подвергают нагрузочному тестированию. В зависимости от типа проводимой процедуры, это может быть использование велотренажера или введение в вену специальных препаратов.
3. УЗИ сердца и регистрацию ЭКГ продолжают проводить во время нагрузки на сердце.
4. Интенсивность нагрузки увеличивают постепенно. Нагрузку при кручения педалей увеличивают каждые 2–3 минуты. Если используются фармакологические препараты, новую их дозу также вводят каждые 3 минуты.
5. Длительность нагрузки составляет около 10–15 минут.
6. Процедуру могут досрочно прекратить, если у вас возникнет боль в области сердца, тошнота, головокружение, удушье. Стресс ЭхоКГ с физической нагрузкой могут прекратить, если вы почувствуете сильную мышечную усталость.
7. Иногда может понадобиться введение препаратов, которые приводят работу сердца в норму после процедуры.
8. Далее врач проанализирует все полученные данные, сравнит результаты ЭхоКГ до, во время и после нагрузки.
Какие могут быть осложнения при исследовании?
- развитие приступа стенокардии
- нарушения ритма сердца
-
резкое снижение или повышение артериального давления
- инфаркт миокарда
- остановка кровообращения
Для предотвращения тяжелых осложнений только в нашей клинике исследование проводится под контролем опытного врача-реаниматолога, в условиях круглосуточно функционирующего отделения кардиохирургии.
Лечение аритмии сердца в ГКБ №31
Лечение аритмии в ГКБ №31 проводится в соответствии с международными протоколами. Клиника располагает современным оборудованием, которое обеспечивает проведение точной диагностики и успешные малоинвазивные вмешательства.
В области аритмологии мы оказываем весь спектр медицинских услуг:
• первичная диагностика;
• консультирование по результатам исследования;
• консервативная терапия;
• диспансерное наблюдение;
• консультации пациентов, проходивших лечение в другой амбулатории или стационаре;
• проверка и настройка ранее установленного кардиостимулятора;
• имплантация кардиостимулятора.
После проведения операции по установке ЭКС пациентам предоставляются комфортные палаты в кардиологическом отделении больницы.
В клинике действует полис ОМС, а условия оказания платных услуг можно посмотреть здесь
Методы диагностики аритмии
Для диагностики аритмии используются:
ЭКГ
ЭКГ – простое и информативное исследование, позволяющее врачу получить необходимую информацию о ритме сердечной мышцы. На электрокардиограмме видно, есть аритмия или нет, а если есть, то ЭКГ позволит определить вид аритмии.
Холтеровское мониторирование
Холтеровское мониторирование используется для диагностики аритмии и контроля за ходом её лечения. Пациенту на тело прикрепляется прибор, ведущий запись активности сердца в течение суток. При этом человек ведёт обычный для себя образ жизни (единственное, прибор нельзя мочить). Результаты мониторинга потом обрабатываются на компьютере. Подобный метод позволяет выявить эпизоды аритмии, вызванные привычной ежедневной нагрузкой, – для этого не требуется оказаться на приёме у врача именно в этот момент.
Эхокардиография
Эхокардиография при аритмии проводится с целью выявления функциональных и морфологических изменений сердца.
Тредмил-тест
Тредмил-тест – это электрокардиографическое исследование, которое выполняется во время физической нагрузки на специальной беговой дорожке (тредмиле). Подобная функциональная проба позволяет выявить нарушения ритма сердца, которые обычно проявляются только во время повышенной нагрузки, а в состоянии покоя отсутствуют.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения аритмии
При выборе метода лечения учитывается вид аритмии и причина, спровоцировавшая ее развитие.
1. В отдельных случаях для нормализации сердечного ритма достаточно купирования симптомов основного заболевания (тиреотоксикоз, нарушение электролитного баланса).
2. Лечение нарушений ритма, связанных с дегенеративными процессами в миокарде, проводится медикаментозно и имеет комплексный характер. Наряду с противоаритмическими средствами назначаются препараты улучшающие снабжение миокарда кислородом, а также лекарства, облегчающие работу сердца.
3. При высоких рисках образования тромбов также проводят медикаментозную терапию: назначают разжижающие кровь препараты (антикоагулянты). Сердечную мышцу поддерживают при помощи метаболических препаратов.
4. Если консервативная терапия оказалась неэффективной, врачи кардиологи рекомендуют малотравматичные хирургические методики, позволяющие радикально решить проблему с сердечной аритмией. Патологический водитель ритма устраняют при помощи радиочастотной абляции, проводят дефибрилляцию, устанавливают кардиостимулятор и т.п.
Причины возникновения
Спровоцировать развитие хронического насморка могут:
- инфекции;
- аллергены (пыль, пыльца, дым);
- вредные привычки;
- изменение гормонального фона;
- заболевания, связанные с сосудами;
- травма, деформация носа;
- злоупотребление некоторыми лекарствами;
- резкая смена окружающей температуры или влажности;
- физический или эмоциональный стресс;
- образования в полости носа.
Иногда обнаружить первопричину болезни не удается. Тогда говорят об идиопатическом характере заболевания. Однако выявление причины повышает шансы на успешное лечение без рецидивов, так как устраняется непосредственный триггер патологии.
Симптомы аритмии
Учащенное сердцебиение
Ощущение сердцебиения – это основной симптом аритмии. Но иногда он может отсутствовать, то есть человек не замечает, что ритм его сердечных сокращений нарушен.
Слабость
При аритмии может также наблюдаться общая слабость.
Головокружения
Слабости при аритмии могут сопутствовать головокружения.
Боли в груди
Нарушение сердечного ритма может сопровождаться возникновением болей в груди.
Одышка
В результате нарушения ритма работы сердца кислород перестаёт поступать в органы равномерно. В подобных случаях, когда организм чувствует недостаток кислорода, он пытается его компенсировать, увеличив частоту дыхания. Возникает одышка.
Обмороки
При аритмии возможны эпизоды потери сознания.
Нарушения артериального давления
Аритмия приводит к отклонению артериального давления от нормального в ту или иную сторону.
Методы лечения аритмии
Лечение аритмии зависит от ее вида, причины, обусловившей возникновение аритмии, и индивидуального состояния пациента.
При любой аритмии полезны действия, направленные на нормализацию образа жизни и общее оздоровление, в том числе правильное питание, здоровый сон, отказ от курения и других вредных привычек, дозированные физические нагрузки, такие как лечебная ходьба, плавание, катание на велосипеде.
Медикаментозное лечение
Основу медикаментозного лечения составляют антиаритмические препараты. В некоторых случаях врач может посчитать, что медикаментозного лечения не требуется. Ни в коем случае нельзя применять препараты по собственному усмотрению, без консультации с врачом.
Консультация специалиста
Для лечения аритмии следует обращаться к кардиологу.
Врачи-кардиологи АО «Семейный доктор» имеют богатый опыт
диагностики и лечения аритмий. Если Вам необходимо углублённое обследование состояние Вашего сердца, обращайтесь в высокотехнологичные подразделения нашей сети – Центр реабилитации (Поликлиника №5) и Госпитальный
центр.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Приступ мерцательной аритмии — что делать?
В зависимости от того, какова частота сокращений желудочков сердца, выделяется тахисистолическая, когда сокращения достигают 100 в минуту, и брадисистолическая, при которой частота сокращений составляет менее 70-ти в минуту, формы мерцательной аритмии. Мерцательная аритмия может быть пароксизмальной и постоянной форм. В случае продолжительности сокращений более 10-14-ти дней, она может приниматься за постоянную. Что делать, если при Вас у человека произошел приступ мерцательной аритмии?
Оказание неотложной помощи при приступе мерцательной аритмии
При возникновении у человека приступа мерцательной аритмии, который сопровождает резкая тахикардия, умеренно выраженные нарушения гемодинамики и плохая переносимость пациентом по субъективным ощущениям, необходимо оказание неотложной помощи, которая заключается в купировании приступа с помощью введения медикаментозных средств внутривенно. В качестве лекарственных препаратов могут быть использованы аймалин (гилуритмал), вводимый внутривенно медленно в дозировке до 100 мг, и новокаинамид, применяемый аналогично в дозировке до 1 г. Иногда приступ удается купировать благодаря введениювнутривенно струйно ритмилена в дозировке 100-150 мг.
Если есть выраженные нарушения гемодинамики, в частности отек легких, резкое снижение артериального давления, эти средства применять рискованно в связи с наличием опасности, что указанные явления усугубятся. Тогда бывает оправдано срочное применение электроимпульсной терапии, но также может быть применено лечение, которое направлено на то, чтобы добиться более редкой частоты желудочкового ритма, в частности может быть введен внутривенно дигоксин в дозировке 0,5 мг струйно. Чтобы сделать ритм желудочков более редким, может быть также использован верапамил (финоптин, изоптин) в дозировке 5-10 мг внутривенно струйно. Но следует учитывать, что данный препарат противопоказан в случае наличия артериальной гипотонии. Как правило, уменьшение тахикардии сопровождает улучшение состояния больного.
Нецелесообразно предпринимать попытки купирования на догоспитальном этапе затянувшихся пароксизмов мерцательной аритмии, которые продолжаются несколько суток. В этом случае пациент должен быть госпитализирован.
Нередко для приступов мерцания предсердий с невысокой частотой желудочкового ритма не требуется применения активной тактики, и они могут быть купированы посредством приема лекарств внутрь, в частности пропранолола в дозировке 20-40 мг или (и) хинидина в дозировке 0,2-0,4 г.
Пароксизмы мерцательной аритмии у больных, у которых присутствуют синдромы преждевременного возбуждения желудочков, обладают характерными особенностями течения и требуют проведения неотложной терапии. В случае значительного учащения желудочкового ритма, когда частота сокращений составляет более 200 в 1 минуту, предусмотрено выполнение срочной электроимпульсной терапии, поскольку возможна трансформация данной аритмии в фибрилляцию желудочков. Среди медикаментов предусмотрено применение кордарона, аймалина, ритмилена, новокаинамида, лидокаина внутривенно струйно в дозировках, указанных выше. Применение сердечных гликозидов и верапамила противопоказано в связи с наличием опасности, что участится желудочковый ритм.
Кроме вышеперечисленных лекарственных препаратов может применяться множество иных медикаментов и методов лечения пациента, выбор которых зависит от конкретного проявления приступа мерцательной аритмии.
Симптомы приступа мерцательной аритмии
Приступы мерцательной аритмии сами по себе неприятны. При возникновении приступа человеком ощущается возникновение перебоев во время сердцебиения, при этом также симптомами приступа мерцательной аритмии являются одышка и боли в сердце. К внешним признакам приступа относятся цианоз губ и побледневшие кожные покровы. Особенно это становится заметно в том случае, если пациент болен тахистолической формой мерцательной аритмии. Пароксизмы мерцания предсердий сопровождают неправильный сердечный ритм и ослабленный пульс.
Первая помощь при укусе змеи
Первая помощь при инсульте, симптомы инсульта
Если ужалила медуза — как оказать первую помощь
Анатомия проводящей системы
Ритмичные сокращения миокарда обеспечиваются проводящей системой сердца. В норме водителем ритма является синусовый узел, который генерирует импульсы, распространяющиеся по предсердиям и вызывающие их сокращение.
В дальнейшем импульс достигает расположенного на границе предсердий и желудочков атриовентрикулярного узла, а затем спускается вниз по пучку Гиса и волокнам Пуркинье, что приводит к сокращению желудочков.
В результате последовательного
сокращения отделов сердца поступившая в предсердия венозная кровь «перегоняется» в желудочки, а затем в магистральные артериальные сосуды (аорту и легочной ствол).