Воспалительные заболевания
Содержание:
- Причины проктита
- Виды заболеваний органов малого таза
- Лечение
- Базисная терапия. Делагил, Сульфасалазин, Плаквенил, Азатиоприн, Метотрексат, Циклофосфан, Ремикейд, Инфликсимаб, Хумира и другие
- Лечение проктита
- Осложнения или последствия сальпингоофорита
- Профилактика панкреатита
- Причины сальпингоофорита
- Лечение сальпингоофорита
- Самые известные причины заболеваний желудочно-кишечного тракта
- Строение прямой кишки
- Осложнения при ВЗОМТ
- К основным причинам появления спондилеза относится:
- Виды простатита
- Симптомы проктита
- Причины появления заболеваний органов малого таза
- Воспалительные заболевания мочеполовой системы
- Описание воспалительных заболеваний
Причины проктита
Причины проктита могут быть самыми разнообразными:
- болезнь Крона или неспецифический язвенный колит;
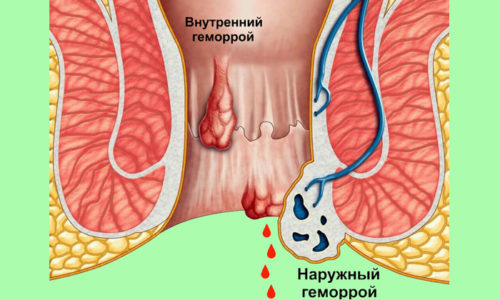
- невоспалительные заболевания прямой кишки (геморрой);
- инфекционные причины (наличие стрептококковой инфекции, простейших паразитов, вирусов);
- инфекционное венерическое заболевание (гонорея, хламидоз, сифилис и другие ЗППП);
- заболевание туберкулезом;
- хронические запоры;
- неправильное питание;
- длительное использование некоторых лекарств, особенно антибиотиков;
- пищевая аллергия;
- повреждения прямой кишки (например, из-за инородного тела в кишечнике);
- побочный эффект при лучевом лечении некоторых форм рака.
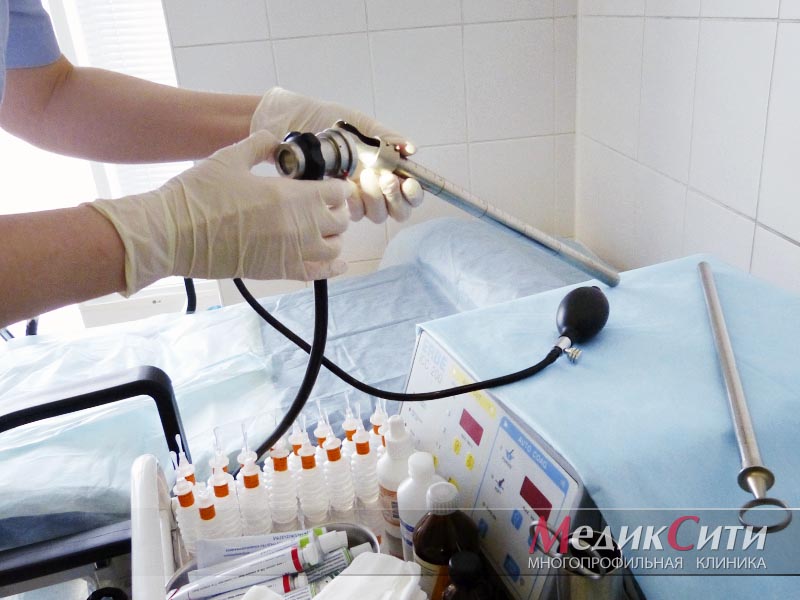
1
2
Подготовка к ректоскопии

3
Ректоскоп
Виды заболеваний органов малого таза
В зависимости от того, какие женские органы поражены, различают следующие заболевания органов малого таза:
- цервицит (воспаление шейки матки);
- эндометрит (воспаление в слизистой оболочке шейки матки);
- вульвовагинит (воспаление наружных половых органов и слизистой влагалища);
- аднексит или сальпингоофорит (воспаление маточных труб и яичников);
- бартолинит (воспаление большой железы влагалища).
Симптомы ВЗОМТ
Основная сложность диагностики воспалительных заболеваний органов малого таза обусловлена их бессимптомным течением. Зачастую пациентки узнают о своем недуге случайно и, увы, с нежелательным запозданием. Именно поэтому необходимо регулярно посещать врача — хороший специалист во время гинекологического осмотра обнаружит неблагополучие и сделает все необходимые назначения.
В «МедикСити» прием ведут опытные гинекологи, применяющие самые передовые технологии для обследования и лечения пациенток с различными заболеваниями репродуктивной сферы.
Проявления ВЗОМТ могут быть следующими:
- зуд, жжение, тянущие боли внизу живота;
- нарушения менструального цикла;
- рези при мочеиспускании, боль и жжение;
- болезненные ощущения во время полового акта;
- выделения из половых путей, сопровождающиеся неприятным запахом;
- высокая температура.
Если вас беспокоит какой-либо из перечисленных признаков, немедленно обратитесь к врачу!
Лечение
Успех лечения воспалительных заболеваний зависит как от точности постановки диагноза, так и своевременного обращения за медицинской помощью.
| Методы диагностики инфекций |
|---|
| ПЦР-диагностика • Иммуноферментный анализ • Дот-гибридизация • Иммунофлуоресцентный анализ • NASBA тестЗППП • Простатит • Воспалительные заболевания |
| Воспалительные заболевания | |
|---|---|
| Мужские воспалительные заболевания | Баланопостит • Везикулит • Колликулит • Орхит • Орхоэпидидимит • Простатит • Эпидидимит |
| Женские воспалительные заболевания | Аднексит • Вагинит • Вагиноз • Вульвит • Вульвовагинит • Бартолинит • Кольпит • Метроэндометрит • Оофорит • Сальпингит • Сальпингоофорит • Цервицит • Эндоцервицит • Эндометрит |
| Общие для мужчин и женщин | Цистит • Уретрит • ЗППП |
| Воспалительные заболевания по возбудителям | Гарднереллез • Герпес • Гонорея • Кандидоз • Микоплазмоз • Трихомониаз • Уреоплазмоз • Хламидиоз |
|
Базисная терапия. Делагил, Сульфасалазин, Плаквенил, Азатиоприн, Метотрексат, Циклофосфан, Ремикейд, Инфликсимаб, Хумира и другие
Базисная терапия используется для лечения аутоиммунных болезней, когда воспаление суставов и других тканей, обусловлено избыточной агрессивностью иммунитета к собственному организму. Симптомы болезни появляются после того, как иммунитет распознает какую-либо ткань организма как чужеродную. Продолжительное лечение невысокими дозами специальных «антиаутоиммунных» препаратов называется базисной терапией. Препараты для базисной терапии угнетают продукцию в организме агрессивных иммунных клеток и других агентов воспаления (провоспалительные цитокины, антитела и др.). В процессе базисной терапии проявления аутоиммунного заболевания становятся мягче или исчезают полностью. Эффект от базисной терапии обычно наступает не сразу, а спустя две недели или более.
Препараты для базисной терапии мы подбираем исходя из особенностей течения заболевания именно в Вашем случае. Препараты выбора для базисной терапии: Делагил, Сульфасалазин, Плаквенил, Азатиоприн, Метотрексат, Циклофосфан, Ремикейд, Инфликсимаб, Хумира и другие.
Базисная терапия ревматоидного артрита, системной красной волчанки или другого аутоиммунного заболевания может проводиться под лабораторным контролем и только после обследования. Вместе с аутоиммунным заболеванием базисная терапия тормозит работу противоинфекционного иммунитета. Отсюда основной риск базисной терапии – развитие инфекций из-за подавления иммунитета к ним. Поэтому до назначения базисной терапии мы проверим Вас на носительство инфекций. Если инфекции будут обнаружены, потребуется некоторое время на лечение инфекционного процесса. Иногда противоинфекционное лечение можно сочетать с базисной терапией. Инфекционный фон подлежит проверке и по ходу базисной терапии. Для профилактики и лечения инфекций удобно использовать .
Самые известные аутоиммунные ревматические болезни, при которых мы используем базисную терапию:
- ревматизм
- ревматоидный артрит
- болезнь Бехтерева / анкилозирующий спондилоартрит
- системная красная волчанка
- псориатический артрит
- реактивный артрит
- васкулит
Чтобы «не перестараться» с подавлением иммунитета, доза, обычно, повышается постепенно, с периодическим контролем анализа крови. Затем выработка агрессивных иммунных факторов снижается, но уже выработанные воспалительные агенты еще некоторое время продолжают атаковать организм, затем воспаление затихает.
Как долго продолжается прием лекарства?
Базисная терапия ревматоидного артрита или другого аутоиммунного заболевания может продолжаться от нескольких месяцев до нескольких лет. Возможно, мы будем менять дозы или препараты по ходу лечения, исходя из результатов контрольных лабораторных исследований.
Перед началом базисной терапии мы выполняем лабораторные анализы, чтобы определиться с исходными показателями агрессивности иммунитета, функции печени и почек, наличия инфекций. По ходе лечения эти показатели периодически отслеживаются – это основа безопасности лечения.
Обязательная профилактика инфекций при базисной терапии
Особое внимание мы уделяем сопутствующим инфекциям. Так или иначе, препараты для базисной терапии приводят к некоторому снижению иммунитета
И Ваша сопротивляемость болезнетворным микробам может пострадать. Если Вы, до базисной терапии, были носителем скрытой (или явной) инфекции, на фоне лечения микроорганизмы могут размножиться. Результат – микробное или вирусное воспаление где-либо (кишечник, миндалины, околоносовые пазухи, бронхи, почки, простата и др.). Чаще всего инфекционные осложнения при базисной терапии – это герпес, молочница, частые респираторные инфекции. В большинстве случаев можно справиться с ними, не отменяя базисную терапию.
Лечение проктита
Чтобы назначить правильное лечение при воспалении прямой кишки, нужно провести полное обследование организма человека. Диагноз устанавливается на основе всех данных, включающих пальцевое исследование прямой кишки, осмотр кишки с помощью ректоскопии, колоноскопии, биопсии кишечной стенки, посева кала.
Метод лечения проктита определяется природой болезни, ее тяжести, наличием симптомов, развитием осложнений и т.д. Некоторым пациентам необходим краткосрочный курс лечения при воспалении прямой кишки, другие нуждаются в долгосрочном лечении и врачебном наблюдении.
Лекарственное лечение проктита
Любое лечение при воспалении прямой кишки должно подбираться сугубо индивидуально врачом, самолечение недопустимо!
В зависимости от тяжести заболевания и причин проктита, квалифицированный специалист может Вам назначить антибиотики, противопаразитарные, противогрибковые средства, противовоспалительные, болеутоляющие, гормональные препараты.
Если при воспалении прямой кишки присутствует аллергический компонент, то может быть прописан антигистаминный препарат. При запоре назначают слабительные и щадящую диету.
Схема лечения при воспалении прямой кишки подбирается индивидуально для каждого пациента.
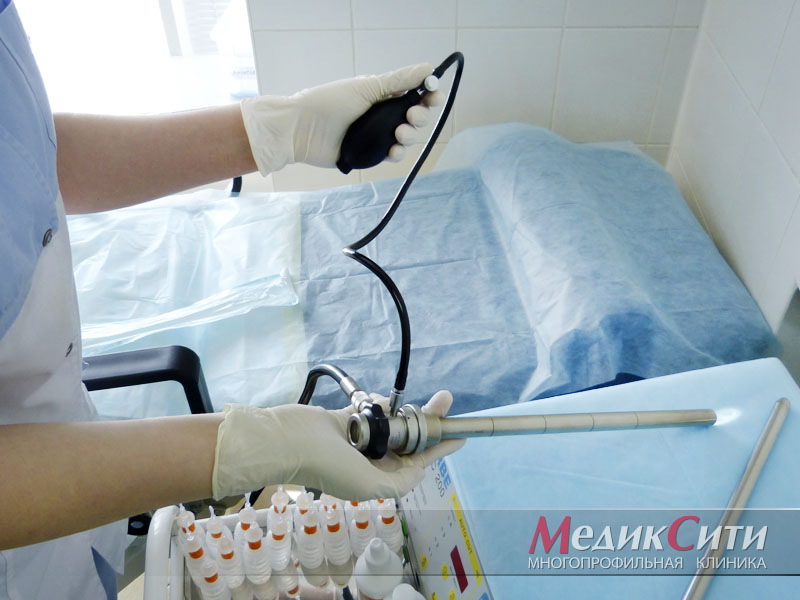
1
Подготовка к колоноскопии
2
Колоноскоп
3
Колоноскоп
Местное лечение проктита
В лечении проктита очень важна роль местной терапии.
Обычно схема лечения включает:
- использование клизм с раствором колибактерина, марганцовки, теплым настоем ромашки, дубовой коры;
- лечение проктита свечами (анузол, проктоседил и др.) поможет уменьшить зуд и убрать воспаление в прямой кишке;
- теплые ванночки с настоем спорыша (горец птичий), бессмертника;
- применение мазей (безорнил, проктозан) снимет боль и поспособствует быстрому процессу заживления поврежденных тканей;
- при воспалении прямой кишки в качестве местного средства применяются масло облепихи, облепиховые свечи. Это быстро снимает воспаление и приводит к регенерации тканей.
Диета при проктите
Чтобы не было осложнений при заболевании проктитом, нужно убрать из своего рациона жирную, острую, соленую и кислую пищу, вызывающую раздражение прямой кишки. При воспалении прямой кишки рекомендуется употреблять супы из протертых овощей, каши на воде, нежирные творог и мясо, кисель, кисломолочные продукты. Необходимо исключить сладкое и алкоголь.
В многопрофильной клинике «МедикСити» уделяется большое значение лечению проктологических заболеваний. В нашем центре работают высококвалифицированные и деликатные врачи-колопроктологи, владеющие передовыми методами диагностики и лечения. У нас Вы сможете вылечить геморрой, анальную трещину, недостаточность анального сфинктера, кисты копчика, парапроктит и многие другие заболевания.
Осложнения или последствия сальпингоофорита
В результате несвоевременной диагностики и лечения возможно распространение инфекции (и воспаления) с развитием грозных осложнений, приводящих к бесплодию:
- тубовариальные образования – гнойно-воспалительное поражение придатков матки, при этом возникают плотные спайки между трубой и яичником, в полостях между ними скапливается гной. Данные образования являются показанием для удаления как яичника, так трубы.
- пельвиоперитони – воспаление брюшины малого таза.
- спаечный процесс в малом тазу – развивается в результате вовлеченности соседних органов в воспалительный процесс. Это приводит к формированию спаек между трубами и яичниками, телом матки, мочевым пузырем, толстой кишкой. Выраженность этого процесса может быть разной. Спайки в малом тазу могут привести к бесплодию, послужить причиной болей как при половом акте, так и постоянных (хронических). В этих случаях преимущественным методом лечения является операция, при которой существуют высокие шансы удаления яичников, маточных труб, реже матки.
Профилактика панкреатита
- Отказаться от спиртных напитков. Алкоголь является главным провоцирующим фактором воспаления тканей. Употреблять спиртные напитки допустимо в небольших количествах 1-2 раза в месяц.
- Бросить курить. Никотин и другие вещества, входящие в состав сигаретного дыма, оказывают негативное воздействие на все внутренние органы. Канцерогенные вещества повреждают клетки ПЖ, приводя к панкреатиту.
- Исключить вредные продукты и придерживаться правильного питания. Достаточно отказаться от острых, чрезмерно соленых, жареных и жирных блюд. В рационе не должны присутствовать продукты, содержащие ароматизаторы, красители и другие искусственные добавки. Они не только повреждают клетки ПЖ, но и препятствуют их восстановлению.
- Вести здоровый и активный образ жизни. Ежедневно нужно совершать пешие прогулки на свежем воздухе, обеспечивать полноценный ночной отдых, исключить стрессы. Для повышения устойчивости организма обязательны умеренные физические нагрузки.
https://cyberleninka.ru/article/n/hronicheskiy-pankreatit-klassifikatsiya-diagnostika-i-lecheniehttps://www.eurolab.ua/encyclopedia/565/46026/https://www.1spbgmu.ru/images/home/universitet/Struktura/Kafedry/Kafedra_terapii_fakultetskoy/lektsi…http://rep.bsmu.by/bitstream/handle/BSMU/7871/366040-бр..pdf?sequence=3&isAllowed=y
Причины сальпингоофорита
Конечно инфекция, как же без неё… Микробы, вирусы и их ассоциации, множество видов микроскопических «форм жизни» всегда живущих с нами и в нас могут быть причиной сальпингоофорита. Путь их в органы-мишени (яичники, трубы):
- простой – восходящий: наружные половые органы, влагалище, матка;
- нисходящий: брюшная полость, точнее все органы в ней и брюшина;
- путь по жидким средам организма – кровь и лимфа.
Что касается других причин (здесь лучше сказать – пусковых крючков) этого заболевания, лучше представить их в виде причинно-следственной связи.
Причина:
- снижение иммунитета;
- стрессы;
- неправильное питание;
- переохлаждение;
- инфекции, передающиеся половым путем;
- несоблюдение личной гигиены; перенесенные роды и аборты;
- медицинские вмешательства, включая введение вмк (спирали), гистероскопии, гистеросальпингографии, выскабливания;
- заболевания других органов.
И как следствие, сальпингоофорит, включая его возможные отягощенные варианты: гидро- и пиосальпинкс, пиовариум, тубоовариальный абсцесс. Всё это, естественно, с формированием спаек. А ещё тяжелее может быть… Наверно для общего понимания серьёзности сальпингоофорита хватит. Тем более, что ещё тяжелее течение этого заболевания действительно может быть.
Когда идем на прием к врачу? При выделениях из влагалища из разряда «не такие как обычно». При любом виде и любой интенсивности боли и дискомфорта в животе. При повышении температуры тела. Не рекомендуется самой себе ставить диагноз в этих случаях – «простудилась, отравилась, овуляция, перестаралась в спортзале, перекупалась» и т.п. Вы сильно рискуете «не угадать». Последствия – читайте выше. Тем более что боль в животе – проявление многих серьезных заболеваний, не всегда связанных с гинекологией. Нарушения менструального цикла – «стали реже, чаще, болезненнее, не помню когда были, начались и не прекращаются» и т.п. тоже могут косвенно указывать на воспаление придатков. Также не забываем про стертое течение заболевания (без особых жалоб) и длительное отсутствие в кабинете гинеколога (более 1 года).
Лечение сальпингоофорита
Лечение комплексное, включающее антибактериальную, общеукрепляющую, иммуномодулирующую, рассасывающую, местную терапию. Физиолечение прекрасно дополняет полученные результаты основной терапии или операции. В случаях выявленных инфекций, передающихся половым путем, необходимо полное обследование и, возможно, лечение полового партнёра. Иначе напрасны будут все старания.
Как один из вариантов диагностики и лечения сальпингоофорита (особенно его последствий и осложнений), исключения или поиска других заболеваний – лапароскопия. Три небольших разреза на животе и… а что там хирург найдёт, сколько оставит и что удалит, напрямую зависит от своевременности вашего обращения к врачу. Объем операции может быть от разделения нескольких спаек до многочасовой операции с переходом на разрез (лапаротомия), удалением труб, яичников. Это редко бывает, но играть «в рулетку» не стоит.
- Лечение сальпингоофорита без физиопроцедур ограничено эффективно, особенно при желании врача и пациента получить длительный период без обострений и осложнений. Физиотерапия проводится с целью закрепления результатов основного лечения сальпингоофорита и снижения риска возникновения рецидивов, осложнений, вторичных изменений (спайки, например, как трубно-перитонеальный фактор бесплодия):
- Лекарственный электрофорез – профилактика и, частично, лечение спаечного процесса.
- УЗ-физиотерапевтическое лечение – увеличивает подвижность придатков матки, профилактика спаечных сращений.
- Ультрафонофорез дефиброзирующих препараᴛᴏʙ – при тяжелом рубцово-спаечном процессе.
- Низкоинтенсивная УВЧ-терапия – снижает интенсивность воспаления и проявления жизнедеятельности болезнетворных микроорганизмов.
- Климато-, бальнео- и грязелечебные курорты с сероводородными, йодобромными, хлоридно-натриевыми, азотно-кремʜᴎϲтыми, радоновыми водами – для всех хронических форм сальпингоофорита вне стадии обострения.
Госпитализация необходима только при диагностированном обострении или осложнении болезни
Самые известные причины заболеваний желудочно-кишечного тракта
На данный момент в больших городах каждый четвертый человек к 28 годам страдает различными болезнями желудка. Это связано со многими факторами, основой которых являются стрессы и далекий от идеала образ жизни. Выделим несколько самых весомых причин, которые со временем приведут к заболеваниям желудка:
- Неправильный режим питания. Негативное влияние на органы ЖКТ оказывает чрезмерное выделение желудочного сока. Это обусловлено приемом острой, перченной, пересоленной пищи. Холодная еда, переедание, нерегулярное питание также приводят к формированию гастрита, язвенной болезни желудка и двенадцатиперстной кишки.
- Вредные привычки. Не менее значимый фактор, который присутствует как минимум в половине случаев заболеваний пищевода. Сюда относятся алкогольная зависимость, курение и употребление кофе в больших объемах. Курение воздействует на слизистую оболочку и может привести к появлению спазма желудка и двенадцатиперстной кишки. Алкоголь оказывает влияние на печень и поджелудочную железу человека, а также приводит к другим заболеваниям ЖКТ.
- Лекарственные препараты. Некоторые медикаменты, в состав которых входят салицилаты (аспирин и др.), приводят к постепенному разрушению слизистой желудка, что ведет к серьезным заболеваниям пищевода.
- Инфицирование Helicobacter pylori. Сейчас принято считать бактерию спиральной формы одной из основных причин заболеваний органов пищеварения. Главной ее функцией является воздействие на слизистую оболочку ЖКТ, приводящее к снижению ее защитных свойств.
Все вышеперечисленные факторы составляют основу множества причин, по которым могут возникать болезни кишечника, желудка, печени и других органов. Дополнительными основаниями к проявлению заболеваний ЖКТ могут быть:
- нехватка необходимых витаминов организму;
- стрессы и психические расстройства (неврастения, повышенная раздражительность, депрессия);
- негативное влияние экологии на человека;
- несоблюдение личной гигиены;
- тяжелый физический труд;
- тесное нижнее белье или ремень;
- малоподвижный образ жизни.
Врачи рекомендуют стараться по возможности сокращать количество опасных рисков, которые могут приводить к болезням желудка и кишок. Профилактические меры и здоровый образ жизни помогут существенно сократить вероятность заболевания ЖКТ.
Строение прямой кишки
Прямая кишка – заключительный отдел кишечника, она начинается в сигмовидной кишке и заканчивается анальным отверстием. Оболочка прямой кишки состоит из мышц и имеет большое количество слизи, что помогает проталкивать остатки еды.
Два мышечных кольца (анальные сфинктеры), сжимаясь, задерживают кал. А во время их расслабления, происходит дефекация. У мужчин прямая кишка присоединяется к простате и мочевому пузырю, у женщин – к влагалищу и матке.
При правильной работе прямой кишки все процессы проходят незаметно, но при каком-либо сбое может развиться воспаление прямой кишки. Более 30% людей с воспалительными заболеваниями кишечника имеет именно воспаления прямой кишки. Одно из самых распространенных заболеваний — проктит.

1
Консультация проктолога

2
Консультация проктолога

3
Консультация проктолога
Осложнения при ВЗОМТ
Заболевания органов малого таза очень коварны, поскольку могут стать причиной грозных осложнений, таких, как:
- внематочная беременность (может появиться у каждой шестой женщины, больной ВЗОМТ);
- хроническая тазовая боль (ею страдает каждая пятая женщина с воспалительным заболеванием органов малого таза);
- трубное бесплодие (диагностируется у каждой четвертой больной);
- дисфункция яичников.
Также при ВЗОМТ возможны воспаление брюшины малого таза (пельвиоперитонит), которое нередко переходит в сепсис, тубоовариальный абсцесс, который может закончиться смертельным исходом.
К основным причинам появления спондилеза относится:
- Перегрузки позвоночника;
- Ушибы и травмы позвоночника;
- Пожилой возраст;
- Нарушение обмена веществ, в результате которых происходит избыточное отложение известковых солей в организме;
- Мужской пол (чаще болеют мужчины);
- Искривление позвоночника
Деформирующий спондилез позвоночника бывает трех видов: поясничный, шейный и спондилез грудного отдела позвоночника, встречающийся намного реже.
В начале заболевания болевые симптомы спондилеза практически отсутствуют. Возникновение некоторой ограниченности в движениях может говорить о том, что спондилез уже перешел в хроническую стадию и продолжает прогрессировать. По мере развития болезни боли начинают усиливаться и беспокоят больного даже по ночам, в том числе и в неподвижном состоянии.
Наиболее распространенными считаются шейный и поясничный спондилезы.
К числу симптомов деформирующего спондилеза пояснично-крестцового отдела можно отнести:
- ощущение тяжести в нижней части спины;
- острую боль, которая возникает в сидячем положении при движении;
- боли в области поясницы при потягиваниях, разгибаниях, наклонах.
Классические симптомы деформирующего спондилеза шейного отдела позвоночника выглядят следующим образом:
- парестезии – «мурашки» по коже;
- слабость в руках, их дрожание;
- затрудненные и болезненные движения шеей;
- регулярные боли в затылке и в шее;
- ригидность мышц затылка;
- усиление болевых приступов в первой половине дня.
Аналогичные симптомы встречаются и при деформирующем спондилезе грудного отдела позвоночника, с той только разницей, что в этом случае болевые ощущения сосредотачиваются в загрудинной области, т.е. в середине спины.
Диагностика спондилеза
- Рентгенограмма позвоночника, позволяющая обнаружить уменьшение высоты дисков и патологические изменения в виде проявившихся остеофитов.
- Компьютерная томография, при помощи которой можно выявить стеноз позвоночного канала и определить его степень.
- Миелография – метод для определения распространенности и уровня эпидуральной компрессии.
- Магнитно-резонансная томография – пожалуй, самый информативный способ, позволяющий провести максимально точную диагностику.
Очень важно начать лечение деформирующего спондилеза позвоночника на ранних стадиях и тем самым предупредить его дальнейшее развитие. Самолечение чаще всего заканчивается плачевными результатами, поэтому самое главное – вовремя обратиться к квалифицированному остеопату, который поставит точный диагноз и назначит адекватное лечение
Главная задача при лечении спондилеза – устранить воспалительный процесс и избавить пациента от хронической боли.
Комплексное лечение спондилеза поясничного или шейного отдела позвоночника:
- Плазмотерапия
- Озонотерапия
- Массаж (в период ремиссии);
- Мануальная терапия;
- Физиотерапия;
- Регулярные физические упражнения по индивидуально подобранной схеме;
- Лечебная физкультура (в период ремиссии);
- Прием противовоспалительных и болеутоляющих препаратов;
- При сильных болях — миорелаксанты;
- Рефлексотерапия — метод влияния на активные точки, который отлично справляется со спондилезом и приостанавливает его прогрессирование.
Какие именно препараты можно и нужно принимать и какие процедуры посещать, может решить только специалист исходя из данных о локализации очага патологического процесса, степени его выраженности и отсутствии или наличии тех или иных заболеваний внутренних органов и позвоночника. Решение о возможности проведения терапии средствами нетрадиционной или традиционной народной (например, тибетской) медицины также должен принимать только врач. Как и во многих других случаях, самолечение и самоназначение себе процедур и лекарств не только не избавляет от заболевания, но и заставляет его прогрессировать еще быстрее.
В запущенных случаях остеохондроза и спондилеза позвоночника приходится прибегать к хирургическим методам лечения. Во время операции хирург удаляет патологические образования (остеофиты) и (если есть необходимость) соединяет межпозвоночные диски путем остеосинтеза. Лучший способ избежать хирургического вмешательства – обратиться к врачу при появлении первых симптомов!
Если Вы страдаете от деформирующего спондилеза поясничного отдела позвоночника и других его форм, не забывайте о том, что запущенные стадии болезни лечению поддаются с трудом. Не теряйте драгоценное время, – позвоните уже сейчас в «Ультраклинику», и наш консультант запишет Вас на прием к квалифицированному специалисту, который проведет диагностику, поставит точный диагноз и подберет эффективную схему лечения индивидуально для Вас.
Запись на бесплатный прием невролога по телефону: 318 53 53
Виды простатита
- Острую. Воспаление вызвано бактериями, которые поднимаются через уретру и колонизируют простату. Это бактерии Escherichia coli, обитающие в кишечнике. Другие возбудители включают энтеробактерии и микобактерии. Воспаление, спровоцированное бактериями, составляет около 10% случаев.
- Хроническую. Не излеченная бактериальная инфекция может перерасти в хроническую. Это тот случай, когда жалобы продолжаются более 3-х месяцев.
|
Название |
Особенности |
Симптомы |
|
Абактериальный |
В основе лежат нарушения опорожнения. Урина попадает в протоки, в результате чего продукты обмена (мочевая кислота, пуриновые и пиримидиновые основания) осаждаются в ее ткани, что приводит к воспалению и образованию камней. |
|
|
Катаральный |
Воспаление локализуется в отдельных долях железы, что приводит к изменению структуры подслизистого слоя и слизистой оболочки вводных протоков. В фолликулах возникают застойные явления, что чревато дальнейшим прогрессированием болезни. |
|
|
Фолликулярный |
Сопровождается умеренной гипертермией или типичным субфебрилитетом. Происходит очаговое нагноение всех поврежденных участков. |
|
|
Паренхиматозный |
Присутствуют множественные поражения. В патологический процесс вовлекается большая часть паренхимы, интерстициальной ткани. При скоплении множественных гнойников образуется абсцесс. |
|
Симптомы проктита
Все симптомы воспаления прямой кишки можно разделить на местные признаки воспаления прямой кишки и общие (реакция всего организма на воспаление).
Местные симптомы воспаления прямой кишки:
- дискомфорт, чувство переполненности в прямой кишке;
- постоянное стремление к дефекации;
- анальный зуд и боль в области прямой кишки, усиливающая при опорожнении кишечника;
- боли в левой части живота, судороги;
- слизистые и гнойные выделения из заднего прохода, могут быть с кровью;
- боль в области промежности, отдающая в поясницу и половые органы;
- диарея или запор;
- недержание кала (см. недержание сфинктера).
Общие симптомы проктита могут быть следующими:
- повышение температуры тела;
- анемия, слабость, упадок сил;
- внезапное похудение;
- потеря аппетита;
- боль в суставах;
- сыпь на коже;
- воспаление, покраснение глаз, слезоточивость;
- депрессия или частые смены настроения.
Причины появления заболеваний органов малого таза
Половой контакт — один из основных путей передачи возбудителей. Однако возможны и заражение в быту, и распространение возбудителей через кровь, лимфу, и передача инфекции от матери к ребенку во время родов.
Пик заболеваемости ВЗОМТ отмечается у пациенток 15-24 лет, после 30 лет частота случаев воспалительных заболеваний органов малого таза заметно сокращается. Это связано, в первую очередь, с изменением полового поведения и социального статуса женщин.
Данная группа заболеваний редко встречается при беременности и в период постменопаузы.
Таким образом, риск развития ВЗОМТ напрямую связан с возрастом, сексуальной активностью, частотой смены половых партнеров и другими факторами. Также причиной инфицирования могут стать диагностические и хирургические манипуляции на органах малого таза.
Можно выделить следующие факторы, провоцирующие появление заболеваний в органах малого таза:
- отсутствие постоянного полового партнера;
- секс без применения методов барьерной контрацепции;
- несоблюдение правил личной гигиены;
- внутриматочные вмешательства, в том числе и применение внутриматочных спиралей;
- переохлаждение организма и др.
1
УЗИ органов малого таза
2
УЗИ органов малого таза
3
Диагностика заболеваний органов малого таза
Воспалительные заболевания мочеполовой системы
Воспаления различных органов мочеполовой системы являются одними из самых распространённых затруднений, испытываемых пациентами при обращении в клинику.
Эта группа заболеваний делится на 2 типа:
- специфические воспаления МПС – это заболевания, вызванные хламидиями, гонококками, бледной трепонемой, микоплазмой, уреаплазмой, палочкой Коха, вирусами цитомегалии, герпеса, грибами рода Кандида и рядом других болезнетворных организмов;
- неспецифические воспаления мочеполовой системы возникают из-за кишечной палочки, гарднереллы, протеи, стрептококка, стафилококка, энтерококка и т.д.
Возникновение воспалительного заболевания зависит от того, в каком из органов локализирован болезнетворный очаг.
Описание воспалительных заболеваний
Для воспалительных заболеваний характерно:
- гиперемия (покраснение);
- тканевой отёк;
- местная или общая гипертермия;
- местный ацидоз;
- нарушение функциональности органа или системы;
- боль.
На месте воспалительного заболевания расширяются сосуды, что влияет на увеличение кровоснабжения, его замедления в органе и в результате возникает повышение местной температуры и покраснение. Показатель проницаемости стенок капилляров приводит к выходу макрофагов, лейкоцитов и плазмы к месту повреждения – отёку. Отёк сдавливает нервные окончания, провоцируя тем самым возникновение болевого синдрома, а всё в комплексе приводит к нарушению функций.