Миелит. причины, симптомы и лечение заболевания
Содержание:
Прогноз
При диск о генной М. иногда наблюдается стабилизация процесса, гораздо реже — ремиссии. Атеросклеротическая М. через несколько месяцев или лет приводит к гибели больного. Карциноматозная М. имеет неблагоприятный прогноз. При посттравматической М. причиной гибели больного является интеркуррентная инфекция, чаще всего сепсис, обусловленный пролежнями, или уросепсис. Прогноз токсической М. зависит от степени интоксикации. При М., обусловленной хрон, менингитами, прогноз неблагоприятный, но в нек-рых случаях удается добиться определенного улучшения путем назначения специфической терапии. Радиационная М., в большинстве случаев неуклонно прогрессируя, приводит к гибели больного, однако иногда процесс может стабилизироваться и даже подвергнуться обратному развитию.
См. также Спинной мозг.
Библиография: Марков Д. А. и др. К характеристике и патогенезу спондилогенных миелопатий, Клин, мед., т. 47, № 9, с. 111, 1969, библиогр.; Михеев В. В. и др. Поражения спинного мозга при заболеваниях позвоночника, с. 40, М., 1972, библиогр.; О х р и м e н к о H. Н., Вахур В. Т. и Лихачев Ю. Л. К клинике миелопатии, развившейся после лучевой терапии, Журн, невропат, и психиат., т. 69, № 5, с. 674, 1969; Gregorius F. К., Estrin Т. a. Crandall Р. H. Cervical spondylotic radiculopathy and myelopathy, Arch. Neurol. (Chic.), v. 33, p. 618, 1976; N e u m a y-e r E. Die vasculare Myelopathie, Wien — N. Y., 1967; Richer t S. u. Bernhardt W. Ungeklarte Tetraspastik des Erwachsenen, Fortschr. Neurol. Psychiat., Bd 45, S. 206, 1977; Stratford J. Congenital cervical spinal stenosis, Acta neurochir. (Wien), v. 41, p. 101, 1978.
Признаки болезни
Для развития миелита необходимо предварительное поражение организма инфекцией, интоксикацией или наличие травмы.
Воспалению спинного мозга, вызванному инфекцией, обычно предшествует поражение организма полиомиелитом, бешенством, сифилисом или туберкулезом. Свою роль могут сыграть и осложнения гриппа, кори, пневмонии, тифа или скарлатины.
Случаи интоксикационного миелита регистрируются достаточно редко. Травмы позвоночника приводят к миелиту в результате присоединения вторичной инфекции при неэффективном лечении первоначальной проблемы или отсутствии лечения.
Заболевание спинного мозга некоторое время маскируется под маской другого поражения организма, что заставляет человека не слишком беспокоиться из-за поднявшейся температуры тела и общей слабости. Больной уверен, что точно знает причину возникших симптомов, и активно с ней борется. Неврологическая сторона заболевания проявляется несколько позже.
Главным симптомом миелита считается появление болей в груди, нижних конечностях и спине. Интенсивность боли скорее доставляет человеку неудобства, чем заставляет немедленно обратиться к специалисту.
Некоторые больные (особенно в случаях возникновения миелита в результате туберкулезного поражения) считают, что новый симптом является результатом недостаточно эффективного лечения болезни, поразившей организм первой.
Осознание неестественного поведения заболевания наступает с появлением расстройств двигательной функции, утраты чувствительности и сбоями в работе органов малого таза. Они возникают слабовыраженными, но быстро нарастают, достигая своего максимума. Для данного процесса бывает достаточно всего трех дней бездействия.
Симптомы миелита могут несколько отличаться в разных случаях. Все зависит от отдела позвоночника, где началось воспаление:
- При воспалении поясничного отдела спинного мозга характерно отсутствие рефлексов нижних конечностей, их онемение, потеря чувствительности и даже парез. Наблюдаются и отклонения в работе органов малого таза.
- При воспалении шейного отдела появляются боли при глотании, головокружения, недомогания, возникновение сложностей при дыхании и попытках говорить.
- Миелит грудного отдела сковывает движения, провоцирует сбои в работе внутренних органов брюшины. Появляются патологические рефлексы.
Симптомы хронического миелита спинного мозга выражены не столь явно благодаря медленному развитию заболевания. Его основой считается сифилитическое поражение, поэтому первоначального признака болезни в виде высокой температуры не наблюдается. Определить наличие миелита удается с помощью результатов лабораторных анализов.
1.Что такое миелит? Виды миелита и факторы риска
Диагноз «миелит» охватывает весь спектр воспалительных заболеваний спинного мозга. Любой процесс такого рода, локализованный в его белом или сером веществе, представляет серьёзную угрозу. Распространённость миелитов не высока (5 случаев на 1 млн. человек). Риск развития спинальных воспалений не зависит от пола или возраста. По некоторым исследованиям заболеваемость выше среди подростков и пожилых людей, что, впрочем, может быть связано с большей вероятностью травмирования и неустойчивостью иммунного статуса у этих возрастных групп. Миелит трудно поддаётся лечению и нередко оставляет необратимые функциональные нарушения.
Прогноз во многом зависит от стадии, на которой начато лечение. Однако начальные признаки воспаления в спинном мозге схожи с симптоматикой ряда других заболеваний неинфекционного генеза. По этой причине больные, испытывающие боль в спине и нарушение чувствительности, могут своевременно не обращаться к врачу, списывая эти проявления на возраст, физические нагрузки, стресс. Чаще диагностика проводится уже на этапе параличей, парезов, расстройства тазовых функций, когда человек обнаруживает нетипичные симптомы.
Виды миелита и факторы риска
В зависимости от этиологии различают инфекционные, интоксикационные и травматические миелиты. Кроме того, данная патология может быть первичной или развиться на фоне уже имеющихся заболеваний.
Первичный инфекционный миелит наблюдается в симптомокомплексе туберкулёза, сифилиса, герпеса, ВИЧ, менингита. В этом случае очаг инфицирования локализуется непосредственно в спинном мозге. Вторично возбудители могут быть занесены с током крови при общеинфекционных заболеваниях (пневмония, грипп, корь, тиф, скарлатина). Также высока вероятность распространения патогенной флоры на вещество спинного мозга при остиомиелите позвоночника.
Травматический миелит развивается вследствие нарушения целостности позвоночника с одновременным проникновением инфекции в мозговое вещество. Ослабленный иммунитет в сочетании с нарушением принципов антисептики во время хирургического лечения или инфицирование пострадавшего до оказания первой помощи может дать начало воспалительному процессу в спинномозговом веществе.
Интоксикационный миелит становится следствием острого отравления или длительного постоянного действия нейротоксичных веществ (типичным примером здесь является работа на вредных производствах).
Стоит также отметить, что миелит может развиваться как компонент паранеопластического синдрома при онкологических заболеваниях или быть следствием некоторых аутоиммунных заболеваний.
Online-консультации врачей
| Консультация вертебролога |
| Консультация гомеопата |
| Консультация психолога |
| Консультация офтальмолога (окулиста) |
| Консультация гастроэнтеролога детского |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация массажиста |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация трихолога (лечение волос и кожи головы) |
| Консультация эндоскописта |
| Консультация оториноларинголога |
| Консультация педиатра-аллерголога |
| Консультация сурдолога (аудиолога) |
| Консультация пластического хирурга |
| Консультация нефролога |
Новости медицины
Устройство и принцип работы магнитной мешалки,
26.05.2021
Быстрая доставка лекарств на сервисе mednex.com.ua,
30.04.2021
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Причины
Точные причины поперечного миелита, а именно, что приводит к обширным повреждениям нервных волокон спинного мозга, в большинстве случаев неизвестны. Случаи, при которых причина не может быть идентифицирована, называются идиопатическими
Однако определение причины имеет важное значение, так как от этого зависит направления лечения
Открытие циркулирующих антител к белкам аквапорин-4 и антимиелиновым олигодендроцитом указывает на определенную причину у некоторых людей с поперечным миелитом. Антитела — это белки, продуцируемые клетками иммунной системы, которые связываются с бактериями, вирусами и чужеродными химикатами, для предотвращения повреждения ими организма. В результате аутоиммунных нарушений антитела ошибочно связываются с нормальными белками организма. Аквапорин-4 является основным белком, который переносит воду через клеточную мембрану нервных клеток. Гликопротеин миелин-олигодендроцитов находится на внешнем слое миелина.
Вероятные причины, приводящие к поперечному миелиту:
Нарушения иммунной системы. Эти нарушения, по-видимому, играют важную роль в причинении повреждений спинному мозгу. К таким нарушениям относятся:
- Оптиконевромиелит, связанный антителами к аквапорин-4;
- рассеянный склероз;
- пост-инфекционное или пост-вакцинное аутоиммунное явление, при котором иммунная система организма ошибочно повреждает собственную ткань организма, реагируя на инфекцию или, реже, на вакцину;
- аномальная иммунная ответная реакция на опухолевые клетки — рак, которая повреждает нервную систему; или
- другие опосредованные антителом нарушения.
Вирусные инфекции. Зачастую бывает трудно определить, что вызывает поперечный миелит — прямая вирусная инфекция или постинфекционная ответная реакция на инфекцию. К вирусам, приводящим к поперечному миелиту относятся вирусы герпеса, вирус ветряной оспы, простой герпес, цитомегаловирус, вирус Эпштейн-Барра, флавивирусы, такие как вирус Западного Нила и Зика; вмрусы гриппа, эховирусы, вирусный гепатит В, вирусы эпидемического паротита, коклюша, столбняка, дифтерии, кори и краснухи.
Бактериальные инфекции, а именно сифилис, туберкулез, актиномицеты и болезнь Лайма. Бактериальные инфекции кожи, инфекции среднего уха, гастроэнтерит кампилобактериоз и бактериальная пневмония микоплазмы также могут вызывать заболевание.
Грибковые инфекции в спинном мозге, включая Аспергилл (Aspergillus), бластомикоз (Blastomyces), Кокцидиомикоз (Coccidioides) и Криптококк.
Паразиты, включая токсоплазмоз, цистицеркоз, шистосомоз и ангиостронгилоиды.
Другие воспалительные заболевания, которые могут воздействовать на спинной мозг, например саркоидоз, системная красная волчанка, синдром Шегрена, смешанная болезнь соединительной ткани, склеродермия и синдром Бечета.
Сердечно-сосудистые заболевания, например, артериовенозная мальформация, дуральная артериально-венозная фистула, внутриполостные кавернозные пороки развития или дисковая эмболия.
У отдельных людей поперечный миелит представляет собой первый симптом аутоиммунного или иммунологически обусловленного заболевания, таких как рассеянный склероз или оптиконевромиелит. (Рассеянный склероз, является заболеванием, которое вызывает характерные поражения или бляшки, которые в первую очередь затрагивают части головного мозга, спинного мозга и зрительного нерва. Оптиконевромиелит представляет собой аутоиммунное заболевание центральной нервной системы, которое преимущественно поражает зрительные нервы и спинной мозг.) «Частичный» миелит, воздействующий только на часть поперечного сечения спинного мозга, более характерен для рассеянного склероза.
Диагностика
Осевая шейного отдела позвоночника демонстрирует нормальный сигнал спинного мозга (зеленый кружок) и повышенный сигнал Т2 в центральном спинном мозге (красный кружок).
Диагностические критерии
В 2002 г. рабочая группа Консорциума по поперечному миелиту предложила следующие диагностические критерии острого идиопатического поперечного миелита:
-
Критерии включения
- Двигательная, сенсорная или вегетативная дисфункция, связанная со спинным мозгом
- Признаки и симптомы на обеих сторонах тела (не обязательно симметрично)
- Четко определенный сенсорный уровень
- Признаки воспаления ( плеоцитоз в цереброспинальной жидкости , или повышенный иммуноглобулин G , или свидетельство воспаления на гадолиний -Enhanced (МРТ) Магнитно — резонансная томография)
- Пик этого состояния может возникнуть в любое время от 4 часов до 21 дня после начала.
-
Критерий исключения
- Облучение позвоночника (например, лучевая терапия ) за последние 10 лет
- Признаки тромбоза передней спинномозговой артерии
- Доказательства экстрааксиальной компрессии при нейровизуализации
- Признаки артериовенозной мальформации (аномальные пустоты на поверхности позвоночника)
- Признаки заболевания соединительной ткани , например саркоидоз , болезнь Бехчета , синдром Шегрена , системная красная волчанка или смешанное заболевание соединительной ткани.
- Свидетельство неврита зрительного нерва (диагностика оптиконевромиелита )
- Доказательства инфекции ( сифилис , болезнь Лайма , вирус иммунодефицита человека , человеческий Т-лимфотропный вирус 1 , микоплазма , вирус простого герпеса , вирус ветряной оспы , вирус Эпштейна-Барра , цитомегаловирус , вирус герпеса человека 6 или энтеровирусы )
- Признаки рассеянного склероза (аномалии, обнаруженные на МРТ, и наличие олигоклональных антител в спинномозговой жидкости (CSF))
Расследования
Людей, у которых развивается ТМ, обычно переводят к неврологу или нейрохирургу, который может срочно обследовать пациента в больнице. Если нарушено дыхание , особенно при поражении верхних отделов спинного мозга, перед и во время процедуры переноса необходимо иметь под рукой методы искусственной вентиляции легких . Пациенту также следует провести катетеризацию для проверки и, при необходимости, дренирования чрезмерно растянутого мочевого пузыря . Люмбальная пункция может быть выполнена после того, как МРТ или во время КТ миелографии . Кортикостероиды часто назначают в высоких дозах, когда симптомы начинаются с надежды на уменьшение степени воспаления и отека спинного мозга, но вопрос о том, действительно ли это эффективно, все еще обсуждается.
Дифференциальная диагностика
Дифференциальный диагноз острого ТМ включает в себя демиелинизирующих расстройств, таких как рассеянный склероз и оптиконевромиелит , инфекций, таких как герпес зостер и вирусом простого герпеса, а также других типов воспалительных заболеваний, таких как системная красная волчанка и нейросаркоидозом
Также важно исключить острую причину сдавления спинного мозга.
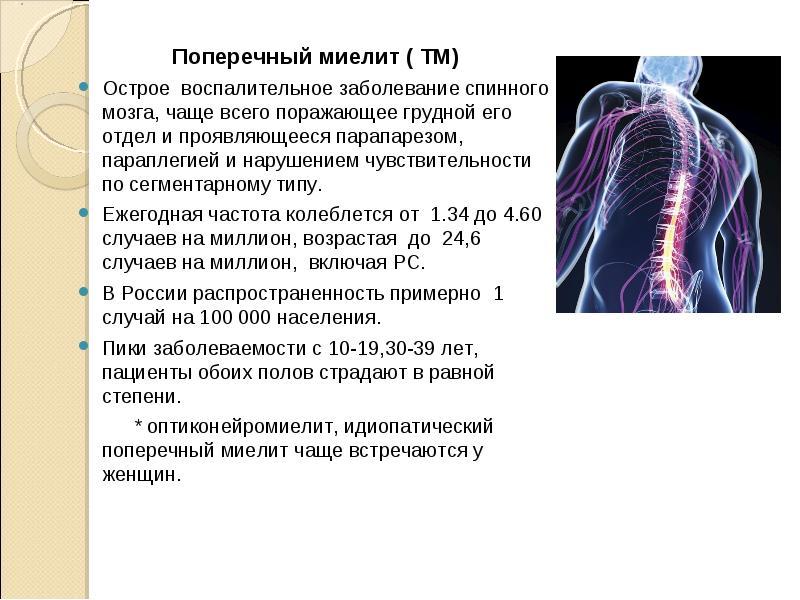
Острый миелит, поперечный миелит и некротическая миелопатия
Воспалительные миелопатии (миелиты) — это вид заболеваний спинного мозга, при которых возникает его воспаление. Сопутствующий миелиту клинический синдром развивается у пациентов в течение нескольких дней или недель. При миелопатии возможно формирование синдрома полного поперечного поражения спинного мозга (поперечный миелит), а также частичных его вариантов:
- заднестолбовой миелит с восходящими парестезиями и уровнем выпадения вибрационной чувствительности
- восходящий миелит, преимущественно спиноталамических нарушений
- синдрома Броун-Секара с парезом ноги (на стороне поражения спинного мозга) и расстройствами чувствительности спиноталамического типа (на противоположной стороне тела)
Во многих случаях причиной возникновения миелита у больных служит вирусная инфекция. Чаще поперечный миелит проявляется чувством боли в спине, прогрессирующей слабость мышц (парапарез) и асимметричными восходящими парестезиями в ногах. Позднее в процесс вовлекаются и кисти рук, в связи с чем вирусный миелит может быть ошибочно принята за синдром Гийена-Барре.
Чтобы исключить компрессионный характер поражения спинного мозга, необходимо провести исследования – магниторезонансную томографию спинного мозга (МРТ).
МРТ шейного отдела спинного мозга при инфекцонном миелите: а — на сагиттальной T2-взвешенном изображении показано поражение с гиперинтенсивным сигналом в спинном мозге на уровне С2 тела позвонка; b — на Т1-взвешенном изображении после введения контрастного вещества отмечены усиление рисунка.
У большинства больных в спинномозговой жидкости (СМЖ, ликворе) содержится 5-50 лимфоцитов на 1 мм ; иногда обнаруживают более 200 клеток на 1 мм, изредка преобладают полиморфно-ядерные клетки. Воспалительный процесс у больных при миелите чаще локализуется в средних и нижних грудных сегментах, хотя поражаться спинной мозг может на любом его уровне. Хронический прогрессирующий шейный миелит рассматривают как одну из форм рассеянного склероза.
В некоторых случаях миелита некроз вещества спинного мозга может быть достаточно глубоким. Некроз паренхимы спинного мозга у больного с миелитом может периодически нарастать в течение нескольких месяцев, захватывая прилегающие неповреждённые участки. В итоге спинной мозг на уровне поражения миелитом уменьшается в размерах до тонкого рубцового тяжа, который представлен клетками глии. Данное состояние в клинической практике обозначают термином «прогрессирующая некротическая миелопатия». Иногда в патологический процесс при прогрессирующей некротической миелопатии вовлекается весь спинной мозг («некротичекая панмиелопатия»). Если поперечное некротическое поражение спинного мозга возникает у пациента до или вскоре после неврита зрительного нерва, то это состояние обозначают как болезнь Девика, или оптикомиелит. Возможно, что такие воспалительные миелопатии связаны с рассеянным склерозом, а многие из них представляют собой его варианты.
Системная красная волчанка (СКВ) и другие аутоиммунные заболевания также могут сопровождаться миелитом. Постинфекционные демиелинизирующие процессы обычно имеют однофазное течение и лишь изредка способны давать рецидив. При этом у больных часто наблюдают различные симптомы, свидетельствующие о поражении одного и того же уровня спинного мозга.
Системный саркоидоз может быть причиной поражения нервной ткани спинного мозга, что может вызывать парестезии и слабость верхних и нижних конечностей у пациента. Поражение спинного мозга саркоидозом выявляется при помощи МРТ. Проводимое лечения метилпреднизолоном и азатиоприном вызывает регресс неврологический симптоматики и восстановление нормальной морфологической картины спинного мозга.
A – На МРТ спинного мозга в сагитальной плоскости (T2 режим) выявлено гиперинтенсивное поражение спинного мозга с отёком в переделах сегментов C2-C5 и C7-Th3 (указано стрелками). B – МРТ спинного мозга с контрастированием (T1 режим) выявляет неравномерное точечное накопление контраста в спинном мозге (указано стрелками). C – Почти полное восстановление морфологической картины пораженного саркоидозом спинного мозга после лечения кортикостероидами (указано стрелкой).
Гистология лимфатического узла при системном саркоидозе с поражением спинного мозга. Визуализируется узловая гранулёма в окружении гистоцитарного компонента.
лечение
Поскольку каждый случай индивидуален, ниже перечислены возможные методы лечения, которые пациенты могут получить при лечении миелита.
Внутривенные стероиды
Высокие дозы метилпреднизолона внутривенно в течение 3–5 дней считаются стандартом лечения пациентов с подозрением на острый миелит, если нет веских причин. Решение о продолжении приема стероидов или добавлении нового лечения часто основывается на клиническом течении и результатах МРТ после пяти дней приема стероидов.
Плазменный обмен (PLEX)
Пациенты со средними и агрессивными формами заболевания, у которых не наблюдается значительного улучшения после лечения внутривенными и пероральными стероидами, будут лечиться с помощью PLEX. Ретроспективные исследования пациентов с TM, получавших стероиды внутривенно с последующим введением PLEX, показали положительный результат. Также было показано, что он эффективен при других аутоиммунных или воспалительных заболеваниях центральной нервной системы. Особые преимущества были продемонстрированы у пациентов, находящихся в острой или подострой стадии миелита, у которых на МРТ наблюдается активное воспаление. Однако из-за рисков, связанных с процедурой люмбальной пункции, это вмешательство определяет лечащий врач в индивидуальном порядке.
Иммунодепрессанты / иммуномодуляторы
Миелит без определенной причины редко рецидивирует, но для других миелит может быть проявлением других заболеваний, упомянутых выше. В этих случаях может потребоваться постоянное лечение лекарствами, которые модулируют или подавляют иммунную систему. Иногда специфического лечения нет. В любом случае, агрессивная реабилитация и долгосрочное лечение симптомов являются неотъемлемой частью плана здравоохранения.
Перспективное направление исследований
Регенерация нервов центральной нервной системы могла бы восстановить или восстановить повреждение, нанесенное спинному мозгу. Он восстановит функции, утраченные из-за болезни.
Инженерный эндогенный ремонт
В настоящее время существует каркас на основе гидрогеля, который действует как канал для доставки субстратов, усиливающих рост нервов, обеспечивая при этом структурную поддержку. Эти факторы будут способствовать восстановлению нервов в целевой области. Макропористые свойства гидрогелей позволят прикрепить клетки и улучшить обмен ионов и питательных веществ. Кроме того, биоразлагаемость или биоразлагаемость гидрогелей может предотвратить необходимость хирургического удаления гидрогеля после доставки лекарственного средства. Это означает, что он будет растворен естественным путем в результате ферментативной реакции организма.
Биохимический ремонт
-
- Терапия нейротропным фактором и генная терапия
- Нейротропные факторы роста регулируют рост, выживание и пластичность в аксона . Они способствуют регенерации нервов после травм нервной системы. Они являются мощным инициатором роста сенсорных аксонов и активируются в месте поражения. Непрерывная доставка нейротропного фактора роста (NGF) увеличила бы регенерацию нервов в спинном мозге. Однако чрезмерное дозирование NGF часто приводит к нежелательной пластичности и разрастанию неповрежденных сенсорных нервов. Генная терапия могла бы повысить эффективность NGF за счет контролируемой и продолжительной доставки в зависимости от места.
Лечение на основе стволовых клеток
Возможность регенерации нерва после повреждения спинного мозга считалась ограниченной из-за отсутствия основного нейрогенеза . Однако Джозеф Альтман показал, что деление клеток действительно происходит в головном мозге, что позволяет использовать стволовые клетки для регенерации нервов. Терапия на основе стволовых клеток используется для замены клеток, потерянных или поврежденных из-за воспаления, для модуляции иммунной системы и для усиления регенерации и ремиелинизации аксонов. Нервные стволовые клетки (НСК) обладают потенциалом интеграции со спинным мозгом, поскольку недавние исследования продемонстрировали их способность к дифференцировке на несколько типов клеток, которые имеют решающее значение для спинного мозга. Исследования показывают, что NSC, которые были трансплантированы в демиелинизирующее поражение спинного мозга, регенерировали олигодендроциты и шванновские клетки , а также полностью ремиелинизированные аксоны.
Лечение Острого миелита:
Во всех случаях следует назначать антибиотики широкого спектра действия или сульфаниламиды в максимально высоких дозах. Для уменьшения болей и при высокой температуре показаны антипиретики. Применяют глюкокортикоидные гормоны в дозе 50–100 мг в сутки (или эквивалентные дозы дексаметазона или триамцинолона), АКТГ в дозе 40 ЕД дважды в день в течение 2–3 нед с постепенным снижением дозы
Особое внимание следует обратить на предупреждение развития пролежней и восходящей урогенитальной инфекции. Для профилактики пролежней, часто возникающих над костными выступами, больного необходимо укладывать на круг, по д пятки подкладывать ватные прокладки, ежедневно протирать тело камфорным спиртом, менять положение
При появлении пролежней некротические ткани иссекают и накладывают повязки с пенициллиновой или тетрациклиновой мазью, мазью Вишневского. Для предупреждения образования пролежней и после их появления проводят ультрафиолетовое облучение ягодиц, крестца, стоп.
В первый период заболевания задержку мочи иногда удается преодолеть, применяя антихолинэстеразные препараты; если же это оказывается недостаточным, необходима катетеризация мочевого пузыря с промыванием его антисептическими растворами.
Для предупреждения развития контрактур с первого дня болезни следует проводить пассивную ЛФК и укладывать больного в постели, разогнув ноги в тазобедренных и коленных суставах и согнув в голеностопных, для чего используются валики и специальные шины. После острого периода (2–4 нед в зависимости от тяжести заболевания) нужно переходить к более активным восстановительным мероприятиям: массажу, пассивной и активной ЛФК, иглоукалыванию, физиотерапии. Показаны витамины группы В, прозерин, дибазол, галантамин, биостимуляторы, рассасывающие препараты. При резкой спастичности применяют седуксен, элениум, мелликтин, баклофен, мидокалм. В дальнейшем рекомендуется санаторно-курортное лечение.
Трудоспособность. Определяется локализацией и распространенностью процесса, степенью нарушения двигательных и тазовых функций, чувствительных расстройств. В остром и подостром периодах больные временно нетрудоспособны. При хорошем восстановлении функций и возможности возвращения к работе больничный лист может быть продлен до практического выздоровления. При остаточных явлениях в виде незначительного нижнего парапареза со слабо стью сфинктеров больным устанавливают III гр упп у инвалидности. При умеренном нижнем парапарезе, нарушении походки и статики больные не могут работать в обычных производственных условиях и признаются инвалидами II группы. Если больные нуждаются в постоянном постороннем уходе (параплегии, тетрапарезы, нарушения функций тазовых органов), им устанавливают Iгруппу инвалидности. Если в течение 4 лет восстановления нарушенных функций не происходит, группа инвалидности устанавливается бессрочно.
Механизм развития
В спинном мозге выделены отдельные сегменты. Все они включены в рефлекторную деятельность и служат для передачи сигналов от мышечных тканей или органов в головной мозг.
При поперечном, как и других формах миелита, инфекционный агент попадает в спинной мозг либо через кровь и лимфу, либо через спинномозговые нервы. Воспаление, возникающее как следствие нарушения иммунной системы, начинается с пространства, расположенного между оболочками или под ними. Впоследствии распространяется на серое и белое вещество. Особенностью поперечного миелита является поражение сразу нескольких сегментов.
Воспаление ведет к разрушению нервных клеток, демиелинизации нервов, осуществляющих функции проводника. В результате в спинномозговой жидкости увеличивается количество частей разрушенных клеток.
Пораженное место наполняется соединительной тканью, в результате чего образуется рубец. Он не способен выполнять функции нервных волокон. В связи с этим после выздоровления у человека остаются нарушения, связанные с патологией.