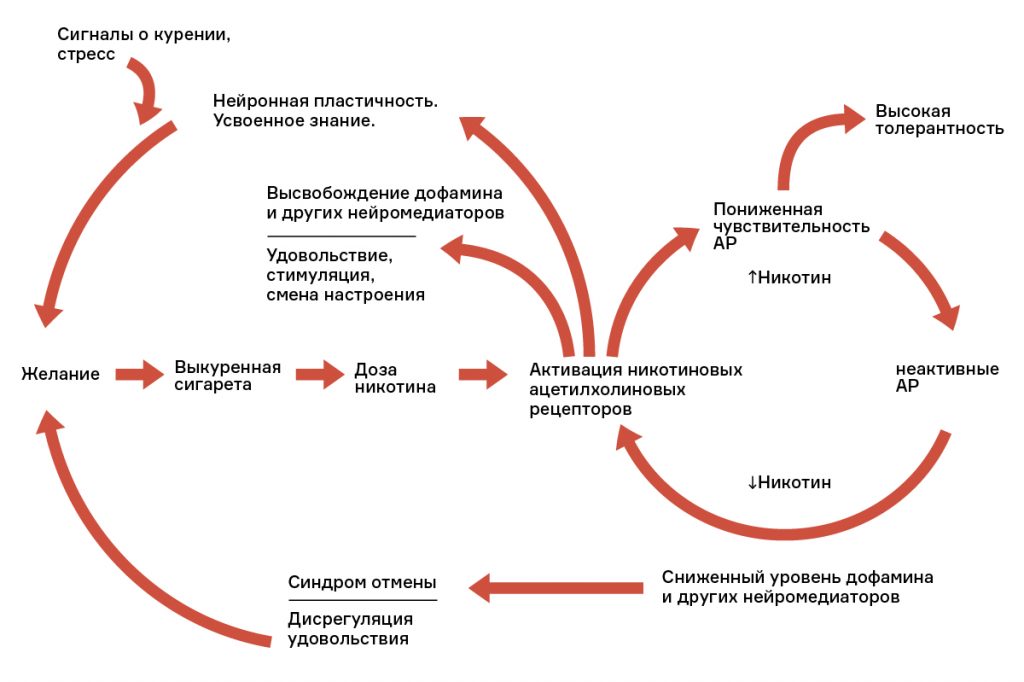
Причины повышения мочевины в крови у взрослых, симптомы в зависимости от заболевания, лечение и последствия
Содержание:
- Локализации
- Почему врач направляет на биохимический анализ крови?
- Текст подготовил
- Причины повышения мочевой кислоты
- Показания к исследованию мочевины в крови
- Пониженный уровень мочевины в крови
- Как поддерживать гормон прогестерон
- Возможные осложнения
- Диагностика
- Подготовка к забору крови
- Как проводится исследование
- 4. Ионограмма
- 1.»Железные» показатели крови
- Повышение мочевины в крови
Локализации
При подагре чаще всего развивается подагрический артрит суставов нижних конечностей. Могут быть и другие локализации, в том числе, поражение суставов верхних конечностей. Для подагры также характерно асимметричные суставные поражения.
Подагрический артрит нижних конечностей
При первичной подагрической атаке в патологический процесс в половине случаев вовлекается 1-ый плюснефаланговый сустав стопы. И даже если этот сустав не поражается самым первым, в дальнейшем в нем все равно развивается подагрический артрит. Околосуставные ткани отекают, кожа краснеет. В дальнейшем на тыльной поверхности стопы появляются мелкие и крупные тофусы.
Подагрический артрит голеностопного сустава встречается реже, в большинстве случаев это происходит при повторных атаках. Голеностоп воспаляется, отекает и краснеет, воспаление переходит на пятку. Возникает сильная боль и невозможность наступить на стопу.
Колено поражается часто, поражения асимметричные, часто сочетаются с поражение м 1-го плюснефалангового и локтевого суставов. Сильные боли, отек и покраснение сочетаются вначале с нарушением функции конечности из-за болей, но при длительном течении подагры происходит суставная деформация и анкилоз (неподвижность).
Тазобедренный подагрический артрит встречается редко, покраснение и отек не так заметны под мощным слоем мышц и связок. Но боли могут быть сильные.
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя
Подагрический артрит верхних конечностей
Мелкие суставные сочленения кисти и пальцев воспаляются часто, при этом пальцы делаются похожими на сосиски. Боли, воспаление и отек очень сильные. На тыле кисти появляются крупные тофузы.
Не менее часто поражается локоть. Поражения асимметричные и часто сочетаются с вовлечением мелких суставчиков кисти и стопы. На разгибательной поверхности плеча и предплечья появляются мелкие и крупные тофусы.
Плечевой подагрический артрит развивается гораздо реже, но протекает болезненно. Отек и покраснение не выражены, на сгибательной поверхности плеча появляются тофусы.
Поражения при подагрическом артрите верхних конечностей обычно асимметричные
Тофусное поражение позвоночника
В середине 50-х годов прошлого века было впервые выявлено поражение позвоночника при подагре. При этом происходит разрастание тофусов в мягких тканях и суставах позвоночника с разрушением их структур.
Чаще всего поражается поясничный отдел, затем – шейный. В спине появляются боли, которые часто принимаются за симптомы остеохондроза. При разрушении позвонков и сдавливании спинномозговых нервов и спинного мозга появляются неврологические симптомы. При поражении шейного отдела – это парезы и параличи верхних конечностей, корешковые боли.
При поражении пояснично-крестцового отдела может осложняться сдавливанием конечного отдела спинного мозга – конского хвоста. При этом нарушается функция органов малого таза – происходит непроизвольное мочеиспускание, дефекация, нарушения потенции.
Почему врач направляет на биохимический анализ крови?
Подробное исследование биохимического состава крови обеспечивает высокую точность в отслеживании состояния организма. Поэтому оно используется не только при диагностике, но и при мониторинге процесса выздоровления для быстрой коррекции тактики лечения.
Наиболее показательными результаты исследования оказываются в обнаружении:
- проблем гепатобилиарного аппарата;
- почечной дисфункции;
- нарушений гормональной секреции;
- болезней сердца и кроветворения;
- заболеваний локомоторной системы;
- патологий пищеварения.
Польза биохимического анализа компонентов крови ценится при диагностировании разных типов анемий, инфекционных патологий, для обнаружения воспалений, аллергии, коагулопатий.
Текст подготовил
Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, стаж 19 лет
Список источников
- Campbell B., De Silva D., Macleod M., Coutts S., Schwamm L., Davis S., Donnan G. Ischaemic stroke, 2019.
- Bouchez L., Sztajzel R., Vargas M. CT imaging selection in acute stroke, 2016.
- Kamalian S., Lev M., Stroke Imaging, 2019.
- Котов М.А. Возможности компьютерной томографии в прогнозировании летального исхода инсульта / Дневник казанской медицинской школы. — 2017. — №. 2. — С. 76-80.
- Котов М.А. Показатели и значение интракраниального анатомического резерва, у пациентов с острым нарушением мозгового кровообращения / Журнал научных статей Здоровье и образование в XXI веке.Т. 18, № 2., 2016. — С. 229-233.
- Котов М.А. Лучевые предикторы исходов ишемического инсульта / Дневник казанской медицинской школы. — 2018. — №. 2. – С. 86-89.
- Котов М.А. Предикторы раннего летального исхода острого нарушения мозгового кровообращения, выявляемые при компьютерной томографии / Материалы VIII Научно-практической конференции Поленовские чтения, Российский нейрохирургический журнал им. проф. А.Л. Поленова, специальный выпуск. — 2018, — Т.Х, С. 129.
- Котов М.А. Возможности компьютерной томографии в оценке риска развития острого нарушения мозгового кровообращения / Вестник Северо-Западного государственного медицинского университета им. И.И. Мечникова. 2017. Т. 9. № 4. — С. 35-38.
- Kotov M.A. Brain dislocation morphometry at neurology and neurosurgery from the standpoint of evidence-based medicine / Global Science and Innovation // Materials of the V international scientific conference. — Chicago, 2015. — Р. 207-212.
Причины повышения мочевой кислоты
По статистике, гиперурикемия реже возникает у лиц женского пола, что может быть связано с влиянием эстрогенов на экскрецию мочевой кислоты.
Отклонения показателя от нормы возможны при:
- нарушениях питания: избыточное потребление белковой пищи животного происхождения, жареных, копченых блюд, консервации, сладостей;
- практиках длительного голодания;
- изнуряющих физических нагрузках;
- злоупотреблении алкоголем.
Причинами патологического повышения мочевой кислоты также могут быть:
- острые инфекционные заболевания: крупозная, пневмония, скарлатина, запущенная форма туберкулёза;
- хроническая почечная патология: диабетическая нефропатия, гломерулонефрит, амилоидоз;
- гепатиты и дискинезия желчевыводящих путей;
- кожные болезни: экзема, псориаз;
- некоторые злокачественные новообразования;
- нарушение водно-солевого обмена – метаболический ацидоз;
- неврологическая патология: транзисторная ишемическая атака, болезнь Альцгеймера.
По мнению восточных врачей, нарушенный пуриновый обмен – следствие энергетического дисбаланса, «возмущенной» доша Желчь.
Активность «горячей» конституции происходит вследствие негативных эмоций, заниженной самооценки, злоупотребления алкоголем, гиподинамии.
Показания к исследованию мочевины в крови
Мочевина в крови повышена (причины роста концентрации продукта распада протеинов устанавливаются по результатам диагностического обследования организма) у пациентов с болезнями желудочно-кишечного тракта, органов системы выделения или нарушениями белкового метаболизма.

Исследование сыворотки крови на концентрацию в ней мочевины показано при наличии у пациента следующих жалоб:
- учащенное мочеиспускание с обесцвечиванием урины, либо же прекращение суточного диуреза;
- головная боль, тошнота, выделение рвотных масс;
- аритмия, приступы удушья;
- появление соляных выделений на поверхности кожного покрова (чаще всего данный симптом высокого уровня мочевины локализуется на эпителиальных тканях головы);
- потеря аппетита;
- жидкий стул без признаков кишечной инфекции или пищевого отравления;
- отеки ног, мягких тканей в окружности глаз и всего лицевого диска в целом;
- запах ацетона или мочи из ротовой полости (в условиях критически высокого уровня мочевины в крови кожа больного начинает источать характерный запах аммиака).
Первичный прием и диагностику пациента осуществляет врач-терапевт, нефролог, гематолог. Выбор профильного специалиста зависит от вида заболевания, которое вызвало патологические симптомы и повышение концентрации мочевины. Если больному пока еще не поставлен диагноз, то в первую очередь необходимо обращаться за консультацией к врачу-терапевту.
Пониженный уровень мочевины в крови
Снижение уровня мочевины связывают с печеночными заболеваниями, когда поражаются гепатоциты и уменьшается энергия для синтеза азотистых метаболитов. Это, прежде всего, цирроз, гепатиты различной этиологии, протекающие с печеночной недостаточностью. Также мочевина может быть незначительно снижена при гормональных изменениях (акромегалия, несахарный диабет), при нарушениях процессов всасывания в кишечнике, при редких наследственных генетических патологиях (гипераммониемиях).
К физиологическому снижению мочевины стоит отнести наводнение организма, так как увеличивается объем циркулирующей крови, а не сама концентрация метаболита. Несколько снижать мочевину может аскорбиновая кислота, анаболические средства.
У детей и беременных женщин уровень мочевины может быть снижен. Белок активно синтезируется, но также быстро расходуется как строительный материал в процессе роста.
Как поддерживать гормон прогестерон
Прогестерон у женщин и мужчин — это важная составляющая здоровья, поэтому необходимо тщательно следить за его концентрацией. При отсутствии гормонального дисбаланса можно предпринять ряд эффективных мероприятий, отказывающих профилактическое действие. В большей степени профилактика заключается в ведении здорового образа жизни и правильном питании.
Согласно врачебным рекомендациям, для достижения и удержания нормы прогестерона необходимо придерживаться следующих правил:
Полноценный отдых и сон. Недостаток сна приводит к утомляемости, появлению стрессов и снижению работоспособности
Поэтому крайне важно следить за правильным чередованием циклов сна и бодрствования.
Адекватная физическая активность. Занятие спортом, не предусматривающим сильные физические нагрузки, благотворно влияет на нормализацию гормонального фона
Наиболее безопасными и эффективными являются дыхательные упражнения на свежем воздухе.
Сбалансированное и разнообразное питание. Для удержания нормы прогестерона необходимо ежедневно потреблять достаточное количество белков, жиров и углеводов. Настоятельно рекомендуется повысить употребление свежих фруктов и овощей, рыбы и нежирных сортов мяса. Для достижения лучших результатов потребуется отказаться от жирности и вредной пищи
Также нужно следить за водным балансом и ежедневно выпивать не менее 1,5 литров чистой воды.
Осторожно принимать оральные контрацептивы и прочие лекарственные средства, имеющие в своём составе гормоны. Перед началом такого терапевтического курса необходимо проконсультироваться с лечащим врачом, который правильно подберёт дозировку в соответствии с индивидуальными особенностями каждого пациента.
Добиться нормы прогестерона невозможно без устранения сопутствующих соматических заболеваний
Поэтому нужно внимательно следить за собственным здоровьем и своевременно обращаться за врачебной помощи при появлении даже незначительных патологических симптомов. Также не стоит игнорировать профилактический осмотр, особенно у гинекологов (не менее 1 раза в год при неотягощенном анамнезе).
Своевременное посещение врача
Нередко началом болезни или симптомом дефицита некоторых гормонов служат признаки, на которые пациенты ошибочно не обращают внимание: частая смена настроения, усталость, выпадение волос и ломкость ногтей, головные боли, депрессивное состояние. Полностью избавиться от них без медицинского вмешательства практически невозможно
Более того, самолечение может лишь усугубить текущую ситуацию. Поэтому при сохранении этих симптомов в течение длительного времени необходимо срочно проконсультироваться со специалистом, пройти диагностику и получить лечение от квалифицированного врача.
Контроль нормы прогестерона – это гарантия не только физического здоровья, но и продолжения рода. Именно от этого гормона зависит реализация репродуктивной функции как у мужчин, так и у женщин. Даже небольшое нарушение гормонального фона может привести к значительному ухудшению самочувствия человека, а также к серьезным нарушениям здоровья, среди которых и бесплодие. Поэтому поддержание уровня этого гормона в нормальном диапазоне и своевременное лечение любых нарушений является залогом успеха для тех, кому не все равно на собственное здоровье и семейное благополучие.
Возможные осложнения
Избыточная концентрация азотосодержащего соединения, находящегося в составе крови, должна быть удалена в максимально кратчайшие сроки.
Отсутствие медикаментозного или другого метода терапии, способно привести к развитию следующих осложнений:
- тяжелая форма уремии, которая предусматривает накопление мочевины до критических приделов и наступление комы;
- общая интоксикация организма;
- развитие сердечной недостаточности;
- возникновение гипертонического криза;
- ишемическая болезнь сердца;
- гепатит или цирроз печени;
- пожизненная зависимость от аппарата искусственная почка с необходимостью прохождения диализного очищения крови не реже 1 раза в неделю;
- наступление летального исхода.
В таком случае можно рассчитывать на экстренное принятие мер, направленных на снижение уровня азотосодержащих веществ без существенного нарушения обменных процессов в организме. В целом же нарушение нормальных показателей мочевины в составе сыворотки крови – это явный симптом тяжелых заболеваний внутренних органов, либо же системной дисфункции тканей почек и печени.
Диагностика
Пониженные эритроциты в крови определяются во время общеклинического изучения главной биологической жидкости организма человека. Для такого лабораторного теста проводят забор материала из вены или пальца.
Забор крови из вены
От пациентов требуется пройти подготовку к анализу, которая заключается в отказе от еды минимум за 4 часа до посещения медицинского учреждения. В противном случае результаты будут искаженными, отчего может понадобиться повторная сдача крови.
Информация, полученная в ходе такого способа диагностики, не может с точностью указать на причины развития такой патологии. Для выявления этиологического фактора потребуется всестороннее обследование пациента.
Первый этап диагностирования включает в себя такие манипуляции:
- ознакомление клинициста с историей болезни человека;
- сбор и анализ жизненного или семейного анамнеза для установления факта влияния источников, не связанных с течением какого-либо заболевания;
- измерение значений кровяного тонуса и частоты сердечного ритма;
- детальный опрос больного – для получения данных касательно проявившегося симптомокомплекса.
В качестве дополнительных методов диагностирования выступают специфические лабораторные тесты, инструментальные процедуры, а также консультации специалистов из различных сфер медицины.
Подготовка к забору крови
Биохимический анализ крови, как и любой другой, предполагает несложную подготовку. К этим мероприятиям нужно отнестись очень внимательно, так как любое нарушение повлияет на свойства и состав крови. Условия точных результатов:
- Ужинайте накануне сдачи крови нежирной пищей, не пейте кофе и крепкий чай. Непосредственно перед сдачей крови утром ничего не есть, пить можно только воду.
- За сутки до назначенной даты воздержитесь от посещения бани или сауны и не переутомляйтесь.
- Сдавайте кровь на биохимию перед другими процедурами, если таковые были назначены (рентген, уколы, капельницы, массаж).
- Чтобы уровень сахара был определен наиболее точно, не пейте кофе с утра и даже не чистите зубы.
- Если вы принимаете препараты, снижающие концентрацию липидов (жиров), следует по возможности завершить их прием недели за две до анализа.
- Ограничьте на время применение гормонов, антибиотиков, мочегонных средств и др. препаратов. На какой срок и какие таблетки нужно будет отложить, скажет врач, направляющий на процедуру.
Как проводится исследование
Данная процедура представляет собой стандартную медицинскую манипуляцию, предусматривающую взятие крови из вены. Она не сопровождается сильной болезненностью, но может вызвать небольшой дискомфорт во время укола. Как правило, анализ можно сдать как в государственной, так и частной клинической лаборатории. Забор крови осуществляет квалифицированная медицинская сестра. Результаты можно получить в течение 1-2 дней
Важно понимать, что пациент получает исключительно показатели эстрадиола, без расшифровки и установки диагноза. Расшифровать эти диагностические данные сможет только врач, который на основании этих сведений поставит диагноз и назначит эффективное лечение
4. Ионограмма
Все знают, что надо пить калий для сердца и кальций для костей. Но уверены ли Вы, что у Вас есть недостаток этих микроэлементов? Стоит ли пить таблетки или достаточно добавить в меню продукт с высоким содержанием микроэлементов?
На эти вопросы отвечает ионограмма – анализ ионов в крови.
Обычно в ионограмме исследуют:
- калий;
- натрий;
- кальций;
- фосфор.
Важно!
Натрий (Na)
Натрий – лидер среди всех ионов в организме по занимаемому пространству. Он участвует в передаче нервных импульсов и вместе с калием регулирует водно-солевой баланс организма.
Когда говорят, что в организме много соли, имеют в виду именно натрий.
В крови нормальные значения натрия составляют 137 – 146 ммоль/л (миллимоль на литр).
Уровень натрия определяется выше нормы, если:
- Вы употребляете много поваренной соли или соленых продуктов;
- у Вас обезвоживание или Вы пьете мало жидкости;
- есть хронические болезни почек, камни в мочевых путях;
- нарушен гормональный баланс, например, при опухоли надпочечников или приеме гормональных препаратов.
Дефицит натрия наблюдается после тяжелой диареи и рвоты, усиленного потоотделения, приема мочегонных. Также натрий снижается при сахарном диабете, печеночной недостаточности и циррозе печени, недостаточности почек или сердца.
Интересный факт!
Калий (К)
Калий регулирует кислотно-щелочное равновесие организма. Его концентрация в крови у здорового человека составляет 3,5 – 5,1 ммоль/л (миллимоль на литр).
Калий повышается в следующих случаях:
- почечная недостаточность;
- недостаточность надпочечников;
- значительное повреждение тканей, ожоги;
- инфекционные заболевания;
- сахарный диабет;
- обезвоживание.
Важно!
Интересный факт!
Кальций (Ca)
Несмотря на то, что кальций ассоциируется у многих с крепостью костей, его уровень в крови исследуют вовсе не для оценки плотности костной ткани. Кальций – главный помощник гормонов и факторов свертывания, он участвует в проведении нервного импульса, но самое интересное его свойство – способность накапливаться в измененных тканях.
Поврежденные, нагруженные или воспаленные клетки активнее потребляют кальций и используют его для производства энергии. Но, если клетка перестает контролировать приток кальция, он начинает вредить ей. Сначала кальций усиливает воспаление, потом запускает процесс рубцевания, и, наконец, образует соли кальция – типичную известь.
Именно это происходит с артериями при старении. С возрастом сосуды теряют эластичность и становятся плотными из-за накопления кальция.
Однако это не значит, что кальций в пище надо ограничить. На самом деле клетки накапливают кальций «про запас», если «чувствуют» его нехватку.
Около половины кальция «путешествует» по кровеносному руслу в одной связке с альбуминами, поэтому при дефиците белка анализ может выдать низкий уровень кальция в крови.
Количество связанного с белками кальция составляет 0,9 – 1,1 ммоль/л (миллимоль на литр). Кальций «в свободном плавании» называют ионизированным. Вместе они составляют общий кальций сыворотки. Норма общего кальция – 2,1 – 2,6 ммоль/л.
Количество кальция в сыворотке снижается в следующих случаях:
- почечная недостаточность;
- дефицит гормонов паращитовидной железы
- избыток или недостаток магния;
- острый панкреатит;
- разрушение мышц и распад опухолей;
- авитаминоз D.
Высокий уровень кальция может быть признаком злокачественной опухоли.
Интересный факт!
Фосфор (PHOS)
Из фосфора образуются молекулы-аккумуляторы, которые помогают клеткам работать и поддерживать обмен веществ. Фосфор и кальций работают вместе, но, когда один из микроэлементов увеличивается, второй понижается. Все дело в том, что те факторы, которые увеличивают содержание кальция, одновременно снижают уровень фосфора.
У здорового человека в крови концентрация фосфора составляет 0,81 – 1,45 ммоль/л (миллимоль на литр).
Его уровень снижается при:
- передозировке мочегонными;
- алкоголизме;
- ожогах;
- постоянном приеме лекарств, снижающих кислотность желудка;
- деформации и размягчении костей;
- высоком уровне инсулина;
- болезнях печени;
- рвоте и поносе.
Много фосфора накапливается при почечной недостаточности и избытке гормона роста.
1.»Железные» показатели крови
Железо – микроэлемент в составе гемоглобина, который позволяет эритроцитам связать достаточное количество кислорода. Когда врач обнаруживает низкий уровень железа в сыворотке, ставится диагноз «железодефицитная анемия». Железо откладывается «про запас» (в депо) в печени, поскольку в свободном виде оно токсично для организма. Насколько выражен дефицит железа, можно сказать только после оценки той его части, которая хранится в депо.
Интересный факт!
Для точной диагностики железодефицитных анемий определяют следующие показатели.
Ферритин (FERR)
Ферритин – это белковая «сумка», в которой хранится железо. 1 молекула ферритина состоит из 4 тысяч молекул железа. Большая часть ферритина находится в печени, селезенке и костном мозге. Но, поскольку железо постоянно перемещается между этими органами, его количество можно определить с помощью биохимического анализа крови.
Нормальные значения показателя:
- у мужчин – 20 – 250 мкг/л (микрограмм на литр);
- у женщин – 10 – 120 мкг/л.
У женщин уровень ферритина ниже, поскольку они ежемесячно теряют кровь во время менструации, и ферритин быстро используется, не успевая накопиться в крови.
Концентрация ферритина – чуткий показатель дефицита «запасного» железа. Ферритин в крови снижается задолго до того, как в общем анализе крови падает уровень гемоглобина, поэтому анализ на ферритин рекомендуют сдавать каждый год.
Низкий ферритин наблюдается также при следующих состояниях:
- депрессия;
- хроническая усталость;
- дефицит гормонов щитовидной железы;
- синдром беспокойных ног.
Повышенный ферритин может отражать не избыток железа, а воспалительную реакцию, например, у людей, страдающих метаболическим синдромом, ферритин рассматривается как маркер воспаления.
Интересный факт!
Ферритин может повышаться после интенсивной физической нагрузки, при голодании, употреблении алкоголя и приеме противозачаточных таблеток, поэтому в некоторых случаях ферритин даже при железодефицитной анемии может быть в пределах нормы. Чтобы исключить ложноотрицательный результат, ферритин обязательно сдают вместе с трансферрином.
Трансферрин (TRSF)
Трансферрин – это белок, который переносит железо из пищеварительной системы в печень и селезенку. Трансферрин – настоящий «муравей». Он способен унести на себе больше железа, чем весит сам.
Нормальные значения трансферрина – 2 – 3,6 г/л (грамм на литр).
При железодефицитной анемии трансферрин повышается, чтобы железо могло легко найти «транспорт» и не выделялось с калом.
Общая связывающая способность сыворотки (ОЖСС, IBC)
В норме трансферрин «заправляется» железом лишь на треть. Две трети его молекулы остаются незаполненными, причем это можно определить лабораторно. Показатель «насыщенности» трансферрина железом называют общей железосвязывающей способностью сыворотки.
Нормальные значения показателя – 45,3 – 77,1 мкмоль/л (микромоль на литр).
При железодефицитной анемии и хронических кровопотерях регистрируют повышение показателя, а если анемия связана с разрушением эритроцитов – понижение.
Повышение мочевины в крови
Повышение мочевины в крови имеет название гиперазотемия или уремия.
При поражении клубочков и канальцев почек, то есть почечного фильтра, резком снижении давления в почечных сосудах, процессы фильтрации и выделения продуктов метаболизма нарушаются. Это приводит к повышению мочевины в сыворотке крови при остром или хроническом пиелонефрите, гломерулонефрите, амилоидозе с почечной недостаточностью разной степени выраженности. Сахарный диабет часто протекает с поражением почек, что приводит к нарушению выделительной функции. Повышается концентрация мочевины при дегидратации, застойной сердечной недостаточности, шоке, кровотечении. Также повышение наблюдается при усиленном распаде белков при ожогах и онкологических заболеваниях, лихорадках, тяжелых силовых нагрузках.